Ответы к госэкзамену по АиГ. Организация акушерскогинекологической помощи
 Скачать 5.67 Mb. Скачать 5.67 Mb.
|
|
Менструальный цикл - циклические гормональные изменения в организме женщины на уровне кора - гипоталамус - гипофиз - яичники, сопровождающиеся циклическими изменениями в слизистой матки и проявляющиеся менструальными кровотечениями; это сложный ритмически повторяющийся биологический процесс, подготавливающий организм женщины к беременности. Циклические менструальные изменения начинаются в период полового созревания. Первые менструации (menarche) появляются в 12 - 14 лет и продолжаются в детородном возрасте (до 45 - 50 лет). Оплодотворение наступает в середине менструального цикла после овуляции, неоплодотворенная яйцеклетка быстро погибает, слизистая оболочка матки, подготовленная для имплантации яйца, отторгается, возникает менструальное кровотечение. Продолжительность менструального цикла отсчитывается от первого дня прошедшей до первого дня последней менструации. Нормальная продолжительность менструального цикла от 21 до 35 дней, продолжительность менструации в среднем 3-4 дня, до 7 дней, величина кровопотери 50-100 мл. Нормальный менструальный цикл всегда овуляторный. Циклические функциональные изменения в системе гипоталамус-гипофиз-яичники условно объединяются в яичниковый цикл, а циклические изменения в слизистой оболочке матки — в маточный. Одновременно происходят циклические сдвиги во всем организме женщины (менструальная волна), представляющие собой периодические изменения деятельности ЦНС, обменных процессов, функции сердечно-сосудистой системы и терморегуляции. Согласно современным представлениям менструальная функция регулируется нейрогуморальным путем при участии: 1. коры головного мозга - регулирует процессы, связанные с развитием менструальной функции. Через нее осуществляется влияние внешней среды на нижележащие отделы нервной системы, участвующие в регуляции менструального цикла. 2. подкорковых вегетативных центров, расположенных главным образом в гипоталамусе - в нем концентрируется влияние импульсов ЦНС и гормонов периферических желез внутренней секреции, в его клетках содержатся рецепторы для всех периферических гормонов, в т. ч. эстрогенов и прогестерона. Нейрогормоны гипоталамуса, стимулирующие освобождение тропных гормонов в передней доле гипофиза, - рилизинг-факторы (либерины), ингибирующие освобождение тропных гормонов - статины. Нервные центры гипоталамуса продуцируют 6 рилизинг-факторов, которые попадают в кровь, систему полостей третьего желудочка головного мозга, в спинномозговую жидкость, транспортируются по нервным волокнам в гипофиз и приводят к освобождению в передней доле его соответствующих тропных гормонов: 1) соматотропного рилизинг-фактора (СРФ) или соматолиберина 2) адренокортикотропного рилизинг-фактора (АКТГ-РФ) или кортиколиберина 3) тиреотропного рилизинг-фактора (ТРФ) или тиреолиберина 4) фолликулостимулирующего рилизинг-фактора (ФСГ-РФ) или фоллиберина 5) лютеинизирующего рилизинг-фактора (РЛФ) или люлиберина 6) пролактиноосвобождающего рилизинг-фактора (ЛРФ) или пролактолиберина. Отношение к менструальной функции имеют ФСГ-РФ, ЛРФ и ПРФ, которые освобождают в аденогипофизе соответствующие гонадотропные гормоны. Из статинов в настоящее время известны только соматотропинингибирующий фактор (СИФ) или соматостатин и пролактинингибирующий фактор (ПИФ) или пролактиностатин. 3. гипофиза - его передняя доля (аденогипофиз) синтезирует адренокортикотропный (АКТГ) гормон, соматотропный (СТГ), тиреотропный (ТТГ), фолликулостимулирующий (ФСГ), лютеинизирующий (ЛГ), пролактин (лактотропный, ПРЛ). В регуляции менструальной функции принмают участие три последних гормона - ФСГ, ЛГ, ПРЛ, объединенные под названием гонадотропных гормонов гипофиза: ФСГ вызывает развитие и созревание первичного фолликула. Разрыв зрелого фолликула (овуляция) происходит под влиянием ФСГ и ЛГ, затем под воздействием ЛГ образуется желтое тело. Пролактин стимулирует синтез и секрецию прогестерона, превращает не функционирующее желтое тело в функционирующее. При отсутствии пролактина наступает обратное развитие этой железы. 4. яичников - выполняют гормональную (образование эстрогенов и прогестерона) и генеративную (созревание фолликула и овуляция) функции. В первой фазе (фолликулярной) менструального цикла под влиянием ФСГ гипофиза начинается рост одного или нескольких фолликулов, но стадии полного созревания достигает обычно один фолликул. Другие фолликулы, рост которых начался вместе с нормально развивающимся, подвергаются атрезии и обратному развитию. Процесс созревания фолликула занимает первую половину менструального цикла, т. е. при 28-дневном цикле продолжается 14 дней. В процессе развития фолликула существенные изменения претерпевают все составные части его: яйцеклетка, эпителий, соединительнотканная оболочка. Овуляция - это разрыв большого зрелого фолликула с выходом яйцеклетки, окруженной 3-4 рядами эпителия в брюшную полость, а затем в ампулу маточной трубы. Сопровождается кровоизлиянием в стенки лопнувшего фолликула. Если оплодотворения не произошло, яйцеклетка через 12-24 часа разрушается. В течение менструального цикла созревает один фолликул, остальные подвергаются атрезии, фолликулярная жидкость рассасывается, а полость фолликула выполняется соединительной тканью. За время всего репродуктивно периода овулирует около 400 яйцеклеток, остальные подвергаются атрезии. Лютеинизация — преобразование фолликула после прошедшей овуляции в желтое тело. При некоторых патологических состояниях лютеинизация фолликула возможна без овуляции. Желтое тело - это размножившиеся клетки зернистого слоя фолликула, подвергшегося овуляции, которые окрашиваются в желтый цвет вследствие накопления липохромного пигмента. Лютеинизации подвергаются также клетки внутренней зоны, превращающиеся в тека-лютеиновые клетки. Если оплодотворения не произошло, желтое тело существует 10-14 дней, проходя за это время стадии пролиферации, васкуляризации, расцвета и регрессии. В яичнике происходит биосинтез трех групп стероидных гормонов — эстрогенов, гестагеноа и андрогенов. 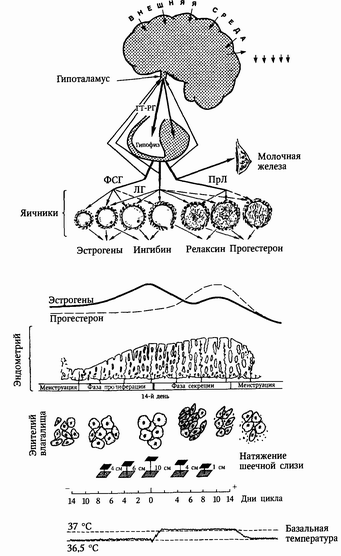 а) эстрогены - секретируются клетками внутренней оболочки фолликула, в незначительном количестве образуются также в желтом теле и корковом веществе надпочечников. Основными эстрогенами яичника являются эстрадиол, эстрон и эстриол, причем преимущественно синтезируются первые два гормона. Эти гормоны оказывают специфическое действие на женские половые органы: а) эстрогены - секретируются клетками внутренней оболочки фолликула, в незначительном количестве образуются также в желтом теле и корковом веществе надпочечников. Основными эстрогенами яичника являются эстрадиол, эстрон и эстриол, причем преимущественно синтезируются первые два гормона. Эти гормоны оказывают специфическое действие на женские половые органы: - стимулируют развитие вторичных половых признаков - вызывают гипертрофию и гиперплазию эндометрия и миометрия, улучшают кровоснабжение матки - способствуют развитию выводящей системы молочных желез, росту секреторного эпителия в молочных ходах б) гестагены - секретируются лютеиновыми клетками желтого тела, а также лютеинизирующими клетками зернистого слоя и оболочек фолликулов, корковым веществом надпочечников. Действие на организм: - подавляют пролиферацию эндометрия, вызванную эстрогенами - преобразуют слизистую оболочку матки в фазу секреции - в случае оплодотворения яйцеклетки подавляют овуляцию, препятствуют сокращениям матки, способствуют развитию альвеол в молочных железах. в) андрогены - образуются в интерстициальных клетках, внутренней оболочке фолликулов (в незначительном количестве) и в сетчатой зоне коркового вещества надпочечников. Действие на организм: - стимулируют рост клитора, вызывают гипертрофию больших половых губ и атрофию малых - у женщин с функционирующим яичником воздействуют на матку: небольшие дозы вызывают прегравидарные изменения эндометрия, большие - его атрофию, подавляют лактацию - в больших дозах вызывают маскулинизацию Кроме того, в яичнике синтезируются ингибины (тормозят выброс ФСГ), окситоцин, релаксин, простагландин. 5. матки, маточных труб и влагалища, содержащих рецепторы, реагирующие на действие половых гормонов яичников. Матка - основной орган-мишень для половых гормонов яичников. Изменения в строении и функции матки под влиянием половых гормонов называют маточным циклом и включают последовательную смену четырех фаз изменений в эндометрии: 1) пролиферации 2) секреции 3) десквамации 4) регенерации. Первые две фазы основные, поэтому нормальный менструальный цикл считают двухфазным: а) фаза пролиферации - продолжается 12-14 дней, характеризуется восстановлением функционального слоя слизистой оболочки матки за счет разрастания остатков желез, сосудов и стромы базального слоя под возрастающим действием эстрогенов б) фаза секреции - при 28-дневном менструальном цикле начинается с 14-15 дня и продолжается до наступления менструации. Фаза секреции характеризуется тем, что под действием гестагенов железы эндометрия вырабатывают секрет, строма эндометрия отекает, клетки ее увеличиваются в размерах. В железистом эпителии эндометрия накапливается гликоген, фосфор, кальций и др. вещества. Создаются условия для имплантации и развития яйца. Если беременность не наступает, желтое тело подвергается регрессии, начинается рост нового фолликула, что приводит к резкому снижению содержания в крови прогестерона и эстрогенов. Это вызывает некроз, кровоизлияния и отторжение функционального слоя слизистой оболочки и начало менструации (фаза десквамации). Фаза регенерации начинается еще в период десквамации и заканчивается к 5-6 дню от начала менструации, происходит за счет разрастания эпителия остатков желез в базальном слое и путем пролиферации других элементов этого слоя (строма, сосуды, нервы); обусловлена влиянием эстрогенов фолликула, развитие которого начинается после гибели желтого тела. В маточных трубах, влагалище имеются также рецепторы к половым стероидным гормонам, однако циклические изменения в них выражены менее отчетливо. В саморегуляции менструальной функции важную роль играет тип обратной связи между гипоталамусом, аденогипофизом и яичниками, различают два типа: а) негативный тип - продукция рилизинг-факторов и гонадотропных гормонов гипофиза подавляется большим количеством гормонов яичников б) позитивном тип - выработка нейрогормонов и гонадотропинов стимулируется низким содержанием в крови половых гормонов яичников. 5. Общие и специальные методы объективного исследования. Основные симптомы гинекологических заболеваний. Методы обследования гинекологических больных: 1. Анамнез - предусматривает сбор сведений о медико-социальных факторах, перенесенных заболеваниях, наследственных факторах, менструальной, половой, генеративной функции, гинекологических заболеваниях и операциях с детализацией их течения, методах лечения и исхода, жалобах и истории развития настоящего заболевания, вредных привычках, аллергических реакциях и переносимости лекарственных средств, состоянии здоровья и заболеваниях мужа, функции смежных органов. 2. Осмотр. При внешнем осмотре оценивается: а) тип конституции: инфантильный, гиперстенический, астенический, интерсексуальный, нормостенический б) характер оволосения и состояния кожных покровов: избыточное оволосение, повышенная сальность, пористость, фолликулиты, полосы растяжения, их цвет, количество и расположение в) состояние молочных желез: размер, гипоплазия, гипертрофия, симметричность, изменения на коже г) определение длины и массы тела: определяется индекс массы тела д) состояние внутренних органов: исследуются посистемно е) осмотр живота: пальпаторно, перкуторно и аускультативно 3. Гинекологическое исследование: наружное, с помощью влагалищных зеркал, двуручное (влагалищное и прямокишечное). Гинекологическое исследование проводят на гинекологическом кресле, при этом ноги пациентки лежат на подставке, ягодицы на краю кресла. Гинекологическое исследование включает: осмотр наружных половых органов, исследование с помощью гинекологических зеркал, влагалищное исследование, влагалищно-брюшностеночное, прямокишечное и влагалищно-прямокишечное исследования. 3.1. Наружное гинекологическое исследование - при осмотре наружных половых органов учитывают степень и характер волосяного покрова (по женскому или по мужскому типу), развитие малых и больших половых губ, состояние промежности, наличие патологических процессов (воспаления, опухоли, изъязвления, кондиломы, патологические выделения). Обращают внимание на зияние половой щели, есть ли опущение или выпадения влагалища и матки (при натуживании), патологическое состояние в области заднепроходного отверстия (варикозные узлы, трещины, кондиломы, выделения крови и гноя из прямой кишки). Производят осмотр вульвы и входа во влагалище с учетом их окраски, характера секрета, наличия патологических процессов (воспаления, кисты, изъязвления), состояние наружного отверстия мочеиспускательного канала и выводных протоков бартолиновых желез, девственной плевы. 3.2. Исследование с помощью гинекологических зеркал - производят после осмотра наружных половых органов. Введя зеркала во влагалище, осматривают слизистую влагалища и шейки матки. При этом обращают внимание на окраску слизистой оболочки, характер секрета, величину и форму шейки матки, состояние наружного зева, наличие патологических процессов в области шейки матки и влагалища (воспаление, травмы, изъязвление, свищи). Техника осмотра шейки матки влагалищными зеркалами: левой рукой разводят большие и малые половые губы, широко обнажают вход во влагалище, затем, вводят заднее зеркало (ложкообразное) соответственно направлению влагалища (спереди сверху - кзади вниз), заднее зеркало располагается на задней стенке влагалища я слегка оттесняет кзади промежность; потом, параллельно ему вводят переднее зеркало (используют плоский подъемник), которым поднимают кверху переднюю стенку влагалища. Если нужно увеличить доступ к шейке, вводят плоские пластинчатые зеркала в боковые своды влагалища. Для осмотра кроме ложкообразных зеркал (Симпсона) и плоских подъемников применяют створчатые зеркала (цилиндрические, Куско), которые вводят до сводов влагалища в сомкнутом виде, далее, створки раскрывают и шейка матки становится доступной для осмотра; стенки влагалища осматривают, постепенно, выводя зеркало из влагалища. 3.3. Влагалищное исследование - определяют состояние тазового дна, ощупывают область расположения бартолиновых желез, со стороны передней стенки влагалища прощупывают уретру. Определяют состояние влагалища: объем, складчатость слизистой, растяжимость, наличие патологических процессов (инфильтраты, рубцы, стенозы, опухоли, пороки развития). Выявляют особенности свода влагалища (глубина, подвижность, болезненность). Далее исследуют влагалищную часть шейки матки: величину (гипертрофия, гиперплазия), форму (коническая, цилиндрическая, деформирована рубцами, опухолями, кондиломами), поверхность (гладкая, бугристая), консистенцию (обычная, размягченная, плотная), положение относительно оси таза (направлена кпереди, кзади, влево, вправо), состояние наружного зева (закрыт или открыт, форма круглая, поперечное щель, зияние), подвижность шейки (чрезмерно подвижная, неподвижная, ограниченно подвижная), отмечают наличие разрывов. 3.4. Двуручное (влагалищно-брюшностеночное, бимануальное) исследование - основной метод распознавания заболеваний матки, придатков, тазовой брюшины и клетчатки. Проводят после извлечения зеркал. Указательный и средний пальцы одной руки, одетой в перчатку, вводят во влагалище, другую руку кладут на переднюю брюшную стенку. Вначале исследуют матку, при пальпации определяют ее положение, величину, форму, консистенцию, подвижность, болезненность. Закончив обследование матки, исследуют придатки. Пальцы наружной и внутренней рук постепенно перемещают от углов матки к боковым стенкам. Нормальные трубы обычно не прощупываются, здоровые яичники могут быть найдены при достаточном опыте исследующего, они определяются сбоку от матки в виде небольших продолговатых образований. Неизмененные связки матки обычно не определяются, при воспалении, опухолях можно прощупать круглые, основные и кресцово-маточные связки. Затем выявляют патологические процессы в области тазовой брюшины и клетчатки (инфильтраты, рубцы, спайки). Техника влагалищного и бимануального (влагалишно-брюшно-стеночного, двуручного) исследования: вводят во влагалище средний палец правой руки, которым слегка оттягивают кзади промежность, затем, вводят указательный палец правой руки и оба пальца продвигают по оси влагалища до упора (спереди сверху-вниз и назад), при этом большой палей направляется к симфизу, а мизинец и безымянный пальцы прижимаются к ладони, тыльная сторона их основных фаланг упирается в промежность. Пальпируют область тазового дна, область расположения бартолиновых желез, прощупывают уретру, определяют состояние влагалища, исследуют влагалищную часть шейки матки. Затем переходят к двуручному исследованию, для чего левую руку располагают над лобком. Правую руку переводят в передний свод, несколько отодвигая шейку матки кзади. Пальпируют тело матки пальцами обеих рук. Закончив обследование матки, приступают к обследованию придатков. Пальцы рук постепенно перемещают от углов матки к боковым стенкам таза: пальцы правой руки переводят в соответствующий заднебоковой свод, а левой - в подвздошную область. Продвигая руки навстречу друг другу до соприкосновения у крестцово-подвздошного сочленения, смешают их кпереди и такие движения повторяют два-три раза, пока не исследуют область от угла матки до боковой стенки таза. 3.5. Прямокишечное (ректальное) и прямокишечно-брюшностеночное исследования - применяется у девочек и девушек, при атрезии, аплазии, стенозе влагалища; дополнительно к бимануальному исследованию при опухолях половых органов, при воспалительных заболеваниях, при наличии выделений из прямой кишки, свищах, трещинах, ссадинах и т. д. Исследование проводят 2-м пальцем правой руки, который необходимо смазывать вазелином. При исследовании легко достигается и ощупывается шейка матки, крестцово-маточные связки, тазовая клетчатка. Наружной рукой (прямокишечно-брюшностеночное исследование) исследуют тело матки и придатки. |
