влагалищные исследования. Влагалищное исследование. Исследование Влагалищное исследование может производиться в следующих моди
 Скачать 98.57 Kb. Скачать 98.57 Kb.
|
|
Влагалищное и ректальное исследование Влагалищное исследование может производиться в следующих модификациях: одноручное влагалищное исследование, двуручное влагалищно-брюшностеночное, прямокишечно-влагалищно- брюшностеночное). Девственниц, так же как п женщин с непроходимостью половой щели, исследуют только прямокпшечно-брюшностеночным путем. Перед каждым гинекологическим исследованием обязательно предварительное опорожнение мочевого пузыря н желательно освобождение прямой кишки. Исследуемая должна быть уложена на специальное кресло. кушетку или на операционный стол в так называемом гинекологическом положении, т. е. на спине, с раздвинутыми ногами, согнутыми в тазобедренных и коленных суставах. Во время менструации, если в этом нет крайней необходимости, от влагалищного исследования следует воздержаться главным образом из-за опасения занести инфекцию, для проникновения и развития которой в это время имеются благоприятные условия. Кроме того, вследствие менструальной гиперемии увеличивается объем органов малого таза, особенно матки, меняется их консистенция, чувствительность, что может привести к диагностическим ошибкам, а находящаяся во влагалище кровь не дает возможности установить характер его обычного содержимого. Исследование лучше всего производить правой рукой, одетой в тонкую резиновую перчатку, так как правая рука обычно лучше развита не только физически, но и в отношении тактильной чувствительности. Резиновая перчатка удобна тем, что она легко и надежно обеззараживается путем обмывания теплой водой с мылом и последующего погружения руки, одетой в перчатку, в дезинфицирующий раствор. Для безболезненного и легкого исследования перчатке должна быть придана скользкость. Для этого лучше всего увлажнить ее вазелиновым стерильным маслом или пенящимся раствором мыла. Если исследование производится при наличии кровяных выделений из половых органов, то пользоваться с этой целью мылом нельзя. Врач становится между разведенными бедрами больной, ставит правую ногу на ступеньку кресла и опирается локтем правой руки на приподнятое колено своей правой ноги. При этом исследующая рука находится в покойном положении, а пальцы в направлении, соответствующем изгибу внутренней поверхности крестца. Одноручное влагалищное исследование. Исследование начинают одним пальцем, в дальнейшем же исследование производят двумя пальцами, если к этому нет противопоказаний: крайней узости влагалища, патологической болезненности при исследовании, иногда наблюдающейся у истерических женщин, и т. п. Левой рукой раздвигают половую щель и определяют цвет слизистой оболочки преддверия влагалища (гиперемия при воспалении, цианоз при беременности и др.); осматривают наружные отверстия мочеиспускательного канала, ходов Скене, выводных протоков бартолиновых желез, девственную плеву; определяют состояние последней: не нарушена ли она, вид ее, диаметр отверстия, особенности строения; при ее нарушении — характер надрывов (поверхностные, глубокие, свежие, старые). После этого во влагалище вводят указательный палец, обращенный ладонной поверхностью вверх, чтобы можно было после введения пальца прижать мочеиспускательный канал к лонному сочленению и выдавить его содержимое наружу. Отмечают характер отделяемого. Далее поворачивают указательный палец ладонной его поверхностью вниз и в сторону, чтобы прощупать бартолиновы железы с той и другой стороны. Для этого изнутри указательным, а снаружи большим пальцем сжимают толщу тканей в области нижней трети половой щели. Неизмененные бартолиновы железы не прощупываются; при патологических состояниях они легко определяются (увеличение — от размеров горошины до крупного грецкого ореха или даже куриного яйца: характер — уплотнение, флюктуация, болезненность). Наконец, указательным пальцем, расположенным в нижнем отделе влагалища, определяют с каждой стороны mm. levatores ani, которые узнают по валикообразному строению, отмечают степень развития каждой из мышц, их симметричность, высоту прикрепления к лонной кости, выраженность леваторных рефлексов с той и другой стороны. Затем, оттянув кзади промежность введенным во влагалище средним пальцем и определив ее податливость, вводят в образовавшийся в половой щели просвет средний палец и детально обследуют обоими пальцами весь рельеф малого таза. При этом особенно важно выяснить следующее. Емкость. Если введенные два пальца плотно охвачены стенками влагалища, то оно узкое; если они неплотно охвачены и возможны легкие изменения их положения, влагалище средней емкости; если же введенные пальцы тканями почти не охвачены, вследствие чего можно ввести и третий палец, влагалище широкое. Аномалии развития – чрезмерно узкое и длинное влагалище; чрезмерно короткое, наличие перегородок — продольной, циркулярной, полной, частичной. Состояние стенок - нет ли опущения стенок влагалища (для этого больную надо попросить потужиться, что обычно производят до влагалищного исследования); характер физиологической складчатости (columna rugarum) — выражена ясно, слабо, отсутствует; характер поверхности — гладкая, шероховатая, вызывающая ощущение, получаемое при поглаживании шагреневой кожи (colpitis granulosa), нет ли свищевых ходов (углубления в стенке влагалища!), соединяющих влагалище с мочевыми путями или кишечником, инфильтратов; в последнем случае - подвижна ли стенка влагалища над инфильтратом; состояние крестцово-подвздошных сочленений - не болезненны ли они, нет ли болезненности в других сочленениях таза. Архитектоника сводов: симметричность правого и левого сводов (одинакова ли их глубина), переднего и заднего (в физиологических условиях задний свод глубже переднего); нет ли укорочения, уплотнения или даже выпячивания, а также болезненности какого-нибудь свода; нет ли во влагалище инородных тел (лекарственный тампон, противозачаточные средства и т. п.). Состояние влагалищной части шейки матки: ее величина и объем с учетом возраста больной (атрофичная, нормально развитая, гипертрофированная); длина, высота стояния (при нормальной длине и положении шейки матки наружный зев находится на linea interspinalis), приподнятое расположение шейки (elevatio uteri) или опущение ее (descensus uteri); выход шейки матки за пределы влагалища (prolapsus uteri incompletus); выход наружу не только шейки, но и тела матки (prolapsus uteri completus); форма: коническая (недоразвитие), цилиндрическая (норма), цилиндро- коническая; деформированная при опухоли, разрывах, рубцах и т. п., шаровидная при фиброме шейки матки, шеечной беременности, некоторых формах рака шейки матки; поверхность (гладкая в норме, бугристая при опухолях, бархатистая при эрозиях, неровная с эластическими выпячиваниями при ретенционных кистах - ovulae Nabothi); консистенция: обычная плотность, размягчена при беременности, отечна при остром воспалении, расстройстве кровообращения в малом тазу, чрезмерно плотная вследствие фиброзных процессов, хронического воспаления; подвижность — свободна в норме, ограниченная или отсутствует вследствие фиксации инфильтратом на почве воспаления или новообразования; болезненность при ощупывании и экскурсиях: отсутствует (в норме), выражена слабо или сильно (при подостром или остром воспалении самой шейки или окружающих ее органов и тканей, в частности околошеечной клетчатки; состояние маточного зева: закрыт, открыт; зев в виде точки, кружочка (у нерожавших), поперечной щели (у рожавших), звездчатый у много-рожавших), с глубокими свежими или старыми разрывами; шеечный канал проходим для пальца частично или на всем его протяжении: куда он обращен: кзади (наиболее частый вариант), кпереди — к лону, находится по срединной линии или отклонен от нее; вся шейка в целом смещена в правую или левую половину таза (обычно то или иное положение шейки связано с положением всей матки в целом). Ощупыванием шейки матки заканчивается одноручное исследование. После этого, не выводя пальцев из влагалища, продолжают исследование уже двумя руками — одной через влагалище и другой через брюшные покровы (рис. 29). 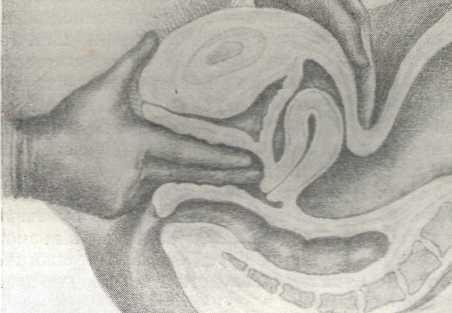 Рис. 29. Положение рук врача при двуручном исследовании внутренних половых органов женщины. Влагалищное (комбинированное) двуручное (бимануальное) исследование. Целью комбинированного двуручного исследования является возможно более детальное ознакомление с состоянием всего малого таза. Следует помнить, что в полости малого таза могут обнаруживаться патологические процессы, исходящие не только из половых органов. Так, например, за опухоль яичника принимают иногда опустившуюся в малый таз почку, опухоли сальника, мочевого пузыря, кишечника. Начиная двуручное исследование, следует прежде всего ознакомиться с состоянием тела матки, занимающего в малом тазу центральное положение. Чтобы обнаружить тело матки, надо расположить два пальца правой руки в переднем своде, т. е. над шейкой, фиксируя последнюю. В это же время, бережно надавливая на живот в надлобковой области ладонными поверхностями четырех пальцев левой руки и постепенно усиливая давление, приближают их к пальцам, находящимся во влагалище, которыми фиксирована шейка матки. Если брюшные стенки податливы хотя бы умеренно, а матка находится в положении anteflexio-versio, т. е. между шейкой и телом матки имеется угол, открытый кпереди (anteflexio), а ось матки расположена кпереди от оси таза (anteversio), то вся матка оказывается фиксированной между обеими руками исследующего и без особого труда может быть им изучена. Если между пальцами обеих рук оказывается только брюшная стенка, используют следующий прием: наружная рука остается в прежнем положении, т. е. продолжает бережно, но по возможности глубоко давить на брюшную стенку в надлобковой области, пальцы же правой руки из переднего свода перемещают в задний. Сближая при этом обе руки, обнаруживают между ними тело матки (рис. 30). В таких случаях обычно имеет место загиб матки кзади (retroflexio uteri).  Рис. 30. Положение рук врача при имеющемся загибе матки кзади. Рис. 30. Положение рук врача при имеющемся загибе матки кзади.Обнаружив тем или иным приемом всю матку, приступают к детальному ее изучению, целью которого является получение следующих данных. Положение матки. Как определить flexio-versio, ясно из сказанного выше: при retroversio матки шейка обращена к лону, тело - к крестцу, при anteflexio-versio шейка обращена кзади, а тело кпереди, причем между телом и шейкой имеется угол, открытый кпереди: острый - при патологической антефлексии (anteflexio uteri pathologica, s. hyperan-teflexio) и тупой — при физиологической антефлексии (anteflexio uteri physiologica). Прямой угол характерен для состояния, пограничного между физиологическим и патологическим. Если в лежачем положении больной шейка матки расположена горизонтально, а тело ее обращено кзади, говорят о ретрофлексии матки. О подвижной ретрофлексии (retroflexio uteri mobile) говорят в тех случаях, когда матка выводится в положение антефлексии и не сразу возвращается в первоначальное состояние. Фиксированной ретрофлексией (retroflexio uteri fixata) называют такое состояние, когда матку не удается перевести в положение антефлексии. Наконец, о полуфиксированной ретрофлексии (retroflexio uteri hemifixata) говорят в тех случаях, когда матку удается перевести в положение антефлексии, но она принимает исходное положение, как только отнимают пальцы, удерживающие ее. Далее положение матки определяют по данным, о которых говорилось выше, когда речь шла о положении шейки матки: elongatio colli, descensus et prolapsus uteri — это устанавливают по отношению наружного маточного зева к интерспинальной линии; выявляют всевозможные другие отношения матки: lateropositio (dextro- et sinistropositio), ante- et retropositio uteri — по смещению всей матки в ту или другую сторону от срединной линии таза и т. п. Встречаются и другие варианты, например dextroversio uteri, когда шейка матки обращена влево, а тело — вправо, или комбинации различных положений, например anteflexio-retroversio-sinistropositio uteri, и т. п. Подвижность матки выясняют обычно при определении ее положения. Величина матки. Фиксируя матку между пальцами наружной и внутренней руки, получают как бы стереоскопическую картину изучаемого органа. При этом тактильная чувствительность исследующего и способность его мысленно воссоздать правильную стереоскопическую картину в значительной степени предопределяют правильность представления о состоянии матки. Как показывает опыт, эти качества вырабатываются при постоянной тренировке. Нормальную матку в детородном возрасте сравнивают по величине с куриным яйцом; длина ее от наружного зева до периметрия, покрывающего дно матки, равна 8—9 см, из которых 2—3 см приходятся на шейку, а 6 см — на тело матки. Матка может быть и меньше этой величины вследствие недоразвития, атрофических процессов в мышечном слое или больше ее — при беременности, опухоли, гипертрофии мышц. Нередко увеличение матки обусловлено перерастяжением ее полости патологическим содержимым, например гноем при пиометре, кровью — при гематометре. Маленькая матка с пропорциональным соотношением длины тела и шейки наблюдается при гипопластических ее состояниях (uterus hupoplast cus). Форму матки - ее тела, перешейка и шейки - сравнивают в нормальных условиях с грушей, уплощенной спереди назад. В патологических и некоторых физиологических условиях, например при беременности, форма ее может изменяться. Она может стать шаровидной в первые недели беременности и при так называемой шаровидной миоме, седловидной - при пороках развития, деформированной, иногда причудливо, например при множественной фибромиоме. Заслуживает внимания также нарушение пропорции между шейкой и телом матки в сочетании с отклонением от нормы их абсолютных размеров: удлинение шейки матки при нормальных размерах тела (например, при elongatio colli uteri); отсутствие полное или почти полное влагалищной части шейки матки при уменьшенных размерах тела - при старческой атрофии матки; удлиненная, иногда хоботообразно, и заостренная, коническая шейка матки при небольших размерах ее тела - при недоразвитии матки (uterus infantilis). Консистенция матки определяется по сравнению с консистенцией нормальной небеременной матки. Различают «сочность» матки, например при остром ее воспалении, «тестоватость» или «пастозность» при беременности в 12 недель и больше, тугую эластичность при гематометре, пиометре, плотность при фибромиоме и т. п. В нормальном и небеременном состоянии поверхность матки гладкая. Небольшие мягковатые выпячивания определяются во время беременности и обычно соответствуют месту имплантации оплодотворенного яйца. Плотная бугристость характерна для фибромиомы матки, шероховатая поверхность с мелкими множественными просовидными узелками - для туберкулеза брюшины, покрывающей матку. Болезненность матки. В физиологических условиях пальпация матки безболезненна, при беременности исследование может вызвать слабые схваткообразные боли. Выраженная болезненность при пальпации указывает на воспалительный процесс: резкая болезненность — в острой стадии, умеренная — в подострой, слабая — в хронической. Исследование придатков матки. После детального ознакомления с состоянием матки приступают к исследованию ее придатков, т. е. труб, яичников и связочного аппарата. Нормальные трубы прощупать трудно вследствие их мягкости и небольшого диаметра. Однако при податливости и небольшой толщине брюшных стенок и при хорошо развитой тактильной чувствительности они могут быть определены достаточно ясно. Патологически утолщенные или уплотненные трубы определяют обычно без особого труда. Для лучшего прощупывания труб нужно придерживаться следующей методики. Ощупав дно матки, передвигают пальцы по направлению к ее углам (поочередно), т.е. к местам отхождения труб, которые здесь же и определяются. Найдя истмическую часть трубы, находящуюся в непосредственной близости от угла матки, перебирают ее между пальцами обеих рук, как шнур, сантиметр за сантиметром (рис. 31). При этом получают представление о длине и толщине трубы. Длинная, тонкая и безболезненная труба - признак ее недоразвития, толстая труба - признак воспалительного заболевания. Консистенция трубы плотная при воспалении мышечного слоя, при пиосальпинксе, туго-эластическая - при гидросальшшксе, пастозная - при трубной беременности. Форма ее может быть сосискообразная при пиосальпинксе, ретортообразная при гидросалышнксе, четкообразная при salpingitis isthmica nodosa, чаще всеготуберкулезной этиологии. Может быть определена и подвижность трубы: полная подвижность - норма, неподвижность или ограниченная подвижность - при перисальпингите. Труба болезненна при воспалительном процессе, пульсирует при остром воспалении, при трубной беременности. Постепенно следуя по трубе от угла матки до ампулярного конца, исследующие пальцы достигают яичника. Он может находиться илп сбоку от матки, что бывает реже, или книзу и в сторону от нее — наиболее часто. Определяют величину яичника: нормальный яичник приблизительно равен концевой фаланге большого пальца руки; при кистоме яичник может достигать гигантских размеров. При исследовании яичников не следует забывать, что зрелый граафов фолликул, или желтое тело, в фазе расцвета может привести к временному незначительному увеличению их. Далее определяют форму яичника (округлая, миндалевидная - норма, бесформенная - при новообразованиях): поверхность (в норме она гладкая, при новообразованиях бугристая, резко шероховатая поверхность - один из признаков туберкулеза): консистенцию (средней плотности — норма: плотная - при злокачественной опухоли и атрофическпх процессах; тугая или мягкая эластичность - при ретенцпонных кистах. При обнаружении кистомы определяют наличие различной консистенции отдельных ее сегментов, что имеет место прп многокамерных кистомах: подвижность (нормальная, ограниченная, отсутствие подвижности при воспалении окружающей брюшины, внутрисвязочном расположении опухоли); болезненность (в небольшой степени выражена и в норме, повышенная или резкая наблюдается при воспалениях преимущественно окружающей яичник брюшины). Затем переходят к изучению связочного аппарата. В небеременном состоянии даже неизмененные круглые маточные связки могут быть определены и прощупываются в виде плотных шнуров: прп фибромиоме круглых связок (редкое заболевание) они представляются увеличенными, плотными и бугристыми. Во время беременности нормальные круглые связки гипертрофируются и во второй половине они легко прощупываются через брюшные покровы в нижнебоковых отделах матки. Ознакомление с состоянием широких маточных связок ограничивается преимущественно исследованием их оснований, известных под названием кардинальных связок. Воспаление параметральной клетчатки, расположенной между листками широких связок, ведет к уплотнению и сморщиванию кардинальных связок, что легко определяется прп исследовании. Об остальных изменениях в широких маточных связках, как, например, о растянутости их листков, степени растяжения и т. п., легко догадаться по наличию различного рода смещений матки, по величине межсвязочно расположенных опухолей. Исследование крестцово-маточных связок производится путем подведения пальцев под шейку матки и продвижения их как можно глубже. Если при этом приподнять матку пальцами, то крестцово-маточные связки более ясно ощутимы в области внутреннего зева. Обращают внимание на их длину; короткие атрофичные связки могут быть как врожденными, так и приобретенными, например в результате воспаления. Растяжимость связок определяется по тому, насколько удается приподнять матку. Форма их в норме веерообразна, расходящаяся по направлению к крестцу; асимметрия связок образуется вследствие укорочения одной из них, связанного с воспалительным процессом на соответствующей стороне. Толщина связок может быть различной; утолщение, а тем более инфильтрация являются результатом воспаления; болезненность, повышенная или резкая, чаще всего указывает на воспалительный процесс; умеренная чувствительность встречается и в норме. После исследования придатков матки - труб, яичников, связок - следует изучить влагалищные своды более подробно, чем при одноручном исследовании. Своды в нормальных условиях безболезненны, вогнутость их обычно довольно выражена, обращена вверх; передний свод, как правило, короче заднего, правый и левый одинаковой глубины и одинаково просторны. Такое состояние принято обозначать условно термином «свободные своды». При некоторых гинекологических заболеваниях один пли несколько сводов меняют свою обычную форму вследствие наличия в малом тазу воспалительных инфильтратов, новообразований или свободной жидкости: асцитической жидкости, крови, гноя. В таких случаях свод укорачивается, «сморщивается», уплотняется, выпячивается, обращаясь выпуклостью вниз; изменяется и чувствительность сводов от незначительной до резкой болезненности. О характере патологического процесса, вызвавшего изменения в сводах, можно судить по консистенции содержимого малого таза, прощупываемого через них: плотная консистенция указывает на воспалительную инфильтрацию, новообразование; флюктуация свидетельствует о наличии гноя, выпота и т. п. Неподвижность влагалищной стенки ж наличие уплотнения под ней указывают на воспаление соответствующего отдела клетчатки. По локализации патологического процесса в малом тазу можно судить п о пораженных органах. Например, наличие флюктуирующего образования округлой формы, расположенного за маткой, указывает на пельвеоперитонит, уплотнение в области крестцово-маточных связок — на задний параметрит и т.п. Нередко через своды, особенно боковые и задний, прощупываются тяжи различной толщины и плотности, вплоть до мозолистой. Эти образования, являющиеся остатками перенесенного периметрита (тонкие тяжи) плп параметрита (плотные и массивные тяжи), нарушают топографию органов малого таза и вызывают, в частности, различного рода щения матки. При этом матка всегда смещается в ту сторону, на которой в прошлом имел место воспалительный процесс. Инфильтраты определяются также и при запущенных раковых процессах половых органов. Влагалищно-брюшностеночное исследование заканчивается осмотром выделений, остающихся на пальцах после их выведения из влагалища. При этом сравнивают характер выделений, обнаруженных до и после исследования. Кровяная окраска выделений, так же как и появление чистой крови, отсутствовавших до исследования, позволяют заподозрить полип, эрозию шейки матки, раковое поражение половых органов и другие патологические процессы; появление после исследования обильного количества гноя, если до исследования этого не было, говорит о скоплении гноя в полости матки (пиометра) и т. п. Исследование через прямую кишку. В тех случаях, когда исследование через влагалище не может быть произведено, например у девственниц, при аплазии влагалища, резком его стенозе, а также когда возникает необходимость в детальном ознакомлении с крестцово-маточными связками, задней стенкой матки,, рельефом крестца, пристеночной клетчаткой и т. п., прибегают к прямокишечно-брюшностеночному исследованию. Этот метод при некотором навыке дает достаточно ясное представление о состоянии органов малого таза. Кроме того, он существенно дополняет данные, полученные при влагалищно- брюшностеночном исследовании. 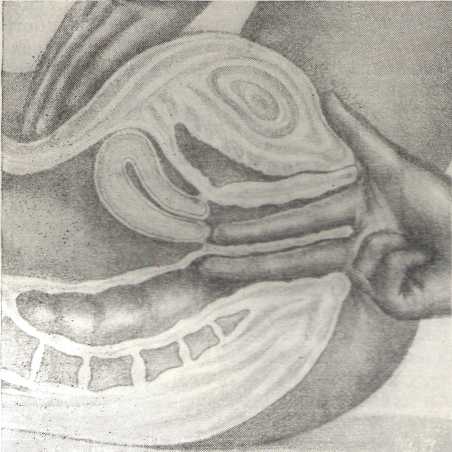 Рис. 32. Прямокишечно-влагалищно- брюшностеночное исследование половых органов женщины. Исследование через прямую кпшку производится следующим образом: на указательный палец правой руки поверх резиновой перчатки надевают тонкий резиновый напальчник. обильно смазанный вазелином, и осторожно вводят палец в прямую кишку. Больную, лежащую на гинекологическом кресле в обычном положении для гинекологического исследования, просят несколько натужиться. В остальном методика та же, что и при влагалищно-брюшностеночном исследовании. В ряде случаев возникает необходимость в сложном комбинированном прямокишечно-влагалищно-брюшностеночном исследовании. С этой целью в прямую кпшку вводят средний, а во влагалище указательный палец правой руки. Сближая их с пальцами левой руки, надавливающими на нижнюю часть живота через его покровы, получают ясное представление о состоянии органов малого таза (рис. 32). Этот метод, рекомендованный А. И. Лебедевым и Д. О. Оттом. особенно ценен в тех случаях, когда патологический процесс локализуется в клетчатке, расположенной между прилегающими друг к другу стенками влагалища и прямой кишки. Нельзя также забывать, что прямая кишка занимает одно из первых мест по частоте локализации раковой опухоли. Поэтому каждое гинекологическое исследование, если оно производится у женщины старше 35 лет, должно включать и профилактическое пальцевое обследование прямой кишки. |
