Основные (возраст старше 65 лет для женщин и старше 55 лет для мужчин, курение, общий хс 6,5 ммольл, семейная отягощенность по ибс) и прочие
 Скачать 134.35 Kb. Скачать 134.35 Kb.
|
|
ИБС – острая или хроническая дисфункция миокарда вследствие относительного или абсолютного уменьшения снабжения миокарда артериальной кровью, чаще всего связанная с патологическим процессом в системе коронарных артерий (КА). Этиология ИБС: 1. Атеросклероз КА – чаще поражается передняя нисходящая ветвь левой КА, реже – огибающая ветвь левой КА и правая КА. 2. Врожденные аномалии КА (отхождение огибающей артерии от правого коронарного синуса или правой коронарной артерии и др.) 3. Расслаивание КА (спонтанное или вследствие расслаивания аневризмы аорты) 4. Воспалительные поражения КА (при системных васкулитах) 5. Сифилитический аортит с распространением процесса на КА 6. Лучевой фиброз КА (после облучения средостения при лимфогранулематозе и др. опухолях) 7. Эмболия КА (чаще при ИЭ, МА, реже – при ревматических пороках) В настоящее время ИБС считается ишемия миокарда, вызванная только атеросклеротическим процессом в КА. Факторы риска ИБС: а. Модифицируемые: 1) курение сигарет 2) артериальная гипертензия 3) сахарный диабет 4) низкий ХС ЛПВП, высокий ХС ЛПНП, общий ХС выше 6,5 ммоль/л 5) ожирение б. Немодифицируемые: 1) возраст: 55 лет и старше у мужчин, 65 лет и старше у женщин 2) мужской пол 3) семейная отягощенность по ИБС Также выделяют основные (возраст старше 65 лет для женщин и старше 55 лет для мужчин, курение, общий ХС > 6,5 ммоль/л, семейная отягощенность по ИБС) и прочие (низкий ХС ЛПВП, высокий ХС ЛПНП, нарушение толерантности к глюкозе, ожирение, микроальбуминурия при СД, малоподвижный образ жизни, повышение уровня фибриногена) факторы риска ИБС. Патогенез ИБС. В норме между доставкой кислорода к кардиомиоцитам и потребностью в нем имеется четкое соответствие, обеспечивающее нормальный метаболизм и функции клеток сердца. Коронарный атеросклероз вызывает: а) механическую обструкцию КАсо снижением перфузии клеток б) динамическую обструкцию КА - коронароспазм – из-за повышенной реактивности пораженных атеросклерозом КА к действию вазоконстрикторов (катехоламинам, серотонину, эндотелину, тромбоксану) и сниженной реактивности к действию вазодилататоров (эндотелиальному релаксирующему фактору, простациклину) в) нарушение микроциркуляции – из-за склонности к образованию нестойких тромбоцитарных агрегатов в пораженных КА при выделении ряда БАВ (тромбоксана А2 и др.), которые часто подвергаются спонтанной дезагрегации г) коронаротромбоз – в области повреждения атеросклеротической бляшки на тромбогенном субэндотелии формируются тромбы, потенцирующие ишемию Все вышеперечисленное приводит к дисбалансу между потребностью миокарда в кислорода и его доставкой, нарушению перфузии сердца и развитию ишемии с последующими клиническими проявлениями в виде ангинозной боли, ИМ и др. Классификация ИБС: 1. Внезапная коронарная смерть (первичная остановка кровообращения). 2. Стенокардия: а) стенокардия напряжения: 1) впервые возникшая (до 1 мес); 2) стабильная (больше 1 мес); 3) прогрессирующая б) спонтанная (вазоспастическая, особая, вариантная, стенокардия Принцметала) 3. Инфаркт миокарда: а) с Q-зубцом (крупноочаговый – трансмуральный и нетрансмуральный) б) без Q-зубца (мелкоочаговый) 4. Постинфарктный кардиосклероз (через 2 мес после ИМ) 5. Нарушения сердечного ритма 6. Сердечная недостаточность 7. Безболевая («немая») ишемия 8. Микроваскулярная (дистальная) ИБС 9. Новые ишемические синдромы (оглушение миокарда, гибернация миокарда, ишемическое прекондиционирование миокарда) Некоторые клинические формы ИБС - впервые возникшая стенокардия, прогрессирующая стенокардия, стенокардия покоя и ранняя постинфарктная стенокардия (первые 14 дней после ИМ) - являются формами нестабильной стенокардии. Лечение – см. вопрос 20. 20. Ишемическая болезнь сердца: стенокардия. Этиология, патогенез, клинические варианты, дифференциальная диагностика. Тактика ведения больных, принципы лечения. Медико-социальная экспертиза. Реабилитация. Стенокардия – заболевание, характеризующееся приступами загрудинных болей, возникающими в ответ на повышение кислородно-метаболической потребности миокарда вследствие физического или эмоционального напряжения; это синдромное понятие, клинически характеризующееся рядом признаков: 1) условия возникновения боли – физическая нагрузка или эмоциональное напряжение, выход на холодный воздух 2) характер болевых ощущений – сжимающий, жгучий, давящий 3) локализация боли – загрудинная область или предсердечная область слева от грудины 4) иррадиация боли – в левую руку по ульнарному краю к мизинцу, в левую лопатку, нижнюю челюсть 5) продолжительность болевых ощущений – 2-3 минуты, но не более 10-15 мин; исчезают после уменьшения или прекращения физической нагрузки 6) боль быстро и полно купируется после приема нитроглицерина через 3-5, но не более чем через 10 мин Основные клинические формы стенокардии и их характеристика. 1. Стенокардия напряжения: а) впервые возникшая – давность заболевания до 1 мес; характеризуется полиморфностью течения – может регрессировать, перейти в стабильную стенокардию или принять прогрессирующее течение, поэтому требует усиленного наблюдения и лечения б) стабильная (с указанием функионального класса) – давность заболевания более 1 мес; характерны стереотипные боли в ответ на обычную для даннорго больного нагрузку в) прогрессирующая – формируется чаще на фоне стабильности; характерны нарастающие по частоте, продолжительности и интенсивности ангинозные приступы с резким уменьшением переносимости больными физических нагрузок, с расширением зоны локализации, путей иррадиации болей и ослаблением эффекта от приема нитроглицерина. 2. Спонтанная (особая) стенокардия – характерны приступы ангинозных болей, возникающие без видимой связи с факторами, ведующими к повышению потребности миокарда в кислороде; у большинства больных болевой синдром развивается в строго определенное время суток (чаще ночью или в момент пробуждения), структурно состоит из цепочки 3-5 болевых эпизодов, чередующихся с безболевыми паузами 3. Безболевая («немая») стенокардия – диагностируется при выявлении четких ишемических изменений на ЭКГ в процессе суточного мониторирования или проведения нагрузочных проб, не проявляющихся клиническими признаками 4. Микроваскулярная стенокардия (синдром Х) – характерна типичная клиническая картина стенокардии, выявление ишемии на ЭКГ при нагрузочных или фармакологических пробах при неизмененных КА по данным коронарографии; обусловлена дефектной эндотелийзависимой вазодилатацией мелких миокардиальных артериол, что приводит к снижению резерва коронарного кровотока и ишемии миокарда Диагностика стенокардии. 1. Данные анамнеза (условия возникновения болей) и характерная клиническая картина. 2. ЭКГ: в покое и во время приступа, Холтеровское мониторирование – специфическим для стенокардии является дислокация сегмента ST на 1 мм вниз (субэндокардиальная ишемия) или вверх (трансмуральная ишемия) от изолинии, чаще всего регистрируемая в момент приступа 3. Нагрузочные тесты: ВЭП, тредмил, чрезпищеводная кардиостимуляция (в ответ на повышение ЧСС возникают ишемические повреждения на ЭКГ), фармакологические пробы с добутамином и изадрином (вызывают повышение потребности миокарда в кислороде), дипиридамолом и аденозином (вызывают синдром обкрадывания, расширяя прежде всего интактные сосуды) - позволяют выявить ишемию миокарда, не определяемую в покое, установить степень выраженности коронарной недостаточности. Признаки ишемии миокарда во время нагрузочного тестирования: а) возникновение приступа стенокардии б) депрессия или элевация сегмента ST горизонтального или косонисходящего типа на 1 мм и более продолжительностью не менее 0,8 сек от точки j в) увеличение амплитуды зубца R в сочетании с депрессией сегмента ST 4. Радионуклидная сцинциграфия миокарда с 201Тl (поглощается нормальным миокардом пропорционально коронарной перфузии) или 99mTc (избирательно накапливается в зонах некроза миокарда) 5. Эхо-КГ (в т.ч. стресс-Эхо-КГ, Эхо-КГ с фармакологическими пробами) – позволяет оценить локальную и большую сократимость миокарда (нарушение локальной сократимости соответствует очагу ишемии) 6. Коронарография – «золотой стандарт» для диагностики ИБС; выполняется чаще для решения вопроса о целесообразности хирургического лечения 7. Электрокардиотопография – ЭКГ-картирование по 60 отведениям 8. Позитронно-эмиссионнная томография – позволяет получить информацию о коронарном кровотоке и жизнеспособности миокарда 9. Обязательные лабораторные обследования: ОАК, ОАМ, сахар крови, БАК (липидограмма, электролиты, кардиоспецифические ферменты: КФК, АСТ, ЛДГ, миоглобин, тропонин Т), коагулограмма. Функциональные классы стенокардии позволяют оценить функциональное состояние больных ИБС и переносимость ими физических нагрузок:
Принципы лечения стенокардии: 1. Рекомендации по изменению стиля жизни: снижение массы тела при ожирении; отказ от вредных привычек (курения, злоупотребления алкоголем); стабилизация гипертензии и сахарного диабета рациональная диета (ограничение жирной и соленой пищей, не есть перед сном); занятия лечебной физкультурой 2. Медикаментозное лечение – основные группы препаратов: а) антиангинальные средства (донаторы оксида азота) – нитраты (нитроглицерин, изосорбида динитрат, изосорбида-5-мононитрат), сиднонимины (молсидомин, корватон, сиднофарм). 1) препараты нитроглицерина: сублингвальные формы (нитроглицерин таб. 0,5 мг), оральные аэрозоли (нитроминт), депо-препараты (нитронг-форте: разовая доза 6,5 мг, суточная 13,0-26,0 мг, сустак мите/форте, нитрогранулонг: разовая доза 5,3 мг, суточная 10,6-15,9 мг, нитро-тайм), мази и пластыри для накожного применения (нитродерм, депонит-5,10: разовая доза 1 пластырь, в сутки до 3-х пластырей, нитромазь 2%: разовая доза 1 г, суточная 2 г), инфузионные формы (перлинганит, нитроглицерин для инфузий) 2) препараты изосорбида динитрата: пероральные формы (кардикет ретард: разовая доза 20-120 мг, суточная 60-120 мг, изосорб ретард, изолонг, нитросорбид: разовая доза 10-20 мг, суточная 40-80 мг), оральные аэрозоли (изокет, аэросонит, изо-мик), инфузионные формы (изокет, изолонг), буккальные формы (тринитролонг, динитросорбилонг) 3) изосорбида мононитрат: пероральные формы (мононит: разовая доза 20-40 мг, суточная 80-120 мг, оликард: разовая доза 40 мг, суточная 40-80 мг, моночинкве: разовая доза 50 мг, суточная 50 мг). б) β-адреноблокаторы: 1) без вазодилатирующих свойств: - неселективные (пропранолол / обзидан 120-240 мг/сут, надолол, окспренолол, соталол, тимолол) - β1-селективные (атенолол / тенормин – 100-150 мг/сут, бисопролол / конкор 2,5-10 мг/сут, метопролол / эгилок 100-200 мг/сут) 2) с вазодилатирующими свойствами: - неселективные (карведилол / дилатренд 12,5-50 мг/сут, пиндолол, лабеталол) - β1-селективные (небиволол / небилет 5-10 мг/сут, ацебутолол / сектраль 200-800 мг/сут). Противопоказаны при: а) интервал P–Q более 0,24 с; б) ЧСС менее 50 в 1 минуту; в) уровень систолического АД менее 90 мм. рт. ст.; г) АВ блокада II–III степени (при отсутствующем электрокардиостимуляторе); д) БА, ХОБЛ; е) выраженная СН. в) антагонисты кальция (верапамил, дилтиазем и др.): учащающие пульс (дигидропиридиновые – нифедипин 30-60 мг/сут, амлодипин 5-10 мг/сут, исрадипин) и замедляющие пульс (верапамил 240-480 мг/сут, дилтиазем 90-120 мг/сут); препараты выбора при вазоспастической стенокардии г) антитромбоцитарные препараты: аспирин – достоверно снижает смертность больным ИМ, поэтому при ИМ всем пациентам, которые не принимали аспирин в течение последних суток, немедленно назначается в дозе 0,160-0,325 мг внутрь разжевать д) ингибиторы АПФ (при наличии АГ или снижении ФВ левого желудочка менее 40%) е) противоатеросклеротические (гиполипидемические) средства (симвастатин, правастатин и др.) ж) метаболические средства (триметазидин, триметазидин MB / предуктал 40-60 мг/сут). Достоверно продлевают жизнь больных со стенокардией: β-адреноблокаторы; ингибиторы АПФ (при наличии ЛЖ недостаточности); аспирин; амиодарон (ПАС III, нельзя одновременно с β-блокаторами). 2. Ишемическое повреждение миокарда, стадии. Патогенез I-й стадии - включения основных патогенетических факторов. 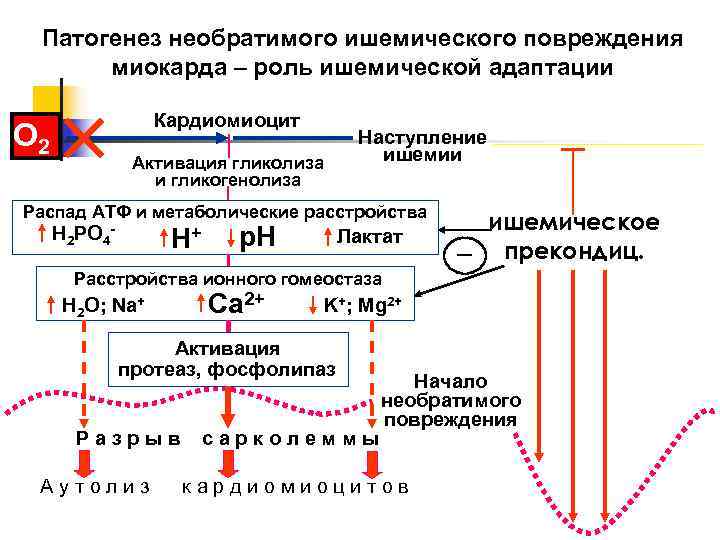 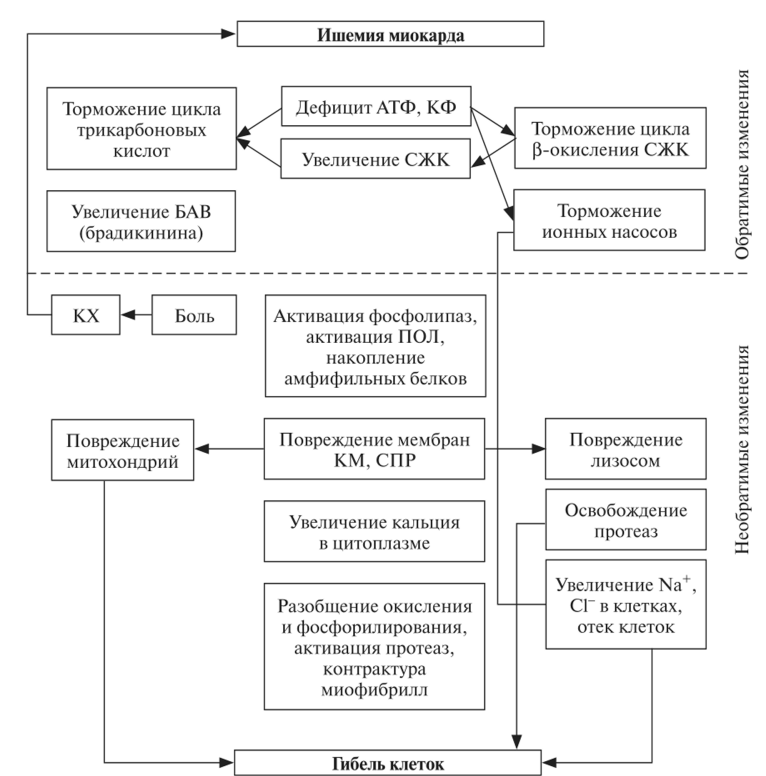 |
