АППЕНДИЦИТ. Острый аппендицит и его осложнения Цель
 Скачать 2.15 Mb. Скачать 2.15 Mb.
|
Острый аппендицит и его осложнения Цель: Изучение патогенеза, клинической картины, методов диагностики и лечения острого аппендицита и его осложнений. Необходимо знать Общие сведения. Анатомия передней брюшной стенки, слепой кишки и червеобразного отростка. Типичные и атипичные варианты расположения червеобразного отростка. Частота и место данной патологии среди других хирургических заболеваний органов брюшной полости. Классификация (клинико-морфологическая) острого аппендицита. Клиника и диагностика. Характеристика болевого синдрома, диспепсических явлений, последовательность их возникновения и динамика развития. Симптом Кохера-Волковича. Данные осмотра, пальпации живота. Признаки раздражения брюшины. Симптом Щёткина-Блюмберга. Симптомы Ровзинга, Ситковского, Бартомье-Михельсона и др. Значение вагинального и ректального исследований. Лабораторная и инструментальная диагностика. Особенности течения острого аппендицита в зависимости от варианта расположения червеобразного отростка (подпечёночное, тазовое, ретроцекальное, ретроперитониальное, левостороннее), при беременности, у детей и пациентов пожилого возраста. Дифференциальный диагноз. Дифференциально-диагностические признаки (жалобы, анамнез, данные физикального и инструментальных исследований), позволяющие отличить острый аппендицит от следующих групп заболеваний: 1. Других хирургических заболеваний органов брюшной полости: перфоративная язва; острый холецистит; острый панкреатит; воспаление дивертикула Меккеля; терминальный илеит (болезнь Крона) и др. 2. Острых урологических заболеваний: почечная колика, пиелонефрит. 3. Острых заболеваний органов малого таза – прерванная внематочная беременность, воспалительные заболевания и т.д. 4. Прочих заболеваний: энтероколит; правосторонняя плевропневмония и др. Лечение. Хирургическая тактика при остром аппендиците. Анестезия. Оперативные доступы. Техника аппендэктомии. Ретроградная аппендэктомия. Лапароскопическая аппендэктомия. Показания к ревизии терминального отдела тонкой кишки и органов малого таза. Показания к дренированию и тампонаде брюшной полости. Ведение послеоперационного периода. Профилактика и диагностика послеоперационных осложнений. Осложнения острого аппендицита Аппендикулярный инфильтрат. Определение понятия, механизм образования, время возникновения от начала острого приступа. Динамика развития симптомов аппендицита до момента образования инфильтрата. Объективные данные при осмотре больного. Дифференциальная диагностика аппендикулярного инфильтрата от опухолей слепой кишки. Течение и возможные исходы аппендикулярного инфильтрата, их клинические проявления и диагностика. Тактика и методика лечения. Дальнейшая тактика лечения при рассасывании инфильтрата. Периаппендикулярный абсцесс. Клинические (общие и местные) проявления. Характер температурной кривой. Инструментальная и лабораторная диагностика. Хирургическая тактика. Методика и объём оперативного вмешательства. Дальнейшее ведение больного. Абсцессы брюшной полости. Причины, локализация, время возникновения, клинические (общие и местные) признаки. Инструментальная и лабораторная диагностика. Тазовый (дугласова пространства) абсцесс. Диагностическое значение вагинального и ректального исследований. Техника вскрытия тазового абсцесса. Поддиафрагмальный абсцесс. Диагностическое значение рентгенологического исследования грудной клетки и брюшной полости. Техника вскрытия поддиафрагмального абсцесса. Пилефлебит. Причины возникновения. Клиническая симптоматика. Меры предотвращения. Перитонит. Клиническая картина. Методы диагностики и лечения. Необходимо уметь 1. Целенаправленно собрать анамнез при подозрении на острое хирургическое заболевание органов брюшной полости с учётом основных клинических симптомов острого аппендицита, особенностей течения заболевания, возраста и пола пациента. 2. Провести осмотр пациента с предполагаемым диагнозом «острый аппендицит» с выявлением характерных для заболевания специальных симптомов (Щёткина-Блюмберга, Ровзинга, Ситковского, Бартомье-Михельсона). 3. Выполнить вагинальное и ректальное исследование и оценить полученные данные. 4. Поставить предварительный диагноз. 5. Составить план необходимых инструментальных и лабораторных исследований. 6. Аргументированно провести дифференциальный диагноз на основании анамнеза, жалоб, проведённого осмотра пациента, выполненных инструментальных и лабораторных методов исследования. 8. Сформулировать и обосновать окончательный развёрнутый клинический диагноз. Определение. Острый аппендицит – острое деструктивное воспаление червеобразного отростка слепой кишки. Эпидемиология. Острый аппендицит – одно из наиболее часто встречающихся заболеваний в неотложной хирургии. Заболеваемость острым аппендицитом составляет 4-5 случаев на 1000 человек населения в год. Наиболее часто острый аппендицит встречается в возрасте 20-40 лет (диаграмма 1). Женщины болеют в 1,5-2 раза чаще. 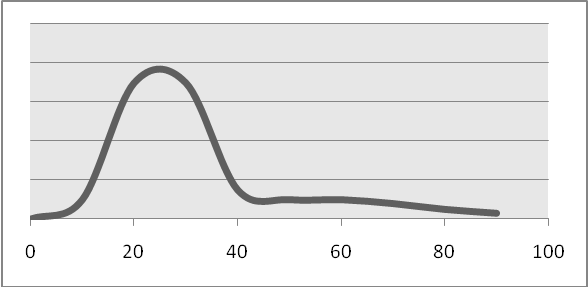 Диаграмма 1. Частота встречаемости острого аппендицита в различном возрасте. Летальность при остром аппендиците стабилизировалась за последние десятилетия и составляет в среднем 0,1-0,3%. Учитывая частоту встречаемости этого заболевания, даже такая небольшая вероятность летального исхода оборачивается сотнями жизней ежегодно. Анатомия и физиология червеобразного отростка Червеобразный отросток отходит от слепой кишки в месте слияния трех тений, на 2-3 см ниже уровня впадения подвздошной кишки в слепую. Средняя длина его 8-10 см, однако, описаны случаи нахождения очень коротких и очень длинных (до 50 см) отростков. Локализация основания червеобразного отростка практически постоянна, и проецируется на переднюю брюшную стенку в точке McBurney – на границе наружной и средней третей линии, проведенной от пупка до передней верхней подвздошной ости. Свободный конец (верхушка) отростка может находится в различных положениях (рис. 1). Ретроцекальное расположение отростка наблюдается в 10-15% случаев, при этом в очень редких случаях отросток лежит не только позади слепой кишки, но и внебрюшинно (ретроперитонеальное положение отростка). Вариабельность расположения слепой кишки и самого аппендикса является одним из факторов, обуславливающих различную локализацию болей и многообразие вариантов клинической картины при развитии воспаления червеобразного отростка, а также возникающие иногда трудности его обнаружения во время операции. 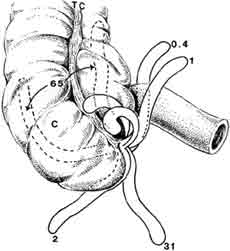 Рис. 1. Различные локализации верхушки червеобразного отростка Червеобразный отросток имеет собственную брыжеечку треугольной формы, направляющуюся к слепой кишке и конечному отделу подвздошной. Брыжейка содержит жировую ткань, сосуды, нервы и несколько мелких лимфатических сосудов. У основания червеобразного отростка имеются складки и карманы брюшины, которые способствуют в ряде случаев отграничению воспалительного процесса. Кровоснабжается червеобразный отросток от а. ileocolica через a. appendicularis, которая проходит в толще брыжейки отростка и может быть представлена одной или несколькими ветками. Венозный отток осуществляется по одноименным венами в верхнюю брыжеечную и далее в воротную вену. Кроме того, имеются тесные коллатеральные связи с нижней полой веной, а также с венами почек, правого мочеточника, забрюшинного пространства. Лимфатические сосуды начинаются в виде капилляров в слизистой оболчке червеобразного отростка. У основания крипт образуется первая капиллярная сеть, которая соединяется с более мощной подслизистой сетью. Последняя опутывает лимфатические фолликулы. Затем лимфатические сосуды, сливаясь и проникая через мышечную оболочку, дренируется в лимфатические узлы брыжейки, расположенные в области илеоцекального угла и далее - в общий ток лимфы из кишечника. Главными лимфатическими узлами червеобразного отростка являются две группы: аппендикулярные и илеоцекальные. Следует отметить, что имеются тесные связи лимфатических систем червеобразного отростка и других органов: слепой кишки, правой почки, двенадцатиперстной кишки, желудка. Существование столь разветвленных сосудистых связей делает понятной возможность различных путей распространения инфекции при остром аппендиците и развития гнойных осложнений, таких как восходящий тромбоз вен брыжейки, тромбофлебит воротной вены (пилефлебит), флегмона забрюшинной клетчатки, абсцессы печени и почек. Иннервация червеобразного отростка осуществляется за счет ветвей верхнего брыжеечного сплетения и, частично, за счет нервов солнечного сплетения. Это объясняет широкое распространение и разнообразную локализацию болей в начале заболевания. Стенка червеобразного отростка представлена серозной, мышечной и слизистой оболочками. Мышечная оболочка имеет два слоя: наружный - продольный, и внутренний - циркулярный. Важен в функциональном отношении подслизистый слой. Он пронизан крестообразно перекрещивающимися коллагеновыми и эластическими волокнами. Между ними располагаются множественные лимфатические фолликулы. У взрослых число фолликулов на 1 см2 достигает 70-80, а общее их количество достигает 1200-1500 при диаметре фолликула 0.5 - 1.5 мм. Слизистая оболочка образует складки и крипты. В глубине крипт располагаются клетки Панета, а также клетки Кульчицкого продуцирующие серотонин. Эпителий слизистой оболочки однорядный призматический с большим числом бокаловидный клеток, вырабатывающих слизь. Известные физиологические функции червеобразного отростка:
Этиология и патогенез. Острый аппендицит является неспецифическим воспалительным заболеванием. Предложена не одна теория, объясняющая возникновение и развитие острого аппендицита – ангионевротическая, инфекционная, нейрорефлекторная, аллергическая, кортиковисцеральная и ряд других. Большинство современных авторов придерживаются мнения, что основной причиной этого заболевания является окклюзия просвета червеобразного отростка. Причины окклюзии могут быть различны – каловые камни, гиперплазия лимфоидной ткани в стенке червеобразного отростка, аскариды и т.д. Окклюзия просвета приводит к повышению внутрипросветного давления. Когда оно начинает превышать давление в венулах стенки червеобразного отростка (≈ 40 мм вод. ст.) – происходит нарушение его кровоснабжения, повышение проницаемости и инвазии в стенку отростка микроорганизмов (чаще всего (90%) анаэробные кокки и бактероиды, реже – кишечная палочка, клебсиелла, энтерококки) – развивается острый флегмонозный аппендицит. Прогрессирующая ишемия приводит к некрозу стенки червеобразного отростка и ее последующей перфорации. Если организму удается отграничить воспалительный процесс, развивается аппендикулярный инфильтрат; при невозможности отграничения – местный, а затем и распространенный перитонит. Другими осложнениями острого аппендицита являются абсцессы брюшной полости, забрюшинная флегмона, а также пилефлебит. У пожилых больных может встречатся первично-гангренозная форма острого аппендицита, возникающая вследствие нарушения питания червеобразного отростка из-за тромбоза аппендикулярной артерии. В этих случаях возможно быстрое развитие перфорации и осложнений острого аппендицита. Классификация острого аппендицита. Классификация острого аппендицита носит клинико-морфологический характер и основана на степени выраженности и разнообразности воспалительных изменений и клинических проявлений. Формы острого аппендицита.
Диагностика острого аппендицита. Клиническая картина острого аппендицита вариабельна в силу особенностей его анатомии и различных локализаций верхушки червеобразного отростка. В типичных случаях основным симптомом заболевания является боль, которая в начале заболевания локализуется в эпигастральной или мезогастральной областях или не имеет четкой локализации. Спустя несколько часов от начала заболевания, боли усиливаются, смещаются в правую подвздошную область. Это характерное смещение болей носит название симптома Кохера-Волковича. Часто боли сопровождаются тошнотой, иногда рвотой, которая носит рефлекторный характер и встречается у 30-40% больных. В большинстве случаев отмечается отсутствие аппетита. При осмотре, общее состояние больных в начальных стадиях заболевания практически не страдает. Отмечается умеренная тахикардия, повышение температуры тела, как правило, не более 37,5°С. При осмотре живота каких-либо особенностей выявить чаще всего не удается, он не вздут, участвует в акте дыхания. При перкуссии отмечается болезненность в правой подвздошной области – положительный симптом Раздольского(рис 2). При пальпации здесь же определяется болезненность, причем даже в начале заболевания, когда больной может ощущать боли в эпигастральной или мезогастральной областях. Также при пальпации можно выявить ряд симптомов, характерных для острого аппендицита, однако следует отметить, что ни один из них не является абсолютно патогномоничным. Всего таких симптомов несколько десятков, однако наиболее информативные, это:
Одним из важнейших симптомов аппендицита является напряжение мышц в правой подвздошной области. Это основной симптом, свидетельствующий о распространении воспаления на париетальную брюшину. Другими перитонеальными симптомами являются симптом Щеткина-Блюмберга (рис. 2), Воскресенского (симптом «рубашки» - через рубашку больного быстро проводят рукой от реберной дуги до паховой связки – при этом справа отмечается усиление болей). Вышеописанная клиническая картина встречается приблизительно у 70% больных с острым аппендицитом. В остальных случаях клиническая картина атипична и в основном зависит от локализации верхушки червеобразного отростка. А  Б 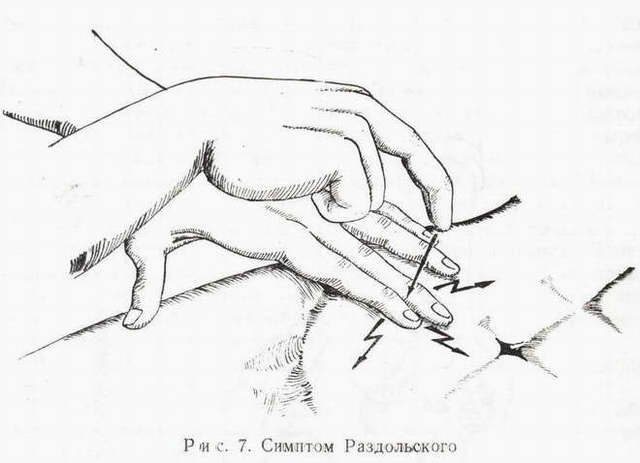 Рис. 2. А – симптом Щеткина-Блюмберга – усиление болей при отдергивании руки после надавливания на брюшную стенку. Б – Симптом Раздольского – перкутторная болезненность в правой подвздошной области. В обоих случаях боль усиливается вследствие механического сотрясения воспаленной париетальной брюшины. При ретроцекальном или ретроперитонеальном расположении червеобразного отростка последний может прилежать к печени, поясничной мышце, правой почке, что обуславливает особенности клинической картины. Боли могут локализоваться в правом мезогастрии или правой поясничной области. Из-за раздражения слепой и восходящей кишки заболевание может сопровождаться жидким стулом, при переходе воспаления на мочеточник – дизурическими явлениями. Симптомы раздражения брюшины могут быть слабо выраженными или отсутствовать. Характерен положительный симптом Образцова (psoas-симптом) - в положении лежа поднимают вытянутую кверху правую ногу больного, а затем просят опустить ее – возникает боль в правой поясничной области. При тазовом расположении червеобразного отростка также возможны дизурические явления, диарея. При такой локализации воспалительного процесса особую важность имеет вагинальное и ректальное исследования, при которых определяется болезненность в дугласовом пространстве. При воспалении подпеченочно расположенного червеобразного отростка клиническая картина может симулировать острый холецистит. При атипичной клинической картине острого аппендицита, для правильной и своевременной диагностики важную роль играют дополнительные методы исследования – УЗИ, КТ, диагностическая лапароскопия. |
