Лекция 1. СУ в педиатрии К-т лекции -1 Исайко. Перечень тем лекций и семинаров су в педиатрии
 Скачать 97.27 Kb. Скачать 97.27 Kb.
|
План лекции.Определение понятия «педиатрия». История педиатрии. Структура педиатрической службы. Проблемы профилактической педиатрии: Охрана материнства и детства (федеральные и региональные льготы). Стандарт наблюдения детей 1го года жизни (программа«Родовой сертификат»). Вакцинопрофилактика. Диспансеризация здорового детского населения (аспект модернизации здравоохранения-«Д» 14летних.с 2011г.) Должностные обязанности медсестры в условиях стационара и детской поликлиники. Недоношенный ребенок и уход за ним: причины недоношенности, степени незрелости. Анатомо-физиологические особенности недоношенного ребенка. Организация этапов выхаживания. Выявление нарушенных потребностей,организация ухода с учетом выявленных нарушений. (дыхательные расстройства, нарушение терморегуляции, затруднение при вскармливании). 1.Определение понятия «педиатрия». (от греч. pais, родительный падеж paidos - дитя и iatreia - лечение), область медицины, изучающая анатомо-физиологические особенности детского организма, причины и механизмы развития детских болезней и разрабатывающая методы их распознавания, лечения и профилактики. 2. История педиатрии. Педиатрия как самостоятельная медицинская специальность возникла сравнительно недавно. Отдельные высказывания и советы по вскармливанию детей, уходу за ними, лечению имеются в древних рукописях армянского государства Урарту, а так же Древнего Египта, Индии, Китая, Вавилона, Ассирии. В книге «О природе ребенка» Гиппократа (ок. 460— 377 до н. э.) содержатся сведения о закономерностях правильном и стабильном роста и нормальном развитии детей. В XV — XVI вв. появляются отдельные книги, посвященные детским болезням, в них были и указания о высокой смертности детей, но отсутствовали практические рекомендации по ее снижению. В XVII в. благодаря классическим работам английских ученых Глиссона, Си-денхема о рахите, оспе и кори, получившим всемирную известность, педиатрия привлекает внимание врачей. В XVIII в. издаются учебники по педиатрии и делают первые серьёзные шаги в этом направлении. На огромную детскую смертность в России обратил внимание М. В. Ломоносов. В письме «О размножении и сохранении российского народа» он предлагал ряд мер борьбы со смертностью. В 1721 г. был издан сенатский указ «О строении госпиталей для помещения незаконнорожденных младенцев и о даче им и их кормилицам денежного жалования». Однако воспитательные дома были открыты только в1763 г. в Москве и в 1771 г. в Петербурге благодаря деятельности И. И. Бецкого. Правда, инфекционные болезни, недостаточное питание приводили к тому, что большинство детей в воспитательных домах погибали. Передовые ученые того времени С. Г. Зыбелин (1735— 1802), Н. М. Максимович-Амбодик (1744—1812) понимали, что важное значение для здоровья ребенка имеет уход за ним и питание. Они были горячими сторонниками грудного вскармливания, распространяли среди врачей и населения правила гигиены матери и ребенка. Долгий и продолжительный Процесс обособления педиатрии как самостоятельной научной дисциплины совпадает с открытием первых детских больниц. Первая больница для детей 2—15 лет была открыта в Париже в 1802 г. Она стала центром подготовки специалистов по детским болезням в Европе. В 1834 г. открыта детская больница в Петербурге. В 1835 г. в программу обучения врачей в России введен специальный курс детских болезней. В медико-хирургической академии курс детских болезней с 1831 по 1847 г. читал С. Ф. Хотовицкий (1796—1885). В своих лекциях он излагал анатомо-физиологические особенности детей всех возрастов и их заболевания, включая острые инфекции; в 1842 г. открыл детские палаты в клинике акушерства.Хотовицкий написал первый русский учебник по детским болезням «Педиятрика» (1847), в котором приведены передовые для того времени данные о профилактике, лечении ряда заболеваний детей, причинах детской смертности, описаны меры борьбы с ней и др. В 1844 г. в Петербурге была открыта первая в мире больница для детей раннего возраста. В первой половине XIX в. вопросами детского здравоохранения в России занималось Вольно-экономическое общество. Оно изучало детскую заболеваемость и смертность, издавало популярные брошюры. К. Груш написал «Руководство по воспитанию, образованию и охранению здоровья детей» (1843—1848). Дальнейшее развитие педиатрии связано с созданием в 1865 г. кафедры детских болезней, которую возглавил В. М. Флоринский (1834—1899), в Петербургской медико-хирургической академии. (В Европе первая кафедра педиатрии была создана в 1879 г. в Париже.) Н. И. Быстрое (1841 —1906) организовал первое в России общество детских врачей в Петербурге (1885). Он подготовил много учеников, основавших другие кафедры педиатрии в стране, которые очень многое сделали в вопросе лечения детей и в снижении в деле высокой смертности детей. Большой вклад в организацию педиатрической помощи в России внес К. А. Раухфус (1835—1915). По его планам были построены две детские больницы — одна в Петербурге, которая носит имя Раухфуса, другая в Москве — больница имени Русакова, а также первый санаторий для детей. Раухфус был не только организатором здравоохранения, но и крупным ученым. Ему принадлежат исследования о гнойных поражениях суставов у грудных детей, врожденных пороках сердца, выпотных плевритах и т. д. Им описан клинический симптом при плевритах — «треугольник Раухфуса», обоснована необходимость второго (санаторного) этапа лечения детей. В Московском университете курс детских болезней в 1861г. начал читать Н. А. Тольский (1830—1891). В 1866 г. им была открыта детская клиника с амбулаторией, в 1873 г.— кафедра детских болезней. Тольский понимал задачи педиатрии и считал, что она должна быть не только наукой о лечении, но и о предупреждении детских болезней. Основоположником отечественной клинической педиатрии является Н. Ф. Филатов (1847—1902). Он описал неизвестное до того времени острое инфекционное заболевание детского возраста — «скарлатинозную краснуху», идиопатическое воспаление шейных лимфатических желез (железистая лихорадка Филатова — инфекционный моно-нуклеоз), ранний признак кори — отрубевидное шелушение эпителия на слизистой оболочке губ и щек (симптом Филатова). Его работы «Семиотика и диагностика детских болезней», «Лекции об инфекционных заболеваниях детского возраста», «Клинические лекции», «Краткий учебник детских болезней» оказали большое влияние на развитие педиатрии. В 1887 г. Филатов создал кружок детских врачей в Москве, реорганизованный в 1892 г. в Московское общество детских врачей. С 1898 по 1908 г. кафедру педиатрии в Военно-медицинской академии возглавлял Н. П. Гундобин (1860— 1908). Им написаны книги «Особенности детского возраста», «Общая и частная терапия болезней детского возраста», «Воспитание и лечение ребенка до 7-летнего возраста», «Детская смертность в России и меры борьбы с нею» и др. Гундобин был одним из основателей и активных членов союза борьбы с детской смертностью в России. • Изучением туберкулеза, ревматизма, малярии у детей, подготовкой педиатрических кадров занимался А. А. Кисель (1859—1938). В своей научной и практической деятельности решающее значение он придавал профилактике заболеваний, был активным поборником оздоровления бытовых условий детей, создания для них правильного режима, питания. Кафедрой детских болезней в Петербургском женском медицинском институте заведовал Д. А. Соколов. В 1911 г. им был основан журнал «Педиатрия». По инициативе передовых русских ученых в Москве, Петербурге, Саратове и других городах возникали общества борьбы с детской смертностью, общества педиатров. В 1911 г. состоялся Первый Всероссийский съезд детских врачей, на котором рассматривались вопросы помощи новорожденным. В это время началась активная деятельность Г. Н. Сперанского (1873—1968). Он изучал физиологические особенности, диететику и патологию детей раннего возраста. Большое значение Сперанский придавал организации обслуживания детей периода новорожденно-сти. Ему принадлежат работы по расстройствам питания и пищеварения, пневмонии, сепсису, дизентерии у детей раннего возраста. Сперанский был активным организатором детского здравоохранения. В. И. Молчанов (1868—1959) изучал роль надпочечников в генезе токсической дифтерии, вегетативной нервной системы при скарлатине и других острых детских инфекциях, влияние социально-бытовых факторов на этиологию и патогенез заболеваний детского возраста и др.Эти работы имеют большое значение для практического здравоохранения. Им вместе с Ю. Ф. Домбровской и Д. Д. Лебедевым написан учебник «Пропедевтика детских болезней». Большой вклад в педиатрию внес М. С. Маслов (1885— 1961). Ему принадлежат работы по хроническим расстройствам питания и пищеварения, болезням почек, печени, диатезам и др. Он продолжал исследования Н. П. Гундобина о возрастных физиологических особенностях ребенка, изучал биохимические показатели у здоровых и больных детей. Масловым написан ряд книг: «Основы учения о ребенке и особенности его заболевания», «Детские болезни», «Клинические лекции по факультетской педиатрии», «Диагноз и прогноз детских заболеваний» и др. Важное значение в советской педиатрии имеют работы А. Ф. Тура (1894— 1974). Он изучал физиологию и диететику раннего возраста, патологию периода новорожденности, вопросы патологии системы кроветворения и др. Его перу принадлежит учебник «Пропедевтика детских болезней». Большой вклад в развитие педиатрической науки внесли Ю. Ф. Домбровская (1891 —1976), В. А. Леонов (1889— 1972), Е. Н. Хохол (1897—1964), Т. С. Каприэлян (1876— 1946), М. X. Угрелидзе (1885—1960), Р. С. Гершенович (1889—1960), О. Д. Соколова-Пономарева (1888—1966), М. Г. Данилевич (1885—1956) и другие. Эти ученые воспитали огромное число высококвалифицированных педиатров, создали русскую педиатрическую школу, одно из основных направлений которой — профилактическое. 3.Структура педиатрической службы.(взять из курса «здоровый ребенок»). Организация педиатрической службы.   «03(103)» «03(103)»    Лагерь отдыха Стац. Лагерь отдыха Стац.Д      ОУ ДП Санат АР ФОМС1. ОУ ДП Санат АР ФОМС1. ш   кола колаРД Соц. обесп. ЖК2 Первый дородовый патронаж проводится в 1-ю половину беременности Цели: выявить материально – социальное положение семейное положение профессиональные вредности наследственность научить поведению во время беременности диета, режим, профессиональные и бытовые вредности в/у воспитание Второй дородовый патронаж проводится в период декретного отпуска – после 32 н. беременности Цели: подготовить семью к новорожденному расстановка мебели приобретение белья, предметов ухода, л/с подготовка жилья к новорожденному подготовка женщины к лактации: психологические аспекты «+» эмоциональный фон убедить что надо дать уверенность в успехе лактации подготовка молочных желез к лактации Звонок из РД в ДП в день выписки. Обменная карта в ДП Первичный патронаж к новорожденному в первые 3 дня после выписки из РД проводят Педиатр и м/с. Функции м/с: пупочная ранка диета матери вскармливание: правильность прикладывания к груди профилактика гипогалактии личная гигиена н/р С.Э.Р. Диспансеризация детей 1 г. жизни-стандарт наблюдения по программе «Родовой сертификат» Первичный патронаж – в течение 3-х дней после выписки Ежедневно - в течение 1 недели (до заживления пупочной ранки) 1 раз в неделю- до месяца 1 раз в месяц- до года + посещение ДП Т.о. с 1 мес. до 12 мес. – 2 раза в мес. – 1 раз дома + 1 раз в ДП 1мес- ОАМ,ОАК,УЗИ т/б суставов Узк.спец.: окулист, невролог, кардиолог, хирург, ортопед, ЛОР. 3мес-невролог. В 6мес-невролог В9мес-хирург Стоматолог Невролог В 1 год – углубленный мед. осмотр ОАК, ОАМ, узкие специалисты: .: окулист, невролог, кардиолог, хирург, ортопед, ЛОР, стоматолог Организация работы Д.П. Днев. стац. Инф.каб. Проц.каб. Ф-063/у Лаборат. Участок Реабилит. 800 детей ЛФК, массаж, физио. Привив.Ф-063 Узкие специал. Регистрат. Ф-112/у Администрац. 4.Проблемы профилактической педиатрии: Охрана материнства и детства (федеральные и региональные льготы). Антенатальная охрана плода-из цикла «Здоровый человек» -ранняя постановка беременной на учет(до 12 недель беременности). -стандарт наблюдения беременной -исключение проф.вредностей - 2 дородовых патронажа участковой педиатрической м/с ЛЬГОТЫ в педиатрии: Федеральные:-обеспечение л/с и изделиями мед.назначения детей-инвалидов. -ВМП(высокотехнологичная мед.помощь). -обеспечение л/с и изделиями мед.назначения детей по 7 нозологиям: муковисцидоз, болезнь Гоше( (глюкозилцерамидный липидоз) — наследственное заболевание, является самой распространённой из лизосомных болезней накопления. Развивается в результате недостаточности фермента глюкоцереброзидазы, которая приводит к накоплению глюкоцереброзида во многих тканях, включая селезёнку, печень, почки, лёгкие, мозг и костный мозг. Заболевание названо в честь французского врача Филиппа Гоше, который первым описал его в 1882.), гемофилия, рассеянный склероз, гипофизарный нанизм, рак органов кроветворения, злокачественные лимфоидные опухоли, состояние после трансплантации органов и тканей. Региональные : -обеспечение л/с и изделиями мед.назначения детей до 3х лет -обеспечение л/с и изделиями мед.назначения детей до 6х лет из многодетных семей. -обеспечение л/с и изделиями мед.назначения детей с отдельными заболеваниями -обеспечение продуктами питания кормящих матерей и детей до 3х лет из малообеспеченных семей. Стандарт наблюдения детей 1го года жизни (программа «Родовой сертификат»). -первичный патронаж участкового педиатра и м/с. -наблюдение в период новорожденности - осмотр узкими специалистами в 1,3,6,9,12мес. -ежемесячный осмотр педиатра с оценкой развития. -школа матери(сан.просвет.работа.) - национальный календарь проф.прививок Вакцинопрофилактика. Участковый педиатр составляет индивидуальный график прививок с учетом противопоказаний. При наличии мед.отвода на срок более 6мес.случай разбирается на врачебной комиссии. Участковая м/с составляет годовой и ежемесячный план проф.прививок, своевременно корректирует его, вызывает мать(законного представителя) с ребенком на очередную п/прививку, наблюдает за пост.вакцинальной реакцией на следующий день, в некоторых случаях(АКДС) и на 5,10,15дни. В день вакцинации ребенка осматривает врач.Записи производят в Ф-112/у, а прививочная м/с еще и в Ф-63/у. Вакцинация проводится в прививочном кабинете, специально подготовленной м/с, которая наблюдает за ребенком в течении 30`после введения вакцины. Диспансеризация здорового детского населения (аспект модернизации здравоохранения-«Д» 14летних.с 2011г.) Под диспансеризацией здоровых детей подразумевается система активных мероприятий, включающих динамическое наблюдение медицинскими работниками за детьми: проведение профилактических мер, направленных на предупреждение инфекционных и соматических заболеваний. - 1 этап - доврачебное обследование по скрининг-программе;проводится всем детям(от1 до 18лет) - 2 этап - врач-педиатр на основе данных осмотра, скрининг-диагностики и с учетом возраста ребенка определяет психо-моторное, нервно-психическое развитие, физическое развитие, определяет объем специализированного обследования; ;проводится всем детям(от1 до 18лет) - 3 этап - профосмотр ребенка врачами-узкими специалистоами(невролог, офтальмолог, стоматолог, дерматолог, отоларинголог). Проводится: 1год Перед поступлением в ДОУ(или в 3 года) Перед поступлением в СОШ В конце 1го года обучения в СОШ При переходе к предметному обучению В выпускных классах(9,11) - 4 этап - врач-педиатр по итогам профосмотра делает заключение о состоянии здоровья ребенка с оценкой по группе здоровья и дает рекомендации (по режиму, . литанию, физическому воспитанию) и назначения (профилактические прививки, лечебно-оздоровительные мероприятия детям 2 и 3 групп здоровья). С 2011г в рамках модернизации здравоохранения введена дополнительная диспансеризация детей в возрасте 14 лет. В неё входит ОАК, ОАМ, УЗИ щитовидной железы, органов репродуктивной системы, осмотр эндокринолога, уролога(мальчиков), гинеколога(девочек) 5.Модернизация здравоохранения Модернизация российского здравоохранения, объявленная в 2010 году, включает в себя три основных направления: - укрепление материально-технической базы медучреждений (ремонты, строительство, закупка оборудования), - информатизация (электронные карты пациентов, сайты больниц, терминалы для записи к врачам), -переход на новейшие стандарты и порядки оказания медицинской помощи, которые будут едины для всех регионов. 6.Должностные обязанности медсестры в условиях стационара и детской поликлиники. -выполнение назначений врача, -организация сестринского процесса, -доврачебная неотложная помощь, -подготовка рабочего места,его оснащение, -соблюдение асептики,антисептики, - профилактика осложнений, -оформление мед.документации, -организация госпитализации,обследования, наблюдения за детьми II-IVгр.здоровья (в ДП), -организация и проведение сан.просвет.работы, обучение родителей ребенка методикам лечебных процедур, особенностям ухода за больными и здоровыми детьми. Тема: Неонатальный период. Недоношенный ребенок План: Понятие «недоношенный ребенок» Причины недоношенности. Признаки незрелости АФО органов и систем недоношенного ребенка Организация микроклимата Организация вскармливания Особенности течения пограничных состояний Критерии выписки домой (I и II этапы выхаживания) Понятие «недоношенный ребенок» Приказ Минздрава России от 13.09.2019 № 755н вносит изменения в приложение № 1 к приказу Минздравсоцразвития от 27 декабря 2011 г. № 1687н «О медицинских критериях рождения, форме документа о рождении и порядке его выдачи». В новом документе медицинские критерии рождения изложены в двух подпунктах: 1) срок беременности 22 недели и более при массе тела ребенка при рождении 500 граммов и более (или менее 500 граммов при многоплодных родах) или в случае, если масса тела ребенка при рождении неизвестна, при длине тела ребенка 25 см и более; 2) срок беременности менее 22 недель или масса тела ребенка при рождении менее 500 граммов, или в случае, если масса тела ребенка при рождении неизвестна, длина тела ребенка при рождении менее 25 см – при продолжительности жизни более 168 часов после рождения (7 суток). ОПРЕДЕЛЕНИЕ: недоношенный новорождённый ребёнок: гестационный возраст менее 37 н. более 22недель масса менее 2500 г более 500г рост менее 45 см более 25см если преждевременные роды происходят ранее с показателями плода менее вышеперечисленных – то ребёнком этот недоношенный называется при достижении возраста 168 часов жизни (т.е 7 суток – ранний неонатальный период) Причины невынашивания плода Социально – экономические социальное положение женщины (семейное) положение в обществе женщины (карьера) материальное положение профессиональные вредности женщины и мужчины экология, вредные привычки характер медицинского обслуживания 2.2 Социально – биологические возраст родителей исход предыдущей беременности интервал между родами 2.3. Клинические Акушерские многоплодная беременность осложнения беременности аномалии женских половых органов травматические повреждения матки (аборты, предыдущие кесарево сечение, операции на матке) Соматические заболевания женщины дыхательная система ССС кроветворение органы выделения Инфекционные заболевания женщины Нейроэндокринные заболевания женщины Иммунологическая несовместимость женщины и плода Хромосомные аномалии плода 3. Признаки незрелости плода Морфологические кожа темно – вишневая п/ж слой ↓ смазка обильная лануго на всю поверхность спины ушные раковины мягкие (уход) наличие зрачковой пленки пупочное кольцо смещено к лону ногти не прикрывают ногтевые ложа яички не опущены в мошонку большие половые губы не прикрывают малые диспропорции тела еще более выражены Функциональные крик слабый, писклявый ребенок вял, гиподинамичен ф/рефлексы угнетены тонус мышц снижен тепло не удерживает О2 атмосферы не хватает нуждается в ↑ влажности 4. АФО органов и систем недоношенного ребенка Кожа тонкая, желатинозная, полупрозрачная, тёмно-вишнёвого цвета П/ж слой если есть, представлен бурым жиром При охлаждении - участки п/ж слоя затвердевают – образуя склеремы, склередемы. П.П. – флегмона н/р Дыхательная система: при дефиците сурфактанта развивается СДР: пневмопатии аттелектазы БГМ (болезнь гиалиновых мембран) Незрелость ЦНС, дыхательного центра приводят к апноэ ЧДД 35-80 в минуту (у донош. от 40 до 60 в мин.) ЖКТ – незрел, ↓ V желудка – поэтому нужно кормить меньшими порциями и чаще, лучше капельно. Пограничные состояния протекают более тяжело и держатся дольше Кости черепа: - более мягкие - открыты все роднички (большой, малый, височные) - преобладает мозговой отдел - черты лица мелкие Скелет в большей степени представлен хрящевой тканью СТЕПЕНИ НЕДОНОШЕННОСТИ
5. Организация микроклимата Род. зал: t0 280 С в помещении между ног матери – 370 пеленки согреты подготовлен кювез О2 ребенку Кювез: t0 - 33-37 0 влажность 60-90% О2 – 40 % Стерильность (смена кювеза каждые 3 дня) Палата: m ребенка более 1500 г. t0 – 280 С открытый кювез идеальное место для недоношенного ребенка – между молочных желез матери 6. Организация вскармливания Идеальный вид питания – сцеженное молоко матери – в асептических условиях. Путь введения зависит от выраженности сосательного и глотательного рефлексов: через зонд из пипетки из рожка, при отсутствии материнского молока из молочной железы (вес 1700- 2000) Расчет питания: Формула Роммеля: Vсут. = (10 + n) 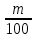 где n – количество дней m- фактическая масса Частота приема: при экстремально низкой массе – капельно, 12 раз через 1 час(1 час-гастральная капельница, 1 час перерыв) глубоко недоношенные – 10 раз в день недоношенные 9- 8 -7 раз в день Кормить по часам, т.к. по требованию невозможно из – за угнетения рефлексов, с учетом индивидуальных особенностей усвоения объема пищи 7. Особенности течения пограничных состояний П.С. более выражены, восстановление проходит более длительно. Физиологическая эритема – более выражена, держится дольше Физиологическая желтуха - чаще встречаются патологические цифры билирубина опасность поражения ЦНС необходимо лечение Физиологическая потеря веса – склонность к эксикозу на 4-5 сутки необходимость в/инфузионной терапии % дефицита более выражен восстановление m более длительно Гормональный криз новорождённых наблюдается более редко (при недоношенности 32-36 н.) Физиологическая гипертермия не встречается 8. Критерии выписки домой I этап выхаживания – Родильный дом (Р/д) длительность 168 часов (ранний неонатальный период), затем вместе с матерью переводят во II этап порядок перевода: возраст не менее 168 часов, предварительная договоренность, транспортный кювез II этап выхаживания- отделение для новорожденных необходимость СЭР критерии выписки домой m – 2000 г. ежедневная прибавка не менее 30 г. удерживает t0 тела при t0 в помещении 210 С О2 атмосферы хватает высасывает норму питания из груди без усталости III этап выхаживания: наблюдение в условиях детской поликлиники первичный патронаж еженедельный контроль веса до 1мес. |
