острый живот. реферат на тему острый живот. План Введение 1 понятие острый живот 2 этиология и патогенез 3 клиническая картина 4 сбор анамнеза 8 диагностические мероприятия 10 Физикальное обследование
 Скачать 220.48 Kb. Скачать 220.48 Kb.
|
ПланВведение 1 §1. Понятие острый живот 2 §2. Этиология и патогенез 3 §3. Клиническая картина 4 §4. Сбор анамнеза 8 §5. Диагностические мероприятия 10 5.1. Физикальное обследование 10 5.2. Инструментальное обследование 11 §6. Дифференциальная диагностика 13 Заключение 17 Литература 17 ВведениеАктуальность проблемы острого живота обусловлена тем, что количество пациентов, обращающихся за медицинской помощью по поводу «боли в животе», прогрессивно увеличивается. В настоящее время количество пациентов с патологией пищеварительной системы охватывает от 40 до 60%, что превышает число пациентов, страдающих заболеваниями сердечно-сосудистой системы. Острые заболевания органов брюшной полости обычно начинаются внезапно, без предвестников, нередко среди кажущего полного здоровья. Первым и постоянным симптомом «острого живота» является жалоба на боль. Отсутствуют боли только при резком угнетении сознания и понижении реактивности, как это бывает, например, при тяжелых ранениях, контузиях или при прободении кишечной язвы у тяжелобольного брюшным тифом. Термин «острый живот» объединяет ряд острых заболеваний органов брюшной полости, угрожающих жизни и большей частью требующих срочного хирургического вмешательства. Сюда относятся острые воспалительные заболевания (перитонит, аппендицит, панкреатит, холецистит), перфорация полых органов (желудка, кишечника), разные внутрибрюшинные кровотечения, острые сосудистые нарушения в брюшной полости. И проблема дифференциальной диагностики в наши дни всё ещё актуальна, так как абдоминальная боль также может сопровождать как острые, так и хронические заболевания и процессы, что может затруднять диагностику. Несмотря на внедрение в практику хирургических стационаров современных высокоэффективных методов ультразвуковой, лучевой и эндоскопической диагностики, а также новых технологий оперативного лечения, прогноз заболеваний, сопровождающихся развитием синдрома острого живота, и судьба больного во многом определяются эффективностью первичной диагностики этого симптомокомплекса на догоспитальном этапе, которую обычно осуществляют сотрудники скорой медицинской помощи и участковые врачи поликлиник. Основная цель работы - описать правильный алгоритм оценки острой боли в животе и рассмотреть особенности клиники «острого живота» и его дифференциальную диагностику при заболеваниях органов брюшной. Для достижения данной цели необходимо решить следующие задачи: Познакомиться с понятием «острый живот». 2) Рассмотреть основные причины возникновения синдрома «острого живота». 3) Изучить клиническую картину заболеваний, вызывающих данный синдром. 4) Ознакомиться с возможными причинами появления боли при остром животе в разных областях брюшной полости. 5) Определить данные физикального и инструментального исследований при синдроме острого живота. 6) сделать заключение по данной теме. §1. Понятие острый животОстрый живот — клинический симптомокомплекс, развивающийся при повреждениях и острых заболеваниях органов брюшной полости и забрюшинного пространства; при этом требуется или может потребоваться срочная медицинская (чаще хирургическая) помощь. Острый живот, не являясь окончательным диагнозом, служит тревожным сигналом, заставляющим врача или среднего медработника принять немедленные меры для экстренной госпитализации больного в профильное учреждение, где в ближайшее время после его поступления должны быть проведены необходимые диагностические и лечебные мероприятия. Синдром острого живота является проявлением воспалительных заболеваний, дисциркуляторных процессов, травматического повреждения, непроходимости кишечника и некоторых других расстройств. Все они имеют сходные клинические проявления: острое начало, резкая боль, доскообразная брюшная стенка, специфические симптомы мышечной защиты и раздражения париетальной брюшины. §2. Этиология и патогенезПричины острой боли в животе вследствие поражения внутренних органов: Воспаление париетальной брюшины при острых воспалительных и/или деструктивных заболеваниях внутренних органов (острый аппендицит, острый холецистит, острый панкреатит, панкреонекроз, прободная язва, перфорация кишки и червеобразного отростка слепой кишки, бактериальное воспаление органов таза, абсцессы в брюшной полости, дивертикулит, болезнь Крона, язвенный колит). Обструкция любого из полых органов живота (кишечная непроходимость, копростаз, жёлчная колика, обструктивный панкреатит, почечная колика). Нарушение перфузии внутренних органов вследствие эмболии, тромбоза, разрыва, стеноза или сдавливания артерий брюшной полости и аорты (острый ишемический колит, обострение хронической ишемической болезни кишечника, острый мезентериальный тромбоз, расслоение или разрыв аневризмы аорты, перекрут кисты, перекрут яичка, ущемление грыжи, венозный инфаркт кишечника). Растяжение капсулы внутреннего органа при остром воспалении или отёке паренхиматозного органа (острый алкогольный гепатит, острый тромбоз селезёнки, сердечная недостаточность (застой в печени), нефролитиаз). Раздражение брюшины при нарушениях метаболизма и эндогенных интоксикациях (диабетический кетоацидоз, алкогольный кетоацидоз, уремия, надпочечниковая недостаточность). Иммунологические расстройства (анафилактический шок, ангионевротический отёк, васкулиты). Инфекционные причины (гастроэнтерит, гепатит, инфекционный мононуклеоз, герпес, сепсис и др.). Острая или хроническая экзогенная интоксикация (хроническое отравление ртутью и свинцом, отравление метиловым спиртом, укусы ядовитых пауков, передозировка или кумуляция ЛС). Травмы живота. Причины реактивной острой боли в животе: Заболевания органов вне полости живота (инфаркт миокарда, пневмония, плеврит, перикардит, пиелонефрит и паранефрит). Болезни органов малого таза. Заболевания опорно - двигательного аппарата и нервной системы, приводящие к поражению чувствительных нервов (деформирующий спондилёз, каузалгия, сирингомиелия, сухотка спинного мозга, психогения). §3. Клиническая картинаВедущим симптомом практически во всех случаях острого живота является боль, локализованная или по всему животу. Четкой зависимости между динамикой заболевания, характером и интенсивностью боли, а также ее локализацией обычно не наблюдается. При обширных и тяжелых поражениях, обусловивших возникновение острого живота (напр., при некоторых видах механической непроходимости кишечника, распространенном геморрагическом панкреонекрозе), болевой синдром может быть резко выраженным и сопровождаться развитием шока Выделяют три типа болей в животе. 1. Висцеральная боль обусловлена спазмом или растяжением полых органов. Обычно она тупая или схваткообразная, без строгой локализации. Боль, связанная с поражением непарных органов, проецируется ближе к срединной линии. В верхней части живота боль проецируется желудком, пищеводом, двенадцатиперстной кишкой, желчным пузырем и поджелудочной железой. В нижней части живота боль вызывается мочевым пузырем, толстой кишкой, органами малого таза; в области пупка - тонкой кишкой. Парные органы (почки, придатки, мочеточники) проецируют боль в боковые области живота. Висцеральная боль чаще схваткообразная, обычно протекает с выраженными вегетативными реакциями: слабостью, потливостью, тошнотой, рвотой, кожными реакциями, - сердечно-сосудистыми реакциями: повышением или снижением АД, учащением или урежением пульса; «беспокойством» - пациент постоянно меняет положение. 2. Париетальная (соматическая) боль развивается вследствие раздражения париетальной брюшины и чаще локализована соответственно анатомическому расположению органа. Париетальным болям свойственна иррадиация. Иррадиирующая боль может оказаться сильнее, чем «основная». Пациенты «затаиваются», избегают резких движений, плохо переносят транспортировку. 3. Иррадиирующая (отраженная) боль локализуется в различных областях живота, зачастую удаленных от патологического очага. Иррадиирующая боль передается на участки поверхности тела пациента, имеющие общую корешковую иннервацию с пораженным органом. В раннем периоде формирования таких болей создается наиболее сложная клиническая ситуация, заставляющая проводить дифференциально-диагностический поиск, сравнивая симптомосходные заболевания и направляя поиск на признак, отличающий «сходные заболевания». Частый симптом острого живота — рвота, которая может возникать в первые часы и даже минуты заболевания. Рвотные массы обычно состоят из остатков съеденной пищи, желудочного сока, желчи. Рвота, возникшая в более поздние сроки заболевания, как правило, бывает с примесью застойного содержимого, а в поздних стадиях заболевания принимает каловый характер. При желудочном кровотечении рвотные массы обычно имеют вид кофейной гущи или содержат алую кровь. Иногда наблюдается упорная мучительная икота, что обычно связано с раздражением диафрагмального нерва. Так называемый френикус-симптом обычно возникает вследствие раздражения воспалительным экссудатом, излившимся содержимым желудочно-кишечного тракта или кровью нервных окончаний на брюшине, покрывающей диафрагму. Такое же происхождение, очевидно, имеет и симптом ваньки-встаньки, при котором боли в животе резко усиливаются при попытке больного принять горизонтальное положение, в связи с чем он стремится сесть. Как правило, при остром животе развиваются нарушения пассажа содержимого кишечника. Задержка стула и газов обычно связана с наличием механической или динамической непроходимости кишечника. Реже бывает жидкий стул (например, при инвагинации кишки). Важным симптомом острого живота является изменение характера кала. Так, мелена характерна для желудочных кровотечений, а примесь алой крови часто наблюдается при инвагинации кишки и острых нарушениях мезентериального кровообращения. Острая боль в животе может иметь различную локализацию (табл. 1), характеристику (табл. 2) и иррадиацию (см. рис. 1). Таблица 1. Локализация острой боли в животе при острых хирургических заболеваниях.
Таблица 2. Характеристика боли в животе при острых хирургических заболеваниях.
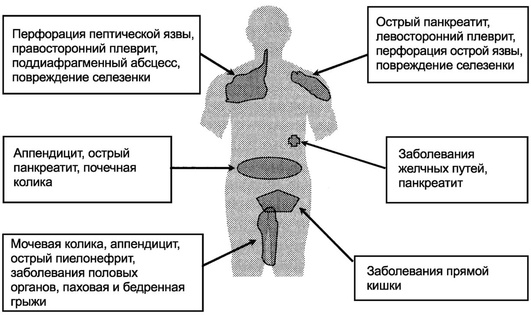 Рис. 1. Типичная иррадиация острой боли в животе при острых хирургических заболеваниях (вид спереди). Перфорация полого органа, при которой вначале боль бывает локальной, но к моменту осмотра больного может переместиться, а по мере развития перитонита становится разлитой (перфорация язвы, желчного пузыря, червеобразного отростка, меккелева или толстокишечного дивертикула, разрыв трубы при внематочной беременности и др.). Разлитые боли также отмечаются при кишечной непроходимости, вызванной спаечной болезнью, ущемлением в грыжевых воротах, при завороте или инвагинации кишки, закупорке каловым камнем, опухолью, при нарушениях нормального поворота кишечника и др.), при которой также возможна перфорация с развитием перитонита. Кроме того, перитонит вызывают многие химические вещества, а также микроорганизмы, которые могут распространяться гематогенным или контактным путем (гонорея, туберкулез), и инородные тела (послеоперационный перитонит как реакция на тальк). Другой, также частой и серьезной причиной разлитых болей в животе является нарушение мезентериального кровообращения. Несвоевременная диагностика и промедление с хирургическим вмешательством чреваты летальным исходом. Кровоизлияние в стенку кишки, если его размеры достаточно большие, обычно вызывает разлитые боли в животе. Кроме упомянутых выше причин, картину острого живота с разлитыми болями могут вызвать некоторые заболевания органов брюшной полости и экстраабдоминальные заболевания, при которых боль проводится в область живота. В принципе, локальная боль при любом остром заболевании органов брюшной полости с течением времени может стать разлитой. Существенное значение для диагностики имеет динамика клинической картины. Например, для разрыва аорты и маточной трубы характерно внезапное возникновение боли, а при остром холецистите, странгуляционной кишечной непроходимости, инфаркте кишечника, почечной колике или высокой (проксимальной) непроходимости тонкой кишки с перфорацией картина болезни развивается исподволь. Боли при этих поражениях вначале локализованные и неинтенсивные, но в течение 1-2 ч резко усиливаются. Третий вариант развития болевого синдрома заключается в появлении вначале неопределенных болей, обычно без четкой локализации, которые проходят, а через несколько часов возникают вновь, становясь сильными и локализованными. Такое начало типично для непроходимости тонкой и толстой кишки с последующей перфорацией, прикрытой перфорации кишечника, урологических и гинекологических заболеваний. Наличие свободного газа или жидкости в брюшной полости, в забрюшинном пространстве или в органах брюшной полости при рентгенологическом исследовании - признак перфорации полого органа. Перфорация органа, в норме содержащего газ, проявляется пневмоперитонеумом в 75-80% случаев. Это объясняется тем, что в брюшной полости могут быть спайки, кроме того, возможна прикрытая перфорация или же отсутствие газа в пораженном сегменте кишечника в момент перфорации. В 10% случаев пневмоперитонеум не выявляют из-за методологических ошибок. 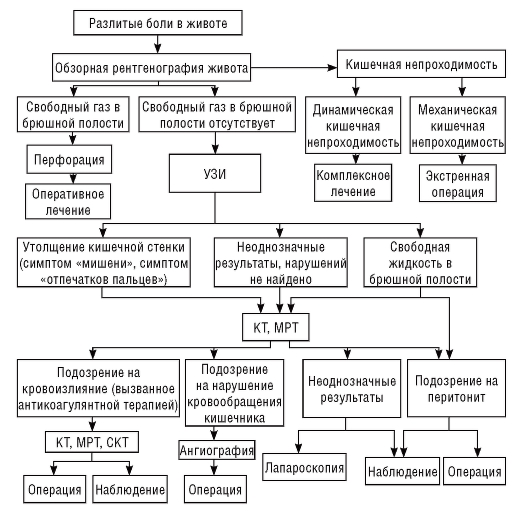 Схема 1.Диагностический алгоритм разлитых болей в животе §4. Сбор анамнезаПри диагностике различных абдоминальных заболеваний необходимо соблюдать определенные последовательность и принципы, а также проверять наличие специфических симптомов и данных осмотра. При сборе анамнеза задают следующие обязательные вопросы: В каком месте живота Вы ощущаете боль? Боли перемещаются? Сколько времени продолжаются боли? Какой характер боли (постоянная, приступообразная, ноющая, внезапная, нестерпимая)? Что для Вас лучше: спокойно лежать или двигаться? С чем Вы связываете начало болей (погрешность в диете, перенесённое инфекционное заболевание и др.)? Была ли рвота (сколько раз и чем)? Изменился ли характер стула? Повышалась ли температура? Имели ли Вы такие приступы ранее (при желчнокаменной болезни, хроническом панкреатите и мочекаменной болезни болевые приступы повторяются)? Какие операции Вы перенесли в прошлом (послеоперационные рубцы, спаечная болезнь, грыжи увеличивают риск странгуляционной кишечной непроходимости)? Какими заболеваниями Вы страдаете (при сердечно-сосудистых заболеваниях, артериальной гипертензии, фибрилляции предсердий возможны ишемия кишечника, расслоение аорты, разрыв аневризмы аорты, тромбозы; при желчнокаменной болезни - обструктивный панкреатит)? Сколько алкоголя Вы пьёте в день (при злоупотреблении алкоголем возможно обострение хронического панкреатита, гепатит, цирроз печени)? У женщин репродуктивного возраста необходимо собрать гинекологический анамнез: когда была последняя менструация (уточняется наличие или возможность беременности)? болезненные ли менструации (частый симптом при эндометриозе)? возникла ли острая боль в середине менструального цикла (позволяет предположить разрыв фолликула)? Острая боль в животе - субъективное ощущение, которое врач должен правильно интерпретировать. Важно помнить, что приём антибиотиков, обезболивающих препаратов и глюкокортикостероидов может маскировать острые воспалительные заболевания внутренних органов. Важно оценить динамику боли под влиянием фармакотерапии. НПВС не уменьшают боль при перитоните и могут усилить боль при пептической язве и панкреатите. За исключением трамадола и ксефокама, препаратами из домашней аптечки существенно облегчить боль при перитоните практически невозможно. Противокислотные средства эффективны при пептической язве и патологии пищевода, но бесполезны при перитоните и коликах. Комбинированные препараты (анальгетики + спазмолитики, например, ревалгин) эффективны при жёлчной и почечной колике, острой боли остеогенного происхождения и при злокачественных новообразованиях. Миотропные спазмолитики (дротаверин, например, но-шпа) эффективны при жёлчной, почечной и кишечной колике, но неэффективны при перитоните, острой остеогенной и злокачественной боли. Нитроглицерин эффективен только при жёлчной колике, обострении обструктивного панкреатита, коронарогенной боли. §5. Диагностические мероприятия5.1. Физикальное обследованиеИз диагностических мероприятий существенную роль играют изучение анамнеза заболевания и его осложнений, которые могут привести к возникновению симптомов О. ж., а также сведения о наличии в прошлом приступов болей в животе, о характере и результатах, проведенных в прошлом диагностических и лечебных мероприятий. Важные данные можно получить при осмотре больного и наблюдении за его поведением. Так, при повреждении органов брюшной полости, перитоните, внутреннем кровотечении характерно неподвижное положение в определенной позе (часто на боку с приведенными к животу ногами), поскольку малейшее движение вызывает резкое усиление болей. При ряде патологических процессов, сопровождающихся периодическими схваткообразными болями в животе (например, при печеночной или почечной колике, некоторых формах непроходимости кишечника), больной может быть возбужден, стонет, кричит, мечется. Часто характерно страдальческое выражение лица, а при разлитом перитоните, странгуляционной непроходимости кишечника — так наз. лицо Гиппократа. При осмотре больного обращают внимание на форму живота и вид передней брюшной стенки: втянутый живот ладьевидной формы наиболее характерен для перфорации полого органа, вздутый и асимметричный — для непроходимости кишечника, резкое вздутие верхней половины живота — для острого расширения желудка. Изменения языка обычно бывают при тяжелых формах острого живота, особенно при явлениях интоксикации и обезвоживания. Он становится сухим, на его поверхности образуется белый, желтый или бурый налет, цвет которого не является специфичным для какой-либо формы О. ж. Для оценки тяжести состояния больного необходимо исследование пульса и АД. В первые часы после попадания в брюшную полость содержимого желудочно-кишечного тракта обычно наблюдается рефлекторная брадикардия. По мере развития перитонита частота пульса возрастает, наполнение его снижается. Выраженная тахикардия характерна для внутрибрюшного кровотечения; она, как правило, сопровождается снижением АД, что может привести к коллапсу. Пальпация брюшной стенки при О. ж. начинается с поверхностно-ориентировочной. Глубокую пальпацию следует применять очень осторожно, т. к. она может вызвать резкую болевую реакцию и защитное напряжение брюшной стенки, что не позволит получить четкого представления о состоянии органов брюшной полости. Частым симптомом, выявляемым при пальпации, является болезненность всей передней брюшной стенки или различных областей ее. При кровотечении в брюшную полость характерен симптом Куленкампффа — мягкий, но резко болезненный во всех отделах живот. Пальпация живота помогает выявить напряжение мышц передней брюшной стенки и симптом Щеткина — Блюмберга. У детей для выявления напряжения мышц передней брюшной стенки прибегают к исследованию живота во время естественного или медикаментозного сна. Эти симптомы принято считать признаками раздражения брюшины, т. е. перитонита; выявление их имеет основное значение в решении вопроса о необходимости экстренного оперативного вмешательства. Перкуссия брюшной стенки позволяет обнаружить уменьшение границ или исчезновение печеночной тупости, что характерно для перфорации полого органа, а также наличие свободной жидкости в брюшной полости, наблюдаемое обычно при кровотечении, опухолях органов брюшной полости (карциноматоз брюшины), циррозе печени (асцит); выраженный тимпанит, обусловленный скоплением газов в кишечнике. Аускультация брюшной полости дает возможность оценить характер перистальтики кишечника (по отсутствию кишечных шумов или их усилению), что позволяет заподозрить непроходимость кишечника. Ректальное исследование помогает обнаружить ряд заболеваний дистального отдела прямой кишки, патологические процессы в параректальной клетчатке, выявить симптом Промптова — резкая болезненность при пальпации шейки матки через прямую кишку (при острых воспалительных заболеваниях внутренних половых органов). Резкая болезненность передней стенки прямой кишки при ректальном исследовании свидетельствует о скоплении воспалительного выпота в полости малого таза. Снижение тонуса сфинктера заднего прохода и расширение ампулы прямой кишки (симптом Обуховской больницы) — характерный признак непроходимости кишечника. Влагалищное исследование, в т. ч. и инструментальное, позволяет оценить состояние внутренних половых органов и провести дифференциальный диагноз с острыми заболеваниями других органов брюшной полости. 5.2. Инструментальное обследованиеЛабораторные исследования помогают уточнить характер изменений, происходящих в организме, и оценить тяжесть состояния больного. Так, при анализе крови можно обнаружить высокий лейкоцитоз со сдвигом формулы влево (при воспалительных заболеваниях), снижение гемоглобина, количества эритроцитов, гематокрита (при внутренних кровотечениях) и т. д. При тяжелом состоянии больного, обусловленном желудочно-кишечным кровотечением или воспалительным процессом, применяют дополнительные методы исследования, например, определение центрального венозного давления, объема циркулирующей крови, показателей кислотно-щелочного равновесия, водно-электролитного баланса и т. д. Рентгенологическое исследование проводят по определенной методике: обзорная рентгеноскопия грудной и брюшной полостей, рентгенография брюшной полости в вертикальном, горизонтальном положении больного и латеропозиции. При тяжелом состоянии больного исследование начинают с обзорных рентгенограмм грудной и брюшной полостей в горизонтальном положении больного на трохоскопе и в латеропозиции, причем необходимо достигать изображения обеих половин диафрагмы, боковых каналов брюшной полости и области малого таза. При рентгенографии грудной полости изучают состояние легких, положение диафрагмы и степень ее подвижности при дыхании. При ряде острых заболеваний органов брюшной полости (остром холецистите, остром панкреатите, перитоните) нередко появляются дисковидные ателектазы в базальных отделах легких и реактивный плеврит, обычно на стороне, соответствующей локализации пораженного органа. Только при разлитом перитоните, поздних стадиях механической непроходимости кишечника преобладают двусторонние изменения. На обзорных рентгенограммах брюшной полости, произведенных в вертикальном положении больного, и на латерограммах можно определить свободный газ в брюшной полости, чаши Клойбера, кишечные аркады и другие изменения. На снимках, произведенных в горизонтальном положении больного на трохоскопе, можно иногда выявить признаки свободной жидкости в брюшной полости, конкременты в проекции почек, желчного пузыря и др. Рентгенодиагностика острого заболевания органа брюшной полости основывается на выявлении комплекса рентгенологических симптомов, прямо или косвенно указывающих на локализацию и характер патологии. По данным обзорных рентгенограмм, симптомами, прямо указывающими на острое заболевание органов брюшной полости, сопровождающееся перфорацией или непроходимостью, а также на повреждение полых органов, являются: газ вне просвета ЖКТ (свободный газ в брюшной полости или в забрюшинном пространстве); свободная жидкость в брюшной полости; скопление газа и жидкости в кишечных петлях с образованием характерных классических чаш Клойбера. Газ в забрюшинном пространстве на рентгенограммах выявляется при перфорации язвы или разрыве двенадцатиперстной кишки, правой половины толстой кишки, а также при панкреонекрозе и флегмоне забрюшинной клетчатки. В этих случаях газ чаще обнаруживается в виде скопления пузырьков на фоне затемнения соответствующего отдела забрюшинного пространства. К косвенным рентгенологическим симптомам, указывающим на наличие острого воспалительного процесса в брюшной полости, относится рефлекторное вздутие желудочно-кишечного тракта. Так, при остром панкреатите наблюдается вздутие одной или нескольких петель тонкой кишки слева, отсутствие газа в поперечно-ободочной кишке. При остром аппендиците можно иногда обнаружить изолированное вздутие петель тонкой кишки, располагающихся в правой подвздошной области. При невозможности поставить диагноз по данным обзорных рентгенограмм, а также по специальным показаниям используют контрастные методы исследования: желудка и двенадцатиперстной кишки с помощью водорастворимых контрастных средств или охлажденной взвеси бария (при подозрении на острый панкреатит); введение газа через зонд в кишечник (у детей при диагностике инвагинации кишечника, при этом иногда удается устранить непроходимость). Основными симптомами острого живота при контрастных методах исследования являются: выхождение контрастного вещества и газа при прободных язвах желудка и двенадцатиперстной кишки в брюшную полость; выхождение газа, введенного в желудок, в брюшную полость; оттеснение желудка кпереди и раздвигание двенадцатиперстной кишки (при остром панкреатите). По специальным показаниям применяют дополнительные более сложные рентгенол, методы исследования — целиакографию, мезентерикографию, спленопортографию и др. Весьма ценны в диагностике ряда заболеваний, явившихся причиной острого живота, эндоскопические методы исследования, которые позволяют обнаружить язву, опухоль, дивертикулы различных отделов ЖКТ, установить характер возникших осложнений, а в ряде случаев произвести лечебные манипуляции, например, остановку кровотечения с помощью диатермокоагуляции или лазера, реканализацию при опухоли толстой кишки, вызывающей непроходимость. Широкое применение в трудных диагностических случаях находит лапароцентез, который позволяет обнаружить кровь или жидкость в брюшной полости. Особое место в диагностике острого живота принадлежит лапароскопии, показания к которой, как правило, возникают также лишь при неясной клинической картине. Позволяя обнаружить в брюшной полости воспалительный экссудат или кровь, а также другие прямые или косвенные признаки острого заболевания органов брюшной полости, лапароскопия особенно ценна и тем, что позволяет исключить ненужную операцию. Среди других методов объективной диагностики в клинической практике иногда находит применение электромиография передней брюшной стенки, термография, тепловидение, локальная термометрия и др. Однако в ряде случаев, когда перечисленными выше методами диагностировать или отвергнуть острое заболевание или повреждение органов брюшной полости не удается, прибегают к диагностической лапаротомии. §6. Дифференциальная диагностикаДля постановки клинически верного диагноза важно знать критерии, отличающие патологическое состояние, требующие срочного хирургического вмешательства от заболеваний иного характера. Дифференциально-диагностическая характеристика заболеваний представлены в таблице «Дифференциально-диагностическая характеристика некоторых повреждений, заболеваний и патологических состояний, вызывающих симптомокомплекс «острый живот».
Для дифференциации различных хирургических заболеваний выявляют наличие специфических симптомов: Воскресенского - боль при быстром проведении ладонью по передней брюшной стенке (поверх рубашки) от правого рёберного края вниз симптом Ортнера - болезненность при поколачивании по краю правой реберной дуги (обязательно поколачивание по обеим реберным дугам для сравнения). симптом Ровзинга - боль в правой подвздошной области при глубокой пальпации или перкуссии левой подвздошной области. симптом Щёткина-Блюмберга - возникшая при надавливании на живот боль резко усиливается при резком отдёргивании руки; симптом Кера - болезненность при пальпации на вдохе в точке проекции желчного пузыря. симптом Ситковского - признак аппендицита; при положении больного на левом боку в илеоцекальной области появляется боль. симптом Бартомье-Михельсона - признак острого аппендицита; болезненность при пальпации слепой кишки, усиливающаяся при положении на левом боку. симптом Мюсси - Георгиевского (френикус-симптом) - признак о. холецистита; болезненность при надавливании пальцем над ключицей между передними ножками грудино-ключично-сосцевидной мышцы. симптом Мерфи - признак патологии желчного пузыря: равномерно надавливая большим пальцем руки на область желчного пузыря, предлагают больному сделать глубокий вдох; при этом у него «захватывает» дыхание и отмечается значительная боль в этой области. симптом Розанова - признак внутрибрюшинного кровотечения при разрыве селезенки; больной лежит на левом боку с поджатыми к животу бедрами; при попытке повернуть больного на спину или на другой бок, он тотчас же переворачивается и занимает прежнее положение. ЗаключениеСиндром острого живота — сложный клинико-диагностический комплекс, обусловленный патологическими изменениями, происходящими в абдоминальной полости и нарушающими функционирование всего организма. Он проявляется нестерпимой болью в животе, напряжением его мышечного каркаса, интоксикационными явлениями и нарушением моторно-эвакуаторной способности пищеварительного тракта. Синдром требует экстренной госпитализации, срочного проведения диагностических мероприятий и оказания неотложной помощиквалифицированными хирургами. В данной работе были освящены важные аспекты касающиеся проблемы «острого живота». Было выявлено, что данный синдром встречается довольно часто, в связи с тем, что заболевания различных органов брюшной полости могут стать его причиной. Помимо этого, были описаны клинические симптомы данного синдрома, а также признаки заболевании, которые имитируют клинику острого абдоминального синдрома, являются предметом дифференциальной диагностики. Также были выявлены: правильный алгоритм оценки острой боли в животе, вопросы которые необходимо задавать пациенту при диагностике ОЖ, объективные данные при физикальном обследовании, наиболее встречающиеся ошибки при оказании помощи, а также лечение на догоспитальном этапе. ЛитератураДиагностика острого живота, под ред. H. Н. Самарина, Л., 1952; Зедгенидзе Г. А. и Линденбратен Л. Д. Ранняя диагностика заболеваний органов живота (Острый живот), Харьков, 1970; Мазченко Н. С. и Xавилов А. И. Ложный острый живот, Владивосток, 1976; Маценко П. А. и Урусов В. А. Руководство по неотложной хирургии органов брюшной полости, под ред. В. С. Савельева, М., 1976; Савельев В. С., Буянов В. М. и Балалыкин А. С. Эндоскопия органов брюшной полости, М., 1977; Селезнева Н. Д. Неотложная рентгенодиагностика острых заболеваний и повреждений органов брюшной полости, М., 1977; Элькин М. А. |
