ПРАКТИЧЕСКИЕ НАВЫКИ ПО ПРЕДМЕТУ «СЕСТРИНСКОЕ ДЕЛО В ТЕРАПИИ». Практические навыки по предмету сестринское дело в терапии
 Скачать 410.89 Kb. Скачать 410.89 Kb.
|
|
СНЯТИЕ ЭКГ Подготовка: ЭКГ снимается после 10-15 минутного отдыха, через 2 и более часов после еды. Положение пациента - лежа на кушетке, при невозможности — сидя. На нижнюю часть предплечий и голеней накладываются электроды. Под электроды кладутся прокладки размером не более электродов и смоченные в 0,9% растворе натрия хлорида или воды. Под прищепки наносят специальный гель. Электроды (прищепки) закрепляются на конечностях с учетом цвета: 1. черный — с правой нижней конечностью («земля»); 2. зеленый — с левой нижней конечностью; 3. красный — с правой верхней конечностью; 4. желтый — с левой верхней конечностью. Подготовка ЭКГ аппарата: Выполнить заземление аппарата к контуру в кабинете или к линии центрального отопления в нетрадиционных условиях. Включить вилку кабеля питания аппарата в электросеть. Включить аппарат выключателем (загорится сигнальная лампочка). Регулятором пера установить перо на изоэлектрическую линию (возможное отклонение — не более 10 мм). Зарегистрировать контрольный милливольт, включив протяжку (кнопку «М» или «50» в зависимости от марки аппарата) и одновременно кнопку «mV». Запись ЭКГ: 1. установить переключателем или кнопкой I отв; 2. нажать на «М» или «50» и записать 3-4 комплекса; 3. переключать последовательно кнопки на II, III, III вдох, AVR, AVL, AVF и произвести запись. Для записи грудных отведений пользуются грудными электродами (присоски); 4. предварительно смочить волосистую часть груди водно-мыльным раствором; 5. электроды перед записью установить в точки: V1 - (красная) - у места прикрепления III – IV ребра к грудине справа; V2 – (желтая) - аналогично слева; V3 – (зеленая) - посередине между V2 и V4; V4 – (коричневая) - на верхушке сердца (в 5 межреберье по левой средне-ключичной линии); V5 – (черная) – по левой передней подмышечной линии на уровне V4; V6 - (сиреневая) – по левой средней подмышечной линии на уровне V4; 6. установить переключатель (кнопку) в положении mV и зарегистрировать контрольный милливольт; 7. переключить аппарат в исходное положение; 8. выключить аппарат (выключателем); 9. вынуть вилку кабеля питания аппарата из электросети, снять заземление; 10. снять электроды с пациента; 11. оформить ленту ЭКГ: обозначить отведения: II, III, III вдох, AVR, AVL, AVF, V1, V2, V3, V4, V5, V6; 12. над I отведением записать: дата, Ф.И.О., возраст, диагноз и затем последовательно — отведения. Примечание: если выявлена аритмия, сделать 10 - 15 отведений, лучше в V1 или II. Организация сестринского процесса при гипертоническом кризе. Цель: Нормализация АД, улучшение состояния пациента. Алгоритм действий: Немедленно вызвать врача. Обеспечить доступ свежего воздуха. Придать пациенту горизонтальное положение в постели с приподнятым головным концом. Применить отвлекающие средства: поставить горчичники на область затылка и к икроножным мышцам; подать грелку к ногам и сделать горячую ванночку для рук. Приложить холодный компрес на лоб. Выполнять назначения врача. Постоянно наблюдать за состоянием пациента (АД, пульс, ЧДД). Сестринский процесс при синдроме острой коронарной недостаточности Нарушенные потребности Есть, пить (из-за необходимости ограничения соли и жидкости) Дышать (из-за одышки, боли в сердце) Выделять Поддерживать температуру тела Избегать опасности Спать, отдыхать (из-за одышки, боли в сердце) Двигаться (из-за одышки, боли в сердце, необходимости соблюдения постельного режима) Работать Общаться (при развитии осложнений, ухудшении состояния) Быть здоровым Проблемы пациентов Настоящие: Боль в области сердца Сердцебиения Одышка при физической нагрузке Слабость Нарушение сна Дефицит самоухода Лихорадка Дефицит знаний о заболевании Необходимость постоянного приёма лекарственных препаратов, отказа о вредных привычек Чувство страха смерти Апатия, депрессия Уход в болезнь Потенциальные: Риск развития кардиогенного шока Риск развития острой сердечной недостаточности Риск развития ТЭЛА Риск развития застойной пневмонии Риск развития атонического запора Сестринские вмешательства при синдроме острой коронарной недостаточности Независимые: Рекомендации по соблюдению режима двигательной активности Рекомендации по соблюдению диеты №10 Беседы с пациентом и его родственниками: - о режиме, - о диете №10, - о необходимости снижения массы тела, - о необходимости прекращения курения, - о необходимости регулярного приёма антиангинальных препаратов, - о необходимости «Д» наблюдения Контроль состояния пациента(цвет кожных покровов, пульс, АД, чдд) Оказание неотложной доврачебной помощи при боли в сердце Обучение пациента и его родственников ведению дневника наблюдения Контроль за своевременным приёмом лекарств Рекомендации по вопросам профилактики ИБС Взаимозависимые: Подготовка пациента к лабораторным и инструментальным методам диагностики Зависимые: Выполнение врачебных назначений Неотложная доврачебная помощь и тактика м/с при боли в сердце Вызвать врача через третье лицо для оказания квалифицированной помощи Уложить пациента, обеспечить полный физический и психический покой Расстегнуть стесняющую одежду, открыть форточку, обеспечить доступ свежего воздуха Дать под язык дать таблетку (5мг) нитроглицерина (до трёх таблеток с интервалом в 5 мин под контролем АД) Зарядить капельницу по назначению врача для в/в капельного введения нитроглицерина 0,1 % раствор 10мл на 100мл 0,9% раствора хлорида натрия, капать под контролем АД, начальная скорость 4 капли в минуту Дать увлажнённый кислород Снять ЭКГ по назначению врача По назначению врача дать разжевать 350мг аспирина, По назначению врача дать 20-40мг анаприлина (под контролем АД, РS – не менее 60) или ввести в/в 1мл С целью купирования боли ввести по назначению врача наркотические анальгетики: морфин, промедол в/в 1,0 мл на 10мл физраствора или провести нейролептанальгезию: фентанил 1,0-2мл с дроперидолом 1-4 2мл в/в под контролем АД По назначению врача в/в вести гепарин 5-10 тыс. ЕД (профилактика тромбобразования), если не будет проводиться тромболизис По назначению врача (при трансмуральном ИМ) проведение тромболитической терапии: в/в капельно алтеплаза (актилизе) 100мг в сутки М/с подключит пациента к кардиомонитору с целью круглосуточного контроля ЭКГ, РS, АД М/с будет контролировать состояние пациента в целях своевременного выявления осложнений, контролировать цвет кожных покровов, ч.д.д., t° тела, суточный диурез, стул М/с по назначению врача вызовет лаборанта для забора крови из вены на биохимический анализ, коагулограмму, общий анализ М/с будет выполнять все врачебные назначения после купирования болевого синдрома и осуществлять уход за тяжелобольным пациентом Техника проведения тропонинового теста 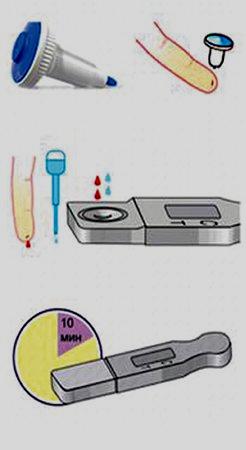 1.Проколоть подушечку пальца 1.Проколоть подушечку пальца одноразовым скарификатором 2.Стереть первую каплю крови 3.Набрать кровь в пипетку и капнуть 2 капли крови в окошко для образца, расположенного в корпусе кассеты 4.Туда же добавить 2 капли буфера 5.Через 10 минут оценить результат 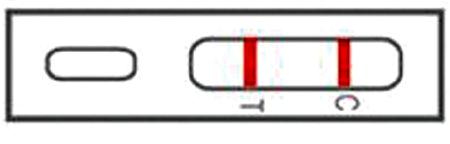 Интерпретация результатов тестирования Интерпретация результатов тестированияЕсли по истечении 10 минут появились две розовых линии (одна – в тестовойзоне «T», другая – в контрольной зоне «С») - тест + Организация сестринского процесса при приступе стенокардии. Цель: немедленно устранить боль, улучшить состояние пациента. Алгоритм действий: Обеспечить доступ свежего воздуха, физический и психический покой. Немедленно вызвать врача. Придать пациенту удобное гориизонтальное положение. Измерить АД, если показатели САД выше 100 мм.рт.ст. дать нитроглицерин в дозе 0,4 мг сублингвально, при необходимости повторно (до 3 раз в течении 15 минут). Поставить горчичники на область сердца и грудину. Контролировать состояние пациента (ЧДД, АД, пульс). Выполнять назначения врача. Организация сестринского процесса при инфаркте миокарда. Цель: немедленно устранить боль, улучшить состояние пациента. Алгоритм действий: Обеспечить доступ свежего воздуха, физический и психический покой. Немедленно вызвать врача. Придать пациенту удобное гориизонтальное положение. Измерить АД, если показатели САД выше 100 мм.рт.ст. дать нитроглицерин в дозе 0,4 мг сублингвально, при необходимости повторно (до 3 раз в течении 15 минут). Дать разжевать 250 мг аспирина. Дать клопидогрель в нагрузочной дозе 300 мг. При сохранении болевого синдрома по назначению врача ввести: морфин в/в струйно 1 мл 1% раствора,разведенного вфизрастворе до 20 мл, вводить дробно 2–4 мг, каждые 5–15 минут до полного устранения болевого синдрома. гепарин в/в струйно в дозе 60 МЕ/кг. пропранолол в/в дробно (1 мг в минуту каждые 3–5 минут дообщей дозы 10 мг) либо метопролол (5 мг 2-3 раза с интервалом как минимум 2 минуты) под контролем АД, ЧСС и ЭКГ. Сделать ингаляцию увлажненного кислорода через носовой катетер проводят со скоростью 2-8 л в минуту. Контролировать состояние пациента (АД, пульс,ЧДД). Выполнять назначения врача. Алгоритм оказания легочно –сердечной реанимации Основные первые реанимационные мероприятия проводятся согласно АВС –правилу Софара: ступень А –восстановление и поддержание проходимости дыхательных путей; ступень В –искусственная вентиляция легких; ступень С –сердечная реанимация Ступень А: Уложите ребенка спиной на твердую поверхность.Позовите на помощь. Положите одну руку под его шею или валик под плечи, другую на лоб, запрокиньте голову, выведите нижною челюсть вперед и кверху, откройте рот ребенку ( запрокидывание головы производят для выпрямления дыхательных путей ) Освободите дыхательные пути от слизи, рвотных масс: очистите рот и глотку влажной салфеткой или отсасывайте резиновым баллончиком или электроотсосом. Ступень В: Положите салфетку на рот и нос ребенка. Сделайте вдох и плотно прижмите свой рот к открытому рту ребенка, зажав щекой его нос ( в возрасте до 1 года –охватить рот и нос ). Вдохните воздух в дыхательные пути ребенка в количестве, достаточном для того, чтобы грудная клетка осторожно поднялась( ½ или 1/3 вдыхнемого Вамивоздуха) . Повторяйте искусственные вдохи до появления самостоятельного дыхания или прекращения реанимации. Ступень С: Уложите ребенка на твердую поверхность. Найдите точку надавливания на грудину: -у новорожденных и грудных детей она располагается на ширину пальца ниже межсосковой линии; -в возрасте 6-7 лет – на границе средней и нижней трети грудины; -у детей старше 7 лет –на ширину двух пальцев выше мечевидного отростка; Расположите пальцы на область надавливания в зависимости от возраста: -у новорожденного -большой палец или большие пальцы обеих рук, охватывая грудную клетку остальными пальцами; -в грудном возрасте –указательный и средний пальцы; -в 1-7 лет –проксимальная часть кисти; -старше 7 лет –обеими руками, сложенными крест-накрест в виде «бабочки» Надавливайте на грудину толчкообразно, удерживая 0,5с ( искусственая систола ), затем быстро расслабьте руки, не отрывая от грудины ( искусственная диастола ). Проведите контроль эффективности массажа сердца через 1 мин после начала реанимации ( эффективен, если определяется пульсация, суживаются зрачки, исчезает цианоз. Дайте увлажненный кислород. Примечание. Соотношение между ИВЛ и НМС составляет 1:5 ( если помощь оказывают двое ) или 2:10 ( если реанимирующий один). ОРГАНИЗАЦИЯ СЕСТРИНСКОГО ПРОЦЕССА ПРИ ПРИСТУПЕ СЕРДЕЧНОЙ АСТМЫ. Цель: Устранить удушье в течение 20-30 минут. Алгоритм действий: Немедленно вызвать врача. Обеспечить полный покой. Доступ свежего воздуха, расстегнуть стесняющую одежду. Придать пациенту сидячее или полусидячее положение в постели с опорой для спины со спущенными ногами. Дать одну таблетку нитроглицерина под язык. Очистить ротовую полостьот пены и слизи. Начать ингаляцию увлажненного кислорода. Наложить венозные жгуты на руку и бедра, расслабляя их по очереди через 10-15 минут. Сделать теплую ванночку для ног. Постоянно наблюдать за состоянием пациента (АД, пульс, ЧДД). Приготовить к приходу врача: наркотический анальгетик, мочегонные, сердечные гликозиды. Выполнять назначения врача. Организация сестринского процесса при коллапсе. Цель: Немедленно восстановить АД, повысить сосудистый тонус. Алгоритм действий: Обеспечить полный покой. Немедленно вызвать врача. Уложитьпациента в горизонтальное положение в постели без подушки. К конечностям, поясничной область приложить грелки, укрыть одеялом, дать теплый чай или кофе. Начать ингаляцию кислорода. Исследовать пульс, измерять АД каждые 5 минут, не снимая манжетки. При неэффективности мероприятий выполнять назначения врача: ввести подкожно 2-3 мл кордиамина или 1мл 10% раствора кофеина. При нормализации АД, обеспечить физический и психический покой. Постоянно наблюдать за состоянием пациента (АД, пульс, ЧДД). Организация сестринского процесса при шоке (общие противошоковые мероприятия). Цель: немедленно устранить шоковый фактор, восстановитьдыхание и кровообращение организма. Алгоритм действий: Срочно вызвать врача. Проверить и восстановить проходимость дыхательных путей. Начать ингаляцию кислорода. Исследовать пульс, измерять АД каждые 5 минут, не снимая манжетки. Дальнейшие действия осуществлять строго по назничению врача. При необходимости-срочная сердечно-легочная реанимация. Организация сестринского процесса при обмороке. Цель: восстановить сознание пациента. Алгоритм действий:
ГАСТРОЭНТЕРОЛОГИЯ ПОМОЩЬ ПРИ ИЗЖОГЕ Средствами скорой помощи при изжоге являются антацидные препараты. Задача медицинской сестры обеспечить прием антацидных препаратов. Антациды – лекарственные средства, механизм действия которых основан на химической нейтрализации соляной кислоты. Антацидные препараты не взаимодействуют с клетками слизистой желудка, которые вырабатывают соляную кислоту, и поэтому не действуют на ее выработку. Они нейтрализуют избыток соляной кислоты в пищеводе, куда она попала в результате рефлюкса. Повышают тонус кардии за счет того, что pH желудочного содержимого сдвигается в щелочную сторону. Защищают слизистую ЖКТ. Они стимулируют секрецию бикарбонатов и слизи желудка, регенерацию клеток его слизистой оболочки. Связывают токсины, газы, микроорганизмы. Оказывают обволакивающее действие, образуя на поверхности слизистой желудка защитную пленку. ПОМОЩЬ ПРИ РВОТЕ Оснащение: таз, клеенчатый фартук, клеенка (или полотенце), малые салфетки для ухода за полостью рта, раствор для полоскания полости рта: 2%-ный раствор натрия бикарбоната или 0,01%-ный раствор калия перманганата, электроотсос или грушевидный баллончик. Пациент в сознании 1. Усадить пациента, грудь прикрыть клеенкой и салфеткой. 2. Дать полотенце, поставить к ногам таз. 3. Сообщить врачу. 4. Придерживать голову пациента во время акта рвоты, положив на его лоб свою ладонь. 5. Дать полоскание для полости рта после каждого акта рвоты, вытереть лицо салфеткой. 6. Оставить рвотные массы до прихода врача. Пациент ослаблен или без сознания 1. Повернуть пациента на бок, если невозможно изменить положение, повернуть голову набок во избежание аспирации рвотных масс. 2. Срочно вызвать врача. 3. Убрать подушку. 4. Удалить зубные протезы (если они есть). 5. Накрыть клеенкой шею и грудь пациента (или полотенцем). 6. Подставить ко рту почкообразный лоток. 7. Отсосать электроотсосом или грушевидным баллончиком из полости рта, носа рвотные массы (при необходимости). 8. Обработать полость рта после каждого акта рвоты. Примечание. Обеспечить индивидуальный пост. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ЖЕЛУДОЧНОМ КРОВОТЕЧЕНИИ. Цель: Остановка кровотечения. Ресурсы: тонометр, фонендоскоп, пузырь со льдом, стерильные: одноразовые шприцы, ватные шарики, спирт этиловый 70%, резиновый жгут, перчатки, пинцет в дезрастворе, лоток, лекарственные препараты: 10 мл – 10% раствора кальция хлорида, 4 мл викасола, 2-4 мл 12,5 % раствора дицинона, 50 мл 5% раствора аминокапроновой кислоты. Алгоритм действий: Обеспечить больному полный физический и психический покой. Уложить больного с приподнятым головным концом. Подать пузырь со льдом на область эпигастрия. Ввести в/в 10 мл – 10% раствора кальция хлорида. Ввести в/м 4 мл викасола. Ввести в/в 2-4 мл 12,5 % раствора дицинона или в/в капельно 50 мл 5% раствора аминокапроновой кислоты. Следить за состоянием больного (подсчет пульса, измерениеАД). Госпитализировать в хирургическое отделение. Транспортировать лежа на носилках с приподнятым головным концом. |
