диф диаг. Признак цмви рдсн
 Скачать 256.93 Kb. Скачать 256.93 Kb.
|
|
Исследования. Обнаружение хламидий в мазках-отпечатках из глаз; ПЦР; определение ДНК хламидий при помощи энзимного иммуносорбентного анализа; РИФ; ИФА. Исследования, направленные на выявление поражения отдельных органов и степени нарушений функций органов. Клиника. У всех инфицированных хламидиями детей уже в первые часы и дни жизни наблюдаются неспецифические признаки заболевания, свидетельствующие о нарушении микроциркуляции и гемодинамики (они часто расцениваются как следствие гипоксического поражения ЦНС). В первые 12 ч. жизни, как у детей, перенесших интранатальную гипоксию, так и у родившихся в удовлетворительном состоянии, отмечается повышенное беспокойство, расстройство сна, повышенная реактивность, изменение мышечного тонуса, угнетение физиологических рефлексов, тремор конечностей. Дети склонны к быстрому охлаждению или перегреванию, у них длительно сохраняются локальный цианоз, мраморность кожи. В последующие дни жизни, несмотря на проводимую терапию, нарушения функционального состояния ЦНС приобретают устойчивый характер, а в ряде случаев наблюдается нарастание неврологических симптомов, присоединяется упорное срыгивание, нередко рвота. Наряду с неврологическими симптомами при ХИ уже в первые часы и дни жизни отмечены приглушенность сердечных тонов, нечистый 1 тон сердца или систолический шум. На ЭКГ выявляются признаки перегрузки правых отделов сердца, на рентгенограмме органов грудной клетки определяются симптомы нарушения гемодинамики малого круга кровообращения - усиление прикорневого рисунка («влажные» легкие), а у ряда детей, увеличение размеров сердца за счет правых отделов (легочная гипертензия). При ЭХО КГ нередко выявляются изменения эндокарда и клапанного аппарата сердца в виде повышения акустической плотности створок, пролапса митрального и трикуспидального клапанов. У детей, аспирировавших околоплодные воды, и у глубоконедоношенных на первый план выступают дыхательные расстройства. Воспалительная инфильтрация в легких чаще выявляется к концу 1-й недели, у остальных - на 2-3 неделе жизни. У наименее зрелых детей заболевание протекает по типу синдрома дыхательных расстройств. Течение заболевания нередко осложняется длительным сохранением фетальных шунтов и нарастанием недостаточности кровообращения. В наиболее тяжелых случаях присоединяются геморрагические явления по типу ДВС-синдрома. Выраженная желтуха, наблюдается преимущественно у недоношенных, у которых гипербилирубинемия нередко требует заменного переливания крови. Увеличение размеров печени и селезенки выявляется у каждого третьего ребенка. Генерализованную ХИ у новорожденного можно заподозрить на основании наличия у матери цервицита, и септического состояния у ребенка с признаками тяжелой пневмонии (или РДСН) и наличием конъюнктивита, ДВС-синдрома. При рентгенологическом исследовании выявляют грубые перибронхиальные изменения, перекрывающие тень сердца, обусловленные преимущественным поражением верхних дыхательных путей и бронхов. В крови наблюдается снижение уровней Hb и эритроцитов, длительно сохраняющийся относительный нейтрофилез, увеличение к концу 1-2 недели жизни числа эозинофилов и моноцитов. У детей с выраженными изменениями со стороны ЦНС, сердечно-сосудистой и дыхательной систем в крови может определяться высокий титр антихламидийных антител - 1:64 и более. У глубоко недоношенных новорожденных специфические антитела в раннем неонатальном периоде отсутствуют. Одной из наиболее часто встречающихся форм ХИ является конъюнктивит. По данным ВОЗ. (1987), он встречается у 14 на 1000 новорожденных. Конъюнктивит развивается после 4-го дня жизни, чаще через 1-2 недели после рождения и характеризуется торпидным течением. Отмечается диффузная гиперемия конъюнктивы, особенно в хрящевом отделе, без перехода на роговицу. Склеивание век после сна, псевдомембранозные образования, отсутствие обильного гнойного отделяемого - характерны для хламидийного конъюнктивита. Продолжительность заболевания 3-4 недели без ухудшения зрения. Поражение двустороннее. Лечение длительное. В стационарах возможны вспышки хламидийного конъюнктивита. При ХИ часто развиваются пневмонии. Интерстициальные пневмонии нередко проявляются в сроки от 2 недель до 4 мес. после рождения. Дети, заболевшие хламидийной пневмонией, чаще рождаются с оценкой по шкале Апгар менее 6 баллов. У них отмечается РДСН, около 30% из них нуждается в проведении ИВЛ. У большинства больных выявляется гепатоспленомегалия, у 50% выраженные отеки. В половине случаев регистрируется патологическая первоначальная убыль массы тела. У многих обнаруживаются признаки морфофункциональной незрелости к сроку гестации. У всех детей с первых дней жизни в мазках соскобов из ВДП и в легочных аспиратах определяется хламидийный антиген. В отличие от детей более старшего возраста, хламидийная пневмония у недоношенных проявляется на 5-7 день жизни, протекает па фоне тяжелого токсикоза, что сочетается с обнаружением хламидийного антигена в крови, трахеальном аспирате. Отмечается бледный и «мраморный» рисунок кожи, угнетенное функциональное состояние ЦНС, вздутие живота, срыгивания. Часто обнаруживается увеличение лимфатических узлов, иногда кратковременная точечная сыпь. Аускультативно - дыхание пуэрильное или несколько ослабленное, рассеянные хрипы. Имеется диссоциация между выраженной одышкой и относительно скудными физикальными и рентгенологическими данными. Рентгенологически выявляется интерстициальная пневмония, усиление сосудистого рисунка, понижение пневматизации легочных полей, больше справа. В остром периоде характерна перегрузка правых отделов сердца. На 2-3 неделе присоединяется кашель - приступообразный, влажный, с отхождением мокроты. Гемограмма - лейкоцитоз до 17-23 тыс. со сдвигом формулы влево до миелоцитов, эозинофилия. У старших детей - гиперкапния и гипоксия (рСО2 более 50 мм рт. ст., рО2 < 60 мм рт. ст.). Заболеванию свойственно затяжное течение. Прогноз у недоношенных детей в связи с иммунодефицитным состоянием более серьезный. Из других проявлений ХИ для недоношенных свойственны: хламидийный хориоретинит, средний отит, тубоотит, назофарингит, миокардит, бронхит. На первом году жизни у таких детей выявляется высокий процент ослабленных детей, часто страдающих респираторными заболеваниями. Часты нарушения функции ЖКТ в виде срыгиваний, снижения аппетита, неустойчивого стула. Девочки страдают вульвитом. При отсутствии специфического лечения отмечена персистенция хламидий. Излечение возможно при комплексной длительной терапии в условиях стационара (эритромицин в сочетании с антиоксидантами, интерфероном, иммуноглобулинами в течение 21 дня). Диагноз. Показания к обследованию беременных: а) наличии воспалительных заболеваний гениталий, б) бесплодие в анамнезе, в) беременные с отягощенным акушерским анамнезом (самопроизвольные выкидыши, невынашивание, рождение маловесных детей, отягощенное течение беременности, многоводие, неясные лихорадки). У женщин основное значение имеет лабораторная диагностика, т.к. урогенитальный хламидиоз протекает бессимптомно (малосимптомно). Наиболее объективный метод исследования ХИ (золотой стандарт) - культуральный. Весьма информативен метод гибридизации ДНК (использование ДНК-зонда, меченного биотином). В настоящее время очень широко используется метод ПЦР, иммуноферментный анализ, методы непрямой и прямой иммунофлюоресценции с использованием тест систем иммунохроматографии (методы простые, но точность результатов ниже, чем при использовании ПЦР, метода гибридизации ДНК). Серологические методы являются дополнительными при диагностике ХИ. На текущий и манифестный процесс указывают антитела IgA. Диагноз ХИ у новорожденных следует заподозрить при: Наличии у матери частых выкидышей, трубного бесплодия, хронического вялотекущего сальпингоофорита, эндометрита, повышения количества лейкоцитов в мазках отделяемого из половых путей и, особенно, при развитии хориоамнионита; Обнаружении цитоплазматических включений или элементарных телец всоскобе из цервикального канала, уретры у беременных, мазках из родовых путей и периферической крови у рожениц и родильниц методом молекулярной гибридизации, ELISA-YICTOJJOM с использованием моноклональных антител, микроиммунофлюоресцентным методом. Диагноз ХИ у новорожденных устанавливается при наличии соответствующих проявлений заболевания, а также на основании результатов клинических анализов крови и результатов исследования иммуноглобулинов в динамике, плаценты, рентгенографического и эхокардиографического обследования, УЗИ мозга. У детей показано проведение микробиологического обследования при рождении и на 5-6 день жизни. При этом наибольшая частота выделения возбудителя наблюдается при исследовании материала с задней стенки глотки. Окончательный диагноз ХИ устанавливают после обнаружения возбудителя и серологического исследования. Лечение. Новорожденным с ХИ назначают эритромицин по 40 мг/кг/сут в течение 3 недель. Для лечения используют также: кларитромицин, азитромицин, рокситромицин. Имеются сообщения о целесообразности сочетания перечисленных антибиотиков с курсами виферона. При отсутствии специфического лечения или при назначении эритромицина в течение 7-10 дней отмечена персистенция хламидий у новорожденных. Излечение возможно при комплексной, длительной терапии (21 день) в условиях стационара. При конъюнктивите применяют 0,5% эритромициновую мазь с частотой 5-6 раз в сутки в течение 14 дней. Микоплазменные инфекции (МИ) - острые инфекционные заболевания человека и животных, вызываемые микоплазмами. У женщин с микоплазменной инфекцией внутриутробное инфицирование плода происходит в 96% случаев. Этиология. Большинство микоплазм являются условно-патогенными микроорганизмами. В настоящее время их принято относить к бактериям. Микоплазмы способны как к внутриклеточному, так и внеклеточному размножению. Патогенность микоплазм определяется большой их подвижностью и способностью прикрепляться к различным клеткам хозяина, оказывая токсическое и деструктивное действие. Патогенез. Уникальные биологические свойства микоплазм позволяют им персистировать в организме хозяина, вызывая хронические воспалительные процессы и аутоиммунные патологические состояния. В зависимости от периода внутриутробного развития плода под воздействием микоплазм могут возникать эмбриопатии, фетопатии и генерализованный инфекционный процесс. Эмбриопатии приводят к формированию пороков развития и нередко являются причиной спонтанных абортов. При фетопатиях микоплазменной этиологии возможно возникновение пороков развития, которые являются результатом пролиферативных и альтеративных процессов, приводящих к сужению каналов и отверстий. Инфицированные околоплодные воды вызывают спазм сосудов плаценты, что приводит к уменьшению кровоснабжения плода, развитию внутриутробной гипоксии, задержке развития и гибели плода. При заражении плода после 27 недель гестационного периода плод приобретает способность к специфической реакции на внедрение возбудителя инфекции в виде лейкоцитарной инфильтрации, тканевых и гуморальных изменений. Для гематогенного (трансплацентарного) пути инфицирования характерна полиорганность поражения (печени, легких, ЦНС, перикарда, кожи), которая обусловлена как вегетацией самого возбудителя, так и воздействием продуцируемого экзотоксина. Развитие генерализованного инфекционного процесса происходит под влиянием таких провоцирующих факторов, как внутриутробная гипоксия, асфиксия, родовая травма и т.д. Инфицирование плода может возникать и во время прохождения плода по родовым путям. Входными воротами инфекции чаще всего является слизистая глаз, половых органов (у девочек) и дыхательных путей. Наиболее выраженные изменения отмечаются в органах дыхания. При инфицировании микоплазмой вначале наблюдается интенсивное размножение микоплазмы, без поражения клеток организма. В дальнейшем происходит внедрение микоплазмы в клетку, что ведет к ее деструкции и гибели. Классификация: По форме: локализованная, генерализованная, резидуальная; По течению: острое, подострое, латентное. Исследования. Выявление микоплазм при бакисследовании мочи, ликвора, гноя, фарингеальной слизи; серологическое исследование (РПГА, РСК, РНГА, определение холодовых агглютининов), метод прямой и непрямой иммунофлюоресценции, иммуноферментного анализа (в качестве скрининга), ПЦР, ДНК-диагностика; рентгенография органов грудной клетки; исследования направленные на выявление поражения внутренних органов. Клиника. Заболевание начинается остро с повышения температуры тела до 38-39 °С в течение 4-5 дней, повторной рвоты (температурная реакция для недоношенных не характерна). В 50% случаев регистрируются симптомы поражения респираторного тракта: одышка, незначительный непродуктивный кашель, пневмония. Состояние чаще тяжелое или среднетяжелое, выражена общемозговая и менингеальная симптоматика (судороги, потеря сознания, возбуждение, очаговые симптомы в виде гиперкинезов, атаксии, пирамидной недостаточности, пареза глазодвигательных нервов, лицевого нерва и т.д.). Церебральная форма МИ у детей в 45% случаев протекает в виде менингита, в 33% - менингоэнцефалита и энцефалита. Параллельно со снижением температуры тела уменьшается выраженность общемозговых и менингеальных симптомов, которые сохраняются на протяжении 2-3 недель. В ликворе отмечается повышение давления и белка, преимущественно лимфоцитарный плеоцитоз (в 25% случаев – нейтрофильный плеоцитоз). Санация ликвора происходит через 3-5 недели. У детей, родившихся в удовлетворительном состоянии после непродолжительного «светлого промежутка», появляются дыхательные расстройства, двигательное беспокойство, повышение возбудимости, тремор, постанывание, судороги, угнетение физиологических рефлексов. Одним из первых проявлений МИ у части детей является острая гидроцефалия, развивающаяся на первой неделе жизни. У недоношенных детей кроме синдрома дыхательных расстройств регистрируются склерема, геморрагический синдром, желтуха, гепато- и спленомегалия. В 25-50% случаев МИ выявляются пороки развития ЦНС, формирование которых происходит на 3-6-й неделе внутриутробного развития. Возможно появление окклюзионной гидроцефалии, с гипоплазией височных долей обоих полушарий. При интранатальном инфицировании в первые дни жизни может развиться менингеальная симптоматика. В некоторых случаях имеет место латентное течение с манифестацией клинических проявлений менингита или энцефалита спустя несколько недель с развитием в дальнейшем гидроцефалии, абсцессов мозга с задержкой нервнопсихического развития ребенка. Возможно развитие полирадикулоневрита, энцефалопатии, поражение глаз, почек, перикарда, плевры, лимфатических узлов, костей (остеомиелит), гепатомегалии, реже спленомегалии. Внутриутробная микоплазменная пневмония, как правило, протекает с клинической картиной интерстициальной пневмонии при выраженной дыхательной недостаточности, в динамике в легких начинают выслушиваться влажные хрипы. У недоношенных детей в клинической картине с первых минут жизни выявляются респираторные нарушения с признаками дыхательной недостаточности (тахипноэ, поверхностное дыхание, цианоз, усиливающийся при крике, участие вспомогательной мускулатуры в акте дыхания, пенисто-кровянистые выделения изо рта). Аускультативно выслушиваются мелкопузырчатые и крепитирующие хрипы. У большинства детей имеются признаки сердечной недостаточности по правожелудочковому типу, геморрагический синдром. Рентгенологически отмечаются расширения корней легких, эмфизема. Диагноз МИ основывается на клинико-анамнестических данных, а также на результатах исследования: микробиологического, серологического (РПГА, РСК, РНГА, определение холодовых агглютининов), прямой и непрямой иммунофлюоресценции, иммуноферментного анализа (в качестве скрининга), полимеразной цепной реакции, ДНКдиагностики. Серологические методы диагностики низкоинформативны, так как к микоплазмам не развивается стойкого иммунитета и существует большое количество серотипов возбудителя. В общем анализе крови у новорожденных при МИ выявляется анемия, тромбоцитопения, моноцитоз, возможен умеренный лейкоцитоз со сдвигом формулы влево (у недоношенных иногда имеется выраженный лейкоцитоз. Табл. 2. 43. Дифференциальный диагноз врожденного микоплазмоза и хламидиоза Признак Врожденный микоплазмоз Врожденный хламидиоз РДСН при рождении Часто Характерно Поражение ЦНС Менингоэнцефалит Не характерно Конъюнктивит Не характерен Характерен Этиологическая Выделение микоплазм из Выявление хламидий диагностика фарингеальной слизи, культуральным методом, ПЦР мокроты и гноя и др. 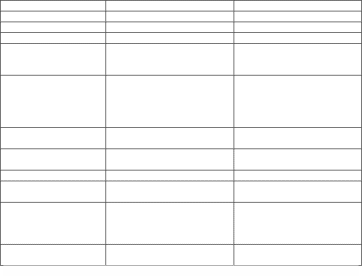 Серологическая Нарастание титра антител в Титр антихламидийных АТ 1: диагностика реакции связывания 64 и выше; комплемента и реакции Наличие специфических АТ непрямой гемагглютинации, и IgA и IgM др. Серологическая Нарастание титра антител в Титр антихламидийных АТ 1: диагностика реакции связывания 64 и выше; комплемента и реакции Наличие специфических АТ непрямой гемагглютинации, и IgA и IgM др. Врожденные пороки Характерных пороков нет (у Не характерны развития 15% детей) Поражение органов Врожденная пневмония Упорная интерстициальная дыхания пневмония Отеки Редко У 50%, выраженные Поражение печени Конъюгационная Гепатоспленомегалия, затянувшаяся желтуха конъюгационная желтуха Наличие у матери Не характерно Характерно вялотекущего сальпингоофорита, эндометрита, цервицита Эозинофилия, Не характерно Характерно моноцитоз Лечение. Для профилактики антенатального инфицирования плода беременным назначается антибактериальная терапия (эритромицин, клиндамицин в течение 7 дней) и местное лечение - присыпки шейки матки тетрациклином в комбинации с леворином, обработка влагалища ацидофильной культурой в течение 10 дней. Для лечения МИ преимущественно используют препараты группы макролидов: эритромицин (50 мг/кг/сутки) или вильпрофен (джозамицин) - 30-40 мг/кг, или азитромицин (5 мг/кг) 1 раз в сутки внутрь, но в 1-й день - 2 раза в сутки в течение 10-14 дней в сочетании с вифероном -1 по 150 000 ЕД ректально 2 раза в день в течение 5 дней с 5-дневными перерывами (2-3 курса). Детям с массой тела до 1500г виферон вводят ректально 3 раза в сутки. По жизненным показаниям возможно использование препаратов тетрациклинового ряда. |
