Министерство здравоохранения Ростовской области
Государственное бюджетное профессиональное
образовательное учереждение Ростовсткой области
«Ростовский базовый медицинский колледж»
«ПРОФЕССИОНАЛЬНАЯ ДЕЯТЕЛЬНОСТЬ МЕДИЦИНСКОЙ МЕДСЕСТРЫ ПРИ ОРГАНИЗАЦИИ УХОДА И ПРОФИЛАКТИКИ ЖЕЛЕЗОДЕФИЦИТНОЙ АНЕМИИ»
КУРСОВАЯ РАБОТА
 Специальность 34.02.01 «Сестринское дело» Специальность 34.02.01 «Сестринское дело»
  ПМ .02 «Участие в лечебно-диагностическом и ПМ .02 «Участие в лечебно-диагностическом и
реабилитационном процессах»
  Работу выполнила: Батогова Работу выполнила: Батогова
Елизавета

Владимировна
   Руководитель: Трошина Руководитель: Трошина
Елена
Рудольфовна
 Оценка: Оценка:
Ростов-на-Дону
2020
ВВЕДЕНИЕ
Актуальность темы: Анемии - это клинико-гематологический комплекс, характеризующийся клинически бледностью кожных покровов и слизистых оболочек с изменениями во внутренних органах; гематологически - снижение гемоглобина в единице объема крови. Анемии всегда вторичны, они являются признаком какого-то заболевания организма. Проблема анемии – актуальная проблема здравоохранения , так как по данным ВОЗ в некоторых странах мира около половины людей страдают анемиями. Некоторые формы анемии представляют непосредственную угрозу для жизни взрослого человека или ребенка. Клинические проявления большинства из них однотипные , что крайне затрудняет диагностику. В то же время , точное определение причины анемии является необходимым условием для проведения адекватной терапии.
Актуальность данной проблемы есть в том, что на сегодняшний день высокая заболеваемость этой группы и тенденции к снижению нет, а также слабо показана роль среднего медицинского персонала в выявлении, лечении и профилактике анемии. Поэтому, представляется необходимым детальное ознакомление с данной проблемой.
Цель исследования: теоретически показать значение медицинской сестры в уходе за больными с ЖДА и акцентировать внимание на ее роли в профилактике данного заболевания
Объект исследования: профессиональная деятельность медицинской сестры при ЖДА.
Предмет исследования: особенности ухода и профилактики при ЖДА.
Задачи:
Углубить теоретические знания в соответствии с заданной темой
Рассмотреть трактовку понятия, причины и развитие ЖДА
Изучить клинические проявления и диагностические методы
Составить сестринский уход и профилактику при ЖДА
ГЛАВА 1. ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ
Основная характеристика ЖДА
Эритроци́ты (от греч. ἐρυθρός — красный и κύτος — вместилище, клетка), также известные под названием красные кровяны́е тельца́ — клетки крови, функцией которых является перенос кислорода из лёгких к тканям тела и транспорт диоксида углерода (CO2) в обратном направлении.(рис.1)
Гемоглоби́н (от др.-греч. αἷμα «кровь» + лат. globus «шар») — сложный железосодержащий белок крови выполняющий в организме крайне важную функцию – газообмен и поддержание за счет этого стабильного обмена веществ.(рис.1)
Железо в крови — это один из микроэлементов, функции которого связаны с дыханием, обеспечением клеток кислородом и отведением продуктов окисления.(рис.1)

Рис.1 Строение эритроцита
С клинической позиции под анемией понимается снижение концентрации гемоглобина в единице объема крови, сопровождающееся снижением концентрации эритроцитов [1].
По данным ВОЗ анемия имеется почти у 2 млрд. жителей планеты. При этом доля железодефицитных анемий (ЖДА) составляет 70 - 80% от всех анемий.
ЖДА - заболевание, характеризующееся снижением наполнения гемоглобина железом с последующим уменьшением содержания гемоглобина в эритроците с угнетением эритропоэза.
Синдром ЖДА развивается при нарушениях метаболизма железа в организме(рис.2). 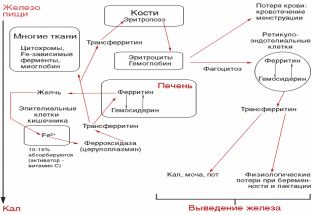
Рис. 2 Метаболизм железа в организме
Синдром ЖДС сопровождается ДЖ, ведущим к ослаблению эритропоэза по причине дисбаланса поступления и расхода железа, снижением наполнения железом гемоглобина и последующим падением содержания гемоглобина в эритроцитах. В свою очередь, это приводит к снижению насыщенности трансферрина железом и угнетению синтеза гема, а в плазме крови и тканях падает концентрация ферритина.
Причины и развитие ЖДА
Общее количество железа в организме здорового человека составляет 3-5 г. у мужчин и 3-4 г – у женщин. Физиологическое всасывание железа из пищи ограничено. Обычно мужчины получают с пищей 18 мг железа, из которых может всасываться 1 — 1,5 мг; женщины — 12 —15 мг железа, из которых всасывается 1 — 1,3 мг. При повышенных потребностях организма в железе из пищи может всосаться максимум 2 — 2,5 мг.
Причиной ЖДА считается несоответствие между потребностью организма в железе и его поступлением, возникающее при состояниях, сопровождающихся:
разной степени кровопотерями;
повышенной потребностью в железе в определенные периоды развития организма (рост, беременность, лактация);
нарушением процессов абсорбции железа в кишечнике;
дефицитом поступления железа алиментарным путем (голодание, приверженность вегетарианству, искусственное вскармливание) [1].
Основные состояния организма, сопровождающиеся ЖДА:
беременность;
болезнь Крона;
вегетарианство;
гельминтозы;
геморрой;
геморрагические и язвенные заболевания желудочно-кишечного тракта (эзофагит, гастрит, дуоденит, язвенная болезнь желудка или двенадцатиперстной кишки и др.);
дивертикулез и дивертикулярная болезнь кишечника;
дисфункциональные маточные кровотечения;
меноррагии;
оперативные вмешательства и травмы с обильной кровопотерей;
новообразования желудочно-кишечного тракта;
плацентарная недостаточность;
ятрогенные причины (гемодиализ, донорство и др.) [8].
Патогенез ЖДА отображает физиологическую роль железа в организме и его участие в процессах тканевого дыхания (рис.2).

Рис.2. Патогенез ЖДА
По своей роли в обеспечении нормального функционирования всех биологических систем железо является важнейшим элементом. От уровня железа зависит поступление кислорода к клеткам, протекание окислительно-восстановительных процессов, функционирование иммунной и нервной систем и пр. В среднем содержание железа в организме находится на уровне 3-4 г. Более 60% железа (>2 г) входит в состав гемоглобина, 9% - в состав миоглобина, 1% - в состав ферментов (гемовых (цитохромы, каталаза, пероксидаза) и негемовых (НАДН-дегидрогеназы)). Остальное железо в виде ферритина и гемосидерина находится в тканевом депо – главным образом, в печени, мышцах, костном мозге, селезенке, почках, легких, сердце. Примерно 30 мг железа непрерывно циркулирует в плазме, будучи частично связанным основным железосвязывающим белком плазмы – трансферрином.
При развитии отрицательного баланса железа мобилизуются и расходуются запасы микроэлемента, содержащиеся в тканевых депо. На первых порах этого бывает достаточно для поддержания адекватного уровня Hb, Ht, сывороточного железа. По мере истощения тканевых резервов компенсаторно увеличивается эритроидная активность костного мозга. При полном истощении эндогенного тканевого железа его концентрация начинает снижаться в крови, нарушается строение эритроцитов, уменьшается синтез гема в гемоглобине и железосодержащих ферментов. Страдает кислородтранспортная функция крови, что сопровождается тканевой гипоксией и дистрофическими процессами во внутренних органах (атрофический гастрит, миокардиодистрофия и др.)[11].
Классификация ЖДА
Общепризнанная классификация ЖДА отсутствует.
Стандарт медицинской помощи больным железодефицитной анемией, утвержденный приказом Минздравсоцразвития Российской Федерации от 28.02.2005 г. № 169, предлагает дифференцировать ЖДА по степени выраженности клинических проявлений [1]:
I стадия Расход железа превышает его поступление, постепенное истощение запасов и увеличение компенсаторной абсорбции в кишечнике.
II стадия Истощение запасов железа, падение уровня сывороточного железа ≤50 мкг% и насыщения трансферрином ≤16% приводит к угнетению эритропоэза.
III стадия ЖДА легкой степени (компенсированная) - уровень гемоглобина от 100 до 120 г/л с незначительным снижением цветового показателя (индексов насыщения эритроцитов гемоглобином).
IV стадия субкомпенсированная ЖДА - уровень гемоглобина ≤ 100 г/л, с явным снижением цветового показателя (индексов насыщения эритроцитов гемоглобином).
V стадия ЖДА тяжелой степени - уровень гемоглобина ≤ 60-80 г/л,
с циркуляторными нарушениями и признаками тканевой гипоксии[2].
1.4 Клинические проявления при ЖДА
Клиническая картина ЖДА складывается из анемического, сидеропенического синдрома и поражения желудочно-кишечного тракта.
Анемический синдром обуславливается развитием анемической гипоксии и проявляется:
слабостью, головной болью, головокружением, снижением работоспособности, внимания и способности к обучаемости;
шумом в ушах , мельканием мушек перед глазами;
снижением аппетита вплоть до анорексии;
бледностью кожных покровов и видимых слизистых оболочек;
тахикардией и систолическим шумом на верхушке сердца
Анемический синдром неспецифичен, он наблюдается и при других формах малокровия.
Клинические проявления сидеропенического синдрома обусловлены тканевым дефицитом железа, необходимого для функционирования органов и тканей.
Отмечаются сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос. Ногти становятся плоскими, иногда принимают вогнутую ложкообразную форму (койлонихии).
В углах рта появляются изъязвления, трещины с воспалительным валом (ангулярный стоматит).
Также нередко встречается глоссит, выражающийся в появлении боли и покраснении языка, атрофии его сосочков.
Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, а также пристрастие к некоторым запахам (ацетон, бензин).
Одним из признаков дефицита железа является затруднение глотания сухой и твердой пищи (сидеропеническая дисфагия), что вынуждает врача подозревать опухолевое поражение пищевода.
У девочек, реже у взрослых женщин возможны дизурические расстройства, иногда недержание мочи при кашле, смехе, у детей могут наблюдаться симптомы ночного энуреза.
К симптомам, связанным с дефицитом железа, относится мышечная слабость, наблюдающаяся у большинства больных ЖДА и связанная не только с анемией, но и с дефицитом железосодержащих ферментов.
Для дефицита железа характерно поражение желудочно-кишечного тракта. ЖДА приводит к ахлоргидрии и атрофическому гастриту [8].
Принято считать, что наличие 4 и более из перечисленных симптомов является клиническим подтверждением ЖДС. В целом анемические симптомы носят неспецифический характер, значительно снижают качество жизни пациента и обладают низкой чувствительностью, не всегда позволяя заподозрить страдание. Поэтому решающая роль в диагностике ЖДА отводится лабораторным исследованиям [6].
1.5 Диагностические методы при ЖДА
Наиболее информативные тесты, проведение которых позволяет оценивать состояние эритрона, обмена железа и проводить дифференциальную диагностику различных видов анемий - это: RBC, MVC, MCH, MCHC, RDW, уровень сывороточного железа, трансферрина, ферритина, расчет коэффициента насыщения трансферрина железом.
RBC – количество эритроцитов
MСV – средний объем эритроцита
MCH – среднее содержание гемоглобина в эритроците
MCHC – средняя концентрация гемоглобина в эритроците
RDW – ширина распределения эритроцитов по объему (показатель анизоцитоза)
Уровень сывороточного железа - это уровень железа, который находится в сыворотке крови без учета железа, входящего в состав гемоглобина и ферритина
Уровень трансферрина – это уровень белка в плазме крови, который связывает ионы железа и транспортирует по организму.
Уровень ферритина – это уровень белка, выполняющий роль основного внутриклеточного депо железа у человека.
Коэффициент насыщения трансферрина железом (процент) — это отношение связанного в трансферрине железа (сывороточного) к показателю общей железосвязывающей способности (ОЖСС).
Общая железосвязывающая способность сыворотки (ОЖСС) – расчетный параметр, отображающий количество железа, которое может переноситься кровью по организму.
Наличие трех клинических синдромов: анемического, сидеропенического, поражения желудочно-кишечного тракта и наиболее характерного лабораторного признака - гипохромной анемии — позволяют диагностировать ЖДА. Основными лабораторными критериями ЖДА являются: низкий цветовой показатель; гипохромия эритроцитов, микроцитоз; снижение уровня сывороточного железа; коэффициента насыщения трансферрина железом; повышение общей железосвязывающей способности сыворотки; снижение содержания ферритина в сыворотке. Содержание лейкоцитов при ЖДА имеет тенденцию к снижению. Количество тромбоцитов — в пределах нормы.
В костном мозге отмечается снижение количества сидеробластов - эритрокариоцитов, содержащих гранулы железа (в норме их содержится 20-40%). Показатели обмена железа в норме у мужчин и женщин представлены в табл.1
Таблица 1
Показатели обмена железа в норме у мужчин и женщин
Параметры обмена железа
|
Мужчины
|
Женщины
|
Сывороточное железо (мкмоль/л)
|
12-29
|
9-27
|
Общая железосвязывающая
способность
сыворотки (мкмоль/л)
|
46-90
|
Трансферрин (мкмоль/л)
|
23-45
|
Насыщение трансферрина железом
(%)
|
15-45
|
Ферритин (мкг/л)
|
20-250
|
12-150
|
Гемоглобин (г/л)
|
130-170
|
120-160
|
Среднее содержание гемоглобина в
эритроците - MCH (пг Нв)
|
28-32
|
Средний объем эритроцита - MCV
(фл)
|
80-95
|
При оценке результатов определения содержания железа в сыворотке необходимо учитывать следующее: исследование должно проводиться до начала лечения препаратами железа. Если препараты железа были назначены, то исследование может проводиться не ранее чем через 7 дней после их отмены. Для исследования сыворотки на содержание железа должны использоваться специальные пробирки, дважды промытые дистиллированной водой. Для высушивания пробирок не следует использовать сушильные шкафы. Для определения уровня железа в сыворотке крови необходимо использовать бета-фенантролиновый тест. Кровь для анализа следует брать в утренние часы, так как имеют место суточные колебания концентрации железа в сыворотке (в утренние часы уровень железа выше). На показатели содержания железа в сыворотке оказывают влияние целый ряд факторов. Так, перед менструацией и во время нее, в первые недели беременности, при приёме оральных контрацептивов, при гепатитах и циррозах печени уровень сывороточного железа повышается [8].
ГЛАВА 2.СЕСТРИНСКИЙ уХОД И ПРОФИЛАКТИКА ПРИ ЖДА
Оказание сестринского ухода при ЖДА
І этап. Состоит в оценке состояния пациента, при котором учитываются жалобы, анамнестические данные, данные объективного осмотра
Во время I этапа сестринского процесса при ЖДА - сбора анамнестических данных - медицинской сестре следует выяснить:
присутствие в прошлом у пациента и его родственников эпизодов кровоточивости и заболеваний, сопровождающихся кровотечениями;
диагностировалась ли у него когда-либо анемия, были ли ранения или травмы и хирургические вмешательства на желудке и кишечнике;
страдает ли он (или страдал ранее) заболеваниями желудочно-кишечного тракта;
беспокоят ли его в настоящее время кровопотери, если да, какого характера (желудочно-кишечные, маточные, носовые, и др.);
какой характер носят геморрагический и анемический синдромы – наследственный либо приобретенный;
характер питания пациента, поскольку несбалансированный рацион с ограничением калорийности, снижением или исключением мясных продуктов может стать причиной развития малокровия (особенно у пациентов с кровопотерями, алкоголиков, наркоманов, вегетарианцев и малообеспеченных людей пожилого возраста).
Такие анамнестические данные имеют непосредственное отношение к развитию ЖДА [4].
Следует помнить, что провоцировать хроническую кровопотерю из слизистой оболочки желудочно-кишечного тракта с дальнейшим развитием ЖДА может длительный прием некоторых лекарственных препаратов, например, нестероидных противовоспалительных средств.
Субъективные методы обследования выявляют характерные жалобы пациента на снижение аппетита, повышенную утомляемость, эмоциональную лабильность, потливость, похолодание конечностей. Важным является уточнение постепенного развития заболевания и принадлежность пациента к группе риска [4].
При объективном исследовании наблюдаются специфические сидеропенические (железодефицитные) симптомы, к которым относятся дистрофические изменения кожи, ее придатков (ногтей и волос), слизистой оболочки желудочно-кишечного тракта, дисфагия, а также нарушение обоняния и вкуса. Так, может отмечаться бледность кожных покровов и видимых слизистых, сглаженность (или атрофия) сосочков на языке, восковидный цвет ушных раковин, заеды в углах рта, депигментация ногтей, повышенная ломкость и выпадение волос, тахикардия, ослабление I тона, непостоянный систолический шум на верхушке при аускультации сердца и характерный шум волчка над яремной веной.
Петехии, кровоподтеки на коже и слизистых оболочках (геморрагический синдром) являются нередкой находкой при ЖДА, развивающейся на фоне онкологической патологии и хронической почечной недостаточности.
Лабораторные методы диагностики показывают в клиническом анализе
крови снижение уровня гемоглобина, цветового показателя и числа эритроцитов, а также нарушение их морфологии. В биохимическом анализе крови наблюдается снижение уровней сывороточного железа и ферритина, а также повышение железосвязывающей способности сыворотки крови.
Тщательное клиническое обследование дает медицинской сестре возможность произвести оценку состояния пациента и перейти ко II этапу сестринского процесса - выявлению проблем больного[4].
ІІ этап состоит в определении основных проблем, с которыми сталкивается пациент.
Из большого числа существующих проблем, обусловленных недостаточным поступлением кислорода в ткани и решаемых зачастую только комплексной бригадой медицинских работников (гематолог, терапевт, гастроэнтеролог, невропатолог и др.), можно отметить:
общую слабость, снижение трудоспособности, повышенную утомляемость и эмоциональную лабильность;
головокружения, особенно при физических нагрузках, и склонность к обморочным состояниям;
одышку и сердцебиения при физической нагрузке;
снижение аппетита и диспепсические явления;
повышенную сухость кожи, ломкость волос и ногтей, заеды в углах рта;
извращение вкуса (поедание мела, извести, глины, сырого картофеля, мяса) и обоняния (пристрастие к резким запахам - ацетона, лака, красок и др.).
Кроме того, в случае поздней диагностики и отсутствия адекватного лечения у пациента могут возникнуть потенциальные проблемы такие, как развитие анемии тяжелой степени тяжести, частых ОРВИ, пневмонии, заболеваний желудочно-кишечного тракта и вторичного иммунодефицита [3].
ІІІ этап. Определение цели медсестринского ухода
Целью сестринского ухода является выздоровление пациента и предотвращение перехода ЖДА в более тяжелую форму с развитием осложнений.
1. Проведение беседы о причинах развития ДЖ и ЖДА, необходимости лечения этого заболевания и соблюдения мер профилактики.
2. Подготовка пациента и взятия материала для лабораторных исследований (рекомендации: не принимать с утра перед забором анализов пищу, разъяснение сути процедуры и ее значимости).
3. Уход и медсестринское наблюдение за пациентом (контроль психоэмоционального состояния, частоты сердечных сокращений, дыхательных движений и уровня артериального давления, гигиенический уход за кожными покровами и слизистыми оболочками (нанесение мазей, гелей на пораженные участки и применение специальных ополаскивателей для полости рта).
4. Выполнение врачебных назначений (забор материала для анализов, раздача медикаментов, симптоматическая терапия, витаминотерапия).
5.Обучение пациента правилам приема назначенных препаратов и основным приемам самообслуживания.
6.Организация правильного режима - продолжительные прогулки и сон на свежем воздухе, лечебная гимнастика и массаж по возрасту.
7.Обучение пациента принципам лечебного питания – диетическое питание при ЖДА должно обеспечивать организм всеми веществами, необходимыми для полноценного кроветворения, строится с учетом клинических проявлений и особенностей патологических состояний, обусловивших анемию, а энергетическая ценность рациона должна быть оптимальной:
- В основе лечебного питания — диетической Стол №11 (диета с повышенным содержанием белка).Рацион питания обеспечивает физиологическую потребность в макро- и микронутриентах, калорийность около 3500 Ккал .В диету включается повышенное количество белков (130—150 г), половина из которых должны быть животного происхождения (печень, почки, мясо, творог, яичный белок, рыба и др.). Количество жиров ограничивается ≤80 г, поскольку они угнетают кроветворение. Предпочтение следует отдавать легкоусвояемым жирам таким, как растительное или сливочное масло. Содержание углеводов не должно превышать физиологическую норму – 400-500 г (крупы, сахар, мед, кондитерские изделия) [4];
- Свободная жидкость — 2,0 литра.
- организм пациента должен получать увеличенное в 1,5-2 раза в сравнении с нормой количество витаминов, участвующих в эритропоэзе (аскорбиновая кислота, рибофлавин, пиридоксин, тиамин, фолацин, цианокобаламин), поэтому в диету следует включать продукты, богатые этими витаминами - зелень, овощи, ягоды и фрукты.
ІV этап. Планирование объема медсестринского вмешательства.
1. Взятие крови на общий анализ.
2. Рекомендовать диету пищей, обогащенной железом.
3. Осуществлять уход за кожей (гигиена кожи и слизистых оболочек, нанесение мазей на пораженные участки)
4. Систематический контроль за ЧСС, АД, частотой дыхания.
5. Выполнение врачебных назначений: витаминотерапия, препараты железа, симптоматическая терапия.
6. Обучить пациента правилам приема назначенных препаратов и основным приемам самообслуживания.
V этап. Оценка результатов и коррекция ухода.
1. Улучшение общего состояния.
2. Восстановление аппетита.
3.Коррекция медсестринских вмешательств возможна при различных осложнениях.
2.2 Роль медицинской сестры в профилактике ЖДА
По определению Экспертного комитета ВОЗ по ЖДА профилактическими мерами, направленными на снижение уровня распространенности анемии среди населения, являются:
употребление в пищу продуктов, обогащенных легко усваиваемой формой железа, и средств, способствующих улучшению его абсорбции (различного рода витаминов);
санация хронических очагов инфекции в организме.
При этом профилактика ЖДА должна проводиться на популяционном уровне, так как ранние признаки заболевания присутствуют практически у 25% населения земного шара.
Собственно профилактика ЖДА делится на первичную, вторичную и третичную [6].
Цель первичной профилактики – устранение основного фактора, способствующего развитию ДЖ в организме.
Цель вторичной профилактики – своевременное выявление признаков ЖДА, ее диагностирование и проведение адекватной терапии.
Цель третичной профилактики – сведение к минимуму риска развития возможных осложнений ЖДА.
Первичную профилактику железодефицитных анемий проводят девочкам-подросткам, особенно с обильными месячными, женщинам, страдающим мено- и метророррагиями, беременным и женщинам в период лактации [6]. Для выявления этого контингента пациентов медицинской сестре следует проводить активный патронаж групп риска.
Первичная профилактика проводится лекарственными препаратами с содержанием железа для перорального применения.
Первичная профилактика осуществляется путем ежемесячного назначения с первого дня месячных в течение десяти дней от 30 до 40 мг элементарного железа или назначения одного курса продолжительностью шесть недель с приемом от 30 до 40 мг железа в день каждые шесть месяцев.
Первичная профилактика ЖДА находится в тесном взаимоотношении с пропагандой здорового образа жизни, в том числе рационального питания, предупреждением и лечением кровопотерь на фоне различных заболеваний,
Вторичная профилактика железодефицитной анемии проводится пациентам, у которых присутствует угроза рецидива ранее перенесенной ЖДА. Для выявления этой группы пациентов медицинская сестра ведет регистрационный журнал, фиксируя их данные.
Вторичная профилактика осуществляется путем назначения профилактических курсов пероральной ферротерапии продолжительностью до шести недель 2 раза в год.
Больные ЖДА с риском рецидива развития патологии находятся на диспансерном учете у терапевта с обязательным обследованием (клинический анализ крови и исследование сывороточного железа 2 раза в год) [2].
Для результативной профилактики ЖДА медицинская сестра, обладающая знаниями о причине ее развития и особенностях течения, должна регулярно проводить среди пациентов беседы [11], информируя их:
о факторах риска развития ЖДА и ее осложнений;
о необходимости соблюдения диеты, назначенной лечащим врачом;
о пользе сбалансированного питания и необходимости отказа от разного рода нетрадиционных диет (вегетарианская, веганская, сыроедение);
о соблюдении после излечения графика обязательных обследований и прохождения профилактического лечения [8].
Естественной профилактикой ЖДА у детей первых 4-5 месяцев жизни является грудное вскармливание, поскольку степень всасывания железа из материнского молока достигает 50% .
Ежедневный пищевой рацион взрослого здорового человека должен включать не менее 20 мг железа, а для беременных женщин эта цифра увеличивается в полтора раза [2]. Также следует помнить, что вследствие своей физиологической особенности взрослая здоровая женщина каждый месяц теряет железа вдвое больше, чем мужчина.
ЗАКЛЮЧЕНИЕ
ЖДА представляет собой клинико-гематологический синдром, характеризующийся дистрофическими изменениями кожных покровов, придатков кожи, слизистых оболочек, в том числе слизистой оболочки желудочно-кишечного тракта, и внутренних органов, обусловленными тканевой гипоксией вследствие снижения концентрации эритроцитов и содержания гемоглобина в единице объема крови.
ЖДА всегда носит вторичный характер и является признаком ДЖ или проявлением хронического страдания (ревматологического, онкологического, гастроэнтерологического и др.), а также может обуславливаться генетическими заболеваниями или быть следствием неотложного состояния. Коррекция причины ЖДА приводит к полному разрешению симптоматики и предупреждает дальнейшее развитие заболевания (Румянцев А.Г., Захарова И.Н., 2015).
Вследствие широкой распространенности и степени тяжести последствий для здоровья населения ЖДС являются одной из важнейших медико-социальных проблем здравоохранения во всем мире. В ежегодном отчете ВОЗ сообщается, что около 2 млрд. человек, или 25% населения Земного шара, страдает анемическим синдромом, который остается одной из самых значимых патологий, связанных с нарушением питания. По данным Румянцева А.Г. и Чернова В.М. (2016) распространенность ДЖ еще больше - 3,6 млрд. человек.
Накопленные отечественные данные показывают, что заболеваемость ЖДА в Российской Федерации также высока и в 2016 г. составила 433,1 случая на 100 тыс. населения. Встречаемость ЖДА зависит от социально-экономических условий жизни, пола, возраста и наличия патологии в организме.
На основании заявленных ранее задач можно прийти к следующим выводам:
1. Причиной ЖДА считается несоответствие между потребностью организма в железе и его поступлением, возникающее при состояниях, сопровождающихся:
разной степени кровопотерями;
повышенной потребностью в железе в определенные периоды развития организма (рост, беременность, лактация);
нарушением процессов абсорбции железа в кишечнике;
дефицитом поступления железа алиментарным путем (голодание, приверженность вегетарианству, искусственное вскармливание);
2. Клиническую картину ЖДА составляют следующие синдромы:
Анемический синдром обусловленный развитием анемической гипоксии
Сидеропенический синдром обусловленый тканевым дефицитом железа, необходимого для функционирования органов и тканей.
И так же для дефицита железа характерно поражение желудочно-кишечного тракта
3. Ведущая роль в установлении железодефицитного характера анемии принадлежит лабораторным методам исследования (определение признаков сидеропении, морфологических признаков дефицита железа в эритроцитах, уровня сывороточного железа и т.д)
4. Сестринский уход при ЖДА имеет большое значение при клиническом ведении пациента, а основная роль медицинской сестры заключается в систематическом грамотном ведении профилактической работы среди населения. Особого внимания в этом смысле заслуживают дети пубертатного возраста, входящие в группу высокого риска развития ЖДС, и их родители.
5. Основные принципы профилактических мер, направленных на снижение уровня распространенности заболевания среди населения, определенные Экспертным комитетом ВОЗ по ЖДА:
употребление в пищу продуктов, обогащенных легко усваиваемой формой железа, и средств, способствующих улучшению его абсорбции (различного рода витаминов);
санация хронических очагов инфекции в организме.
СПИСОК ИСПОЛЬЗОВАННЫХ ИСТОЧНИКОВ
«Стандарт медицинской помощи больным железодефицитной анемией», утвержденный приказом Минздравсоцразвития РФ от 28.02.2005 г. № 169.
Руководство по гематологии: в 3 т. / под ред. А.И. Воробьева. - 3-е изд., перераб. и дополн. - М.: Ньюдиамед, 2015. - 1232 с.
Организация сестринской деятельности: учебное пособие для медицинских училищ и колледжей для студентов среднего профессионального образования по специальности 060501 «Сестринское дело», а также программы высшего профессионального образования по специальности 060500 «Сестринское дело» и дополнительного профессионального образования / под ред. С. И. Двойникова. - М.: ГЭОТАР-Медиа , 2018. - 524 с.
Основы сестринского дела / под ред. С.И. Двойникова. - М.: Академия, 2017. - 336 с.
Теоретические основы сестринского дела: учебник / С.А. Мухина, И.И. Тарновская. - Спб.: Знания, 2017. - 359с
Радзинский В.Е. Женская консультация / В.Е. Радзинский, И.М. Ордиянц, А.А. Оразмурадов. – М.: ГЭОТАР-Медиа, 2016. - 496 с.
Гематология: национальное руководство / под ред. О.А. Рукавицына - М.: ГЭОТАР-Медиа, 2015. - 776 с.
Гематология: клинические рекомендации / под ред. А.Г. Румянцева. - М.: ГЭОТАР-Медиа, 2015. - 656 с.
Анемии: Учебное пособие для студентов/ Сараева Н.О. - 2016.-122с.
Хвощева С.Е. Сестринское дело. Новое понятие - сестринский процесс. - М.: Медицина, 2015. - 355 с.
https://www.krasotaimedicina.ru/diseases/hematologic/iron-deficiency-anemia - интернет ресурс
|
 Скачать 385.91 Kb.
Скачать 385.91 Kb.
 Специальность 34.02.01 «Сестринское дело»
Специальность 34.02.01 «Сестринское дело»



 Оценка:
Оценка: 

