реферат по осд. СРО ОСД. Реферат по дисциплине Основы сестринского дела на тему Проблемы пациента с нарушениями функции мочевыделительной и эндокринной систем
 Скачать 400.1 Kb. Скачать 400.1 Kb.
|
|
Қазақстан Республикасының денсаулық сақтау министрлігі/ Министерство здравоохранения Республики Казахстан Қарағанды облысының денсаулық сақтау басқармасы\ Управление здравоохранения Карагандинской области «Жезқазған қаласының жоғары медициналық колледжі» ШЖҚ КМК \КПГ на ПХВ « Высший медицинский колледж города Жезказган» оқу орнының аты\ наименование учебного заведения РЕФЕРАТ По дисциплине: Основы сестринского дела на тему : «Проблемы пациента с нарушениями функции мочевыделительной и эндокринной систем» РАБОТУ ВЫПОЛНИЛА СТУДЕНТКА 2 КУРСА ГРУППЫ 123 ЛД БОЛАТ НАЗИРА ПРОВЕРИЛА : ПРЕПОДОВАТЕЛЬ МОТОРЫКИНА О.В. Проявления нарушений функции мочевыделительной системы Основные симптомы поражения почек являются боли в пояснице, отеки, нарушение мочеотделения, артериальная гипертензия. Боли могут быть острыми, тупыми, ноющими, схваткообразными, резкими. Боли почечного происхождения локализуются в области поясницы, при поражении мочеточников – соответственно их ходу, при поражении мочевого пузыря – над лобком. Для приступа мочекаменной б-ни характерна иррадиация болей вниз, в область промежности. Отеки при заболеваниях разнообразны по степени выраженности, локализации. Чаще всего отеки выявляются утром на лице, веках. При значительным - на нижних конечностях (голени) При уходе за б-ми необходимо: Ограничить жидкость и соль Ограничить пищу, богатую белками Контролировать соблюдение постельного режима При многих заболеваниях почек наблюдается нарушение мочеотделения, которое проявляется изменением как общего количества мочи, выделяемого за сутки, так и суточного отделения мочи. Выделение мочи за известный промежуток времени называется диурезом. Диурез положительный если в течении суток выделяется мочи больше, чем выпитой жидкости и отрицательным (обратное соотношение). Увеличение суточного количества мочи (более 2 л) носит название полиурии (наблюдается при обильном употреблении жидкости, в период схождения сердечных или почечных отеков, после приема мочегонных ср-в) Уменьшение кол-ва выделяемой мочи носит название анурии. Расстройство мочеиспускания (дизурия) может быть 2 видов: • Учащенное мочеиспускание (поллакиурия) • Затрудненное мочеиспускание ( странгурия) Дизурия (др.-греч. δυσουρία, от δυσ- — приставка, означающая затруднение, нарушение, и οὖρον — моча) — нарушение мочеиспускания, обычно вследствие затруднения выведения мочи из мочевого пузыря при сдавливании мочеиспускательного канала гематомой, опухолью, увеличенной предстательной железой (гиперплазией), при закупорке камнем и др., а также в результате функциональных расстройств при заболеваниях нервной системы (спазм и др.). Иногда к дизурии относят болезненные и учащённые мочеиспускания. Олигурия (от греч. oligos—малый и ouron—моча) — уменьшение количества отделяемой почками мочи — может быть физиологической (при ограничении питьевого режима, потере жидкости в жаркую погоду с потом) и патологической (при длительных рвотах и поносах, высокой лихорадке, кровотечениях, остром гломерулонефрите, образовании отёков, при беременности . Лечение олигурии сводится к устранению обусловливающего её основного заболевания (например нефрита, декомпенсации сердца и т. п.). От олигурии следует строго отличать различные расстройства мочеиспускания, сопровождающиеся задержкой выделения мочи из почек и пузыря вследствие механических или невро-рефлекторных причин, как это имеет место при гипертрофиях предстательной железы, перегибах мочеточника и пр. Гематури́я — медицинский термин, обозначающий наличие крови в моче сверх величин, составляющих физиологическую норму. Один из наиболее типичных симптомов поражения почек и мочевыводящих путей, встречающийся при широком многообразии заболеваний. Цвет может быть от розового до ярко-розового. Остря задержка мочи (6-12ч), как правило бывает полной, возникает после операции или родов. Возникает, когда б-ной не может помочиться горизонтально, присутствие посторонних. В некоторых случаях б-го можно привести в обычное положение и оставить одного и он помочится. Можно открыть кран с водой, или оросить наружные половые органы мочеиспускание произойдет рефлекторно. Если эти мероприятия не помогают, то по назначению врача назначают катетеризацию. Недержание мочи – непроизвольное выделение может быть у старых людей, при поражении ЦНС, слабости сфинктера. За такими б-ми нужен тщательный уход: Обязательно постелите клеенку на матрац При загрязнении меняйте постельное и нательное белье Осуществляйте уход за кожей и профилактику пролежней Меняйте мочеприемник Плотность мочи в норме 1003 – 1030 Появления белка в моче (протеинонурия или альбуминурия), в норме не должно быть Лейкоциты – единичные в поле зрения ( в норме) Эритроциты единичные в поле зрения ( в норме) Повторить обеспечение мочеприемником и судном!!! Катетеры . Особенность катетеризации мужчин и женщин . 125. КАТЕТЕРИЗАЦИЯ МОЧЕВОГО ПУЗЫРЯ У ЖЕНЩИН Цель: своевременное выведение из мочевого пузыря мочи с последующим восстановлением нормального естественного мочеиспускания, промывание мочевого пузыря. Показания: острая и хроническая задержка мочеиспускания, промывание мочевого пузыря и введение в него лекарственных и рентгеноконтрастньгх растворов, послеоперационный период на органах мочевой и половой системы, перед эндоскопическими исследованиями органов мочевыделения, взятие мочи на клиническое и бактериологическое исследования, определение остаточной мочи. Противопоказания: разрыв уретры, острый уретрит, простатит, эпидидимит, гематурия, сужение мочеиспускательного канала, опухоли простаты, острое воспаление мочеиспускательного канала. Осложнения: уретральная лихорадка, повреждение слизистой оболочки уретры, мочевого пузыря, внесение инфекции при несоблюдении правил асептики. Приготовьте: стерильные: катетер однократного применения, пинцеты анатомические (2 шт.), корнцанг, лоток, салфетки. 2 пары перчаток, вазелиновое масло: раствор фурациллина 1:5000, мочеприемник, емкость с дезраствором, подкладные клеенку, пеленку, ширму; оснащение для подмывания, КБСУ. Алгоритм действия: Установите доверительные отношения с пациенткой. Объясните пациентке цель и ход процедуры, получите ее согласие. Оградите пациентку ширмой. Уложите пациентку на спину, ноги согнуты в коленях и слегка разведены в сторону. Подложите под ягодицы пациентки клеенку, сверху пеленку или впитывающую пеленку однократного применения. Подайте судно. Проведите деконтаминацию рук на гигиеническом уровне, обработайте их ватным шариком, смоченным кожным антисептиком, ногтевые пластинки 1% спиртовым раствора йода. Наденьте перчатки. Приготовьте оснащение для подмывания пациентки (см. стандарт) и проведите его. Приготовьте оснащение для катетеризации. Наденьте стерильные перчатки, обработайте кожным антисептиком. Обложите стерильными салфетками вход во влагалище. 11 Разведите I и 11 пальцами левой руки большие и малые половые губы, обнажив наружное отверстие мочеиспускательного канала. Возьмите в правую руку пинцет с марлевой салфеткой, смоченной раствором фурациллина. Обработайте мочеиспускательное отверстие антисептическим раствором движением сверху вниз. Приложите марлевую салфетку, смоченную в растворе фурациллина к отверстию мочеиспускательного канала на одну минуту (или методом полива). Вскройте упаковку с катетером, извлеките катетер, положите в лоток. Правой рукой возьмите стерильным пинцетом клюв мягкого катетера на расстоянии 7-8 см от его конца как пишущее перо. Обведите наружный конец катетера над кистью и зажмите между IV и V пальцами правой руки. Облейте клюв катетера методом «полива» стерильным вазелиновым маслом. Снимите марлевую салфетку, раздвиньте левой рукой малые половые губы, правой рукой осторожно введите катетер в мочеиспускательный канал на длину 3-4 см до появления мочи. Опустите свободный (наружный) конец катетера в мочеприемник. Надавите левой рукой на переднюю брюшную стенку над лобком, моча начнет выделяться по каплям. Извлеките осторожно катетер из мочеиспускательного канала после прекращения самостоятельного выделения мочи из катетера (обеспечивается обмывание мочеиспускательного канала остатками мочи, т.е. естественным путем). Положите пинцеты в дезраствор. Снимите перчатки, поместите их, салфетки, катетер, ватные шарики в КБСУ. Вымойте и осушите руки. Обеспечьте физический и психический покой пациентки. 126. КАТЕТЕРИЗАЦИЯ МОЧЕВОГО ПУЗЫРЯ У МУЖЧИН Цель: своевременное выведение из мочевого пузыря мочи с последующим восстановлением нормального естественного мочеиспускания, промывание мочевого пузыря. Показания: острая и хроническая задержка мочеиспускания, промывание мочевого пузыря и введение в него лекарственных и рентгеноконтрастных растворов, послеоперационный период на органах мочевой и половой систем, перед эндоскопическими исследованиями органов мочевыделения, взятие мочи на клиническое исследование и бактериологическое исследования, определение остаточной мочи. Противопоказания: разрыв уретры, острый уретрит, простатит, эпидидимит, гематурия, сужение мочеиспускательного канала, опухоли простаты, острое воспаление мочеиспускательного канала. Осложнения: уретральная лихорадка, повреждение слизистой оболочки уретры, мочевого пузыря, внесение инфекции при несоблюдении правил асептики. Приготовьте: стерильные: катетер однократного применения, пинцеты анатомические (2 шт.), корнцанг, лоток, салфетки, 2 пары перчаток, вазелиновое масло, раствор фурациллина 1:5000, мочеприемник, емкость с дезраствором, подкладные клеенку, пеленку, ширму, оснащение для подмывания, КБСУ. Алгоритм действия: 1. Установите доверительные отношения с пациентом. 2. Объясните пациенту цель и ход процедуры, получите его согласие. 3. Оградите пациента ширмой. 4. Уложите пациента на спину, ноги согнуты в коленях и слегка разведены в сторону. 5. Подложите под ягодицы пациента клеенку, сверху пеленку (или впитывающую пеленку однократного применения). Поставьте между ног пациента судно. 6. Проведите деконтаминацию рук на .гигиеническом уровне, обработайте их кожным антисептиком, ногтевые пластинки 1% спиртовым раствором йода. Наденьте перчатки. 7. Приготовьте оснащение для подмывания пациента (см. стандарт) и проведите его. 8. Смените перчатки и обработайте их кожным антисептиком. 9. Встаньте справа от пациента, в левую руку возьмите стерильную салфетку, оберните ею половой член ниже головки. 10. Обработайте перчатки кожным антисептиком Возьмите половой член между 3 и 4-м пальцами левой руки, слегка сдавите головку, 1 и 2-м пальцами слегка отодвиньте крайнюю плоть. Возьмите пинцетом, зажатым в правой руке, марлевой тампон, смочите в растворе фурациллина и обработайте головку полового члена сверху вниз от мочеиспускательного канала к периферии, меняя тампоны. Влейте несколько капель стерильного вазелинового масла в открытое наружное отверстие мочеиспускательного канала. Вскройте упаковку с катетером и извлеките катетер. Смените пинцет. Возьмите стерильным пинцетом, зажатым в правой руке, катетер на расстоянии 5-7 см от его клюва, отведите конец катетера над кистью и зажмите между 4 и 5-м пальцами. Облейте катетер стерильным вазелиновым маслом на длину 15-20 см над лотком. Введите катетер пинцетом первые 4-5 см. удерживая 1-2-м пальцами левой руки, фиксирующими головку полового члена. Перехватите пинцетом катетер еще на 3-5 см от головки и медленно погружайте в мочеиспускательный канал на длину 19-20 см. Опустите одновременно левой рукой половой член. Погрузите оставшийся конец катетера в емкость для сбора мочи. Извлеките осторожно катетер пинцетом, вложенным в правую руку (в обратной последовательности), после прекращения мочевыделения струей. Надавите на переднюю брюшную стенку над лобком рукой. Сбросьте катетер в КБСУ. Снимите перчатки, поместите их, салфетки в КБСУ. Вымойте и осушите руки. Обеспечьте физический и психический покой пациенту. Примечание: если при продвижении катетера возникает препятствие, посоветуйте пациенту успокоиться, расслабиться. Учитывая физиологические изгибы и сужения уретры у мужчин, при введении катетера вначале нужно отклонить половой член к животу, постепенно продвигая катетер, а затем отклонить книзу. Проявления нарушений функции эндокринной системы Диабетическая стопа — это проблемы с ногами, которые возникают из-за повышенного сахара в крови. Диабет, который плохо контролируется, нарушает чувствительность нервов (нейропатия), а также ухудшает кровоток в сосудах ног. Это повышает риск травм и инфекции. Синдром диабетической стопы — у больного на ногах появляются язвы, поражения суставов и даже костей. Раны плохо заживают, в них размножаются болезнетворные микробы. В запущенных случаях это становится причиной гангрены и ампутации. Ниже рассказывается, какие причины, симптомы, профилактика и лечение диабетической стопы. Узнайте, как правильно лечить язвы на ногах дома и в медицинском учреждении. Гангрена, ампутация и последующая инвалидность — это реальная угроза при диабете. Но вы можете ее предотвратить, если будете выполнять правила ухода за ногами. 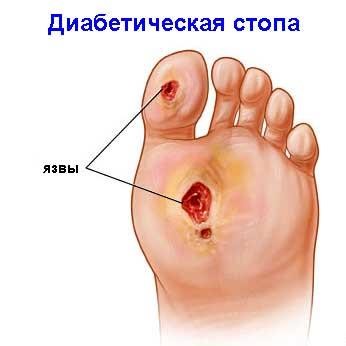 Существует три разновидности синдрома диабетической стопы: Нейропатический СДС – развивается вследствие нарушений в работе нервной системы, при этом нарушений магистрального кровотока не наблюдается. Ишемический СДС – развивается в результате изменения структуры крупных артерий, вызванных сахарным диабетом (макроангиопатия). Нейроишемический СДС – возникает по двум вышеуказанным причинам. Нейропатический синдром диабетической стопы опасен тем, что нарушается чувствительность мышц и тканей стопы, из-за чего больного не беспокоят симптомы, и он не обращается к врачу и вовремя провести лечение диабетической стопы. В некоторых случаях чувствительность тканей наоборот повышается, и пациент остро реагирует на незначительные изменения температуры и механические воздействия. Развитие СДС сопровождается нарушением моторной функции мышц стопы и перераспределением мышечного тонуса. В результате стопа деформируется, изменяется походка, а нагрузка на мышцы распределяется неправильно. Еще один признак нейропатии – недостаточно интенсивная работа потовых желез, что приводит к пересушиванию кожи и появлению микротрещин. Снижается защитная функция кожи, она становится уязвимой для инфекций. Кроме того, нарушаются процессы микроциркуляции. Эти факторы приводят к нарушению кровообращения, которое на фоне остеопороза и травм стопы провоцирует разрушение кости (так называемая артропатия Шарко). Разрушению чаще всего подвергаются проксимальные отделы плюсневых костей и предплюсины. Ишемический синдром диабетической стопы развивается из-за патологий в системе кровообращения нижних конечностей. Патология кровоснабжения связана с уплотнением стенок сосудов, на которых накапливается жир. Одно из главных условий развития ишемии – плохая пропускная способность сосудов и артерий стопы (ангиопатия). В результате ткани, которые находятся ниже «заблокированного» участка, получают недостаточно жизненно необходимых веществ, что, в конечном счете, приводит к развитию синдрома диабетической стопы. Ангиопатия сосудов нижних конечностей имеет ряд особенностей, благодаря чему ее можно отличить от атеросклероза сосудов нижних конечностей. К ним относится симметричность поражений, а также то, что они локализуются, прежде всего, именно на стопе. Нейроишемический синдром диабетической стопы развивается в результате закупорки артерий и плохой проходимости тканей, которая вызвана нарушениями в работе периферической нервной системы. Поэтому принято считать, что у этого вариант СДС две основные причины. Диабетическая стопа. Лечение Чтобы предупредить развитие СДС во многих диабетических центрах работают врачи-подиатры – медики, специализирующиеся на заболеваниях стопы и голени. Они помогают выявить СДС на ранней стадии, разработать для пациента, у которого диагностирована диабетическая стопа, лечение и приостановить развитие трофической язвы. В обязанности врача-подиатра входит: Визуальный осмотр стопы и голени, подробный опрос пациента о его самочувствии. Исследование нейропатии на основе полученной информации. Исследование ангиопатии при помощи визуального осмотра и ультразвукового исследования сосудов стопы. Рентген стопы. В зависимости от сложности каждого конкретного случая врач принимает те или иные меры по лечению или предотвращению развития СДС. Если у больного не наблюдается открытых язв, врач назначает профилактическое лечение, предотвращающее их появление. Профилактика синдрома диабетической стопы – это: Ношение удобной обуви, правильный уход за стопами. Правильный уход за кожей стоп и ногтей, своевременная обработка трещин и удаление натоптышей. Ортопедические процедуры, направленные на восстановление правильной нагрузки мышц и суставов (биомеханические методы). Консервативные методы лечения диабетической полинейропатии. При поражениях стопы средней тяжести целесообразно назначать лечение диабетической стопы, направленное на устранение причин развития СДС и предотвращение нарушений в строении стопы. Если же форма заболевания считается тяжелой, эффективными будут только методы, направленные на устранение симптомов. Для наружной терапии эффективной и безопасной является схема лечения синдрома диабетической стопы с применением таких препаратов как «Деласкин», «Фузикутан» и «Вульностимулин». Подробно эта схема лечения описана в статье «Новые препараты в лечении трофических язв нижних конечностей у больных сахарным диабетом«. Для предотвращения развития СДС современные медики используют витамины группы В, лекарства, в состав которых входит альфа-липоевая кислота (последние особенно эффективны при нарушениях чувствительности, когда пациент испытывает сильные боли). Гораздо меньше альфа-липоевая кислота помогает при патологии работы мышц. Препараты с альфа-липоевой кислотой целесообразно назначать внутривенно – это наиболее эффективный способ избавиться от боли и восстановить нормальную чувствительность стопы. Действенная схема приема препарата – десятидневный курс внутривенных инъекций (600 ЕД на 200 мл физраствора). После завершения курса пациенту нужно принимать препарат с альфа-липоевой кислотой в таблетках. Консервативное лечение СДС можно проводить только после консультации с ангиохирургом. Возникновению язв стоп чаще всего способствуют следующие факторы: Вредное воздействие неудобной обуви или посторонним предметом, который находится внутри обуви. Непроходящие натоптыши на подушечках пальцев и в области головки плюсневой кости. Ожоги стоп. Механические повреждения стоп при неправильном уходе за стопами и ногтями. Повреждения на коже пальцев стоп при трении, трещины на коже. Если у больного уже образовалась язва стопы, ему необходимы: Удаление уплотнения, которое образовалось вокруг язвы. Если в язве есть отделяемое, для ее заживления необходимы перевязки с использованием некрасящих антисептических препаратов (обрабатывать язву спиртом, марганцовкой, а также орошать инсулином – нецелесообразно). Уменьшение нагрузки на стопу (использование специальной обуви, стелек, костылей). При наличии вторичной инфекции, а также перед и после ампутации – применение антибактериальных средств. Во время лечения диабетической стопы пациент должен посещать врача один раз в неделю. Если через три месяца амбулаторное лечение не дало результата, необходима госпитализация. После того, как язва заживет, больной должен посещать врача раз в две недели на протяжении трех месяцев. Затем ему необходимо показываться врачу раз в месяц в течение полугода. Риск развития синдрома диабетической стопы у больных сахарным диабетом довольно велик, поэтому все они должны знать о профилактических мерах, направленных на его предотвращение. Кроме того, необходима профилактика и от общих осложнений сахарного диабета, таких как ангиопатия и нейропатия. Именно профилактика, а не медикаментозное лечение, является самым надежным способом поддерживать нормальное состояние больного сахарным диабетом. Чтобы контролировать свою болезнь и не давать ей одержать верх, пациент должен проявлять активное участие в лечении и профилактике на основе полученных знаний о сахарном диабете. 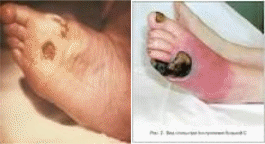 |
