Сборник госпитальный, по практике. Руководство по практической подготовке студентов 5 и 6 курсов лечебного, педиатрического и медикопрофилактического факультетов
 Скачать 4.21 Mb. Скачать 4.21 Mb.
|
|
Препараты для гемостаза В последнее время на эту группу препаратов обращают большое внимание в связи с тем, что оказалось что при ряде патологических состояний, особенно при сердечно-сосудистой патологии изменения свертывания крови играют важную роль и в некоторых случаях нормализация свертывающей системы крови приводит к уменьшению патологического процесса. Считают что в местах стеноза (сужения артерий) образуются тромбоцитарные агрегаты и тромбы, и это приводит к нарушению гемостаза. На первом этапе в образовании тромба участвуют только тромбоциты и сосудистая стенка (первичный микроциркуляторный или сосудисто-тромбоцитарный механизм гемостаза). Этот механизм носит обратимый характер, и если в этот период введем те или иные препараты то образование тромба не происходит. Но если на этом этапе (первичного тромбоцитарного гемостаза) мы не окажем помощи то вовлекается второй механизм - макроциркуляторный механизм гемостаза (гемокоагуляционный). В эту систему вовлекается вся система свертывания крови (тканевая и кровяная системы). Основные механизмы образования тромбов. Считают что в системе гемостаза выделяют три основных компонента: сосудистая стенка, тромбоциты, свертывающая и антисвертывающая система крови. Эти системы автономны и обладают саморегуляцией. Но в то же время общую регуляцию этих системы осуществляет нервная система, иммунная система , эндокринная система. Каждый компонент этой системы выполняет строго определенную роль, и заменить функцию одной системы другой фактически нельзя, поэтому при оценке состояния гемостаза мы должны оценивать состояние сосудистой стенки, тромбоцитов и свертывающей и антисвертывающей систем. Как правило, когда определяют состояние гемостаза у больного чаще всего определяют состояние какой-то одной системы, и поэтому при постановке диагноза возникает очень много ошибок. Сама система гемостаза выполняет несколько функций в организме: регуляция проницаемости и резистентности сосудистой стенки, которые препятствуют избыточному поступлению жидкости в ткани, и наоборот выходу тканевой жидкости в кровь. поддержание крови в жидком состоянии остановка спонтанных и травматических кровоизлияний и кровопотерь и сохраняет тем самым постоянный ОЦК устранение последствий постоянного внутрисосудистого свертывания крови и препятствует образованию тромбов и кровоизлияний является важным звеном в процессах воспаления, регенарации, клеточного и гуморального иммунитета. Практически при любом заболеваний происходит нарушение гемостаза , и в некоторых случаях нарушения гемостаза играют решающую роль в процессе. Например, если к сепсису присоединяется ДВС-синдром то как правило такие больные погибают; при сердечно-сосудистом заболевании развивается тромбоз сосудов , то также прогноз становится неблагоприятным. Роль первого звена - сосудистой стенки. В этом звене основную роль играет эндотелий сосуда. В сосудистом эндотелии вырабатывается ряд веществ участвующих как в свертывающей , так и в антисвертывающей системе. В сосудистой стенке выделяются простациклины и простогландин Е - это один из компонентов оказывающих сосудорасширяющее и антиаггрегантное действие. Выделяется антитромбин 3 - ингибитор тромбина, гепарин и некоторые другие глюкозоамины. Гепарин и антитромбин образуют комплекс (гепарин-антитромбин-гепарин). Этот комплекс локализуется на рецепторах стенки сосуда и делает стенку сосуда не смачиваемой и тем самым способствует скольжению форменных элементов в стенке. Как правило при нарушении гемостаза в организме возникает дефицит антитромбина 3, особенно когда вводят большие дозы гепарина. Четвертый фактор - тканевой активатор фибринолиза, этот фактор вызывает лизис первично-образующихся тромбов и препятствует тромбообразованию на первом этапе. В свертывающей системе эндотелием сосуда выделяется тканевой тромбопластин - третий фактор свертывания крови (выделяется в ответ на повреждение сосуда); фактор Виллебранда (кофактор аггрегации и адгезиии тромбоцитов), кофактор плазминогена, коллагена, волокна 3-4 типа. Эти факторы участвуют в образовании атерогенных бляшек сосудов. Кроме того эндотелий способен поглащать из крови активные прокоагулянты и нейтрализовать их. Эндотелий также участвует в образовании тромбов и в их распаде. При повреждении сосудистой стенки или при повышении проницаемости стенки, образовании атерогенных бляшек свойства сосудистого эндотелия меняются и создаются условия для нарушения гемостаза для образования первичного тромба. Второе звено - тромбоциты. Тромбоциты живут 7-9 дней, обладают 4 основными свойствами и выполняют следующую роль в тромбообразовании: изменения в свойствах тромбоцитов является пусковым моментом при стенокардии и особенно при инфаркте миокарде. Тромбоциты способны адгезировать к поврежденной сосудистой стенке и тем самым являться пусковым механизмом в развитии пристеночного тромба. тромбоциты способны аггрегировать друг с другом и образовывать первичный тромбоцитарный тромб , который может привести к окклюзии артерии с возникновением ишемии и некроза. Установлено что аггрегационная способность тромбоцитов повышается в утренние часы, и поэтому считают что большая частота ишемии миокарда встречающаяся в утренние часы связана в этим фактором. сами тромбоциты способны синтезировать некоторые вещества влияющие на гемостаз: тромбоксан А - является одним из основным вазоконстриктором и аггрегантом. Тромбоксан А является антагонистом простациклина. Между этими двумя веществами имеется в норме равновесие. С возрастом соотношение тромбоксан-простациклин сдвигается в сторону увеличения образования тромбоксана - с возрастом повышается свертывание крови. Тромбоциты также выделяют серотонин, АДФ, бета-тромбоглобулин и др. Тромбоциты в крови находятся в двух состояниях - неактивные и активные формы. Неактивная форма как правило в образовании тромба не участвуют. Они представляют собой двояковыпуклые диски, не способны прилипать друг к другу и другим элементам. Неактивные тромбоциты постоянно поглощаются эндотелием сосудистой стенки и используются эндотелием для регуляции стойкости эндотелия и являются носителями энергии (именно при их появлении восстанавливается способность эндотелия к сокращению). при снижении содержания неактивных тромбоцитов сосудистая стенка становится хрупкой и легко повреждаемой. Активная форма тромбоцитов - шаровидной формы и отростками (шипами). Этими шипами тромбоциты образуются друг с другом мостики и они способны к полноценном адгезии и аггрегации. В основе активации тромбоцитов лежит содержание кальция. Считается что первичным механизмом активации тромбоцитов является повышение содержания ионизированного кальция в цитоплазме тромбоцитов. Вместе с повышением активности кальция увеличивается активность кальмодулина и эти два фактора способствуют превращению в активную форму. Под действием кальция происходит изменение миозиновых волокон и образование миозина с актином. Ионизированный кальция активирует фосфолипазу С и А (эти ферменты способствуют выделению из фосфолипидов арахидоновой кислоты) и тем самым запускается каскад метаболизма арахидоновой кислоты, в конце которого образование перикисных соединений и тромбоксана и простациклина. В норме в ответ на такую активацию тромбоцитов в сосудистой стенке усиливается образование простациклина и соотношение восстанавливается. Если выделение простациклина эндотелием нарушено, то повышение выделения тромбоксана приводит к образованию первичного микроциркуляторного тромба, который может явиться первичным механизмом для образования закупорки сосуда. Немалую роль в активации тромбоцитов играет соотношение нуклеотидов - цАМФ и цГМФ. Считают что увеличение цАМФ понижает аггрегацию тромбоцитов, уменьшает их активность и тем самым снижает свертывание крови. ЦГМФ обладает противоположным действием. В норме эти нуклеотиды находятся в равновесии. ЦАМФ - антиаггрегантное действие. Таким образом, в образовании тромба и повышении свертывания крови первичную роль играет: состояние сосудистой стенки (выделение простациклина и гепарина, антитромбина 3), состояние тромбоцитов, соотношение циклических нуклетидов, соотношение простогландинов и активность кальция. На втором этапе включается кровяная система свертывания, включается система протромбина-тромбина, фибриногена-фибрина. Препараты влияющие на свертывание крови. ПЕРВАЯ ГРУППА - антиаггреганты. На сегодняшний день насчитывается десять групп, различных по механизму действия. ингибиторы циклооксигеназы. Блокируя циклооксигеназу нарушают процесс метаболизма арахидоновой кислоты и предотвращают выделению тромбоксана, препятствуют превращению неактивных тромбоцитов в активные. В основном используются три препарата: аспирин, индометацин, пироксикам. В зависимости от дозы можно получить либо только антиаггрегантный эффект, при увеличении дозы нарушают синтез не только тромбоксана, но и простациклина, тем самым эффект их будет значительно снижаться. При введении аспирина в дозе от 40 до 126 мг блокируется преимущественно циклооксигеназа тромбоцитов и наршуется образование и выделение тромбоксана, при этом простациклиновый механизм практически не нарушается, следовательно получаем мощный антиаггрегантный эффект. Если доза аспирина будет увеличена до терапевтической дозы (0.5 по 3 раза в день) то будет блокироваться синтез тромбоксана и простациклини и эффект будет ослабляться. Поэтому для профилактики ИБС , инфаркте миокарде по рекомендации ВОЗ считают что целесообразно назначать аспирин в суточной дозе от 80 до 126 мг (максимально до 160 мг). Также имеется зависимость от формы аспирина - аспирин лучше всасывается в жидком виде, чем в виде таблеток. При назначении аспирина в этих дозах, он дает минимальное количество побочных эффектов - практически не проявляется ульцерогенный эффект, повреждающее действие на лейкопоэз. Пироксикам рекомендуют при инфаркте миокарда и при стенокардии назначать по 0.05 мг на кг веса ( при 60 кг веса надо назначить 3 мг в сутки). Дозу можно разделить на два приема. Применяют именно эти препараты потому что, ацетилсалициловая кислота блокирует циклооксигеназу необратимо, отсюда стабильный эффект. Пироксикам также блокирует циклооксигеназ на 18-20 часов. При назначении этих препаратов желательно наблюдать свертывающую систему и максимальную дозу назначать профилактически, помня о том что аггрегации повышается в утренние часы. Активаторы простациклинсинтетазы. Выделяют несколько подгрупп: препараты содержащие никотиновую кислоту (ниацин,никошпан, ксантинола никотинат). Повышая активность фермента в эндотелии сосуда препарат способствует образованию простациклина и тем самым расширению сосудов и антиаггрегантному эффекту. препараты, влияющие на содержание цАМФ - препараты , которые повышают ее содержание: ингибиторы фосфодиэстеразы. За счет блокады фосфодиэстеразы мы препятствуем разрушению цАМФ (ксантины - трентал - обладает наиболее мощным эффектом). Трентал также является сосудорасширяющим препаратом , оказывает положительное влияние на форменные элементы крови - под действием трентала меняется эластичность мембраны эритроцита и др элементов. Эритроциты становятся более податливыми, легче проходят сквозь мелкие сосуды, поэтому под действием трентала улучшаются реологические свойства крови. Трентал назначают от 250 до 750 мг в сутки, длительность лечения обусловлена видом и течением заболевания. стимуляторы аденилатциклазы - дипиридамол (курантил), простогландин Е. Считают что антиаггрегантная доза дипиридамола колеблется в пределах 150-250 мг (мнения расходятся). Ингибиторы аденозиндифосфорной кислоты (АДФ) - фибраты - клофибрат, липонтил. Сами по себе как антиаггреганты используются редко, но в лечении атеросклероза проявляют антиаггрегантное действие, поэтому нужно снижать дозу других антиаггрегантов на 1/3 или на 1/2. ингибиторы тромбоксансинтетазы - трапедил. препараты уменьшающие адгезию и аггрегацию тромбоцитов - тиклид (тиклопидин). Уменьшает аггрегацию, препятствует образованию мостиков между тромбоцитами. Уменьшает выделение аденозина и за счет этого улучшаются реологические свойства крови. Обычно назначают по 250 мг 2 раза в сутки. препараты - фальшивые заменители арахидоновой кислоты - ненасыщенные жирные кислоты (полиен содержит 25% декозогексаеновой кислоты, омега - 3). Также эти препараты можно заменить ненасыщенными жирными маслами, или рыбий жир, рыбные продукты (в глубоководных рыбах содержание декозопентаеновой и декогексаеновой кислот значительно больше чем в других сортах рыбы). Они как бы конкурируют с арахидоновой кислотой в метаболизм включается декозопентаеновая кислота и образуются тромбоксаны и простациклины, но тромбоксан при этом значительно менее активен. Суточная доза 2-6 г. эти препараты хорошо переносятся, применяются при лечении тромбоза, мозгового кровообращения, бронхиальной астмы и т.д. кальциевые антагонисты. Уменьшают переход неактивных тромбоцитов и в активные. Стабилизируют мембраны эритроцитов, уменьшают образование аденодифосфорной кислоты. При лечении кальциевыми антагонистами подбор и назначение других антиаггрегантов должен быть под лабораторным наблюдением. ингибиторы ангиотензипревращающего фермента. Механизм антиаггрегантного действия заключается в замедлении инактивацию простациклина, потому что он разрушается тем же ферментом. антагонисты серотонина (ципрогептадин) - большого клинического значения как антиаггреганты не имеют. бета-блокаторы, местные анестетики за счет стабилизации мембран тромбоцитов проявляются антиаггрегантное действие. ВТОРАЯ ГРУППА - АНТИКОАГУЛЯНТЫ. Делятся на прямые и непрямые. Из прямых наибольшее значение имеет гепарин. Гепарин вырабатывается тучными клетками, много гепарина выделяется в легочной ткани, кишечнике. Основная роль гепарина заключается в образовании комплекса гепарин-антитромбин 3 -гепарин. При введении больших доз гепарина создается дефицит антитромбина 3. Без антитромбина 3 сам гепарин мало активен. Гепарин также уменьшается вязкость крови, улучшает ее реологические свойства, уменьшает проницаемость сосудов и усиливает ток кровь. Гепарин за счет образования комплексов уменьшает аггрегацию и адгезию форменных элемнтов крови. Оказывается также липолитическое действие, диуретический эффект, улучшает почечный кровоток, коллатеральное кровоснабжение. Обладает противоспалительным действием. Метаболизм гепарина происходит в печени, и частично в неизменном виде экскретируется с мочой. Период полувыведения зависит от дозы. При ведении 5-10 тыс. Ед период полувыведения соответствует 2.5 - 3 часам (время действия около 6 часов). Контроль за эффектом гепарина проводят по времени свертывания крови и времени кровотечения. Время свертывания крови при нормальной дозировке гепарина должно увеличиваться в 1.5 - 2 раза. Первичная доза гепарина обычно 5-10 тыс. ЕД при внутривенном введении. В малых дозах гепарин оказывать коагулянтный эффект, поэтому дозы до 5 тыс являются коагулянтыми. Это свойство используется при паренхиматозных кровотечениях. Максимальная доза обычно 40 тыс. ЕД. При подкожном введении начальная доза 15 тыс. ЕД. Для профилактики вводят 5 тыс. ЕД каждые 12 часов. Отмену гепарина проводят на фоне непрямых антикоагулянтов. Постепенно уменьшают дозу и увеличивают интервалы между введениями так как при быстрой отмене возможен синдром отмены, которые проявляется возможностью образования тромбов. При передозировке гепарина возможны кровотечения, при длительном применении возможна тромбоцитопения. Поэтому если гепарин вводится более 1 недели, то обязательно проводится контроль за тромбоцитами. При введении гепарина возможно повышение АЛТ и АСТ. Возможны аллергические реакции - тошнота, рвота, потеря вкуса. При передозировке вводят протамин сульфат. Сейчас проводят хронотерапию с гепарином - вводят 5 тыс в 8 часов, и 10 тыс в 24 часа. Гепарин нельзя вводить вместе с антибиотиками , так как резко снижается их активность; с гликозидами, витаминами. Низкомолекулярные гепарины - новая группа. Насчитывается 7 препаратов, отличаются между собой разными источниками и способами получения. Кливарин, праксипарин. Эти препараты отличаются от гепаринатем , что имеют меньшую молекулярную массу и это дает увеличение биодоступности, поэтому время действия возрастает и их вводят 1 раз в сутки. Обычно можно вводить в течение 7-10 дней. Эти препараты оказывают выраженный антитромбоцитарный и слабый антикоагулянтный эффект. Их вводят только под кожу (обычно под кожу живота). Доза подбирается индивидуально в зависимости от патологического состояния. Их нельзя комбинировать между собой и нельзя заменять друг другом ( при переходе с одного препарата на другой должен быть интервал не менее 2 дней). Острожность при почечной и печеночной недостаточности. Осложнения те же самые - некроз в области введения, поэтому вводят медленно. При передозировке вводят протамин сульфат. Непрямые антикоагулянты: дикумарин, синкумар - кумариновые, некумариновые - фенилин. Механизм действия - конкуренция с витамином К. За счет чего уменьшается образование проконвертина, 9, 10 факторов. Назначают внутрь. Действие начинается через 8-12 часов, продолжается до 24-72 часов. Эти препараты значительно связываются с белками крови и выделяются из организма частично желчью и при этом повторно реабсорбируются. При назначении препаратов с более высоким аффинитетом к белкам надо помнить что концентрация свободных антикоагулянтов возрастает и наблюдается кровоточивость. Чаще это втречается при сочетании с нестероидными противовоспалительными средствами ( вытеснение и суммация эффектов). Подобный эффект может быть при назначении сульфаниламидных препаратов. Также при их назначении усиливается выделение мочевой кислоты, поэтому могут явления обострения у больных с артритами. Эти препараты расслабляют мускулатуру бронхов, кишечника, матки. При длительном лечении обязателен контроль за свертывающей системой (определение протромбина). Антагонистом является викасол ( эффект медленный и слабый). В качестве антикоагулянтов могут быть использованы редкоземельные металлы - сканий и лантан (входят в состав многих поливитаминов). Также антикоагулянтным действием обладают препараты из яда змей - аргин ( получают от гадюки). Фибринолитики - прямые (фибринолизин, стрептокиназа, стрептодеказа) используются при тромбозах. Рекомендуют вводить вместе с гепарином. Препараты для коррекции водно-электролитного баланса К препаратам этой группы относятся кристаллоидные (полиионные растворы) и осмотические диуретики: КРИСТАЛЛОИДНЫЕ РАСТВОРЫ Наиболее часто используются следующие растворы: Физиологический (изотонический) раствор хлорид натрия - 0,9% раствор Раствор Рингера хлорид натрия - 8,0 г хлорид калия - 0,075 г хлорид кальция - 0,1 г бикарбонат натрия - 0,1 г дистиллированная вода - до 1 л Раствор Рингера-Локка хлорид натрия - 9,0 г хлорид калия - 0,2 г хлорид кальция - 0,2 г бикарбонат натрия - 0,2 г глюкоза - 1,0 г бидистиллированная вода - до 1 л Лактасол хлорид натрия - 6,2 г хлорид калия - 0,3 г хлорид кальция - 0,16 г хлорид магния - 0,1 г лактат натрия - 3,36 г бикарбонат натрия - 0,3 г дистиллированная вода - до 1 л В клинической практике указанные растворы применяют для коррекции водно-солевого равновесия, они содержат наиболее адекватный составу крови набор ионов. А растворы типа Рингера-Локка и лактосола содержат и противоацидотические компоненты в виде бикарбоната или лактата натрия. Для коррекции ацидоза производят внутривенное вливание 4-5% раствора гидрокарбоната натрия (сода). Полиионные растворы имеют низкую молекулярную массу и быстро проникают через стенку капилляров в межклеточное пространство, восстанавливая дефицит жидкости в интерстиции. Они довольно быстро покидают сосудистое русло. В связи с этим целесообразно сочетанное применение кристаллоидных и коллоидных растворов. Кристаллоиды наряду с гемодинамическими коллоидными кровезаменителями включают в комплексную терапию травматического и геморрагического шока, гнойно-септических заболеваний, а также применяют для профилактики и коррекции нарушений водно-солевого баланса и кислотно-щелочного равновесия крови при больших операциях и в послеоперационном периоде. При этом не только восполняется дефицит внеклеточной жидкости, происходит компенсация метаболического ацидоза и детоксикация, но и возникает некоторый гемодинамический, заключающийся в частичной коррекции гиповолемии и стабилизации артериального давления. Инфильтрационная и проводниковая анестезия Инфильтрация: Она соединяет в себе положительные качества инфильтрационной и проводниковой анестезии. Анатомически метод основан на особенностях строения фасциальных образований. Раствор анестезирующего вещества, вводимый под давлением в эти футляры, распространяется в них и проникает к нервам и нервным окончаниям. Тугие новокаиновые инфильтрации продвигаются (ползут) по футлярам и сливаются между собой. А.А. Вишневский назвал свой способ анестезии методом ползучего инфильтрата. Обезболивание проводит хирург в процессе операции, пользуясь попеременно шприцем и скальпелем по мере рассечения слоя тканей. Инфильтрацию тканей нужно осуществлять до вскрытия футляра, так как при рассечении или случайном повреждении последнего раствор анестезирующего вещества будет выливаться в рану и создавать плотный ползучий инфильтрат будет невозможно. Следовательно, достаточного обезболивающего эффекта достичь в этих условиях не удаётся. Тугая инфильтрация тканей обезболивающим раствором осуществляет гидравлическую препаровку тканей, в инфильтрате легко определяются сосуды, нервы, что позволяет избежать их повреждения, легко произвести остановку кровотечения. Для инфильтрационной анестезии используют 0,25% раствор новокаина с добавлением адреналина (3 капли раствор адреналина 1:1000 на 100 мл раствора новокаина). Для футлярной анестезии расходуется большое количество раствора (до 800 и даже 1000 мл), но благодаря низкой концентрации анестетика и вытеканию в рану раствора при вскрытии футляров по ходу операции интоксикации не наступает. Для проведения анестезии пользуются двумя шприцами (2- и 5- миллилитровые или 5- и 10- миллилитровые). 1. Для обезболивания кожи анестезирующий раствор вводят тонкой иглой внутрикожно, создавая желвак в виде «лимонной корочки» по ходу всей линии разреза кожи. Каждый укол делают у края желвака, образованного предыдущим уколом. 2. Через инфильтрированную кожу вводят новокаин в подкожную клетчатку. Достаточная инфильтрация подкожной клетчатки определяется приподниманием в виде валика всей области разреза. 3. После рассечения кожи, подкожной клетчатки обезболивающий раствор вводят в глуболежащие ткани, инфильтрируя мышцы, и затем - под мышцы в направлениях кверху, книзу и в стороны. При рассечении мышц производят дополнительную инфильтрацию обезболивающим раствором тканей. Проводниковая: Различают следующие виды проводниковой анестезии: анестезию нервных стволов, анестезию нервных сплетений, анестезию нервных узлов (паравертебральная), спинномозговую и эпидуральную (перидуральную) анестезию. Анестетик вводят пери - или эндоневрально. Проводниковая анестезия пальца по Лукашевичу - Оберсту применяется при операциях на пальце (при панарициях, ранах). На основание пальца накладывают жгут, дистальнее которого с боковых поверхностей основной фаланги анестезируют кожу, подкожную клетчатку и далее продвигают иглу до кости. После этого перемещают её сначала на одну сторону костной фаланги и вводят в непосредственной близости от нервов пальца, которые проходят по его боковой поверхности. Анестезию плечевого сплетения по Куленкампфу применяют при операциях на поверхности конечности. Положение больного на спине, голова повёрнута в противоположную сторону, рука свободно свисает со стола. На середине ключицы по верхнему краю её определяют проекцию подключичной артерии. Плечевое сплетение проецируется кнаружи от подключичной артерии. Длинную иглу без шприца после инфильтрации кожи раствором новокаина вводят кнаружи от места пульсации артерии на 1 см выше ключицы и, скользя по верхнему краю I ребра, продвигают кверху в направлении остистых отростков I и II грудных позвонков и доходят до сплетения. Появление неприятных ощущений в руке, чувство онемения или ощущения «стреляющей» боли указывает на встречу иглы с одним из нервных стволов сплетения. Выделение крови из иглы свидетельствует о попадании её в сосуд. В таких случаях иглу несколько оттягивают и изменяют направление её хода. Убедившись, что кровь из иглы не выделяется, вводят 30-35 мл 1% раствора лидокаина. Анестезия наступает через 10-15 минут и продолжается в течение 2-6 часов. Ретромаммарная блокада применяется для лечения мастита в серозной и инфильтративной стадиях. При этом в ретромаммарную клетчатку вводится 0,25% р-р новокаина в объёме 150-200 мл с антибиотиком (ферментным препаратом). Межрёберная анестезия используется при переломах рёбер. Отступив на несколько сантиметров от места перелома ребра по направлению к позвоночнику, анестезируют кожу путём внутрикожного введения раствора новокаина из шприца с иглой. Перпендикулярно к сломанному ребру в месте анестезии кожи вкалывают иглу, вводят медленно новокаин при повреждении её до упора в ребро. Оттянув иглу на 2-3 мм, её концом смещают мягкие ткани, иглу продвигают к нижнему краю ребра, соскальзывая по его поверхности, и вводят периневрально 3-5 мл 1-2% раствор новокаина. Не вынимая иглы, возвращают её на наружную поверхность ребра, продвигают путём соскальзывания к верхнему краю того же ребра и вводят 2-3 мл 1-2% раствора новокаина, после чего иглу извлекают. При переломе нескольких рёбер процедуру повторяют. Короткий пенициллино-новокаиновый блок: Показания: Используют при ограниченных воспалительных процессах (фурункул, воспалительный инфильтрат и пр.) Техника: Вокруг воспалительного очага, отступя от его видимой границы, из разных точек вводят новокаин с антибиотиком в подкожную клетчатку, создавая также подушку под очагом. Обычно вводят 40-60 мл 0,25% р-ра новокаина. Проводниковая анестезия пальца по Лукашевичу - Оберсту Цель: лечебная, обезболивание Показания: операции при панарициях пальца, ранах, опухолях Необходимые условия: в условиях операционной ТЕХНИКА ВЫПОЛНЕНИЯ На основание пальца накладывают резиновый жгут, дистальнее которого на тыльной поверхности основной фаланги анестезируют кожу, подкожную клетчатку и далее продвигают иглу до кости. После этого перемещают ее сначала на одну сторону костной фаланги и вводят 2—3 мл 1—2% раствора новокаина, затем таким же количеством новокаина анестезируют другую сторону. Таким образом, новокаин вводят в непосредственной близости от нервов пальца, которые проходят по его боковой поверхности. 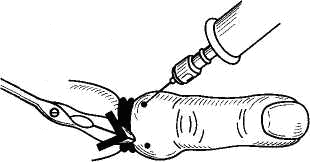 Техника выполнения паранефральной блокады Цель: лечебная Показания: почечная колика, парез кишечника, острый панкреатит, острый холецистит, острая кишечная непроходимость. Осложнения: при проведении паранефральной блокады могут быть попадание иглы в почку, повреждение сосудов почки, повреждение восходящей или нисходящей ободочной кишки. В связи с частотой этих осложнений необходимы очень строгие показания к паранефральной блокаде. Необходимое условие: в условиях операционной ТЕХНИКА ВЫПОЛНЕНИЯ После обычной анестезии кожи длинную (10—12 см) иглу вкалывают в вершине угла, образованного XII ребром и наружным краем мышцы, выпрямляющей позвоночник, перпендикулярно поверхности тела. Непрерывно нагнетая 0,25% раствор новокаина, иглу продвигают до ощущения проникновения ее конца через ретроренальную фасцию в паранефральное клетчаточное пространство. При попадании иглы в околопочечную клетчатку сопротивление поступлению новокаина в иглу исчезает. При отсутствии в шприце крови и мочи при потягивании поршня в околопочечную клетчатку вводят 60—80 мл подогретого до температуры тела 0,25% раствора новокаина.  Первичная хирургическая обработка раны Цель: лечебная  Основным методом лечения огнестрельных и сильно загрязненных неогнестрельных ран, а также рваных, ушибленных, размозженных ран является первичная хирургическая обработка. Цель такой обработки - иссечь нежизнеспособные, некротизированные ткани, а также инородные тела, загрязнения, тем самым предупредить развитие раневой инфекции и ускорить заживление раны. Различают раннюю первичную хирургическую обработку (в первые сутки), отсроченную (24-48 часов) и позднюю (позже 48 часов). Сроки указаны в условиях применения антибиотиков, вводимых как парентерально, так и в окружность раны. Не подлежат хирургической обработке относительно чистые резаные раны, а также огнестрельные поверхностные и множественные точечные. Суть первичной хирургической обработки заключается в рассечении раны, иссечении её краев и дна в пределах видимых здоровых тканей. Удаляют инородные тела и свободные мелкие костные отломки. Третий этап хирургической обработки - восстановительные и реконструктивные элементы операции, включающие шов разорванного сухожилия, сосуда, репозиция и фиксация костных отломков, временное эндопротезирование или пластика сосуда. Важное значение имеет паравульнарное (в ткани, окружающие рану) введение растворов антибиотиков в целях предупреждения развития раневой инфекции. Огнестрельные раны после хирургической обработки как правило не ушивают. Раны резаные, чистые можно ушить на фоне применения антибиотиков. Различают первичный шов, накладываемый сразу по завершению хирургической обработки. Можно наложить первичный провизорный шов, нити которого не затягивают при наложении, а только через 4-5 суток, когда отсутствуют признаки развивающейся раневой инфекции. Первичный отсроченный шов накладывают через 6-7 суток после хирургической обработки при отсутствии микробного воспаления в ране. Вторичный шов накладывают на гранулирующую рану (8-15 сутки) - это ранний вторичный шов. Вторичный поздний шов накладывается после иссечения уже образующихся рубцов и грануляций - на 20-30 сутки. Пункция поверхностно расположенных гематом и абсцессов мягких тканей. Для проведения пункции гематомы или абсцесса необходимо иметь20,0 мл шприц с анестетиком и иглу большого диаметра. После надевания стерильных перчаток и обработки операционного поля выбирают место вкола иглы. Для этого находят точку максимального размягчения мягких тканей над образованием. В этой точке проводят инфильтрационную анестезию и, заменив иглу на иглу большего диаметра, вкалывают шприц с иглой вглубь до ощущения провала. Подтягивают поршень шприца и визуально определяют качество содержимого (гнойное отделяемое или кровь). Затем этим же шприцем откачивают содержимое, не извлекаю иглы, либо подсоединяют к игле вакуумный отсос и таким образом эвакуируют его содержимое. Техническое оснащение: 20,0 мл шприц, игла большого диаметра, муляж для пункции гематом. Основные принципы лечения гнойников Основным методом местного оперативного лечения инфицированной раны является иссечение гнойного очага, его широкое вскрытие, выпуск скопившегося гноя и обеспечение его свободного истечения. При вскрытии гнойника выходит большинство патогенных микробов, масса погибших лейкоцитов и значительное количество токсических веществ. Появляется возможность удаления нежизнеспособных тканей. Декомпрессия, возникающая после вскрытия, облегчает проникновение антибиотиков и свежих антивеществ в инфицированную область. Операционное вскрытие гнойного процесса следует проводить при строгом соблюдении правил асептики. Дезинфицирование и изолирование операционного поля, соблюдение необходимых правил обработки рук хирурга, стерильные инструменты — все это предотвращает развитие ятрогенных суперинфекций. Вскрытие области нагноения всегда следует проводить под анестезией. В связи с тем, что инъецирование анестезирующего препарата в область воспаления сопровождается дальнейшим распространением инфекции, местное обезболивание обычно не применяется, вместо него используют общее обезболивание. Вскрытие осумкованного гнойного скопления (абсцесса) или флегмоны проводится посредством иссечения. Его величина должна обеспечить свободное истечение гноя. Следует обратить внимание на необходимость широкого вскрытия способствующих застою карманов, мертвого пространства. Если абсцесс разделен на части перегородками, а внутри флегмоны имеются фрагменты, отделенные пластинами фасций и соединительной ткани, то все эти перегородки следует разрушить. Если вследствие анатомических причин это невозможно, то следует обеспечить отдельный выход гноя из каждой части полости (встречные отверстия). Рассечение должно доходить до здоровых тканей, однако не затрагивать их, ибо это ведет к дальнейшему распространению инфекции. При вскрытии гнойного процесса следует выяснить, что скрывается за инфекцией. Лечение скрытого заболевания или удаление инородного тела ускорит процесс излечения инфицированной области. При иссечении нагноившейся операционной раны необходимо удалить все отмершие ткани, все обнаруженные нитки и другие инородные тела. Важным моментом операционного лечения является обеспечение постоянного опорожнения гнойного эксудата. При вскрытии поверхностного нагноения достаточно заполнить полость абсцесса полосками бинта, хорошо впитывающими жидкость, на 3—4 дня, после чего они безболезненно выпадают. При более глубоком расположении гнойника и его вскрытии либо при вынужденном наложении встречных отверстий, постоянное опорожнение гнойных выделений обеспечивают резиновыми пластинами, резиновыми трубками, дренажем Penrose или еще лучше дренированием с отсасыванием. Гнойные, воспаленные, травматические (в том числе и операционные) раны следует вскрывать как можно раньше. При выжидании воспаление и нагноение распространяются, охватывая все новые и новые, иногда весьма важные в функциональном отношении ткани. При тяжелом, агрессивном инфицировании раннее вскрытие может спасти больному жизнь. При местном лечении вскрытой раны используются антисептические растворы, антибиотиковые растворы, порошки, мази и протеолитические средства. |
