Самостоятельные хейлиты. Самостоятельные хейлиты
 Скачать 44.49 Kb. Скачать 44.49 Kb.
|
|
Самостоятельные хейлиты 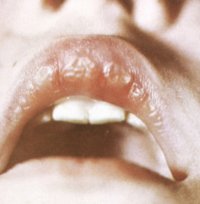 Доброкачественные изменения губ воспалительного характера называют хейлитом (cheilitis). Под собирательным термином "хейлит" объединяют самостоятельные заболевания губ различной этиологии, а также поражения губ как симптом других заболеваний слизистой оболочки рта, кожи, некоторых нарушений обмена и др. Поэтому изолированно термин "хейлит" не может быть использован как диагноз, так как указывает лишь на локализацию воспалительного процесса. Доброкачественные изменения губ воспалительного характера называют хейлитом (cheilitis). Под собирательным термином "хейлит" объединяют самостоятельные заболевания губ различной этиологии, а также поражения губ как симптом других заболеваний слизистой оболочки рта, кожи, некоторых нарушений обмена и др. Поэтому изолированно термин "хейлит" не может быть использован как диагноз, так как указывает лишь на локализацию воспалительного процесса.Известно большое количество разнообразных видов хейлита. Нередко сходных по клиническим проявлениям, но имеющих разное происхождение, а следовательно, требующих адекватной терапии. Предложено много классификаций хейлита, но ни одна из них не является общепризнанной. В работе мы используем классификацию хейлита А. Л. Машкиллейсона и С. А. Кутина, которые выделяют собственно хейлиты и симптоматические хейлиты. В первую группу включены эксфолиативный, гландулярный, контактный, метеорологический и актинический хейлиты. Вторую группу (симптоматических хейлитов) составили атопический, экзематозный, плазмоклеточный, макрохейлит при синдроме Мелькерссона - Розенталя и гиповитаминозах. В настоящей главе в соответствии с классификацией изложены хейлиты, наиболее часто встречающиеся в практике стоматологии. Эксфолиативный хейлит Эксфолиативный хейлит (cheilitis exfoliativa) - заболевание только красной каймы губ, сопровождающееся шелушением. Впервые этот вид хейлита описал в 1900 г. Stelwogen как "персистирующую десквамацию губ". Позже Miculicz и Kummel предложили название "эксфолиативный хейлит". Эксфолиативный хейлит чаще встречается у женщин. Среди этиологических факторов подавляющее большинство исследователей отводят главную роль нарушению функции нервной системы, различным проявлениям психопатологии - тревожным депрессивным реакциям. Кроме того, установлена связь между гиперфункцией щитовидной железы и эксфолиативным хейлитом. В последние годы в патогенезе эксфолиативного хейлита признается роль генетической обусловленности и иммуноаллергических изменений. По клиническому течению выделяют сухую форму эксфолиативного хейлита и экссудативную. Данные о частоте выявления каждой из форм в зависимости от возраста разноречивы. Одни авторы считают, что сухая форма определяется у подростков и лиц молодого возраста, а экссудативная у лиц моложе 20 лет не наблюдается. Другие исследователи наблюдали сухую форму заболевания у лиц в возрасте от 3 до 72 лет, однако у половины обследованных больных сухая форма эксфолиативного хейлита возникала в возрасте от 20 до 40 лет, а экссудативная форма наблюдалась у больных от 16 до 63 лет, причем у одной трети обследованных экссудативная форма диагностировалась в возрасте от 16 до 20 лет. Для обеих форм эксфолиативного хейлита характерна определенная локализация патологических изменений - поражается только красная кайма губ от линии Клейна до ее середины. Не отмечается распространения процесса на слизистую оболочку, кожу. Сохраняются свободными от поражения часть красной каймы губ, граничащая с кожей, и область углов рта. При сухой форме больных беспокоит сухость губ, иногда жжение, появление чешуек, которые обычно скусывают. Такое состояние длится годами. При осмотре определяется следующее: одна губа или обе сухие, имеются чешуйки, которые в центре плотно спаяны с красной каймой, края их приподняты. После удаления чешуйки эрозии нет, отмечается лишь очаг яркой гиперемии. Через 5-7 дней чешуйки, напоминающие слюду, образуются вновь. Течение заболевания длительное, без склонности к ремиссии или самоизлечению. Сухая форма эксфолиативного хейлита может трансформироваться в экссудативную. Экссудативная форма эксфолиативного хейлита характеризуется выраженной болезненностью, отеком губы, наличием обильных корок, затрудняющих речь, прием пищи. При осмотре определяется гиперемия зоны Клейна, иногда отек, наличие корок серовато-желтого цвета. Иногда корки свисают в виде фартука при значительной выраженности экссудативных явлений, так как не поражается красная кайма губ на границе с кожей. Причиной значительных экссудативных явлений считается резко увеличенная проницаемость капилляров. Под влиянием лечения экссудативная форма эксфолиативного хейлита может трансформироваться в сухую. При гистологическом исследовании изменения определяются в эпителии: уменьшение количества, изменение формы эпителиоцитов, акантоз, пара- и гиперкератоз. Отмечено разрыхление слоя эпителия, образование щелей вследствие внутриклеточного лизиса. Это способствует усиленной экссудации. Характерно наличие "пустых" клеток, которые, израсходовав энергию, находятся в состоянии покоя. В строме выражены явления фиброза, инфильтрация лимфоцитами, плазматическими клетками. Дифференциальная диагностика. Сухую форму эксфолиативного хейлита отличают от метеорологического хейлита, контактного аллергического хейлита и красной волчанки. Экссудативную форму следует отличать от экссудативной формы актинического хейлита, преканкрозного хейлита Манганотти, атопического хейлита и эрозивноязвенной формы красной волчанки. В прогностическом отношении наиболее благоприятной считается экссудативная форма хейлита. Перерождения эксфолиативного хейлита, несмотря на длительное существование воспалительного процесса, не наблюдается. Лечение. В терапии больных эксфолиативным хейлитом важное значение отводят воздействию на психоэмоциональную сферу, устранению явлений тиреотоксикоза и уменьшению клинических проявлений заболевания. С этой целью совместно с эндокринологом и невропатологом наблюдают больных, назначают седативные средства, транквилизаторы, проводят психотерапию. Местно для смазывания губ используют индифферентные мази, кремы. Иногда дают положительный результат инъекции экстракта алоэ с тримекайном по переходной складке в комплексе с другими средствами. При лечении экссудативной формы эксфолиативного хейлита лучшие результаты дает использование седативной терапии, антидепрессантов и тиреостатических средств при выявленных явлениях тиреотоксикоза и внутримышечное введение пирогенала. Лечение начинают с 50 МПД, прибавляют по 100 МПД через день и доводят однократную дозу до 1000-1500 МПД. Кроме того, используют пограничные лучи Букки (по 1,8 Гр 2 раза в неделю, на курс 16-30 Гр). Простой гландулярный хейлит Простой гландулярный хейлит (cheilitis glandularis simplex) - заболевание губы, преимущественно нижней, обусловленное врожденной гипертрофией, гетеротопией мелких слюнных желез и инфицированием. Известно, что многочисленные железы слизисто-серозного характера в нормальных условиях располагаются только в слизистой оболочке губ. При аномалии нижней губы мелкие слюнные железы появляются в переходной зоне (зона Клейна) и красной кайме губы. Впервые подробно описали простой гландулярный хейлит Puente и Acevedo (1927). Выделяют две формы простого гландулярного хейлита: первичный и вторичный. Первичным называют простой гландулярный хейлит, не связанный с другими заболеваниями губ. Вторичный гландулярный хейлит развивается на фоне различных заболеваний с локализацией на губах (красный плоский лишай, лейкоплакия и др.), у лиц без врожденной аномалии мелких слюнных желез. В этиологии простого гландулярного хейлита ведущее значение имеет наследственная аномалия нижней губы с гиперплазией и гетеротопией мелких слюнных желез с избыточной секрецией. К провоцирующим факторам относят зубной камень, воспалительные заболевания пародонта, кариес зуба и другие заболевания, которые способствуют инфицированию через расширенные отверстия выводных протоков слюнных желез. В основе развития вторичного простого гландулярного хейлита лежит раздражение железистого аппарата губы воспалительным инфильтратом при лейкоплакии, красной волчанке и других заболеваниях с локализацией на губах. В результате такого раздражения развиваются гиперплазия желез, увеличение секреции, мацерация губы и инфицирование. Клиническая картина. Простой гландулярный хейлит развивается преимущественно у лиц в возрасте старше 50 лет. При этом отмечено, что нижняя губа поражается в два раза чаще, чем верхняя. В начале заболевания простым гландулярным хейлитом больные отмечают небольшую сухость губ и шелушение. С такими жалобами обычно больные не обращаются к врачу за помощью. В последующем с развитием заболевания и его прогрессированием появляется боль из-за эрозий, трещин. При осмотре на слизистой оболочке губы, в ее переходной зоне видны расширенные отверстия выводных протоков слюнных желез в виде красных точек, из которых выделяются капли слюны - симптом росы. Из-за периодического смачивания губы слюной и ее испарения развивается сухость, возможны мацерация, появление трещин, эрозий. Этому способствует травма и нарушение эластичности тканей губы. Клинические проявления вторичного гландулярного хейлита сочетают жалобы и симптомы, характерные для основного заболевания, явившегося причиной, а также признаки простого первичного хейлита. При гистологическом исследовании в эпителии наблюдается акантоз, паракератоз с отшелушиванием клеток рогового слоя. В соединительной ткани - отек, незначительная инфильтрация вокруг выводных протоков гипертрофированных слюнных желез. При длительном раздражении губы с появлением трещин, очагов гиперкератоза возможно неблагоприятное течение хронического воспалительного процесса с развитием предраковых поражений. Диагностика простого гландулярного хейлита не представляет затруднений, так как клиническая симптоматика его весьма своеобразна. Лечение. В терапии простого гландулярного хейлита используют противовоспалительные мази (преднизолоновая, нафталанная и др.). Однако наиболее оправданным методом является электрокоагуляция гипертрофированных слюнных желез или вылущивание их хирургическим путем. Лечение вторичного простого гландулярного хейлита предусматривает своевременное и правильное лечение основного заболевания и противовоспалительную терапию. С целью профилактики перерождения необходимы санация полости рта, устранение сухости, мацерации губ, диспансеризация больных. Контактный аллергический хейлит Контактный аллергический хейлит (cheilitis allergica contac-tilis) - заболевание губ, в основе которого лежит аллергическая реакция замедленного типа на разнообразные раздражители при контакте их с красной каймой губ. Клинические проявления контактного хейлита описаны впервые Miller и Taussig в 1924 г. Контактный аллергический хейлит диагностируется преимущественно у женщин в возрасте старше 20 лет. Этиологическими факторами аллергического контактного хейлита являются химические вещества, входящие в состав губной помады, зубных паст, пластмассы зубных протезов и др. Возможно возникновение хейлита от контакта с металлическими предметами (мундштуки духовых инструментов, карандаши, ручки и другие предметы). Возможно развитие профессиональных контактных аллергических хейлитов. Патологические изменения развиваются при наличии предрасположенности организма к аллергическим реакциям и сенсибилизации к различным химическим веществам. Клиническая картина. Больные жалуются на появление сильного зуда, жжения, отека и покраснения губ. В анамнезе отмечаются контакт с различными раздражающими факторами и обострение заболевания при повторных воздействиях. При осмотре выявляют покраснение красной каймы губы, редко распространяющееся на кожу и слизистую оболочку. При резко выраженных воспалительных явлениях появляются мелкие пузырьки, после вскрытия которых образуются эрозии, трещины. В остальных случаях описанные субъективные ощущения сопровождаются шелушением без значительной воспалительной реакции. При дифференциальной диагностике следует отличать от эксфолиативного хейлита (при значительно выраженном шелушении), сухой формы актинического хейлита и атопического хейлита. Лечение. В лечении контактного аллергического хейлита главное значение приобретает установление и устранение раздражителя. Местно используют мази, содержащие кортикостероиды, обладающие противоаллергическим, противозудящим и противовоспалительным действием (флуцинар, преднизолоновая, фторокорт и другие мази). Кроме того, проводят гипосенсибилизирующую терапию, назначают внутрь супрастин, димедрол или другие препараты. Актинический и метеорологический хейлиты Актинический хейлит (cheilitis actinica). Это заболевание относят к группе воспалительных изменений губ, в основе которых лежит повышенная чувствительность к солнечной инсоляции. Впервые в 1923 г. актинический хейлит описал Аурес. Заболевание чаще встречается у мужчин в возрасте 20-60 лет. Основным этиологическим фактором является воздействие ультрафиолетовых лучей при наличии повышенной чувствительности к солнечной инсоляции. По клиническому течению различают две формы заболевания: экссудативную и сухую. При экссудативной форме больных беспокоит зуд, жжение губы, появление эрозий, корок. При осмотре красная кайма нижней губы слегка отечна, гиперемирована. Могут наблюдаться мелкие пузырьки или эрозии после их вскрытия, корочки. При таких изменениях появляется боль. Клиническая картина этой формы хейлита напоминает экссудативную форму контактного аллергического хейлита. Однако в качестве сенсибилизирующего фактора выступает солнечная инсоляция. Сухая форма актинического хейлита проявляется сухостью губы, жжением, иногда болью. При осмотре отмечаются эритема губы, мелкие чешуйки беловато-серого цвета. В последующем возможно появление ссадин, эрозий. Озлокачествление актинического хейлита возможно при условии длительного существования заболевания, присоединения других раздражающих факторов: пыли, влажности, курения и др. Сухую форму актинического хейлита дифференцируют от сухой формы эксфолиативного хейлита, экссудативную форму следует отличать от контактного аллергического и атопического хейлита. Лечение включает прежде всего прекращение неблагоприятного воздействия солнечной инсоляции (переход на другую работу). Местно используют мази с кортикостероидами (гидрокортизоновая, преднизолоновая и др.). Внутрь назначают витамины группы В (В2, Вб.), РР и др. С целью профилактики актинического хейлита для лиц, работающих на открытом воздухе, целесообразно использовать фотозащитные кремы, салоловую мазь. Метеорологический хейлит. Помимо актинического хейлита, А. Л. Машкиллейсон описал хейлит метеорологический (cheilitis meteorologica), в возникновении которого наряду с солнечной инсоляцией имеют значение другие метеорологические факторы (влажность, ветер, холод и др.). Кроме указанных факторов, признаются конституциональные особенности, наличие других предрасполагающих заболеваний (себорея, нейродермит и др.). Клиническая картина метеорологического хейлита напоминает сухую форму актинического хейлита, контактный аллергический и эксфолиативный хейлит. Больные предъявляют жалобы на сухость губ, чувство стягивания, шелушение. Красная кайма губ слегка гиперемирована, инфильтрирована, покрыта мелкими чешуйками. Слизистая оболочка и кожа губ не подвергаются изменениям. Гистологически в эпителии определяется гиперплазия с очаговым ороговением, инфильтрация стромы. В отличие от актинического хейлита у больных метеорологическим хейлитом не наблюдается улучшения в осенне-зимний период года (уменьшение инсоляции). Важное значение имеет анамнез (длительное пребывание на открытом воздухе). Метеорологический хейлит может способствовать возникновению облигатных форм предрака (ограниченный гиперкератоз, абразивный преканкрозный хейлит Манганотти и др.). Лечение метеорологического хейлита проводят по принципам лечения актинического хейлита. Атопический хейлит Атопический хейлит (cheilitis atopicalis) относят к группе симптоматических заболеваний губ, а именно считают, что этот вид хейлита является симптомом атопического дерматита или нейродермита. Типичным клиническим симптомом диффузного нейродермита является зуд кожи с последующим развитием эритемы, экскориаций и лихенизации. Характерна локализация патологических изменений: на локтевых сгибах, коже лица, шеи. В этиологии атопического хейлита большое значение отводят генетическим факторам, которые могут создавать условия для развития аллергической реакции. Аллергенами могут быть лекарства, средства косметики, пищевые продукты, а также бактериальные и физические факторы. Клиническая картина. Больные атопическим хейлитом жалуются на зуд губ, покраснение, шелушение красной каймы губ. При осмотре отмечается небольшая отечность красной каймы губ с вовлечением в патологический процесс прилегающих участков кожи. Характерно поражение углов рта, которые представляются инфильтрированными. По мере стихания острых явлений воспаления наблюдаются шелушение, лихенизация. Инфильтрация, сухость углов рта приводят к образованию трещин. Изменения губ сочетаются с сухостью, шелушением кожи лица. Патоморфологические изменения определяются в эпителии (акантоз, паракератоз) и соединительной ткани (периваскулярная инфильтрация преимущественно лимфоцитами и эозинофилами). При дифференциальной диагностике атопического хейлита с другими видами хейлита следует иметь в виду некоторые отличительные признаки атопического хейлита: одновременное поражение кожи лица, других участков тела и красной каймы губ. При этом патологический процесс распространяется (в отличие от эксфолиативного хейлита) на кожу и наблюдается поражение области углов рта, наличие эритемы и лихенизации. Лечение. Предпочтение отдают гипосенсибилизирующим средствам (супрастин, димедрол или другие препараты), назначают витамины группы В (рибофлавин, пиридоксин и др.). Используют, кроме того, внутривенные вливания натрия тиосульфата 30%, гистаглобулин, транквилизаторы (седуксен, тазепам и др.) для уменьшения зуда. Местно также применяют противо-аллергические, противозудные мази: преднизолоновую, гидрокортизоновую и др. При малом эффекте от консервативной терапии, упорном течении заболевания используют пограничные лучи Букки. В пищевом рационе исключают вещества, вызывающие сенсибилизацию: икру, шоколад, клубнику, цитрусовые и другие фрукты, а также острую и пряную пищу. Экзематозный хейлит Экзематозный хейлит (cheilitis eczematosa) также относят к симптоматическим заболеваниям губ и рассматривают как симптом экземы, в основе которой лежит воспаление поверхностных слоев кожи нервно-аллергического характера. Аллергенами могут быть самые разнообразные раздражители - от микроорганизмов, лекарственных средств до материалов протезных конструкций и компонентов зубных паст. Клиническая картина. Заболевание может протекать остро и хронически. В острой стадии заболевания больные предъявляют жалобы на жжение, зуд в губах, отек и покраснение их. При этом наблюдается эритема, отек губ с распространением патологических изменений на кожу. Одновременно возможно появление везикул, мокнутия, корочек. Следовательно, характерен полиморфизм элементов поражения обеих губ и вовлечение в процесс кожных покровов. Переход в хроническую форму экзематозного хейлита характеризуется уменьшением выраженности острых воспалительных явлений (отек, гиперемия) и уплотнением за счет воспалительной инфильтрации, образования узелков, чешуек. Все описанные изменения при экзематозном хейлите развиваются на предварительно не. измененных губах. В случаях, когда экзематозному хейлиту предшествует микробная заеда, трещина, выделяют микробную экзему, так как процесс развивается как следствие сенсибилизации к микробным токсинам. Такое состояние встречается редко. Клинически микробная экзема проявляется припухлостью, покраснением губ, везикулярными высыпаниями, образованием корок. С прекращением пузырьковых высыпаний появляется шелушение. Дифференциальную диагностику экзематозного хейлита проводят с атопическим, контактным аллергическим хейлитом и экссудативной формой актинического хейлита. Лечение. Используют гипосенсибилизирующие и седативные средства. Местно применяют смазывание губ мазями, содержащими кортикостероиды. Макрохейлит Макрохейлит (macrocheilitis) - заболевание губ, характеризующееся стойким отеком. Сочетание макрохейлита с невритом лицевого нерва впервые в 1901 г. описал Г. И. Россолимо, а затем Melkersson. Позже присоединение к этим признакам симптома складчатого языка было описано Rosental. Заболевание, характеризующееся триадой этих симптомов, называют синдромом Мелькерссона - Розенталя. В этиологии заболевания придают значение инфекционно-аллергическому фактору, а также наследственной предрасположенности. Предполагается, кроме того, что описанный синдром представляет собой ангионевроз. Клиническая картина. Больных беспокоит зуд губы, увеличение ее размеров, иногда появление отеков других отделов лица. Больные отмечают длительное существование отека, иногда наблюдается спонтанно некоторое улучшение, но наступает рецидив. При осмотре губа лоснится, цвет ее не изменен. Кожа в очаге поражения приобретает синюшный цвет. Локализация отека: одна или обе губы, щека, веки, другие отделы лица. Поражение лицевого нерва проявляется в перекосе лица в здоровую сторону, сглаженности носогубной складки. Складчатый язык, по-видимому, является не симптомом заболевания, а аномалией развития. Обнаружение отечно-складчатого языка считается патогномоничным признаком синдрома. Диагностика синдрома Мелькерссона - Розенталя может быть затруднена, так как не всегда у больного одновременно обнаруживаются все три признака: могут наблюдаться макрохейлия и неврит или макрохейлит со складчатым языком. Возможно наличие одной макрохейлии с последующим присоединением других признаков заболевания. Гистологически определяются диффузный инфильтрат из гистиолимфоцитарных и плазматических клеток, лейкоцитов, формирование гранулем, расстройство крово- и лимфообращения, расширение сосудов, васкулиты, фибриноидный некроз. Дифференциальную диагностику проводят с отеком Квинке, лимфангиомой, гемангиомой. Следует также исключить коллатеральный отек губы при периостите. Лечение. В лечении назначают кортикостероиды (дексаметазон 3-5 мг/сут, на курс 125 мг), окситетрациклин по 100 000 ЕД 4-6 раз в день, антималярийные препараты (плаквинил, делагил) по 0,25 г 2 раза в день, на курс - 20-25 г, антигистаминные препараты, витамины С и В. При стойких формах во время ремиссии проводят стимулирующую терапию пирогеналом, продигиозаном и другими препаратами. При неврите используют физические факторы, токи Бернара, ультразвук и др. Получен хороший результат от электрофореза гепариновой мази или аппликаций ее на губу вместе с димексидом. При выявлении повышенной чувствительности к бактериальным аллергенам применяют специфическую гипосенсибилизацию бактериальными аллергенами. С косметической целью используют хирургическое иссечение части губы, однако это не предотвращает рецидива. Источник: www.stomat77.ru |
