гнойно-септические осложнения в акушерстве. Сепсис
 Скачать 250.65 Kb. Скачать 250.65 Kb.
|
|
Сепсис – угрожающая жизни органная дисфункция, причиной которой является дизрегуляторный ответ организма на инфекцию [1]. Органная дисфункция – острые изменения в общем количестве баллов по шкале Sepsis-related Organ Failure Assessment на -2 пункта как следствие инфекции. NB! Синдром системного воспалительного ответа более не является критерием сепсиса [1], т.к. один из восьми пациентов (12,5%) с тяжелым сепсисом является “ССВО отрицательным”[2,3]. Классификация Классификация: · Cепсис. · Cептический шок – это сепсис, в сочетании с необходимостью проведения терапии возопрессорами для подъема АД ср 65 мм рт ст и с уровнем лактата более 2 ммоль/л на фоне адекватной инфузионной терапии [4]. Диагностика МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ Диагностические критерии (The Third International Consensus Definitions for Sepsis and Septic Shock - Sepsis-3). Обязательным критериями для диагноза сепсиса являются: очаг инфекции и признаки полиорганной недостаточности [1]. Жалобы и анамнез: Жалобы: · повышение температуры тела; · одышка; · гриппоподобные симптомы; · диарея, рвота; · абдоминальная боль; · сыпь; · боли в молочных железах. Анамнез [5,6]: Факторы риска: · кесарево сечение; · остатки плодных оболочек или плодного яйца после аборта; · амниоцентез или другие инвазивные процедуры; · цервикальный серкляж; · длительный спонтанный разрыв околоплодных оболочек; · травма влагалища, эпизиотомия, разрывы промежности, раневая гематома; · множественные (более 5) вагинальные осмотры; · анемия; · ожирение; · нарушение толерантности к глюкозе/сахарный диабет; · снижение иммунитета/прием иммунодепрессантов; · выделения из влагалища; · GAS инфекции (стрептококковая инфекция группы А). Физикальное обследование [4]: · гипертермия или гипотермия (температура<36C/более 38С), пик и температуры указывают на абсцесс; NB! нормальная температура может быть связана с жаропонижающими средствами или НПВС. · тахикардия (пульс>100 уд / мин,); · тахипноэ (>20 вдохов / мин); · судороги; · диарея или рвота (могут указывать наналичие экзотоксина – ранний токсический шок); · лактостаз/покраснение груди; · сыпь (генерализованная макуло папулезная сыпь); · боль при пальпации живота; · инфекция раны (кесарево сечение, рана на промежности, на стенках влагалища, шейки матки) – распространение целлюлита или выделения; · обильные выделения из влагалища (зловонные, наводящие на размышления об анаэробах; серозно-геморрагические, наводящие на мысль о стрептококковой инфекции); · продуктивный кашель; · задержка инволюции матки, обильные лохии; · общие неспецифические признаки, такие как летаргия, снижение аппетита; · признаки декомпенсации органов (гипоксемии; гипотония; холодные конечности (снижается наполнение капилляров)); олигурия и т.д.; · некоторые случаи сепсиса в послеродовом периоде манифестируют только с сильной абдоминальной болью, при отсутствии лихорадки и тахикардии [2]. ССВО - наличие 2 или более симптомов [3]: · температура тела выше 38С или ниже 36С; · тахикардия более 90 уд/мин; · тахипное более 20 в минут или снижение парциального давления СО2, 32мм.рт.ст.; NB! Согласно критериям Сепсис-3 «Сепсис – это жизнеугрожающая органная дисфункция, вызванная нарушением регуляции реакции организма на инфекцию», критерий «Тяжелый сепсис» является излишним (1). Критерии сепсиса [2]: · подозрение на инфекцию или документально подтвержденная инфекция; · органная дисфункция (оценка два балла и более по шкале SOFA). Шкала qSOFA – упрощенная шкала SOFA для быстрой оценки на догоспитальном этапе и вне палаты интенсивной терапии (таблица 1) Таблица 1. Шкала qSOFA.
NB! Количество баллов по шкале qSOFA 2 и более – сильный предиктор неблагоприятного исхода и пациентка требует перевода в отделение реанимации и интенсивной терапии. NB! В отделении интенсивной терапии должна использоваться шкала SOFA Таблица 2. Шкала SOFA
Критерии септического шока [2]: · персистирующая артериальная гипотензия, требующая применения вазопрессоров для поддержания среднего артериального давления 65 мм.рт.ст.; · уровень лактата более 2 ммоль/л, несмотря на адекватную инфузионную терапию; NB! При наличии этих критериев вероятность внутрибольничной смерти превышает 40%. Лабораторные исследования при подозрении на сепсис [7]: · посев крови до назначения антибиотиков (УД-Д); · определение лактата в сыворотке крови (УД-Д); · клинический анализ крови (повышенные количества лейкоцитов или низкое количество лейкоцитов - более 12-109,, менее 4*109), тромбоциты; · коагулограмма; · электролиты плазмы; · общий анализ мочи; · бактериологическое исследование в зависимости от клиники (лохий, мочи, отделяемого из раны, носоглодки); · биомаркеры (С-реактивный белок – более 7 мг/л, прокальцитонин, пресепсин). NB! Эти биомаркеры имеют относительную диагностическую ценность в отношении генерализации бактериальной инфекции и указывают на наличие критического состояния. Нормализация уровня прокальцитонина может служить одним из критериев отмены антибактериальной терапии (УД-2С) [2]. Инструментальные методы исследования: Исследования, направленные на поиск источника инфекции (УД-D): · рентгенограмма легких; · УЗИ органов брюшной полости; · УЗИ органов малого таза; · Эхо-КС. Показание для консультации специалистов: · консультация реаниматолога – при появлении симптомов требующих реанимационных мероприятий · клинический микробиолог (при наличии специалиста) – при необходимости верификации результатов бактериологических анализов · клинический фармаколог – для коррекции дозировки и комбинации лекарственных препаратов. · консультация хирурга - при подозрении на некротизирующий фасцит. 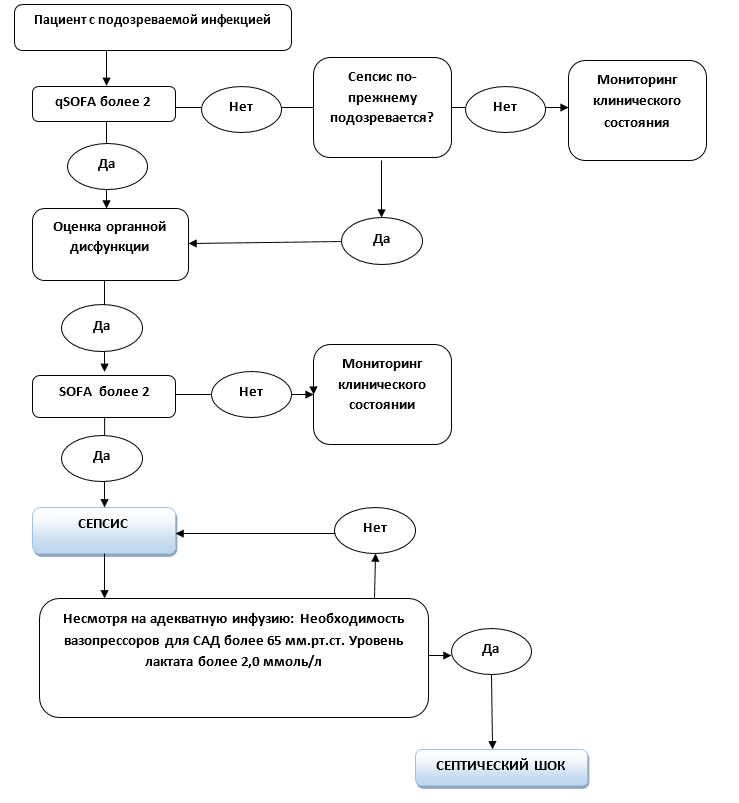 Алгоритм диагностики сепсиса (SSC) [2]. 1. Диагностика и лечение инфекции. Врачи должны знать признаки и симптомы инфекции, чтобы обеспечить раннюю диагностику инфекционного осложнения. У пациентов с наличием инфекции, лечение должно начинаться как можно раньше, необходиомо исследовать кровь и другие культуры для выявления возбудителя. Применяются антибактериальные препараты и одновременно проводится лабораторная оценка связанной с инфекцией, органной дисфункцией. 2. Скрининг органной дисфункции и лечение сепсиса (ранее тяжелый сепсис). Необходимо использовать шкалы qSOFA, SOFA для оценки органной дисфункции. Пациенты с органной дисфункцией требуют исследования гемокультуры и назначения антибиотиков широкого спектра действия. 3. Идентификация и лечение артериальной гипотонии. У пациентов, у которых есть инфекция и артериальная гипотония или уровень лактата, более чем или равно 2 ммоль/л, необходимо начать инфузию кристаллоидов 30 мл/кг с переоценкой ответа на объем и перфузии ткани. Шестичасовые мероприятия и цели лечения должны быть выполнены. Сепсис 3 вводит qSOFA как инструмент для идентификации пациентов из-за опасности сепсиса с более высоким риском стационарной смерти или продленного нахождения в ОРИТ. NB! У пациенток с инфекционным очагом необходимо оценивать признаки полиорганной недостаточности, а у пациенток с признаками полиорганной недостаточности необходимо оценивать явную или подозреваемую инфекцию. Это служит основой ранней диагностики и максимального раннего начала лечения сепсиса врачами всех специальностей. Диагностика и оценка степени тяжести полиорганной недостаточности при сепсисе и септическом шоке должна проводится по шкале SOFA (УД-1В) [2,8]. Дифференциальный диагноз Дифференциальный диагноз и обоснование дополнительных исследований
Лечение (стационар) ТАКТИКА ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ Немедикаментозное лечение Режим: лечебно-охранительный Диета у пациентов с тяжелым сепсисом и септическим шоком суточный каллораж в первые 7 дней с момента постановки диагноза не должен превышать 500 ккал/сут (УД 2В). При этом предпочтение отдается комбинации энтерального питания и внутривенного введения глюкозы, нежели только парентеральному (УД 2В) (International Guidelines for Management of Severe Sepsis and Septic Shock: 2012). · естественное энтеральное питание - преимущественно; · зондовое питание (через зонд назогастральный или назоинтестинальный) при невозможности самостоятельного питания; · парентеральное питание (внутривенное введение питательных средств) – при невозможности или недостаточности перорального или зондового питания. Противопоказания для энтерального/зондового питания: · механическая кишечная непроходимость; · продолжающееся желудочно-кишечное кровотечение; · острый деструктивный панкреатит (тяжелое течение) – только введение жидкости. Противопоказания (показание для ограничения) энтерального, зондового/парентерального питания: · неустраняемая гипоксемия на фоне ОРДС. Медикаментозное лечение ПЕРВОНАЧАЛЬНАЯ РЕАНИМАЦИЯ (начальная терапия сепсиса и септического шока) Реанимация пациента с сепсисом или/септическим шоком должна начинаться немедленно после постановки диагноза и не должна откладываться до поступления в ОРИТ. Ранняя целенаправленная терапия , определяющая цели терапии, должна быть достигнута за определенный промежуток времени [9,10]. 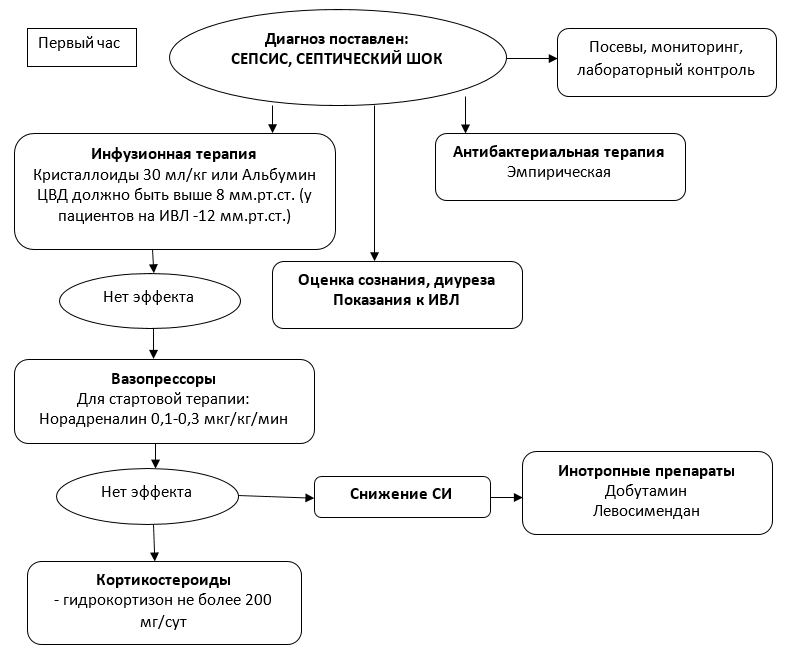 Ранняя целенаправленная терапия включает (УД-1С): · санация очага инфекции; · инфузия кристаллоидов, при неэффективности подключение вазопрессоров и инотропных препаратов; · применение антибактериальных препаратов широкого спектра действия; · адъюватная терапия (ИВЛ, трансфузионная терапия, почечная заместительная терапия, нутритивная поддержка и т.д.). NB! Санация очага инфекции должна быть проведена в первые 6-12 ч после диагностики сепсиса и септического шока В течение первого часа от постановки диагноза сепсис и септический шок обеспечивается [12], рисунок 2: · венозный доступ; · контроль диуреза; · лабораторный контроль, взятие проб на бактериологическое исследование. NB! Эффективная, быстрая и высочувствительная диагностика внутрибольничных инфекций, а также программы предоперационного и догоспитального скрининга с применением современных диагностических методов позволяют правильно поставить диагноз пациенту в течение 1-2 часов, провести комплекс необходимых мер по предотвращению распространения заболевания внутри стационара, избежать ненужного эмпирического лечения антибиотиками широкого спектра. · начало внутривенной инфузии кристаллоидов (УД-1В) в объеме до 30 мл/кг (УД-1С) (таблица 3), при отсутствие эффекта применяются растворы альбумина (УД-2С). Таблица 3. Характеристика некоторых кристаллоидных растворов для инфузионной терапии.
NB! Ограничение объема инфузии требуется, когда ЦВД увеличивается без гемодинамической стабилизации (АД,ЧСС), а также при поражении легких (пневмония, ОРДС). NB! Препараты гидроксиэтилированного крахмала при сепсисе и септическом шоке противопоказаны (УД-1В) [11]. NB! Антибактериальная терапия начинается в течение первого часа после постановки диагноза сепсис и септический шок (УД-1В) [12,13]. АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ: · внутривенная антибактериальная терапия должна быть начата в течение первого часа от постановки диагноза сепсиса; · первичная эмпирическая антимикробная терапия должна включать один или более препарат, активный против вероятного патогена, способного проникнуть в предполагаемый очаг сепсиса (УД-1В). Выбор препарата зависит от спектра действия и предполагаемого очага инфекции (приложение); · эмпирическая антибактериальная терапия не должна проводиться более 3-5 суток, далее необходимо ориентироваться на чувствительность микроорганизмов к препаратам; · оценка эффективности антибактериальной терапии проводится ежедневно; · средняя продолжительность антибактериальной терапии составляет 7-10 суток, но может быть продолжена у отдельных пациенток (УД-2С) [14,15]; · при вирусной этиологии сепсиса и септического шока требуется назначение противовирусных препаратов (УД-2С) [12]; Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей и инвазивного кандидоза представлены на рисунке 3 и 4. 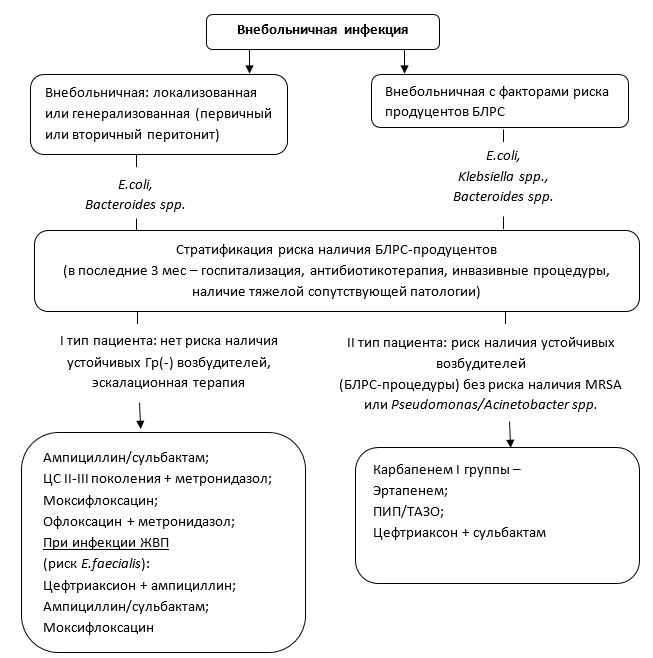 Рисунок-3. Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей. 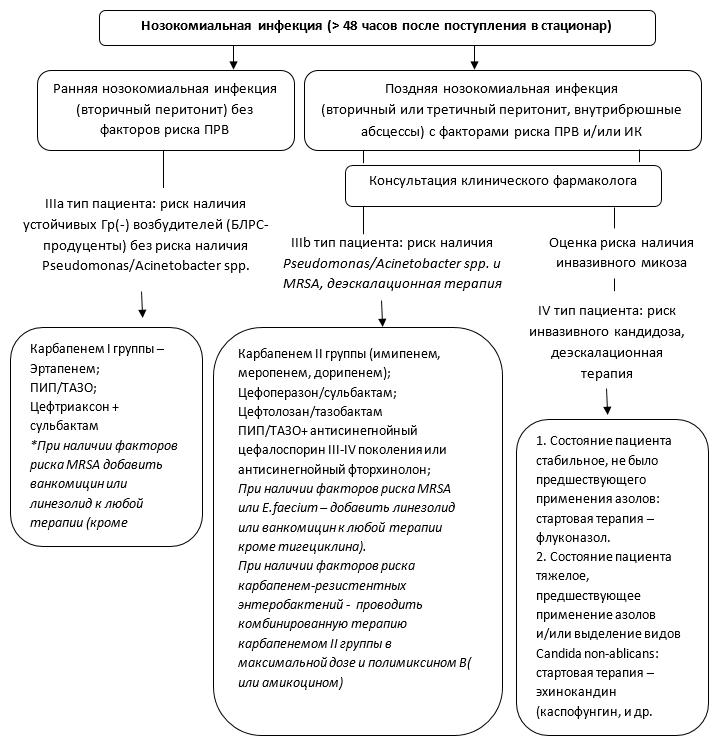 Рисунок 4. Эмпирический выбор антимикробной терапии у пациентов с абдоминальной инфекцией с учетом стратификации риска полирезистентных возбудителей и инвазивного кандидоза. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
