Сестринский уход при аллергических заболеваниях (крапивница, отёк Квинке)
 Скачать 114.61 Kb. Скачать 114.61 Kb.
|
Тема: "Сестринский уход при аллергических заболеваниях (крапивница, отёк Квинке)". Тема: "Сестринский уход при аллергических заболеваниях (сывороточная болезнь, анафилактический шок)". Острые аллергозы Аллергические заболевания (аллергозы) представляют собой неоднородную группу болезней, в основе которых лежит аллергия. Аллергия (аллергическая реакция, гиперчувствительность) - это состояние повышенной чувствительности у отдельных лиц в ответ на повторное введение аллергенов - веществ, которые у других людей этих состояний не вызывают. в последние годы отмечено увеличение распространения аллергических заболеваний считают, что в среднем аллергические заболевания встречаются примерно у 10% населения земного шара, причем имеются значительные колебания этой величины от 1% до 50% и более в разных странах, отдельных районах страны и среди различных групп населения существенную роль играют загрязнение окружающей среды, химизация, рост потребления различных лекарственных средств, проведение профилактических прививок и др. Классификация аллергических реакций Типы аллергических реакций: АР (гиперчувствительность) немедленного типа развивается в течение 15-20 мин. по своему смыслу является полным синонимом антительного реагинового типа ответа на попадание в организм аллергена. антитела (реагины) фиксируются на тучных клетках, и поэтому в первую очередь «шоковыми» органами при таком типе реакции являются органы дыхания, конъюнктива глаз, кишечник АР (гиперчувствительность) замедленного типа развивается через 1-2 суток в основе лежит механизм воздействия попадающего в организм аллергена на сенсибилизированные лимфоциты с секрецией различных медиаторов, называемых лимфокинами, которые преимущественно и ответственны за развитие аллергической реакции Классификация аллергенов Экзоаллергены попадают в организм извне делятся на: аллергены неинфекционного происхождения (бытовые, промышленные, пищевые, пыльцевые, эпидермальные и пр.) аллергены инфекционного происхождения (бактериальные, грибковые и др.) Эндоаллергены (аутоаллергены) образуются в самом организме Очень важно знать, какой именно аллерген является причиной аллергической реакции у больного. Решить эту задачу призваны помочь аллергологические кабинеты (а в крупных городах и аллергологические стационары). В этих кабинетах имеется набор инфекционных и неинфекционных аллергенов, выпускаемых специальными производственными институтам, также входящими в систему аллергологической службы. Эти аллергены в определенной последовательности наносят скарификационно на кожу предплечья и в строго установленные сроки изучают кожную реакцию на каждый из аллергенов. Всем медицинским работникам следует помнить, что направлять больных для обследования в аллергологические кабинеты необходимо в период ремиссии, так как контакт с аллергеном в период обострения болезни может привести к резкому ухудшению состояния больного. Лекарственная болезнь (лекарственная аллергия) - состояния, которые развиваются у больных в ответ на прием тех или иных лекарственных средств или введение сыворотки. - такое проявление побочного действия лекарственных средств, в основе которого лежат специфические иммунологические механизмы, обусловленные повышенной чувствительностью к лекарственному препарату. наблюдается у людей всех возрастов, кроме раннего чаще возрасте от 20 до 40 лет и старше (это, очевидно, обусловлено повторным применением лекарственных средств и развитием к ним повышенной чувствительности) болеют преимущественно женщины Э т и о л о г и я. чаще развивается при лечении: антибиотиками (в первую очередь пенициллином) сульфаниламиды производные тиоурацила бутадион и многие другие часто аллергические реакции возникают в ответ на введение противостолбнячной сыворотки, рентгеноконтрастных препаратов С и м п т о м а т и к а. клиническая картина лекарственной болезни складывается из общих реакций и изменений со стороны ряда систем организма лекарственная аллергия проявляется реакциями двух типов: немедленной (анафилактической) анафилактический шок отек Квинке сывороточная болезнь крапивница замедленной (по типу туберкулиновой) основные клинические признаки болезни развиваются на 5-7-9-й день и длятся 2 нед. появляются чувство разбитости, лихорадка, зуд кожи, дерматит, а также артралгии и миалгии иногда отмечаются выраженные полиартриты, серозиты, аденопатия (увеличение лимфатических узлов Сывороточная болезнь - это тяжело протекающая аллергическая реакция, возникающая после введения чаще всего лошадиной сыворотки, входящей в состав противостолбнячной (либо другой лечебной) сыворотки или других препаратов. симптомы сывороточной болезни могут развиваться и при введении некоторых лекарственных препаратов, содержащих белок и вещества иного животного происхождения (инсулин, АКТГ, печеночные препараты и др.) Э т и о л о г и я. частота сывороточной болезни зависит от вида и дозы вводимого белкового препарата, степени его очистки и широты применения у детей грудного возраста сывороточная болезнь встречается редко с возрастом частота, интенсивность и тяжесть заболевания возрастают инкубационный период от введения препарата до начала развития заболевания длится 7-12 дней, но может сократиться до нескольких часов или удлиняться до8 нед. и более в развитии сывороточной болезни принимает участие ряд иммунных механизмов, из которых ведущим является повреждающее действие почек циркулирующими иммунными комплексами К л и н и к ч е с к а я к а р т и н а . клиника сывоточной болезни отличается многообразием симптомов течение заболевания обусловлено различием видов и типов образующихся антител острый период начинается с повышения температуры тела - от субфебрильных цифр (наблюдается чаще) до 39-40 С больных беспокоят боли и скованность в суставах в дальнейшем появляется сыпь, чаще всего вместе введения сыворотки, затем она распространяется по всему телу характер сыпи разнообразный: от эритематозной до геморрагической появление сыпи нередко сопровождается отеками, преимущественно на лице увеличиваются лимфатические узлы, возможно увеличение селезенки при сывороточной болезни в процесс, как правило, вовлекается сердечно-сосудистая система: появляются боли в области сердца, одышка, сердцебиение, может снизиться артериальное давление при тяжелых формах болезни в процесс могут вовлекаться почки, легкие, печень, может развиться гемолитическая анемия острый период сывороточной болезни при легкой и средней тяжести течения длится обычно 5-7 суток, развивающиеся изменения носят обратимый характер при тяжелом течении заболевание обычно длится 2-3 нед. иногда сывороточная болезнь может приобретать рецидивирующий характер с общей длительностью до нескольких месяцев Л е ч е н и е . мероприятия, проводимые при возникновении сывороточиой болезни, зависят от формы ее проявления, т.е. от тяжести течения при легкой форме сывороточной болезни можно ограничиться назначением препаратов кальция (внутривенно вводят 10 мл 10% раствора глюконата или хлорида кальция), антигистаминных средств (внутрь назначают димедрол или супрастин, тавегил или диазолин), аскорутина каждый больной сывороточной болезнью должен быть госпитализирован даже при легкой форме заболевания вследствие угрозы развития поздних органных осложнений, вероятность которых очень велика при средней и тяжелой формах сывороточной болезни обязательно введение глюкокортикоидных гормонов (20-30 мг преднизолона в сутки) с постепенным снижением дозы по мере стихания клинических проявлений отменяют гормоны через 2-3 нед. кроме этого, про водят гепаринотерапию (10000-20000 ЕД гепарина в сутки), так как она является средством патогенетического лечения (такая терапия проводится в стационарных условиях под контролем времени свертывания крови) П р о г н о з . В подавляющем большинстве случаев прогноз благоприятный, если не возникает тяжелых поражений внутренних органов. П р о ф и л а к т и к а . лечебные сыворотки надо вводить по строгим показаниям дробное введение сыворотки по Безредке или с предварительным введением разведенных сывороток предпочтительнее заменять сыворотку человеческим гамма-глобулином: если в анамнезе имеется указание на аллергические реакции, а с лечебной целью необходимо введение противостолбнячной сыворотки, то следует применять не сыворотку, а бычий столбнячный анатоксин или человеческий иммунный гамма-глобулин, приготовленный из сыворотки людей, иммунизированных столбнячным токсином там, где этих препаратов нет и приходится вводить сыворотку, рекомендуется провести предварительное тестирование для выявления повышенной чувствительности к сывороткам: начинают с постановки скарификационной пробы с нанесением капли водного раствора сыворотки в разведении 1:100 (у лиц с отягощенным аллергологическим анамнезом начинаютс разведения 1: 1000) если проба отрицательная, про водят новую в разведении 1:10 положительная реакция немедленного (волдырного) типа в течение 20 мин с кожным зудом, воспалением кожи является противопоказанием к введению чужеродной сыворотки при отрицательном результате проводят введение лечебной сыворотки после выписки больного из стационара для профилактики рецидивов сывороточной болезни рекомендуется не употреблять в пищу кумыс и конское мясо (во избежание развития перекрестных реакций) Крапивница - аллергическое заболевание, которое характеризуется быстрым распространением высыпаний на коже (зудящих волдырей), представляющих собой отек ограниченного кожного участка. Заболевание чаще встречается у женщин в возрасте 20-60 лет. Э т и о л о г и я . Аллергенами чаще всего бывают лекарственные препараты (антибиотики, рентгеноконтрастные вещества и др.), сыворотки, пищевые продукты (цитрусовые, клубника, яйцо и др.). 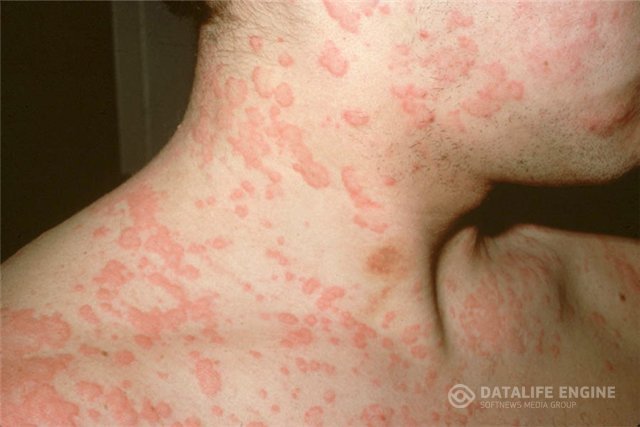 К л и н и ч е с к а я к а р т и н а . начинается внезапно с нестерпимого кожного зуда на разных участках кожи, а иногда на всей .поверхности тела вскоре на месте зуда появляются гиперемироваиные участки сыпи, выступающие над поверхностью кожи (волдыри) величина волдырей бывает разной: от точечных до очень больших они сливаются, образуя элементы разной формы с неровными четкими краями характерно, ч.то они быстро возникают и быстро исчезают приступ крапивницы может сопровождаться лихорадкой (38-39С), головной болью, слабостью острый период продолжается не более нескольких суток если заболевание продолжается более 5-6 недель, оно переходит в хроническую форму и характеризуется волнообразным течеинем иногда до 20-30 лет JI е ч е н и е . пациенты с крапивницей должны быть госпитализированы им отменяются лекарственные препараты назначаются голодание и повторные очистительные клизмы или активированный уголь внутрь выявление аллергена и отказ от него медикаментозные средства: антигистаминные препараты: димедрол, супрастин, тавегил, фенкарол, диазолини др. глюкокортикоиды назначают при тяжелом течении (при локализации сыпи на лице, при сочетании с бронхиальной астмой или анафилактическим шоком) Отек Квинке (ангионевротический отек) - одна из форм крапивницы распространением процесса на глубоко лежащие отделы кожи и подкожной клетчатки. Генрих Иренеус Квинке (нем. Heinrich Irenaeus Quincke; 26 августа 1842, Франкфурт-на-Одере, Германия — 19 мая 1922, Франкфурт-на-Майне, Германия) — немецкий врач-терапевт и хирург, автор большого числа открытий и новшеств в области медицины. Э т и о л о г и я . Причины отека Квинке - разнообразные аллергены, их сочетания (пищевые продукты, лекарства, бактерии, стиральные порошки, косметические средства и др.). К 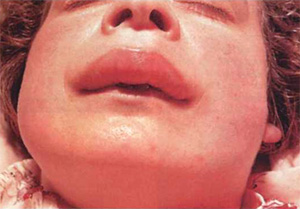 л и н и ч е с к а я к а р т и н а. л и н и ч е с к а я к а р т и н а. внезапно возникают уплотнения кожи и подкожной клетчатки, локализующиеся на губах, веках, щеках, половых органах при нажатии на уплотнение не остается ямки наибольшую опасность представляет локализация отека в области гортани в этом случае сначала появляется «лающий» кашель, затем наступает инспираторная одышка, принимающая.затем инспираторно-экспираторный характер становится стридорозным, лицо – цианотичным летальный исход может наступить от асфиксии отек может локализоваться на слизистой оболочке желудочно-кишечного тракта и симулировать клинику острого живота при локализации на лице отек может распространиться на серозные мозговые оболочки: появляется головная боль, рвота, иногда судороги Л е ч е н и е. пациенты с отеком Квинке должны быть госпитализированы при отеке гортани транспортировка в ЛОР-отделение, так как в любой момент может понадобиться трахеотомия патогенетическая терапия: введение 0,1 % раствора реналина гидрохлорида 0,3-0,5 мл подкожно, 2 мл 2 раствора супрастина или 1-2 мл 1% раствора димедро внуримышечно, 60-90 мг преднизолона внутривенно, ингаляции сальбутамола, алупента, 2-4 мл лазикса внутривенно П р о г н о з. обычно благоприятный при своевременно оказанной помощи после купирования приступа пациенты направляются к аллергологу для дальнейшего наблюдения и лечения Анафuлактuческuй шок (АШ) - вид аллергической реакции немедленного типа, который возникает при повторном введении в организм аллергена и является наиболее опасным аллергическим осложнением. Э т и о л о г и я. любое лекарственное средство укус насекомых (ос, пчел) повторное введение белковых препаратов, вакцин, сывороток, полисахаридов прием пищевых аллергенов Способствующие факторы: аллергические заболевания (бронхиальная астма, полинозы, нейродермит и др.), а так же при повторном лечении одним и тем же препаратом. П а т о г е н е з. при первом контакте с аллергеном (особенно при парентеральном введении лекарств) развиваетсясенсибилизация организма, которая может длиться многие месяцы при следующем контакте в результате реакции антиген-антитело высвобождаются медиаторы - гистамин, серотонин, ацетилхолин, под воздействием которых нарушается проницаемость сосудистой стеки, развивается сокращение гладкой мускулатуры бронхов, кишечника и других органов, аллергическое воспаление кожи, слизистых оболочек и внутренних органов у сенсибилизированных пациентов доза или способ введения лекарственного средства не имеют решающего значения любая ткань, любой орган могут стать шоковыми – стать ареной шоковой реакции, поэтому симптомы АШ многообразны К л и н и ч е с к а я к а р т и н а . симптомы шока многообразны степень этого проявления лекарственной болезни колеблется от нескольких секунд или минут до 2 ч. типичная форма АШ наблюдается у большинства пациентов начинается с ощущения жара («обдало крапивой»), появления чувства страха смерти, резкой слабости, покалывания, зуда кожи лица, рук, головы жалобы на ощущение прилива крови к голове, языку, чувство тяжести за грудиной или сдавления грудной клетки возможно появление болей в сердце, затруднения дыхания, головной боли; головокружения, тошноты, рвоты иногда бывают жалобы на боли в животе при молниеносном шоке пациенты не успевают предъявить жалобы до потери сознания. Объективные симптомы: гиперемия или бледность кожи цианоз отек век или лица обильная потливость возможны судороги конечностей непроизвольные выделения мочи, кала зрачки расширены, не реагируют на свет пульс частый, нитевидный на периферических сосудах тоны сердца глухие, аритмичные АД часто не определяется дыхание затрудненное с хрипами и пеной изо рта при аускультации - влажные хрипы или ничего не слышно из-за тотального бронхоспазма При преобладании в клинической картине тех или иных симптомов различают варианты АШ: гемодuнамическuй (симптомы нарушения сердечно-сосудистой системы) асфиктическuй (симптомы острой дыхательной недостаточности) церебральный (нарушения ЦНС) абдомuнальный (симптомы «острого» живота). Л е ч е н и е . Эффективность лечения АШ определяется в первую очередь срочностью оказания доврачебной и врачебной помощи, хотя иногда при правильном и своевременном лечении пациента не удается спасти от смерти. Необходимо: прекратить введение или прием аллергена уложить пациента горизонтально и зафиксировать язык во избежание асфиксии наложить жгут выше места введения лекарства, чтобы замедлить его всасывание обколоть место инъекции 0,5 мл 0,1 % раствора адреналина гидрохлорида в разведении изотоническим раствором натрия хлорида 1:10 на место инъекции положить кусочек льда 0,5 мл адреналина ввести подкожно в другую часть тела провести контроль АД и пульса; 60-90 мг преднизолона ввести внутривенно или внутримышечно после стабилизации АД ввести 1 мл 0,1 % раствора тавегила или 1 мл 1 % раствора димедрола в/в или в/м (нежелательно применение пипольфена – снижает АД) при бронхоспазме ввести 10-20 мл 2,4% раствора эуфиллина в/в при тахикардии - коргликон в/в если шок развился на пенициллин – 1000 000 ЕД пенициллиназы в/м для стабилизации АД ввести 1 мл 1 % раствора мезатона в/м или 200 мг (5 мл) допамина при наличии отечного синдрома – 2-4 мл лазикса в/в при необходимости провести сердечно-легочную реанимацию (СЛР) После стабилизации АД пациент госпитализируется в реанимационное отделение. После выписки из стационара необходимо наблюдение аллергологом. П р о ф и л а к т и к а. сбор аллергологического анамнеза отказ от назначения медикаментозных средств без достаточного основания, и в первую очередь тех, которые чаще вызывают аллергическую реакцию (антибиотики, сульфаниламидные препараты и др.) нежелательно назначение одновременно 3 и более лекарственных средств борьба с самолечением борьба с цветущей амброзией пропаганда необходимых знаний среди населения Контрольные вопросы: Что такое крапивница и отек Квинке? Какова симптоматика крапивницы? Дайте определение сывороточной болезни, лекарственной болезни. Расскажите алгоритм помощи при анафилактическом шоке. |
