Ххх. 7 пара - АРИТ (шоки). Шок это форма критического состояния организма, проявляющаяся множественной органной дисфункцией, каскадно развивающейся на основе генерализованного кризиса циркуляции и, как правило, заканчивающаяся летально без лечения. Шоковый фактор
 Скачать 284.52 Kb. Скачать 284.52 Kb.
|
|
Шок – это форма критического состояния организма, проявляющаяся множественной органной дисфункцией, каскадно развивающейся на основе генерализованного кризиса циркуляции и, как правило, заканчивающаяся летально без лечения. Шоковый фактор – это любое воздействие на организм, которое по силе превышает адаптивные механизмы. При шоке изменяются функции дыхания, сердечно-сосудистой системы, почек, нарушаются процессы микроциркуляции органов и тканей и метаболические процессы. Этиология и патогенез Шок – это заболевание полиэтиологической природы. В зависимости от этиологии возникновения виды шока могут быть различны. 1. Травматический шок: 1) при механических травмах – переломы костей, раны, сдавление мягких тканей и др.; 2) при ожоговых травмах (термические и химические ожоги); 3) при воздействиях низкой температуры – холодовой шок; 4) при электротравмах – электрический шок. 2. Геморрагический, или гиповолемический, шок: 1) развивается в результате кровотечения, острой кровопотери; 2) в результате острого нарушения водного баланса происходит обезвоживание организма. 3. Септический (бактериально-токсический) шок (генерализованные гнойные процессы, причиной которых является грамотрицательная или грамположительная микрофлора). 4. Анафилактический шок. 5. Кардиогенный шок (инфаркт миокарда, острая сердечная недостаточность). Рассмотрен в разделе неотложные состояния в кардиологии. Гемотрансфузионный шок возникает при переливании крови, эритроцитарной массы, несовместимых по групповой системе АВО. При всех видах шока основным механизмом развития является вазодилатация, и в результате этого увеличивается емкость сосудистого русла, гиповолемия – уменьшается объем циркулирующей крови (ОЦК), так как имеют место быть различные факторы: кровопотеря, перераспределение жидкости между кровью и тканями или несоответствие нормального объема крови увеличивающейся емкости сосудистого русла. Возникшее несоответствие ОЦК и емкости сосудистого русла лежит в основе уменьшения сердечного выброса и расстройства микроциркуляции. Последнее приводит к серьезным изменениям в организме, так как именно здесь осуществляется основная функция кровообращения – обмен веществ и кислорода между клеткой и кровью. Наступает сгущение крови, повышение ее вязкости и внутрикапиллярное микротромбообразование. Впоследствии нарушаются функции клеток вплоть до их гибели. В тканях начинают преобладать анаэробные процессы над аэробными, что приводит к развитию метаболического ацидоза. Накопление продуктов обмена веществ, в основном молочной кислоты, усиливает ацидоз. Особенностью патогенеза септического шока является нарушение кровообращения под действием бактериальных токсинов, что способствует открытию артериовенозных шунтов, и кровь начинает обходить капиллярное русло и устремляется из артериол в венулы. За счет уменьшения капиллярного кровотока и действия бактериальных токсинов именно на клетку, питание клеток нарушается, что приводит к снижению снабжения клеток кислородом. При анафилактическом шоке под влиянием гистамина и других БАФ капилляры и вены теряют свой тонус, при этом периферическое сосудистое русло расширяется, увеличивается его емкость, что приводит к патологическому перераспределению крови. Кровь скапливаеться в капиллярах и венулах, вызывая нарушение сердечной деятельности. Сформировавшееся при этом ОЦК не соответствует емкости сосудистого русла, соответственно снижается минутный объем сердца (Снижается сердечный выброс). Возникший застой крови в микроциркуляторном русле ведет к расстройству обмена веществ и кислорода между клеткой и кровью на уровне капиллярного русла. Вышеперечисленные процессы приводят к ишемии печеночной ткани и нарушению ее функций, что дополнительно усугубляет гипоксию в тяжелых стадиях развития шока. Нарушается детоксикационная, белковообразующая, гликогенобразующая и другие функции печени. Расстройство магистрального, регионального кровотока и микроциркуляции в почечной ткани способствует нарушению как фильтрационной, так и концентрационной функции почек со снижением диуреза от олигурии вплоть до анурии, что приводит к накоплению в организмебольного азотистых шлаков, таких как мочевина, креатинин, и других токсических продуктов обмена веществ. Нарушаются функции коры надпочечников, снижается синтез кортикостероидов (глюкокортикоиды, минералокортикоиды, андрогенные гормоны), что усугубляет происходящие процессы. Расстройство кровообращения в легких объясняет нарушение внешнего дыхания, снижается альвеолярный газообмен, возникает шунтирование крови, формируются микротромбозы, и как следствие – развитие ДН, которая усугубляет гипоксию тканей. Классификация шоков в зависимости от патофизиологических различных проявлений: 1) Первичное снижение сердечного выброса: А) снижение насосной функции сердца: истинный кардиогенный шок, аритмогенный шок, шоки в р-тате интоксикации при введение большого количества наркотических веществ, поздняя стадия ИТШ Б) шоки связанные с препятствием кровотока: ТЭЛА, тампонада сердца, клапанный пневмоторакс 2) вазогенные шоки, обусловленные блокадой рецепторов: ранняя фаза токсического ш, септического ш, анафилактического ш 3) обусловленные блокадой симпатической импульсации: спинальный шок 4) гиповолемические шоки (св. со снижением ОЦК): травматический ш, геморрагический ш, гиповолемический инфекционный или при какой то острой хирургической патологии, гипертермические состояния Клиника Геморрагический шок представляет собой реакцию организма на возникшую кровопотерю (потеря 25–30 % ОЦК приводит к тяжелому шоку). В возникновении ожогового шока главенствующую роль играют болевой фактор и массивная плазмопотеря. Быстро развивающаяся олигурия и анурия. Развитие шока и его тяжесть характеризуются объемом и скоростью кровопотери. На основании последнего различают компенсированный геморрагический шок, декомпенсированный обратимый шок и декомпенсированный необратимый шок. При компенсированном шоке отмечается бледность кожи, холодный липкий пот, пульс становится малого наполнения и частый, артериальное давление остается в пределах нормы или несколько снижено, но незначительно, уменьшается мочеотделение. При некомпенсированном обратимом шоке кожа и слизистые оболочки приобретают цианотичную окраску, больной становится заторможенным, пульс малый и частый, отмечается значительное снижение артериального и центрального венозного давления, развивается олигурия, индекс Альговера повышен, на ЭКГ отмечается нарушение обеспечения миокарда кислородом. При необратимом течении шока сознание отсутствует, артериальное давление снижается до критических цифр и может не определяться, кожные покровы мраморного цвета, развивается анурия– прекращение мочеотделения. Индекс Альговера высокий. Для оценки тяжести геморрагического шока большое значение имеет определение ОЦК, объема кровопотери. Карта анализа тяжести шока и оценка полученных результатов приведены в таблице 4 и таблице 5. Таблица 4. Карта анализа тяжести шока 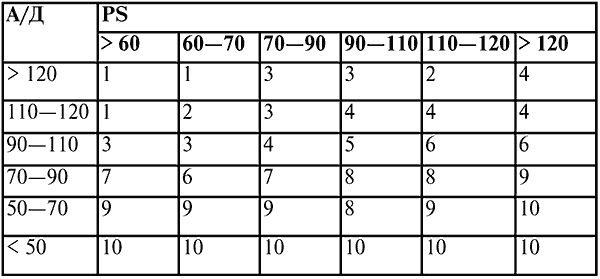 Таблица 5. Оценка результатов по сумме баллов  Шоковый индекс, или индекс Альговера, представляет отношение частоты пульса к систолическому давлению. При шоке 1 степени индекс Альговера не превышает 1. При 2 степени – не более 2; при индексе более 2 – состояние характеризуют как несовместимое с жизнью. Анафилакти́ческий шок или анафилакси́я — аллергическая реакция немедленного типа, состояние резко повышенной чувствительности организма, развивающееся при повторном введении аллергена. В патогенезе участвуют АТ класса Е и G Ig G может инициировать развитие 3 типа аллергических реакций Медиаторы: медиаторы,образующиеся при дегрануляции тучных клеток и базофилов; анафилатоксины( медиаторы, образующиеся в результате активации комплемента); Кинины Они усиливают сосуд.прон. – отек легких, гортани, мозга. + медиаторы внутрисосудистая агрегация форменных элементов, тромбообразование, гемолиз - Нарушение кровообращения в сосудах мозга, сердца, почек - Ишемия, некроз + Расширение периферических сосудов Нарушение микроциркуляции - Изменение окраски кожных покровов,её неравномерность, мраморность, Нарушение сознания Снижение диуреза Различают следующие формы анафилактического шока: 1) сердечно-сосудистая форма, при которой развивается Острая Недостаточноть Кровообращения, проявляющаяся тахикардией, часто с нарушением ритма сердечных сокращений, фибрилляцией желудочков и предсердий, снижением артериального давления; 2) респираторная форма, сопровождающаяся ОДН: одышкой, цианозом, стридорозным, клокочущим дыханием (т.к. данное состояние может быть уже на грани с отеком легких), влажными хрипами в легких, пенистая мокрота. Это обусловлено нарушением капиллярного кровообращения, отеком легочной ткани, гортани, надгортанника; 3) церебральная форма, обусловленная гипоксией, нарушением МЦР и отеком мозга. По тяжести течения различают 4 степени анафилактического шока. I степень (легкая) характеризуется зудом кожи, появлением сыпи, головной боли, головокружения, чувством прилива к голове. Зуд кожи головы Чувство жара Зуд всего тела Жжение в области языка и под языком, в глотке, на ладонях и подошвах Крапивница или эритема кожи и слизистых оболочек Аллергический отек различной локализации II степень (средней тяжести) – к ранее указанным симптомам присоединяются отек Квинке, тахикардия, снижение АД, повышение индекса Альговера. Пациент внезапно бледнеет, перестает реагировать на окружающее, пульс становится нитевидным, тахикардия. III степень (тяжелая) проявляется потерей сознания, ОДН и ОСН (одышка, цианоз, стридорозное дыхание, малый частый пульс, резкое снижение артериального давления, олигурия вплоть до анурии, высокий индекс Альговера). Возникает серия клонических судорог и потеря сознания. На фоне прогрессирующей потери сознания возможны судороги, сопровождающиеся непроизвольным мочеиспусканием, дефекацией и последующей остановкой дыхания центрального генеза IV степень (крайне тяжелая) сопровождается потерей сознания, тяжелой сердечно-сосудистой недостаточностью: пульс не определяется, артериальное давление низкое ДАД к нулю. Лечение. Лечение проводят по общим принципам лечения шока: - восстановление гемодинамики, капиллярного кровотока, применение сосудосуживающих средств, нормализация ОЦК и микроциркуляции. Прекратить введение вещества, вызвавшего анафилаксию Уложить пациента в положение лежа на спине с приподнятым ножным концом кровати, тепло укрыть, обложить грелками, голову повернуть набок, дать увлажненный кислород. Место инъекции крестообразно обколоть 0,1 % р-ром адреналина из расчета 0,005-0,01 мг/кг п/к Наложить жгут выше места инъекции аллергена ( если это возможно) не сдавливая артерии.Жгут ослабляют каждые 3-5 мин на 1-2 мин. При введении препарата в нос или глаза – промыть их водой, закапать 0,1 % р-р адреналина или 1 % р-р гидрокортизона Одновременно с вышеуказанными мероприятиями в любой другой участок тела ввести 0,1 % р-р адреналина в дозе 10 мкг/кг ( макс. доза 500мкг) . При необходимости повторять каждые 5-10 минут до улучшения состояния. При минимальном падении уровня АД предпочесть п/к или в/м введение адреналина. При выраженных нарушениях дыхания и резкой артериальной гипотензии адреналин можно вводить в/в в виде 0,01 % р-ра ( к 1 мл стандартного р-ра добавить 9 мл физ.р-ра) из расчета 10 мкг/кг (0,1 мл/кг).В/в введение производить медленно не менее 5 минут. В/в ввести преднизолон ( 10 мг/кг) или дексаметазон 0,4-0,6 мг /кг). При необходимости через 1 час повторить.Предпочтительна перфузия в составе инфузионной терапии После восстановления гемодинамики – антигистаминные препараты парентерально: Дифенгидрамин-5 мг/кг/сут; Хлоропирамина гидрохлорид 0,5-1 мг/кг ( суточная доза-2 мг/кг), Гидроксизин 2-4 мг/кг в сутки каждые 6-8 часов При угрозе отека- фуросемид – 1-2 мг/кг (0,05-0,1 мл/кг) После восстановления гемодинамики – антигистаминные препараты парентерально: Дифенгидрамин-5 мг/кг/сут; Хлоропирамина гидрохлорид 0,5-1 мг/кг ( суточная доза-2 мг/кг), Гидроксизин 2-4 мг/кг в сутки каждые 6-8 часов При угрозе отека- фуросемид – 1-2 мг/кг (0,05-0,1 мл/кг) Если схр. Бронхоспазм. Ингаляции β2-миметиков (сальбутамол-0,15-0,3 мг/кг или фенотерол+ипратропия бромид-50 мкг/кг по фенотеролу) с помощью дозированного ингалятора, либо через небулайзер.При отсутствии-р-р эуфиллина в/в капельно медленно- 0,5-1 мг /кг/ч Специфические мероприятия направлены на инактивацию антигена в организме человека (например, пенициллиназы или b-лактамазы при шоке, вызванном антибиотиками) или предупреждающие действие антигена на организм – антигистаминные препараты и мембраностабилизаторы. Внутривенно инфузия адреналина до стабилизации гемодинамики. Можно использовать допамин 10–15 мкг/кг/мин, а при явлениях бронхоспазма и b-адреномиметики: алупент, бриканил капельно внутривенно. 2. Инфузионная терапия в объеме 2500–3000 мл с включением полиглюкина и реополиглюкина, если только реакция не вызвана этими препаратами. Натрия бикарбонат 4 %-ный 400 мл, растворы глюкозы для восстановления ОЦК и гемодинамики. 3. Мембраностабилизаторы внутривенно: преднизолон до 600 мг, аскорбиновая кислота 500 мг, троксевазин 5 мл, этамзилат натрия 750 мг, цитохром-С 30 мг (указаны суточные дозы). 4. Бронхолитики: эуфиллин 240–480 мг, ношпа 2 мл, алупент (бриканил) 0,5 мг капельно. 5. Антигистаминные препараты: димедрол 40 мг (супрастин 60 мг, тавегил 6 мл), циметидин 200–400 мг внутривенно (указаны суточные дозы). 6. Ингибиторы протеаз: трасилол 400 тыс. ЕД, контрикал 100 тыс. ЕД. Травматический шок– это патологическое и критическое состояние организма, возникшее в ответ на травму, при котором нарушаются и угнетаются функции жизненно важных систем и органов. В течение травматологического шока различают торпидную и эректильную фазы. Две основные причины развития травматического шока: кровотечение (умеренное либо сильно), ЧМТ св с воздествием механического фактора на ЦНС Этапы патогенеза: Нейроэндокринной реакции, состоящий из подэтапов: стимуляции, истощения и дезорганизации. Гемодинамический этап, который проходит следующие подэтапы: вазоконстрикция, застой, ДВС. Метаболический этап, подразделяющийся на подэтапы: гипоксии, ферментации и необратимого поражения клеток. По времени возникновения шок может быть первичным (1–2 ч) и вторичным (более 2 ч после травмы). Эректильная стадия или фаза возникновения. Сознание сохраняется, больной бледный, беспокойный, эйфоричный, неадекватен, может кричать, куда-то бежать, вырываться и т. п. В эту стадию происходит выброс адреналина, за счет чего давление и пульс некоторое время могут оставаться в норме. Длительность этой фазы от нескольких минут и часов до нескольких дней. Но в большинстве случаев носит короткий характер. Торпидная фаза сменяет эректильную, когда больной становится вялым и адинамичным, снижается артериальное давление и появляется тахикардия. Оценки обёма тяжести травмы приведены в таблице 6. Классификация: 1 степень или стадия компенсации:- лёгкий шок. сознание ясное, кожные покровы бледные, но еще сухие и теплые, АД либо нормальное, либо есть небольшие изменения в сторону уменьшения, проявления олигурии, ЧСС либо нормальное, либо склоность к тахикарддии Больной заторможен, маскообразное лицо, температура тела нормальная, болевая чувствительность понижена. Частота пульса до 100 в мин, систолическое АД выше 95 мм рт. ст. ЧДД 25 2 ст. компенсации-декомпенсации: характерен феномен централизации кровообращения. Возможно психомоторное возбуждение, некритичность к своему состоянию у пациента, акроцианоз, цианоз периферических частей человеческого тела, например не только лицо, но и кисти стопы с похолоданием, кожные покровы влажные, АД падает, уровень олигурии ув. Заторможенность, вялая реакция на окружающее, кожа бледная, холодная, зрачки слабо реагируют на свет. Частота пульса 120-140 в мин, систолическое АД ниже 90 мм рт. ст. ЧДД до 30 в мин, дыхание поверхностное 3 ст. декомпенсации: состояние угнетенно, оглушение или сопор, кожные покровы цианоз прогрессирует, АД низкое, ДАД=0, нарушение проницаемости сосудистой стенки, гиповолемия Больной на вопросы отвечает нехотя, кожа и слизистые цианотичные, холодный мелкий пот, зрачки расширены, вяло реагируют на свет, сухожильные и кожные рефлексы снижены. Пульс более 130 в мин, нитевидный, систолическое АД 70 мм рт. ст. Одышка до 40 в мин 4 ст. декомпенции: глубокий сопор, кома, кожные покровы мраморные, АД не определяется, анурия, ЧСС либо стремиться к нулю (пальпация пульса на центральных например может быть а на периферических нет), либо очень большие показатели например 140-160 в мин. ДЕЛИТСЯ НА |
