щитовидка для себя. Слайд 1Титульник План моей работы
 Скачать 251.63 Kb. Скачать 251.63 Kb.
|
|
Слайд 1Титульник План моей работы: Состоит из 4 блоков это Анатомия и топография органа - В Норме Также кровоснобжение, венозный и лимфооток3 Нормальная физиология щж, роль териоидных гормонов Патофизиология ЩЖ, именно её гипо и гиперфункция Также диагностика и методы лечения данных патологий Слайд 2 Актуальность Актуальность исследования: обусловлена большой заболеваемостью. Нарушения щитовидной железы в той или иной степени имеются практически у 70% населения России. По данным ВОЗ среди эндокринных нарушений заболевания щитовидной железы занимают второе место после диабета. Также моё внимание привлек тот факт, что особенно подвержены данному заболеванию женщины. Задачи исследования: они же составляющие плана работы 1)Разобрать анатомию и нормальную физиологию органа. 2)Изучить роль тиреоидных гормонов в организме. 3)Разобрать этиологию и патогенез болезней. 4)Методы диагностики и лечения гипо- и гипертонии. Слайд 3 Анатомия и топография органа Щитовидная железа (гландула тироеида) — железа внутренней секреции, которая расположена на передней поверхности шеи и представляет собой паренхиматозный орган. Железа появляется у эмбриона в конце 4-й недели внутриутробного развития, к 3-му месяцу она накапливает йод и к 4-му — выделяет гормоны. Наиболее активно железа увеличивается в подростковом возрасте. Масса ЩЖ взрослого человека — 15 –25 г. Структурно железа состоит из 2-х долей, которые связывает перешеек. У некоторых людей имеется 3-я доля, пирамидальная. Боковые доли находятся на уровне щитовидного и перстневидного хрящей, нижний полюс располагается на уровне V–VI колец трахеи. Слайд 4 На задней поверхности располагаются 4 околощитовидные железы, по две с каждой стороны. Заднебоковая поверхность каждой доли ЩЖ соприкасается с гортанной частью глотки, началом пищевода и общей сонной артерией. Задняя поверхность долей граничит с сосудисто-нервным пучком шеи, трахеей, гортанью, глоткой и пищеводом Слайд 5 СФЕ – Фолликул Стенки фолликула изнутри выстланы эпителиальными фолликулярными клетками кубической формы (тироциты), внутри находится густое вещество (коллоид), которое содержит гормоны ЩЖ, Т4 и Т3 . Капсула щитовидной железы разделяет ее орган на дольки, а дольки состоят из множественных фолликулов, размеры которых варьируют от 25 до 500 мкм. Фолликул образуется клетками, которые вырабатывают гормоны, накапливающиеся с коллоидом в центре фолликула и выделяющиеся в кровоток при поступлении соответствующего сигнала. Между фолликулами встречаются клетки межфолликулярного эпителия, где располагаются - С-клетки, также вырабатывающие биологически активные вещества. Слайд 6 Кровоснабжение ЩЖ Осуществляется двумя верхними щитовидными и двумя нижними щитовидными артериями. Верхние щитовидные артерии - кровоснабжают верхние полюсы боковых долей и верхний край перешейка щитовидной железы. Отходят от наружных сонных артерий и подходят к верхним полюсам органа. Нижние щитовидные артерии - снабжают задненижние отделы железы. Отходят от щитошейного ствола и подходят к задней поверхности доли железы. Слайд 7 Венозный и лимфатический отток ЩЖ окружена хорошо развитым венозным сплетением, расположенным между фиброзной и фасциальной капсулами. От него по верхним щитовидным венам, сопровождающим артерии, кровь оттекает в лицевую вену или непосредственно во внутреннюю яремную вену. Лимфаотток от щитовидной железы происходит в предтрахеальные и паратрахеальные лимфатические узлы, а затем в глубокие лимфатические узлы шеи. Иннервация ЩЖ осуществляется из шейных узлов симпатического ствола и ветвями блуждающего нерва: верхним и возвратным гортанными нервами Слайд 8 Основные гормоны Основным стимулом для выработки гормонов щитовидной железы является вещество, вырабатываемое гипофизом и называемое ТТГ.Железа выделяет тиреоидные гормоны преимущественно в виде Т4 (80%). В сутки вырабатывает 80-90 мкг Т4. Из них 30% превращается в Т3 (30 мкг/сут). Т3 и Т4. Характерной особенностью является присутствие в их молекулах йода. Выработка тиреоидинах гормонов определяется потребностью организма. Изменение содержания в крови различных веществ или нейрогуморальных факторов улавливаются рецепторами клеток. Они посылают сигнал к железам внутренней секреции, изменяя выработку ими гормонов до необходимого уровня. Слайд 9 Роль гормонов ЩЖ Т3 - Стимулирует рост костей, выработку определенных половых гормонов. У детей отвечает за рост и формирование ЦНС. Т3 св. - Контролирует все типы обмена веществ, работу сердца, дыхательной, половой, пищеварительной систем. Т4 - Отвечает за получение энергии, поддержание тонуса нервной системы. Т4 св - Регулирует метаболические процессы, усиливает потребление тканями кислорода и вырабатывает тепло. 10 Тиреокальцитонин. Этот гормон увеличивает активность остеобластов, облегчая усвоение ионизированного кальция костной тканью, способствуя снижению его концентрации в крови. Слайд 10 Патофизиология ЩЖ Гипотиреоз - среди взрослого населения число больных гипотиреозом составляет 19 из 1000 женщин и 1 из 1000 мужчин, 1% среди больных , занимают новорожденные. Слайд Этиология и патогенез гипотиреоза  Первичный гипотиреоз возникает в 80-95% случаев и чаще всего обусловлен нарушениями общей структуры щитовидной железы, которые являются врождёнными или приобретёнными, а также сбоем секреторной функции её клеток. Вторичный и третичный гипотиреоз возникают в 3-4% случаев. Они связаны с заболеваниями таких участков головного мозга, как аденогипофиз или гипоталамус в результате которых наблюдается стойкая нехватка гормонов щитовидной железы и нарушение секреции ТТГ гипофиза. В клинической практике используют клинико-лабораторную классификацию гипотиреоза по степени тяжести: –субклинический: концентрация ТТГ повышена, Т4 в норме, клинических признаков нет –манифестный: концентрация ТТГ повышена, Т4 — снижена, есть клинические признаки – осложненный: концентрация ТТГ повышена, Т4 — снижена, есть клинические признаки и осложнения (кретинизм, сердечная недостаточность, выпот в серозных полостях, гипотиреоидная кома). Из всего многообразия форм в клинической практике наиболее часто встречается первичный приобретенный гипотиреоз. Лабораторными критериями наиболее часто встречаемого первичного гипотиреоза служит: рост ТТГ, снижение Т4 св. и снижение Т4 и Т3. Причины первичного гипотиреоза : - Ведущее место занимает АИТ. Ежегодный прирост случаев гипотиреоза среди больных аутоиммунным тиреоидитом составляет 2%. В основе заболевания лежит неспособность организма различать свои ткани от чужеродных (вирус, бактерия и др.). В результате образуются белки (антитела), воздействующие не на чужеродное начало, а на свои собственные ткани. - Недостаточное поступление йода, что приводит к нарушению образования тиреоидных гормонов. Причины вторичного гипотиреоза - Может быть вызвано кистами, опухолями, травмами, хирургическими вмешательствами на гипофизе или лучевой терапией на него. След слайд . Симптомы гипотиреоза Синтез тиреоидных гормонов начинается после того, как щитовидная железа захватывает йод. Он является регулятором гормоногенеза и размножения тиреоцитов — клеток эпителия щитовидной железы. Попав в тиреоциты, йодид окисляется до активной формы при помощи тиреопероксидазы — микросомального антигена, к которому образуются антитела, в частности при аутоиммунном тиреоидите. Столь частое развитие недостатка тиреоидных гормонов требует знания симптомов этого состояния для проведения своевременной коррекции лечения. Основные симптомы дефицита тиреоидных гормонов: -Прибавка в весе. -Снижение аппетита. -Сонливость, усталость, быстрая утомляемость. -Ухудшение памяти, способности концентрации внимания. -Подавленность настроения. -Сухость кожи. -Бледность и отечность кожных покровов Для гипотиреоза характерно снижение обменных процессов, показателем этого является значительное уменьшение потребности в кислороде, замедление окислительно-восстановительных реакций и показателей основного обмена. Происходит торможение процессов синтеза и катаболизма. Универсальным признаком, который проявляется при тяжелом гипотиреозе, является муцинозный отек (микседема), наиболее выраженный в соединительно-тканных структурах. Дефицит тиреоидных гормонов в детском возрасте тормозит физическое и умственное развитие вплоть до гипотиреоидного нанизма и кретинизма. Слайд диагностика и методы лечения гипотиреоза Диагностика гипотиреоза включает в себя подробный опрос пациента, осмотр и лабораторные исследования. Так как симптомы гипотиреоза неспецифичны, он может скрываться под масками других заболеваний. В связи с этим важную роль в определении гипотиреоза играют лабораторные исследования 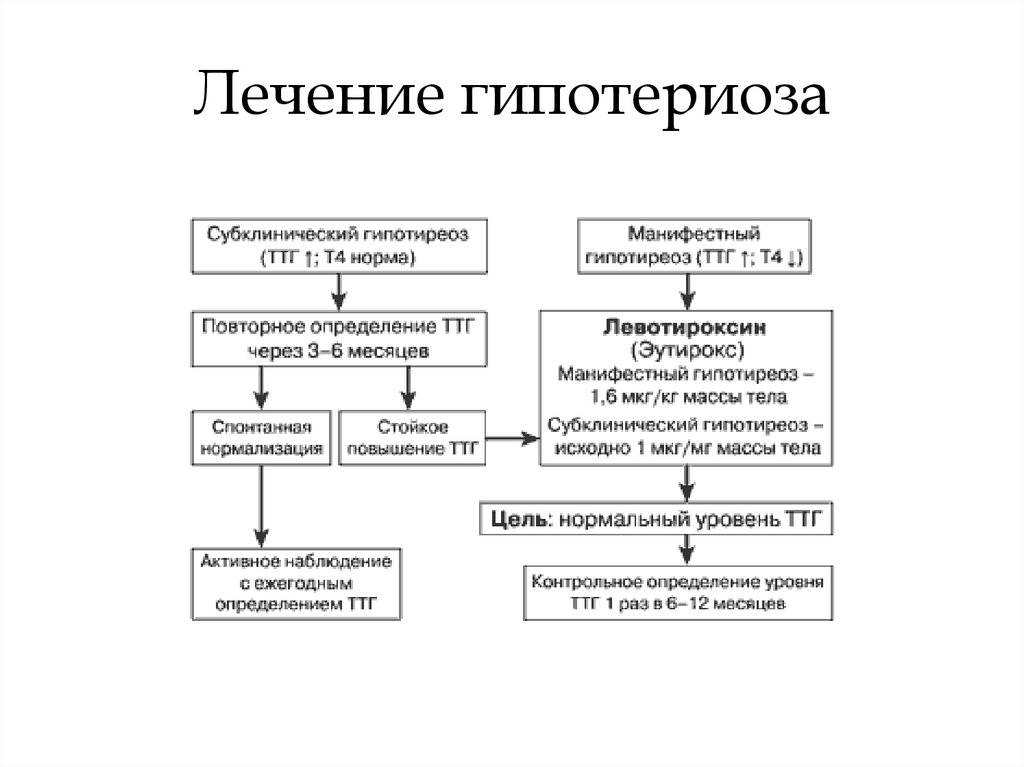 Лечение не прекращается при возникновении другого заболевания или необходимости приема других медикаментов. В период беременности у женщин с гипотиреозом прием препаратов продолжают. Действующее начало препарата (левотироксин натрия) стимулирует рост и развитие, повышает потребность тканей в кислороде, стимулирует метаболизм белков, жиров и углеводов, повышает функциональную активность сердечно-сосудистой и центральной нервной систем. Слайд Этиология и патогенез гипертиреоза Базедов предложил различать заболевание по сочетанию трёх основных симптомов (мерзебургская триада): сердцебиение (тахикардия), пучеглазие (экзофтальм) и увеличение щитовидной железы (зоб). Слайд где Патогенез избыточного образования тиреоидных гормонов. 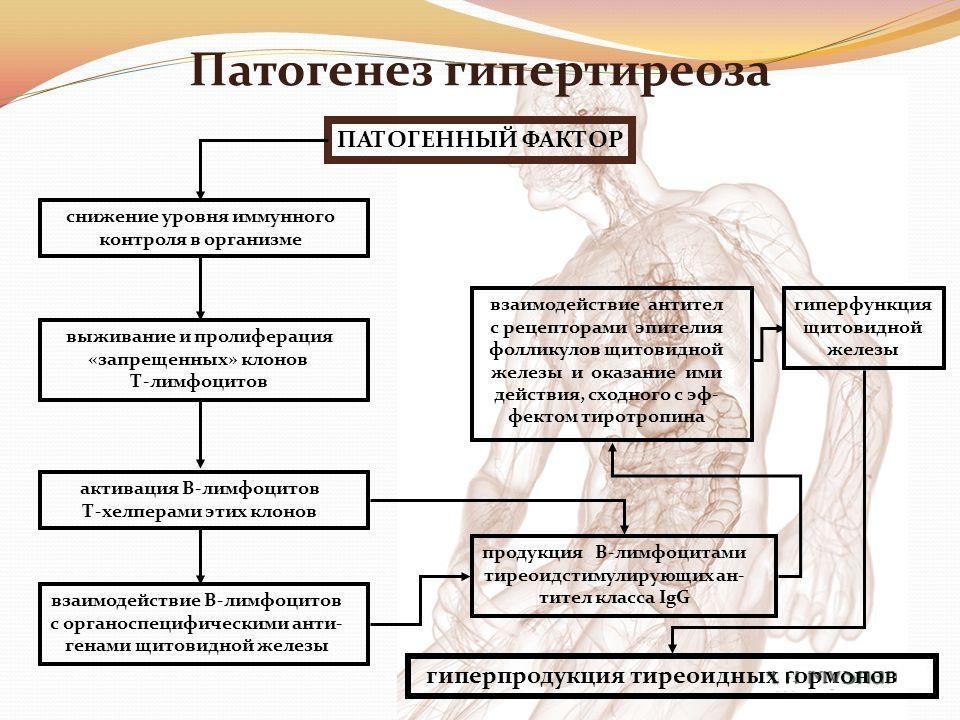 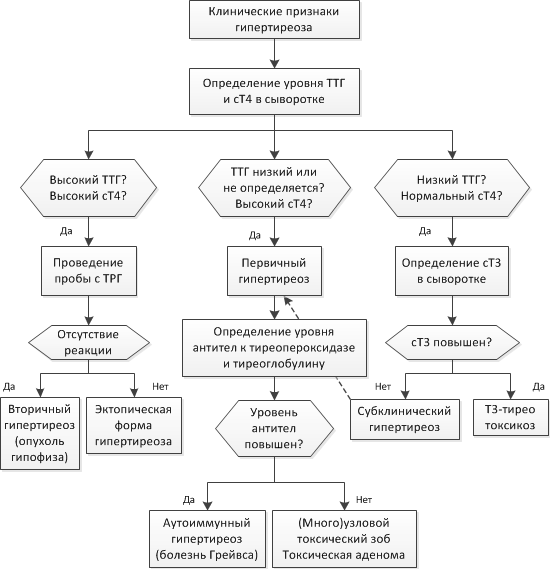 Основные симптомы гипертиреоза 1.Гормоны - при первичном - понижение ТТГ, увеличены Т4, Т3, часто и захват йода тиреоцитами. 2. ЦНС - психоэмоциональная лабильность, бессонница, повышение интеллекта, нервная возбудимость, тревожность, речь ускорена. 3. Кожа и ее производные- теплая, тонкая, влажная, возрастные изменения замедлены, потливость, тонкие мягкие волосы, 4. Глаза, лицо - ретракция верхнего века, увеличение глазной щели, периорбитальный отек, блеск глаз, редкое мигание, гиперпигментация век. 5. Сердечно-сосудистая система - гипертензия, увеличение пульсовой разницы, тахикардия, тахиаритмия, сердечная недостаточность с высоким минутным объемом. Плохая переносимость жары. 6. Дыхательная система - одышка, снижение ЖЕЛ. 7. Кровь и кроветворение - ускорены эритропоэз и гемолиз, лейкоцитоз, гиперпротеинемия. 8. ЖКТ- повышение аппетита, ускорение перистальтики, поносы. Похудение. 9. Почки - полиурия, увеличение скорости фильтрации. 10.Репродуктивная система - дисменорея, олигоменорея, снижение фертильности, потенции. У лиц обоев полов конверсия андрогенов в эстрогены. 11. Метаболизм - повышен основной обмен, снижена толерантность перегревания, может быть гипергликемия, имеется гиперхолестеринемия, отрицательный азотистый баланс, увеличение потребности в витаминах и железе, потеря в весе. При повышении концентрации гормонов щитовидной железы появляются следующие признаки: снижение веса; учащенное сердцебиение; неустойчивое психическое состояние; дрожание пальцев рук; повышенная потливость; формирование зоба в области шеи; физическая слабость и высокая утомляемость. |
