Основы медицинской праткики. Тема 5. Тема 5 Терморегуляция. Теплообмен. Особенности терморегуляции у детей. Температурные шкалы. Терморегуляция
 Скачать 235.91 Kb. Скачать 235.91 Kb.
|
|
Регистрация результатов термометрии - Измеренную температуру тела необходимо зафиксировать в журнале учёта на посту медицинской сестры, а также в температурном листе истории болезни пациента Температурный лист Температурный лист – вид мед.документации, предназначенной для графической регистрации суточных колебаний температуры тела больного. Но в него заносят и другие показатели: частоту дыхания, пульс, величину АД, кол-во выпитой за туки жидкости и выделенной мочи и др. - Температурный лист начинают с ФИО больного, номера карты и номера палаты; ежедневно проставляется дата заполнения температурного листа в графе «дата» - В температурный лист, предназначенный для ежедневного контроля за состоянием больного, заносят данные термометрии, а также результаты измерения ЧДД, пульса и АД, массы тела (каждые 7-10 дней), количества выпитой за сутки жидкости и количества выделенной за сутки мочи (в миллилитрах), а также наличие стула (знаком «+»). - На температурном листе по оси абсцисс (по горизонтали) отмечают дни, каждый из которых разделён на два столбика - «у» (утро) и «в» (вечер). По оси ординат (по вертикали) имеется несколько шкал - для температурной кривой («Т»), кривой пульса («П») и АД («АД»). В шкале «Т» каждое деление сетки по оси ординат составляет 0,2 °С. Температуру тела отмечают точками (синим или чёрным цветом), после соединения которых прямыми линиями получается так называемая температурная кривая. Её тип имеет диагностическое значение при ряде заболеваний. Кроме графической регистрации температуры тела, на температурном листе строят кривые изменения пульса (отмечают красным цветом) и вертикальными столбиками красным цветом отображают АД. - У здорового человека температура тела может колебаться от 36 до 37 °С, причём утром она обычно ниже, вечером - выше. - Обычные физиологические колебания температуры тела в течение дня составляют 0,1-0,6 °С. - Возрастные особенности температуры - у детей она несколько выше, у пожилых и истощённых лиц отмечают снижение температуры тела, поэтому иногда даже тяжёлое воспалительное заболевание (например, воспаление лёгких) у таких больных может протекать с нормальной температурой тела. 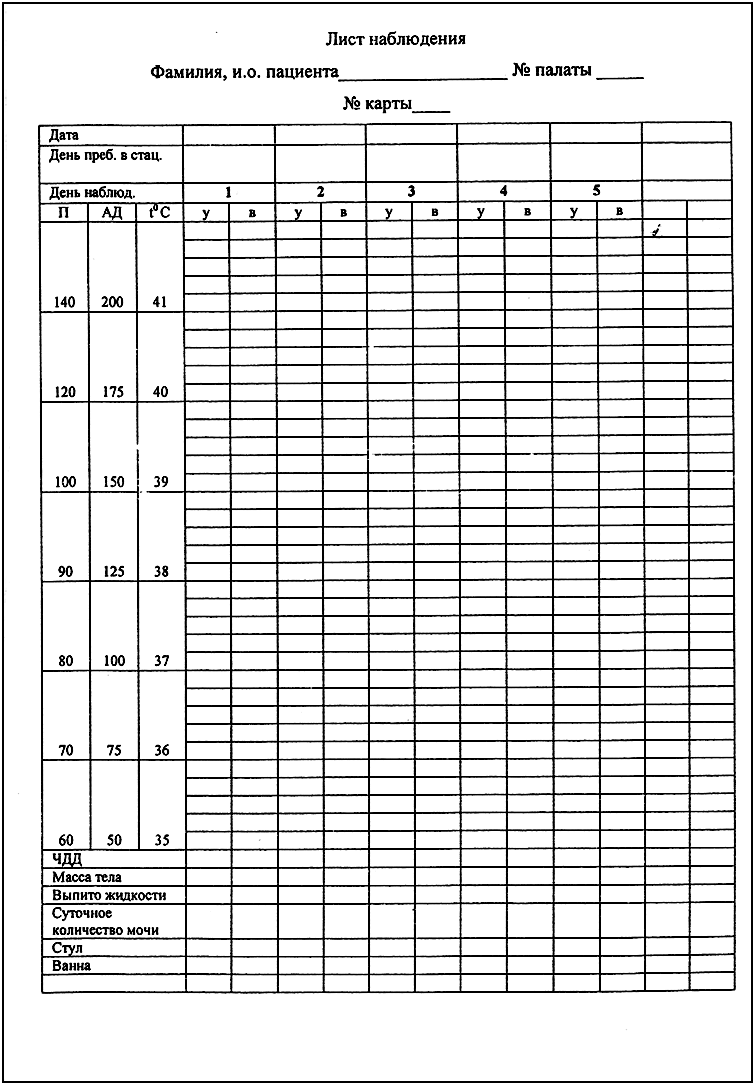 Ситуации, при которых возможно получение ошибочных термометрических данных, следующие • Медицинская сестра забыла встряхнуть термометр • У больного приложена грелка к руке, на которой измеряется температура тела • Измерение температуры тела проводилось у тяжелобольного, и он недостаточно плотно прижимал термометр к телу • Резервуар с ртутью находился вне подмышечной области • Симуляция больным повышенной температуры тела Характеристика температуры тела человека Температура тела - индикатор теплового состояния организма, регулируемого системой терморегуляции, состоящей из следующих элементов: • центры терморегуляции (головной мозг) • периферические терморецепторы (кожа, кровеносные сосуды) • центральные терморецепторы (гипоталамус) • эфферентные пути. Система терморегуляции обеспечивает функционирование процессов теплопродукции и теплоотдачи, благодаря чему у здорового человека поддерживается относительно постоянная температура тела. - Температура тела в норме составляет 36-37 °С - Суточные колебания обычно регистрируются в пределах 0,1-0,6 °С и не должны превышать 1 °С - Максимальную температуру тела отмечают вечером (в 17-21 ч), минимальную - утром (в 3-6 ч) В ряде случаев у здорового человека отмечается незначительное повышение температуры: • при интенсивной физической нагрузке • после приёма пищи • при сильном эмоциональном напряжении • у женщин в период овуляции (повышение на 0,6-0,8 °С) • в жаркую погоду (на 0,1-0,5 °С выше, чем зимой). !!! У детей обычно температура тела выше, чем у взрослого человека; у лиц пожилого и старческого возраста температура тела несколько снижается. !!! Летальная максимальная температура тела составляет 43 °С, летальная минимальная температура - 15-23 °С. Лихорадка. Типы лихорадок в зависимости от величины температуры тела. Типы температурных кривых. Типы лихорадки по длительности Лихорадка Лихорадка- защитно-приспособительная реакция организма, возникающая в ответ на действие патогенных раздражителей и выражающаяся в перестройке терморегуляции с целью поддержания более высокого, чем в норме, уровня теплосодержания и температуры тела. - лихорадка - повышение температуры тела более 37 °С - возникает в результате воздействия на организм различных биологически активных веществ - так называемых пирогенов: чужеродные белки (микробы, их токсины, сыворотки, вакцины), продукты распада тканей при травме, ожоге, воспалительном процессе, ряд лекарственных веществ и др. - повышение температуры тела на 1 °С сопровождается увеличением ЧДД на 4 дыхательных движения в минуту и учащением пульса на 8-10 в минуту (у взрослых) и до 20 в минуту( у детей) - в основе повышения температуры лежат изменения терморегуляции, связанные со сдвигами в обмене веществ (накоплением пирогенов). Чаще всего лихорадка возникает при инфекционных заболеваниях, но повышение температуры может иметь и чисто неврогенное происхождение (в этом случае повышение температуры тела не связано с накоплением пирогенов). Очень опасной (смертельной) может быть генетически обусловленная гиперергическая реакция детей на наркоз. Типы лихорадок в зависимости от величины температуры тела По высоте (степени) подъёма температуры тела различают следующие лихорадки: • Субфебрильная - температура тела 37-38 °С; обычно связана с консервацией тепла и задержкой его в организме в результате снижения теплоотдачи независимо от наличия или отсутствия воспалительных очагов инфекции • Умеренная (фебрильная) - температура тела 38-39 °С • Высокая (пиретическая) - температура тела 39-41 "С • Чрезмерная (гиперпиретическая) - температура тела более 41 °С. Гиперпиретическая лихорадка опасна для жизни, особенно у детей. !!!Гипотермией называют температуру ниже 36 "С. Типы температурных кривых По характеру колебаний температуры тела в течение суток (иногда и более продолжительного периода) различают следующие типы лихорадок (типы температурных кривых): Постоянная лихорадка: колебания температуры тела в течение суток не превышают 1 °С, обычно в пределах 38-39 °С Такая лихорадка характерна для острых инфекционных болезней. При пневмонии, острых респираторных вирусных инфекциях температура тела достигает высоких значений быстро - за несколько часов, при тифах - постепенно, за несколько дней: при сыпном тифе - за 2-3 дня, при брюшном тифе - за 3-6 дней. Ремиттирующая, или послабляющая, лихорадка: длительная лихорадка с суточными колебаниями температуры тела в 1-2 °С без снижения до нормального уровня. Она характерна для многих инфекций, очаговой пневмонии, плеврита, гнойных заболеваний. Гектическая, или истощающая лихорадка: суточные колебания температуры тела очень выражены (3-5 °С) с падением до нормальных или субнормальных значений. Подобные колебания температуры тела могут происходить несколько раз в сутки. Гектическая лихорадка характерна для сепсиса, абсцессов - гнойников (например, лёгких и других органов), милиарного туберкулёза. 4. Интермиттирующая, или перемежающаяся лихорадка: температура тела быстро повышается до 39-40 °С и в течение нескольких часов (т.е. быстро) снижается до нормы. Через 1 или 3 дня подъём температуры тела повторяется. Таким образом, происходит более или менее правильная смена высокой и нормальной температуры тела в течение нескольких дней. Этот тип температурной кривой характерен для малярии и так называемой средиземноморской лихорадки (периодической болезни). 5.Возвратная лихорадка: в отличие от перемежающейся лихорадки, быстро повысившаяся температура тела сохраняется на повышенном уровне в течение нескольких дней, потом временно снижается до нормы с последующим новым повышением, и так многократно. Такая лихорадка характерна для возвратного тифа. 6. Извращённая лихорадка: при такой лихорадке утренняя температура тела выше вечерней. Эта разновидность температурной кривой характерна для туберкулёза. 7. Неправильная лихорадка: лихорадка неопределённой длительности с неправильными и разнообразными суточными колебаниями Она характерна для гриппа, ревматизма. 8. Волнообразная лихорадка: отмечают смену периодов постепенного (за несколько дней) нарастания температуры тела и постепенного же её снижения. Такая лихорадка характерна для бруцеллёза. Типы лихорадки по длительности 1. Мимолётная - до 2 ч. 2. Острая - до 15 сут. 3. Подострая - до 45 сут. 4. Хроническая - свыше 45 сут. Стадии лихорадки. Особенности ухода за лихорадящими больными. Помощь при критическом снижении температуры Стадии лихорадки В развитии лихорадки выделяют три стадии 1. Стадия подъёма температуры тела: преобладают процессы теплообразования, а теплоотдача снижается. Больной в этот период мёрзнет, испытывает озноб, головную боль, чувство «ломоты» в суставах и мышцах; могут появиться побледнение и синюшность конечностей. 2. Стадия постоянно высокой температуры тела: характерно относительное постоянство температуры тела с поддержанием её на высоком уровне (процессы теплоотдачи и теплообразования уравновешиваются). Больной жалуется на чувство жара, головную боль, сухость во рту, беспокоен; возможно затемнение сознания. Нередко развиваются учащение дыхания (тахипноэ), частое сердцебиение (тахикардия) и понижение АД (артериальная гипотензия). 3. Стадия падения температуры тела: при снижении температуры тела преобладают процессы теплоотдачи. В зависимости от характера снижения температуры тела различают лизис - медленное падение температуры тела в течение нескольких суток и кризис - быстрое падение температуры тела в течение 5-8 ч. Кризис опасен возможностью развития острой сосудистой недостаточности. Особенности ухода за лихорадящими больными В первый период лихорадки необходимо «согреть» больного, во второй период лихорадки следует «охладить» больного, а в третий период необходимо предупредить падение АД и сердечно-сосудистые осложнения. Первый период лихорадки При резком и внезапном повышении температуры тела больной ощущает озноб, боль в мышцах, головную боль, не может согреться. Медицинская сестра должна уложить больного в постель, хорошо укрыть его тёплым одеялом, к ногам положить грелку; следует обеспечить больному обильное горячее питьё (чай, настой шиповника и др.); необходимо контролировать физиологические отправления, не допускать сквозняков, обеспечить постоянное наблюдение за больным. Второй период лихорадки При постоянно высокой температуре тела больного беспокоит чувство жара; могут наступить так называемые ирритативные расстройства сознания, обусловленные выраженным возбуждением ЦНС, - проявления интоксикационного делирия: ощущение нереальности происходящего, галлюцинации, психомоторное возбуждение (бред; больной «мечется» в постели). Необходимо накрыть больного лёгкой простынёй, на лоб положить холодный компресс или подвесить над головой пузырь со льдом При гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин, регулярно их меняя). Ротовую полость следует периодически обрабатывать слабым раствором соды, губы - вазелиновым маслом. Необходимо обеспечить больному обильное прохладное питьё (настой шиповника, соки, морсы и др.). Питание проводят по диете № 13 (Задача диеты повысить сопротивляемость организма инфекции и снизить её влияние, восстановить силы пациента и обеспечить питание при постельном режиме или в период лихорадки. Стол №13 составлен таким образом, чтобы не нагружать пищеварительную систему, но обеспечить пациента всеми необходимыми веществами) Следует контролировать АД, пульс. Необходимо следить за физиологическими отправлениями, подкладывать судно, мочеприёмник. Обязательно проведение профилактики пролежней. Необходимы обеспечение постоянного наблюдения за лихорадящим пациентом, строгое соблюдение постельного режима. Третья стадия лихорадки Снижение температуры тела может быть постепенным (литическим) или быстрым (критическим) Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность). Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт. ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса При критическом падении температуры тела медицинская сестра должна срочно позвать врача, приподнять ножной конец кровати и убрать подушку из-под головы, хорошо укрыть больного одеялами, к рукам и ногам пациента приложить грелки, дать увлажнённый кислород, следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто), контролировать АД, пульс. Помощь при критическом снижении температуры 1. СРОЧНО всеми доступными способами сообщите о случившемся врачу, организуйте оказание помощи пациенту. 2. Ни в коем случае НЕ ОСТАВЛЯЙТЕ пациента одного. 3. БЫСТРО уберите у него из-под головы подушку, приподнимите ножную часть кровати на 20 градусов или используйте подручные средства (одеяла, подушки и др.). 4. Положение пациента должно быть ГОРИЗОНТАЛЬНЫМ, с ПРИПОДНЯТЫМИ ногами. 5. К рукам и ногам пациента приложите грелки, обернутые полотенцем. 6. Используйте увлажненный водой кислород. 7. Контролируйте гемодинамические показатели. 8. Правильно доложите лечащему или дежурному врачу о состоянии пациента. 9. Выполните назначения врача. 10. После выведения пациента из данного состояния вытрите его насухо, смените влажное нательное и постельное белье. 11. Обеспечьте дальнейший уход за пациентом (горячий сладкий чай и т.д.). 12. Контролируйте назначенный врачом режим двигательной активности пациента. 13. Обеспечьте наблюдение дежурного мед. персонала в течение суток. 14. Создайте пациенту условия для продолжительного глубокого сна. ПОМНИТЕ! - КАК ПРАВИЛО, ПОСЛЕ ПАДЕНИЯ ТЕМПЕРАТУРЫ ПАЦИЕНТ ЗАСЫПАЕТ БЫСТРО, и будить его для кормления и т.д. НЕ СТОИТ! - ПАЦИЕНТА НЕОБХОДИМО БУДИТЬ ТОЛЬКО ДЛЯ ПРИЕМА МЕДИКАМЕНТОЗНЫХ СРЕДСТВ - Температуру измеряют термометром, который называется МАКСИМАЛЬНЫМ: поднявшись до высшего показателя, столбик ртути или спирта не может снизиться, для этого термометр необходимо встряхнуть до отметки 35 градусов. Причины гипотермии. Особенности ухода у пациентов с гипотермией Гипотермия- типовая форма расстройства теплового обмена - возникает в результате действия на организм низкой температуры внешней среды и значительного снижения теплопродукции. Гипотермия характеризуется нарушением (срывом) механизмов теплорегуляции и проявляется снижением температуры тела ниже нормы. Причины развития ♦ Низкая температура внешней среды - наиболее частая причина гипотермии. Развитие гипотермии возможно не только при отрицательной (ниже 0 °C), но и при положительной внешней температуре. Показано, что снижение температуры тела (в прямой кишке) до 25 °C уже опасно для жизни; до 17-18 °C - обычно смертельно. ♦ Обширные параличи мышц или уменьшение их массы (например, при их гипотрофии или дистрофии). ♦ Нарушение обмена веществ и снижение эффективности экзотермических процессов метаболизма. Такие состояния могут развиваться при надпочечниковой недостаточности, ведущей к дефициту в организме катехоламинов; при выраженных гипотиреоидных состояниях; при травмах и дистрофических процессах в центрах симпатической нервной системы. ♦ Крайняя степень истощения организма Особенности ухода у пациентов с гипотермией Наверное, их надо согревать. Даем теплое щелочное питье, укрываем одеялом Техника дезактивации ртути. Укладка для проведения демеркуризации Техника дезактивации ртути, демеркуризация |
