Лекция 23 СУ при повреждениях и заболеваниях прямой кишки. Тема Сестринский уход при повреждениях и заболеваниях прямой кишки
 Скачать 158.87 Kb. Скачать 158.87 Kb.
|
Тема: Сестринский уход при повреждениях и заболеваниях прямой кишки.Студент должен знать: - причины, клинические проявления, возможные осложнения, методы диагностики проблем пациента при повреждениях и заболеваниях прямой кишки, организацию и оказание сестринской помощи Мотивация темы. Колопроктология – отрасль медицины, которая изучает структуру и функцию прямой кишки в физиологических и патологических условиях, причем в современном понимании к проктологическим заболеваниям относят хирургическую патологию. В связи с тесными функционально-морфологическими отношениями прямой кишки с остальными отделами толстой кишки, в первую очередь – с сигмовидной, с одной стороны, а с другой стороны, - с окружающими прямую кишку фасциально-клеточными пространствами и мышцами таза и промежности, последние также являются предметом изучения проктологии. Проктология выделилась из хирургии в самостоятельную специальность, однако это разделение не абсолютно: некоторые заболевания (преимущественно пороки развития) лечат детские хирурги, другие болезни (неспецифический язвенный колит и ряд других) на определенных стадиях подлежат компетенции терапевтов (гастроэнтерологов, инфекционистов) и лишь на финале переходят к проктологам, в ряде ситуаций (травмы промежности и прямой кишки, опухоли прямой и ободочной кишок) больные попадают или в руки хирурга общего профиля (травматолога, онколога), или проктолога. Нередко это определяется сложившейся ситуацией, наличием подготовленных кадров проктологов. На основании многочисленных данных проктологические заболевания несколько чаще встречаются у женщин, чем у мужчин (соотношение 1,5:1), причем в пожилом возрасте это соотношение выравнивается. Заболеваемость у взрослых значительно выше, чем у детей. По частоте отдельных нозологических форм среди всех проктологических болезней на первом месте находится геморрой (39%); затем следует анальные трещины и эпителиальный копчиковый ход, включая его воспаления и нагноения (15,5%); колит и проктосигмоидит (15%); парапроктит (10%); доброкачественные опухоли (6,7%); злокачественные опухоли (0,3%); на другие заболевания приходится менее 14% случаев. При сравнительно низком удельном весе злокачественных опухолей обращает на себя внимание частота предраковых заболеваний, составляющих, по сводным данным различных авторов, до 40-45%. Большинство исследователей отмечает также, что за последние 25-30 лет частота рака прямой кишки возросла в 1,5-2 раза. Считают, что это результат не только лучшего качества диагностики (внедрение современных рентгено – и радиологических методов исследования, фиброколоноскопии и др.), но и появление истинного увеличения частоты заболеваемости раком, которое отражает рост проктологической заболеваемости в целом. Гиподинамия, повышение удельного веса сидячей работы в сочетании с ежедневным многочасовым сидением у телевизора, компьютера, высококалорийная рафинированная пища – вот лишь некоторые факторы, которые порождены цивилизацией и способствуют увеличению частоты заболеваний прямой кишки. Всё это указывает на возрастающее значение проктологических заболеваний в патологии человека и необходимость улучшения подготовки специалистов колопроктологов. План лекции. - причины, клинические проявления, возможные осложнения, методы диагностики проблем пациента, организация и оказание сестринской помощи с повреждениями и заболеваниями прямой кишки. Методы исследования прямой кишки: наружный визуальный осмотр; пальцевое исследование; осмотр ректальным зеркалом; ректороманоскопия, аноскопия, ректоскопия. Подготовка к обследованиям: за три дня диета без клетчатки, за сутки – прием слабительных. Тщательно освобождается кишечник: на ночь ставят очистительные клизмы до чистых промывных вод. Кишечник освободить от промывных вод. Или пациент принимает специальные лекарства для освобождения кишечника от каловых масс. ЗАБОЛЕВАНИЯ ПРЯМОЙ КИШКИГЕМОРРОЙ – гипертрофия кавернозных телец в стенке прямой кишки (в зоне 3, 7, 11 часов). Различают: наружный, внутренний; первичный, вторичный.  Геморрой Способствующие факторы: первичного – длительная работа в положении стоя или сидя, тяжелый физический труд, злоупотребление алкоголем и острой пищей; вторичного – запоры, беременность, опухоли органов малого таза. Настоящие проблемы Зуд в анальной области, боль, кровотечение при акте дефекации, чувство полноты и дискомфорта в прямой кишке. Потенциальные кровотечение в результате разрыва стенки узла, кровь выделяется в конце дефекации, может привести к анемизации пациента; тромбоз; выпадение узлов и их ущемление. Тромбоз геморроидального узла чаще возникает после погрешности в диете, физической нагрузке. Настоящие проблемы Резкая боль в области заднего прохода, усиливающаяся при дефекации, физической нагрузке, кашле, ходьбе, сидении; ощущение инородного тела, выделение из ануса слизи, мацерация вокруг заднего прохода, зуд, при осмотре виден синюшного цвета узел, отечный, плотный, болезненный при пальпации. УЩЕМЛЕНИЕ ГЕМОРРОИДАЛЬНЫХ УЗЛОВ. Геморроидальные узлы выпадают и ущемляются в анальном отверстии, вторично возникает тромбоз ущемленных узлов и их некроз. Настоящие проблемы Резкая, распирающая боль в области заднего прохода, ощущение инородного тела, при осмотре видны выпавшие темно-синюшного, вплоть до черного цвета геморроидальные узлы. При некрозе слизистой оболочки возможно кровотечение. ЛЕЧЕНИЕКОНСЕРВАТИВНОЕ: вне обострения – устранение способствующих факторов: диета, ограничение тяжелой физической нагрузки, нормализация стула, соблюдение личной гигиены; при обострении – физиолечение, местно мазевые повязки (синтомициновая эмульсия, ауробин), свечи с новокаином, анестезином, при кровотечении – гемостатические средства, свечи с адреналином, прохладные ванночки с перманганатом калия. При ущемлении и выраженном тромбозе вправлять узлы нельзя, чтобы не вызвать восходящий тромбоз. ОПЕРАТИВНОЕ. Показания: при частых кровотечениях, ведущих к анемии; повторные воспаления; неэффективное консервативное лечение. Операция заключается в иссечении геморроидальных узлов – геморроидэктомия. ПОДГОТОВКА К ОПЕРАЦИИ.За три дня до операции бесшлаковая диета, на ночь и утром очистительные клизмы до чистых вод. УХОД ПОСЛЕ ОПЕРАЦИИ. Операция заканчивается введением в прямую кишку мазевых тампонов и газоотводной трубки, на постель необходимо постелить клеенку. Искусственно задерживают стул – жидкая пища, без хлеба, клетчатки. Трубку удаляют на вторые сутки, на третьи – делают перевязку, проводят смену тампонов. Перевязка очень болезненна. За 30-40 минут вводят обезболивающие. Перевязку делают после сидячей ванны с раствором перманганата калия, чтобы менее травматично отошли тампоны. Для улучшения акта дефекации дают слабительные. АНАЛЬНАЯ ТРЕЩИНА – линейный дефект кожи в области переходной складки и слизистой оболочки прямой кишки в зоне анального канала (чаще на 6ч по циферблату). Причины: запоры, поносы, механическая травма, грибковые заболевания кожи вокруг ануса, мочеполовые инфекции, паразитарные заболевания кишечника.  Анальная трещина Настоящие проблемы Резкая, жгучая боль при дефекации, длится от нескольких минут до нескольких часов после дефекации, на каловых массах кровь с одной стороны, кал имеет ленточный вид из-за спазма сфинктера, выделение гноя. Трещина видна при наружном осмотре, пальпация ее очень болезненна. Лечение. Консервативное – диета, нормализация стула, свечи, мазевые тампоны, восходящий душ, ванночки, лекарственные микроклизмы, спирт-новокаиновые блокады под основание трещины, насильственное расширение сфинктера. Оперативное – иссечение трещины. Уход после операции: мазевые повязки, ванночки, задержка стула в течение 4-5 дней, затем прием слабительных. ПАРАПРОКТИТ – воспаление околопрямокишечной клетчатки, микробы попадают в параректальную клетчатку из анальных желез, открывающихся в анальные ооооооооооо. ОСТРЫЙ – по локализации различают: подслизистый, подкожный, ишиоректальный (седалищно-прямокишечный), пельвиоректальный (тазово-прямокишечный), ретроректальный. 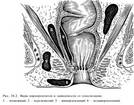 Расположение гнойников 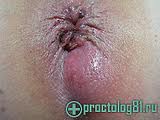 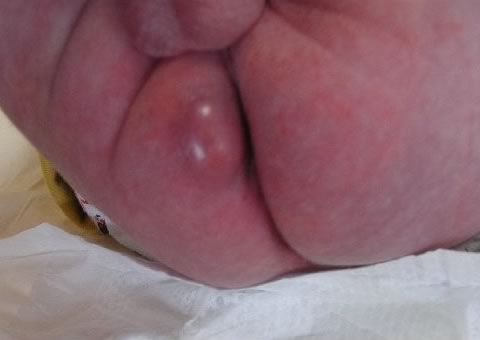 Парапроктит ПарапроктитНастоящие проблемы Боль в области прямой кишки или промежности, отек в анальной области, паховый лимфаденит, повышение температуры. По мере скопления гноя боль усиливается, становится пульсирующей, у пациента выраженная интоксикация. Лечение. А) Консервативное в стадии инфильтрации – физиолечение, антибиотики, мазевые повязки, свечи. Б) Оперативное – вскрытие и дренирование гнойника, ликвидация входных ворот инфекции под наркозом. ХРОНИЧЕСКИЙ – развивается вследствие перенесенного острого парапроктита и проявляется наличием свища прямой кишки, с гнойным или каловым отделяемым, выхождением газов, мацерацией кожи. СВИЩ может быть: I. полный – имеет два или более отверстий: внутреннее – на стенке прямой кишки и наружное – на коже промежности; неполный – имеет одно отверстие на стенке прямой кишки, слепо заканчиваясь в параректальной клетчатке (внутренний свищ). II. По отношению к волокнам сфинктера: интрасфинктерный – свищевой канал полностью находится кнутри от сфинктера; транссфинктерный – часть свищевого канала проходит через сфинктер, часть – расположена в клетчатке; экстрасфинктерный – свищевой канал проходит в клетчаточных пространствах таза и открывается на коже промежности, минуя сфинктер.  Параректальный свищ Лечение. Консервативное – сидячие ванны после дефекации, санация свища – промывание антисептическими растворами, введение в свищевой ход антибиотиков, микроклизмы с облепиховым маслом, колларголом. Консервативное лечение редко приводит к выздоровлению. Оперативное – иссечение свища. Для выбора метода операции проводят зондирование свищевого хода, фистулографию, аноскопию. РАК ПРЯМОЙ КИШКИ. В возникновении рака большая роль принадлежит предраковым заболеваниям, к которым относят полипы, неспецифический язвенный колит, хронический парапроктит. Болеют в возрасте 40-60 лет. Различают рак прямой кишки: По локализации – в анальном отделе, в нежнеампулярном, среднеампулярном, верхнеампулярном, ректосигмоидном отделах. По типу роста: эндофитный, экзофитный, смешанный. Настоящие проблемы неприятная, тупая или тянущая боль в области крестца, заднего прохода при прохождении кала; выделение с калом крови, часто с примесью слизи и гноя. Эти выделения появляются впереди каловых масс; при сужении прямой кишки опухолью, появляется деформация каловых масс (лентовидный стул); развиваются стойкие запоры, сменяющиеся поносами, чувство неполного опорожнения кишечника; в поздних стадиях появляется механическое препятствие для опорожнения кишечника – появляются ложные позывы, развивается картина острой кишечной непроходимости; при распаде опухоли – обильные кровянисто-слизисто-гнойные выделения со зловонным запахом. Лечение. Оперативное. радикальное – с восстановлением кишечного тракта и без восстановления – экстирпация, резекция прямой кишки; паллиативное: а) электрокоагуляция кровоточащих распадающихся опухолей; б) наложение противоестественного заднего прохода – колостомы. Лучевая терапия, химиотерапия. Уход за колостомой – обработка антисептиками, пастой Лассара, наложение многослойных повязоз, пользование калоприемником. ВЫПАДЕНИЕ ПРЯМОЙ КИШКИ – выхождение кишки наружу за пределы заднего прохода. Чаще встречается в пожилом и старческом возрасте. Предрасполагающие причины: анатомические особенности строения дистального отдела толстой кишки, атония мышц промежности, сфинктера. Производящие причины: поносы, запоры, тяжелый физический труд, многократные роды, травмы живота, двух- или многомоментный акт дефекации. Анатомически различают выпадение: заднего прохода; прямой кишки; заднего прохода и прямой кишки; инвагинированного участка толстой кишки. 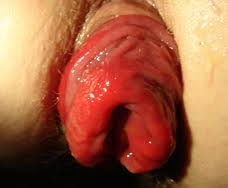 Выпадение прямой кишки Настоящие проблемы Жалобы на выхождение прямой кишки наружу во время дефекации или при физической нагрузке, кашле, чихании, смехе. В запущенных случаях кишка постоянно находится в области промежности, боль носит тупой характер, иногда кровотечение, если есть геморрой, полипы, трещины. Для диагностики надо попросить пациента потужиться в положении сидя на корточках. Выделяют стадии выпадения прямой кишки: I. Выпадение кишки лишь во время дефекации, затем кишка самостоятельно выправляется; 2. Кишка выпадает при физической нагрузке, самостоятельно не вправляется, пациенты вправляют кишку:втягиванием при глубоком вдохе в коленно-локтевом положении или наклонившись вперед; рукой; сведением двумя руками ягодичных мышц. 3. Выпадение кишки при незначительной физической нагрузке, ходьбе, вертикальном положении тела. После вправления кишка вновь довольно быстро выпадает. Выпадать может только слизистая оболочка или все слои прямой кишки. Происходит недержание газов, кала.Лечение. Консервативное – восходящий душ, обмывание области заднего прохода после дефекации под струей холодной воды, укрепление мышц промежности. Оперативное – ректопексия – фиксация стенки прямой кишки к передней продольной связке позвоночника в области крестцовых позвонков. ТРАВМЫ ПРЯМОЙ КИШКИ. Причины – в результате повреждения различными предметами при падении на них, при переломах костей таза, огнестрельных ранениях, медицинских манипуляциях, родовой травме, операциях на органах таза. Виды повреждений: внутрибрюшные; внебрюшные. Настоящие проблемы Боль, кровотечение, выхождение кала за пределы кишки в параректальную клетчатку или в брюшную полость. Лечение. Оперативное: ушивание дефекта в стенке кишки, дренирование тазовой клетчатки; наложение разгрузочной колостомы. |
