С Н Попова Физ.реабилитация. Учебник для студентов высших учебных заведений
 Скачать 2.45 Mb. Скачать 2.45 Mb.
|
|
Для восстановления сократительной способности мышц бедра проводится их электростимуляция и ручной массаж курсами по 10 процедур с недельными перерывами на протяжении всего второго периода. Занятия в зале ЛФК для спортсменов проводятся 2 раза в день по 1—1,5 ч, где они выполняют общеразвивающие и силовые упражнения достаточно большой интенсивности (пульс до 140—150 уд/мин), целью которых является восстановление общей работоспособности. Для борьбы с разгибательной контрактурой КС используются упражнения маятникообразного характера, легкие пассивно-активные упражнения, укладки на сги- 133 бание КС с грузом 3—5 кг в сочетании с тепловыми процедурами. Продолжают использоваться изометрические напряжения, которые постепенно заменяются динамическими движениями с отягощениями. Тренировку на велотренажере начинают, когда достигнутый максимум активных движений в КС превышает «рабочую» амплитуду движений при велоэргометрии (сгибание — 75°, разгибание — 175°). Длительность и мощность тренировок на велотренажере постепенно увеличивают от 3—5 до 20—25 мин и от 50—75 Вт до 150—200 Вт. На протяжении всего второго периода сохраняются тренировки в бассейне длительностью до 45 мин. При быстром плавании кролем и брассом к концу периода начинают применять ласты, выполняются различные упражнения и ходьба в бассейне. Третий период реабилитации (тренировочно-восстановительный) — от 2—2,5 месяца до 4—5 месяцев после операции). Задачи реабилитации на этом этапе — адаптация к медленному бегу, восстановление максимальной силы мышц бедра, частичное восстановление специфических двигательных навыков спортсмена. Методика занятий принципиально не отличается от той, которая выше приводилась для третьего периода реабилитации после оперативного лечения привычного вывиха плеча. В этот период используется также ручной и вибрационный массаж и электростимуляция мышц, физиотерапия — для восстановления трофики КС (магнитотерапия, сероводородные и родоновые ванны и др.), а также для купирования перегрузочных осложнений (фонофарез с гидрокортизоном, анальгином и др.). Начиная со 2-го месяца после операции спортсмен тренируется в быстрой ходьбе. За 1—2 недели дистанция ходьбы увеличивается до 5 км. Затем включается в тренировки медленный бег. Длительность медленного бега в течение 7—10 дней с 1—2 мин доводится до 10—15 мин, постепенно повышается скорость бега. Признаками хорошего клинико-функционального восстановления является выполнение следующих двигательных тестов: Приседания с полной амплитудой. Ходьба в полном приседе («гусиная ходьба»). 134 Приседания на оперированной ноге (75 % от количества при седаний на здоровой ноге признается хорошим результа том). Бег в течение 30 мин, не вызывающий болей и синовита. Способность выполнять имитационные и специальные под готовительные упражнения. 2.3.6. Повреждения голеностопного сустава Наиболее частой травмой в области голеностопного сустава является перелом лодыжки и повреждение сухожильно-связочного аппарата. Различают супинационные переломы одной или обеих лодыжек и пронационные переломы, нередко сочетающиеся с переломом переднего или заднего края большебер-цовой кости. Изолированные переломы внутренней или наружной лодыжки без смещения лечат гипсовой повязкой, наложенной до КС на 3—4 недели, при переломах со смещением и вывихом стопы иммобилизация осуществляется 6—8 недель. Более сложные переломы лодыжек, сочетающиеся с отрывом заднего края большеберцовой кости, иммобилизуются на 10— 12 недель. Если не удается сопоставить отломки ручным способом, производят остеосинтез спицами, а разрыв дистального сочленения костей голени устраняется с помощью «болта-стяжки». Реабилитация осуществляется в 3 периода. Особенности ее следующие. В первый период дозированную нагрузку на поврежденную конечность при изолированных переломах лодыжек без смещения разрешают через неделю, а при переломах со смещением — через 2. В случае оперативного сопоставления отломков с фиксацией металлическими конструкциями не раньше чем через 3 недели, а при отрыве заднего края больше-берцовой кости — через 6—8 недель. С целью щажения поврежденной конечности и вместе с тем для обеспечения нагрузки на больную ногу в гипсовую повязку вмонтируют металлическое стремя. Во второй период для повышения эффективности восстановления функции голеностопного сустава применяют упражнения с опорой стопы на качалку, перекатывание цилиндра или гимнастической палки, тренировки на велотренажере, работу 135 на ножной швейной машине, и др. Целесообразно проводить тренировки в бассейне. В это время больной сначала передвигается с помощью костылей, а затем с палкой, важно следить за правильным выполнением всех элементов ходьбы. В третий период, когда амплитуда движений и состояния нервно-мышечного аппарата в области голеностопного сустава восстановлены, в тренировку включается ходьба, а затем подскоки, прыжки и бег. Необходимо фиксировать сустав эластическим бинтом, носить обувь со стелькой-супинатором для профилактики плоскостопия. 2.4. ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ ПЕРЕЛОМАХ ПОЗВОНОЧНИКА И ТАЗА 2.4.1. Переломы позвоночника В анатомическом отношении позвоночник представляет собой сложный костно-суставной аппарат, являющийся основ-яой осью тела человека. Он состоит из отдельных позвонков, межпозвонковых дисков и хорошо развитого связочно-мышеч-яого аппарата. Позвоночный столб обладает большой прочностью, упругостью, подвижностью и переносит значительные статические и динамические нагрузки. Можно выделить следующие функции позвоночного столба: костный футляр для спинного мозга, орган опоры и движения, рессорная функция, обусловленная наличием межпозвонковых дисков и физиологических кривизн позвоночника, которые предохраняют тела позвонков, головной мозг, внутренние органы от чрезмерных компрессионных воздействий, резких сотрясений и толчков. Повреждения позвоночника бывают в шейном, грудном, пояс-яичном и крестцовом отделах. Их подразделяют согласно следующей классификации. В зависимости от состояния нервной системы: с повреждением спинного мозга; без повреждения спинного мозга. В настоящей главе будут рассматриваться только вторые1. В зависимости от локализации повреждения: переломы остистых и поперечных отростков, переломы дужек позвонков; переломы тел (компрессионные) позвонков; вывих и подвывих позвонков; растяжения и разрывы связок; — повреждения межпозвонковых дисков. Повреждения позвоночника могут быть множественными (переломы нескольких позвонков) и комбинированные (переломы позвонков сочетаются с переломами других костей скелета). Изолированные вывихи и переломо-вывихи возникают, как правило, в шейной части позвоночника, так как она наиболее подвижна. Переломы остистых отростков встречаются в шейном, грудном и поясничном отделах позвоночника. Значительного смещения, как правило, не наблюдается. Переломы сопровождаются сильными болями в месте травмы, особенно при поворотах головы, шейной локализации, в позвоночнике и попытках наклониться вперед. Лечение начинается с местной анестезии перелома 1 %-ным раствором новокаина в количестве 3—5 см3 (на один позвонок) и иммобилизации на жесткой кровати в течение 10—14 дней, при переломе в шейном отделе накладывается ватно-марлевый ошейник на 3—4 недели. К физической работе такие больные могут приступать через 2—2,5 месяца после повреждения. Переломы поперечных отростков, как правило, встречаются в поясничном отделе и часто сопровождаются переломом XII ребра, потому что квадратная мышца поясницы начинается от гребешка подвздошной кости и прикрепляется к XII ребру и к поперечным отросткам четырех верхних поясничных позвонков. Внезапное резкое сокращение этих мышц вызывает перелом поперечных отростков. Переломы могут быть односторонние и двухсторонние. В окружающих мягких тканях поясничной области образуется большая гематома, мышцы, фасции, апоневроз надорваны, сосуды повреждены, чувствительные нервы, проходящие в этой области, растянуты или надорваны. Сразу после травмы такие больные стараются держаться очень прямо, так как попытки согнуться в сторону повреждения вы- 136 137 зывают сильные боли. При пальпации определяется резкая болезненность в области поперечных отростков. Лечение начинается с обезболивания переломов (10 мл 0,5— 1 %-ного раствора новокаина), а затем осуществляется иммобилизация больного на кровати со щитом до исчезновения острых болей. Анестезию повторяют в течение 6—7 дней. Переломы с небольшим смещением срастаются. Трудоспособность больных восстанавливается через 3—6 недель. Чаще всего при подобных травмах возникают компрессионные переломы тел позвонков, обычно в нижнем шейном, нижнем грудном и верхнем поясничном отделах, т.е. в тех местах, где более подвижная часть позвоночника переходит в менее подвижную. Такие повреждения позвоночника вызывают падение с высоты на голову, ягодицы, ноги; резкое чрезмерное сгибание или разгибание позвоночника — при обвалах, падениях тяжелого предмета, при автомобильных авариях (удар сзади) и др.; действие вращающей силы; чрезмерное внезапное напряжение мышц, прикрепляющихся к остистым или поперечным отросткам; действие прямой травмы (удара). О степени компрессии тела позвонков судят по рентгенограмме. Определяется степень снижения (на 1/4, на 1/3, на 1/2) высоты тела поврежденного позвонка по отношению к выше- и нижележащим позвонкам (рис. 14).  Рис. 14. Компрессионный перелом позвоночника Лечение компрессионных переломов может осуществляться длительным вытяжением методом одномоментной или постепенной реклинации позвоночного столба с последующим наложением гипсового корсета; комбинированным методом (вытяжение и гипсовая иммобилизация) и оперативным методом — различным способом фиксации сегмен- 138 и)В позвоночного столба в зоне повреждения. При всех спо-»обах лечения применение физических факторов (ЛФК, массажа и физиотерапии) является обязательным, так как они интенсифицируют регенеративные процессы в позвоночнике, предотвращают последствия длительной гиподинамии, укрепляют мышечный корсет, сохраняют нормальную подвижность и рессорность позвоночного столба и др. На завершающем этапе реабилитации физические упражнения обеспечивают необходимую адаптацию пострадавшего к бытовым и профессиональным нагрузкам. Реабилитация при компрессионных переломах шейных позвонков. Чаще всего травмируются наиболее мобильные позвонки С5 — С6, сопровождаясь вынужденным положением головы, спастическим сокращением и напряжением мышц. Больной не может поворачивать и сгибать шею. Наиболее опасны и трудны для лечения и реабилитации переломы первого и второго шейного позвонков. Лечение оперативное, по окончании операции больного укладывают на щит, подкла-дывая под шею мягкий эластичный валик, чтобы голова была слегка запрокинута. В течение 5—7 дней осуществляется вытяжение металлической скобой за свод черепа с грузом 4— 6 кг. На 6—8-й день накладывают гипсовую повязку с опорой на надплечья и захватом головы сроком на 2 месяца. При несложных компрессионных переломах тел средних и нижних шейных позвонков рекомендуется консервативное лечение. Больной должен лежать на щите. При нарушении оси позвоночника с углом, открытым спереди, под плечи под-кладывают плотную эластичную подушку, благодаря чему голова запрокидывается назад, вытяжение осуществляется в направлении вниз. Если нарушение оси позвоночника сопровождается углом, открытым сзади, под голову следует подложить две обычные подушки, вытяжение осуществляется кверху. Для вытяжения используется петля Глиссоьа, на 1— 2 ч головной конец кровати поднимается на 50 см от пола. Как только ось позвоночника восстанавливается (определяют рентгенологически), головной конец кровати несколько опускают (до 30 см от пола). Некоторые исследователи (В.В. Го-риневская, Е.Ф. Древинг) рекомендуют осуществлять вытя- 139 жение в течение 4—6 недель, другие (А.В. Каплан, А.Л. Ци-вьян) — считают более целесообразным в течение 3—5 дней, а затем накладывать «ошейник» на 6 недель, а в более тяжелых случаях — полу корсет на 8—10 недель. Переломо-вывихи и вывихи средних и нижних шейных . позвонков требуют скорейшей надежной стабилизации (различными вариантами заднего спондилодеза). После операции в течение 3—4 суток необходимо вытяжение металлической скобой за свод черепа с грузом 4—6 кг. Затем накладывают гипсовую повязку (полукорсет с захватом головы сроком на 2 месяца). При раздробленных компрессионных переломах тел шейных позвонков рекомендуется при отсутствии экстренных показаний операция переднего спондилодеза на 3—3-й день после травмы. После операции больной должен лежать на щите, с плотным эластичным валиком под шеей, поддерживающим голову в слегка запрокинутом положении. В течение 6—7 дней металлической скобой за свод черепа производится вытяжение грузом массой 4—5 кг. На 7—8-й день после операции накладывают гипсовую повязку с опорой на надплечья и захватом головы (сроком на 3 месяца). После операции на шейном отделе позвоночника после выхода больного из состояния наркоза, ему рекомендуют каждые 2—3 часа делать 5—6 глубоких дыхательных движений и откашливать мокроту. На следующий день после операции или наложения вытяжения петлей Глиссона при консервативном лечении больные начинают заниматься лечебной гимнастикой. Задачи ЛФК: стимуляция регенеративных процессов в поврежденном сегменте, улучшение деятельности сердечно-сосудистой, дыхательной и пищеварительной систем, профилактика застойных явлений, атрофии мышц тела и конечностей, укрепление мышц шеи. Примечание: 1. Число повторений, темп, амплитуда упражнений соответствуют незначительной общей нагрузке. 2. Большое внимание уделяется обучению больных правильному дыханию: грудному и брюшному. Соотношение дыхательных упражнений к общеразвивающим 1:1, 1:2. Дина- Таблица 4 Схема занятия лечебной гимнастикой при переломах шейного отдела позвоночника в первый период ЛФК
мические дыхательные упражнения выполняются с неполной амплитудой — ниже уровня плеч. Движения ногами больной выполняет поочередно, пер вую неделю не отрывая их от плоскости постели. Движения в плечевых суставах активные, с неполной амплитудой ниже уровня плеч. Исключаются упражнения в прогибании туловища, по вороты и наклоны головы. Этот комплекс упражнений больные выполняют либо до 140 141 наложения гипсовой повязки, либо при консервативном ведении больного методом вытяжения в течение 3—5 недель. В период иммобилизации гипсовой повязкой или полукорсетом двигательный режим расширяется, больному разрешают сидеть и ходить. Задачи ЛФК в этот период следующие: подготовить больного к вертикальным нагрузкам, предупредить атрофию мышц туловища, шеи и конечностей, восстановить бытовые навыки и навыки ходьбы, улучшить кровообращение в области перелома с целью стимуляции регенерации. В занятия ЛГ включаются общеразвивающие упражнения для мышц туловища, верхних и нижних конечностей, выполняемые в положениях лежа, сидя, стоя, упражнения на равновесие и координацию движения, а также ходьба и упражнения в ходьбе, упражнения на поддержание правильной осанки. Для укрепления мышц шеи используются изометрические напряжения мышц от 2—3 до 5—7 с, занятия проводятся 3—4 раза в день каждое продолжительностью 15—20 мин (В. А. Епифанов) Движения туловища вперед противопоказаны. Через 8—10 недель иммобилизацию снимают. После снятия гипса задачами ЛФК являются: восстановление подвижности в шейном отделе позвоночника, укрепление мышц шеи и верхнего плечевого пояса, устранение координационных нарушений, адаптация к бытовым и профессиональным нагрузкам. В первые дни после прекращения иммобилизации для уменьшения нагрузки на шейный отдел занятия проводятся только в положении лежа, а затем сидя и стоя. Для укрепления мышц шеи продолжаются изометрические напряжения ее мышц, в том числе с сопротивлением (рукой методиста или самого больного) Полезны также упражнения в удержании приподнятой головы в положении лежа на спине, животе, на боку. Используются самые различные упражнения для конечностей, особенно верхних конечностей, в том числе упражнения на верхнюю часть трапециевидной мышцы, мышц, поднимающих лопатку, и лестничных мышц. Для этого используют движения руками выше горизонтального уровня, поднимание надплечья, отведение рук от тела на 90° с отягощением различными грузами. Используется также трениров- 142 ка на блоковых и других тренажерах. Для увеличения подвижности позвоночника в занятия включают наклоны, повороты туловища, головы и ее вращения. В этот период важно выполнять упражнения на равновесие, координацию движений и на осанку. Занятия должны проводиться не только в зале ЛФК, но и в бассейне. В реабилитации больных с переломами позвоночника значимое место отводится массажу и физиотерапевтическим процедурам. Для профилактики образования пролежней применяют поглаживания, растирания кожи шеи, верхней части спины. Назначают также массаж верхних конечностей, сегментарно-реф-лекторный массаж шейных и верхних грудных сегментов. Массаж сочетают с пассивными упражнениями. Широко используются и физиопроцедуры Трудоспособность больных возвращается через 3—6 месяцев, в зависимости от тяжести повреждения Реабилитация при компрессионных переломах грудных и поясничных позвонков. При переломах позвоночника в грудном и поясничном отделах чаще повреждаются позвонки на границе более или менее подвижных отделов (11—12 грудные и 1—2 поясничные позвонки) В большинстве случаев причиной переломов является чрезмерное насильственное сгибание позвоночника, исключительно редко — разгибание. Лечение переломов позвоночника этой локализации направлено на восстановление его анатомической целостности и создание естественного мышечного корсета. В стационаре больного укладывают на кровать со щитом, выполняя постепенно возрастающее переразгибание позвоночника (Выражение «переразгибание» условно, в действительности позвоночник разгибается в нормальных пределах, так как большего разгибания не допускают крепкие передние связки, а на отдельных участках позвоночника — и мышцы.) С этой целью под поясницу больного кладут плотный валик высотой 3—4 см, шириной 11—12 см, длиной 20—25 см. В течение первых 10—12 дней высоту валика постепенно и строго индивидуально увеличивают до 7—12 см. Головной конец кровати приподнима- 143 ют до 30—40 см и с помощью лямок и ватно-марлевых колец в подмышках создают вытяжение (рис. 15). На 3—5-й день после этого больному разрешают (сначала с помощью обслуживающего персонала) переворачиваться на живот (переразгибание сохраняется с помощью подушек, подложенных под плечи и верхнюю половину грудной клетки, или с помощью специальной подставки). 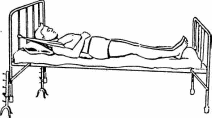 Рис. 15. Вытяжение на наклонной плоскости при переломе позвоночника С первых дней поступления в стационар при удовлетворительном общем сосгоянии больному назначают ЛФК. Задачи первого этапа ЛФК: улучшить психоэмоциональное состояние больного и повысить общий тонус организма, предотвратить развитие осложнений, связанных с постельным режимом, улучшить регенеративные процессы. На первом этапе (длительность около 2 недель) используются общеразвивающие упражнения для мышц конечностей и туловища, специальное и дыхательные упражнения. Вначале больной, двигая ногами, не должен ' отрывать пятки от постели (чрезмерное напряжение подвздош-но-поясничной мышцы может вызвать боль в области перелома). Позднее добавляются упражнения на прогибание* позвоночника и укрепление мышц передней поверхности голени, чтобы не отвисала стопа. Темп движений медленный и сред- 144 ний. Во время занятия ЛГ лямки для вытяжения снимаются. Длительность одного занятия 10—15 мин, но проводятся они 3—4 раза в день. Во втором этапе, продолжающемся в среднем 4 недели, задачи ЛФК: стимуляция регенеративных процессов, формирование и укрепление мышечного корсета, нормализация деятельности внутренних органов. В занятия включаются упражнения, интенсивно воздействующие на мышцы верхних и нижних конечностей, туловища и особенно спины (П. В. Юрьев, 1980). Физические упражнения больные выполняют лежа на спине и животе. Переходу в положение на живот больных следует специально обучать: для поворота через левое плечо больной сдвигается к правому краю кровати, кладет правую ногу на левую, руками скрестно захватывает спинку кровати — правая над левой (левая — хватом снизу, правая — сверху) и делает поворот с напряженной спиной. Освоив технику поворота, больной должен несколько раз в день менять положение тела на спине и животе. Во второй половине периода для стимуляции подвижности позвоночника в занятия добавляются наклоны туловища в стороны и ротационные движения, прогибания позвоночника. Наклонять туловище вперед нельзя. В момент прогибания грудной отдел позвоночника не должен оставаться ки-фозированным, плечи надо разводить до соединения лопаток. Выполняя движения ногами, больной уже может отрывать их от постели и поднимать до 45 °. В занятия необходимо включать упражнения для тренировки вестибулярного аппарата, т.е. различные наклоны, повороты и круговые движения головой в сочетании с движениями верхних и нижних конечностей. В процессе занятий нагрузка увеличивается, но больной делает паузы для отдыха, обращая внимание на правильное дыхание, отсутствие его задержек. Длительность занятий — 20—25 мин. Упражнения для укрепления отдельных мышечных групп желательно повторять 3—4 раза в день по 10—15 мин. (Примерный комплекс физических упражнений при компрессионном переломе позвоночника во второй период см. в приложении 2.) На третьем этапе ЛФК, который продолжается около 2 недель, стоят следующие задачи: продолжать стимулировать регенеративные процессы в области перелома, увеличить силу 145 мышц, формирующих мышечный корсет, постепенно приспосабливая позвоночный столб к вертикальным нагрузкам. Кроме упражнений лежа на спине и животе включаются движения стоя на коленях, которые способствуют восстановлению статокинетических рефлексов, тренировке вестибулярного аппарата, улучшению подвижности позвоночника и адаптации его к вертикальным нагрузкам. Чтобы стать на колени, больной передвигается к головному концу кровати, который опущен, берется руками за спинку, и, опираясь на руки, выпрямляется. В этом положении он может выполнять упражнения по всем осям позвоночного столба, за исключением наклонов туловища вперед. Продолжительность занятия до 30— 45 мин. Перечень специальных упражнений при компрессионном переломе грудных и поясничных позвонков в третьем периоде ЛФК (по П. В. Юрьеву, 1980) следующий; Исходное положение коленно-кистевое. Поочередное отведение рук в стороны с одновременным подниманием головы. Поочередное поднимание прямых рук вверх с одновремен ным подниманием головы. Поочередные круговые движения прямыми руками с пово ротом головы в одноименную сторону. Поочередное поднимание прямых ног назад. Поочередное поднимание прямых рук вверх с одновремен ным подниманием противоположной ноги назад. Поочередное поднимание прямых рук вверх с одновремен ным подниманием одноименной ноги назад. При выполнении указанных упражнений спина должна быть прогнута; принятое положение рук и ног удерживать 5—7 с. 7 Передвижение на четвереньках вперед, назад. 8. Передвижение на четвереньках по кругу вправо и влево. Исходное положение стоя на коленях. Руки к плечам. Круговые движения в плечевых составах вперед и назад. Наклоны туловища вправо и влево. Руки на пояс. Поворот направо, правую руку в сторону. То же налево. 146 Ноги на ширину плеч, руки к плечам. Поворот направо, руки вверх и сторону. То же налево. Передвижение на коленях вперед и назад. Передвижение на коленях по кругу вправо и влево. Рис. 16 147 Все упражнения должны выполняться с прогнутой поясницей и небольшой задержкой в крайней точке движения (рис. 16). 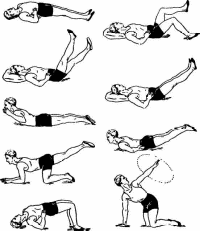 Четвертый этап начинается через 2 месяца после травмы. Больного переводят в вертикальное положение стоя из положения стоя на коленях. После его адаптации к вертикальному положению начинают применять дозированную ходьбу, постепенно увеличивая ее продолжительность. Вначале рекомендуется вставать 2—3 раза в день и ходить не более 15—20 мин. При ходьбе необходимо следить за осанкой больного, обращая внимание на то, чтобы позвоночный столб в области повреждения был лордозирован. Помимо ходьбы и специальных упражнений в разгрузочных положениях (лежа, на четвереньках, на коленях) начинают применять упражнения в положении стоя. При этом очень важно укреплять мышцы ног и особенно стопы. Упражнения для туловища выполняются с большой амплитудой в различных плоскостях, исключаются только наклоны вперед. К концу третьего месяца после травмы продолжительность ходьбы без отдыха может достигать 1,5—2 ч, сидеть больному разрешается через 3—3,5 месяца после травмы (вначале по 10—15 мин несколько раз в день). Обязательным при этом является сохранение поясничного лордоза. В это же время разрешается выполнять наклоны туловища вперед, но сначала с напряженной прогнутой спиной. Особенно эффективно функции позвоночника восстанавливаются при плавании и упражнениях в бассейне. При переломах в грудном и поясничном отделах позвоночника для профилактики пролежней спину и ягодицы больного обрабатывают камфорным спиртом поглаживающими и растирающими движениями. В подостром периоде проводят массаж нижних конечностей и сегментарно-рефлекторный массаж па-равертебральных зон грудных и поясничных сегментов, полезен массаж в теплой воде. В последующем используется разминание в сочетании с поглаживанием и потряхиванием мышц спины и ягодиц. В конце лечения можно рекомендовать общий массаж. Физиотерапевтическое воздействие при переломах осуществляется по общепринятой методе с преимущественным использованием электро-, свето- и теплолечения. После иммобилизации для уменьшения болей у больного применяют сла-боэритемные УФО выше места перелома, УВЧ слаботепловой 148 интенсивности через гипс по 10—15 мин ежедневно (10—12 процедур), индуктотермия на область перелома 15—20 мин, ежедневно до 12 процедур, облучение лампой соллюкс или с помощью электросветовых ванн (33—36°С). Со 2—3-Й недели назначают ультразвук на область перелома по 10 мин ежедневно (12 процедур). Хорошее действие оказывает электрофорез с кальцием на область перелома в чередовании с фосфором 20— 30 мин ежедневно (до 15 процедур). Курс лечения — 2—3 месяца. Через месяц после травмы применяют парафиновые, озо-керитовые (48—50°С) и грязевые (40—42°С) аппликации. После снятия гипсовой повязки проводят электростимуляцию функционально ослабленных мышц. При тугоподвижности суставов в результате длительной иммобилизации перед занятиями лечебной физкультурой назначают ДДТ (токи Бернара) на область перелома, применяя модулированный ток — короткими периодами по 4 мин (6—8 процедур). Через 5—6 недель в лечебный комплекс включают общие ванны: йодобромные, хло-ридо-натриевые, шалфейные. После выписки из стационара лечение необходимо продолжать в амбулаторных или санаторно-курортных условиях, систематически занимаясь специализированной лечебной физкультурой и восстанавливая адаптацию к нагрузкам, идентичным основному виду деятельности больного. К легкой работе можно приступать через 4—5 месяца после травмы, а к тяжелой — через 10—12. |
