С Н Попова Физ.реабилитация. Учебник для студентов высших учебных заведений
 Скачать 2.45 Mb. Скачать 2.45 Mb.
|
|
85 После выведения пострадавшего из острого состояния и начала лечения травматическая болезнь развивается и имеет свою специфику и симптомы. Длительный постельный режим и иммобилизация при травмах опорно-двигательного аппарата улучшают состояние больного, уменьшают интенсивность болей. Однако длительное сохранение вынужденного положения, связанное с вытяжением, гипсовой повязкой, остеосинтезом, приводит к тому, что с различных нервных рецепторов в ЦНС поступает огромное количество импульсов, которые вызывают повышенную раздражительность больных, нарушают их сон. Сниженная двигательная активность (гипокинезия) при постельном режиме оказывает отрицательное влияние на функциональное состояние различных систем организма пострадавших. Нарушения функции желудочно-кишечного тракта связаны со снижениями перистальтики кишечника. При этом замедляется эвакуация переработанной пищи, продукты распада всасываются в кровь, вызывая интоксикацию организма. В силу того, что больной вынужден лежать, экскурсия грудной клетки уменьшается, в легких развиваются застойные явления, способствуя развитию пневмонии. Гипокинезия вызывает изменения деятельности и сердечно-сосудистой системы, застойные явления в большом круге кровообращения и ведет к образованию тромбов, а в дальнейшем и тромбоэмбомии. Все эти отрицательные явления проявляются еще в большей степени, если больной подвергался наркозу при оперативном методе лечения. Длительная иммобилизация поврежденного сегмента опорно-двигательного аппарата вызывает ряд специфических местных изменений. В иммобилизованных (обездвиженных) мышцах развивается атрофия, которая проявляется в уменьшении размеров, силы и выносливости. Отсутствие или недостаточность осевой нагрузки при травмах нижних конечностей приводит к развитию остеопороза — снижению плотности кости в результате уменьшения количества костного вещества и потери кальция костями, что в дальнейшем может привести к деформации костей и возникновению патологических процессов. При длительном бездействии выраженные дегенеративно-дистрофические изменения наступают также в тканях сустава и в окружающих его образованиях, сопровождаясь ограничением подвижности в суставах — контрактурами. В зависимости от участия той или иной ткани в образовании контрактур различа- 86 ют: дерматогенные (кожные, образовавшиеся вследствие стяжения кожных покровов); десмогенные (сморщивания анонев-розов); тендогенные (укорочение сухожилий); миогенные (укорочение и рубцы в мышцах) контрактуры. Принципы реабилитации в травматологии не отличаются от изложенного в первой главе (раннее применение реабилитационных средств, их индивидуализация, комплексность и т.д.). Важнейшими средствами являются физические упражнения, массаж и физиотерапия (т.е. физические факторы), особенно оптимальные их сочетания. Кроме этого, большое значение имеют рациональные сроки и виды иммобилизации, лечение положением, вытяжение, восстановление бытовых навыков самообслуживания и трудотерапия. При травмах используются, как правило, три этапа реабилитации: стационарный, реабилитационный центр и поликлинический. Хотя при легких травмах достаточно поликлинического этапа реабилитации. Лечебное и реабилитирующее действие физических упражнений осуществляется за счет основных механизмов: тонизирующего влияния физических упражнений (особенно при тяжелом состоянии пострадавшего и длительном постельном режиме), трофического действия физических упражнений, механизма формирования временных и постоянных компенсаций и механизма нормализации функций. Физические упражнения, массаж, физиотерапевтические процедуры при травмах опорно-двигательного аппарата, улучшая в зонах повреждения кровообращение, трофику, расслабляя мышцы, снимая болезненность, оказывают стимулирующее воздействие на регенерацию тканей, заживление, полное восстановление морфологических структур. При тяжелом нарушении функций поврежденного органа, например, при ампутации ноги, большое значение имеет формирование компенсации: ходьба с помощью костылей и на протезе. Или другой пример: создание временной компенсации овладения некоторыми бытовыми навыками левой рукой при повреждении правой кисти. Наконец, большое значение при реабилитации после травм опорно-двигательного аппарата имеет механизм нормализации функций. За счет физической тренировки, массажа и физиотерапии (электростимуляция и др.) удается восстановить силу мышц, нормальную амплитуду движений в суставах, координацию движений и общую работоспособность пострадавшего. 87 2.2. ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ ПЕРЕЛОМАХ ДЛИННЫХ ТРУБЧАТЫХ КОСТЕЙ И КОСТЕЙ ПЛЕЧЕВОГО ПОЯСА 2.2.1. Переломы Переломы — это нарушение анатомической целостности кости, вызванное механическим воздействием, с повреждением окружающих тканей и нарушением функции поврежденного сегмента тела. Переломы, являющиеся следствием патологического процесса в костях (опухоли, остеомиелит, туберкулез), называют патологическими. Различают открытые переломы, сопровождающиеся повреждением кожных покровов, и закрытые, когда целостность кожи сохранена. В зависимости от локализации переломы трубчатых костей делят на диафизарные, метафизарные, эпифизарные и внутрисуставные. По отношению к оси кости различают поперечные, косые, продольные, винтообразные, вколоченные переломы (рис. 2). 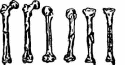 а б в г д е Рис. 2. Виды переломов: а — поперечный; б — косой; в — продольный; г — винтообразный; д — перелом с треугольным осколком (от сгибания); е — раздробленный Если кость повреждена с образованием осколков, то возникают оскольчатые переломы. При образовании большого количества мелких осколков перелом называется раздробленным. Под влиянием внешней силы и последующей тяги мышц, большинство переломов сопровождается смещением отломков. Они могут смещаться по ширине, длине, под углом, по периферии (рис. 3). При незначительной силе травмирующего агента отломки могут удерживаться надкостницей и не смещаться — под- 88 накостичные переломы. В костях, имеющих губчатое строение (позвоночник, пяточная кость, эпифизы длинных трубчатых костей), при травме происходит взаимное внедрение сломанных трабекул и возникает компрессионный перелом. 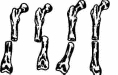 а б в г Рис. 3. Характер смещения отломков: о — по ширине; б — по длине; в — под углом; г — по периферии При механических повреждениях в зависимости от их объема различают изолированные (перелом одной кости), множественные (несколько костей), сочетанные переломы (перелом и повреждение другого какого-либо органа). Так, например, перелом костей таза часто сочетается с разрывом мочевого пузыря. Если возникла травма вследствие действия двух и более видов повреждающих агентов, то ее называют комбинированной. Примером комбинированной травмы может быть перелом какой-либо кости и отморожение стопы, т.е. действие механического и термического факторов. Диагноз перелома ставится на основе относительных (боль, припухлость, деформация, нарушение функции) и абсолютных (патологическая подвижность, крепитация) признаков. Заключение о наличии и характере перелома получают по рентгенограмме. Лечение переломов состоит из восстановления анатомической целостности сломанной кости и функции поврежденного сегмента. Решение этих задач достигается: 1) ранним и точным сопоставлением отломков; 2) прочной фиксацией ре-понированных отломков до полного их срастания; 3) создания хорошего кровоснабжения области перелома; 4) современным функциональным лечением пострадавшего. Для лечения заболеваний и повреждений опорно-двигательного аппарата суще- 89 ствуют два основных метода: консервативный и оперативный. Несмотря на развитие хирургических методов лечения в травматологии, консервативные способы до последнего времени являются основными. При консервативном методе лечения выделяют два основных момента: фиксацию и вытяжение. Средствами фиксации могут быть гипсовые повязки, различные шины, аппараты и др. Правильно наложенная гипсовая повязка хорошо удерживает сопоставленные отломки и обеспечивает иммобилизацию поврежденной конечности. Для достижения неподвижности и покоя поврежденной конечности гипсовая повязка фиксирует два или три близлежащих сустава. Все многообразие гипсовых повязок (рис. 4) разделяют на гипсовые лонгеты и циркулярные повязки. Циркулярные повязки могут быть окончатыми и мостовидными. 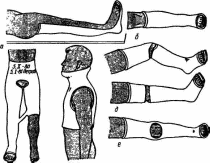 Вытяжение. Основными принципами скелетного вытяжения являются расслабление мышц поврежденной конечности и постепенность нагрузки с целью устранения смещения костных отломков и их иммобилизация (обездвиживание). Скелетное вытяжение (рис. 5) используют при лечении переломов со смещением, косых, винтообразных и оскольчатых длинных, трубчатых костей, некоторых переломов костей таза, верхних шейных позвонков, костей в области голеностопного сустава и пяточной кости. В настоящее время наиболее распространено вытяжение с помощью спицы Киршнера, растягиваемой в специальной скобе. Спицу проводят через различные сегменты конечности в зависимости от показаний. К скобе прикрепляют с помощью шнура груз, величину которого рассчитывают по определенной методике. После снятия скелетного вытяжения через 20—50 дней в зависимости от возраста больного, локализации и характера повреждения накладывают гипсовую повязку. 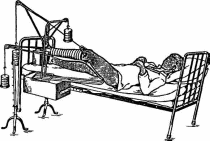 б г Рис. 4. Виды гипсовых повязок: а — гипсовая лонгета; б — циркулярная гипсовая повязка; в — кокситная гипсовая повязка (с маркировкой); г — гипсовый корсет; д — редрессирующая повязка для устранения контрактур; е — мостовидная гипсовая повязка 90 , Рис. 5. Положение больного в кровати при лечении перелома диафиза бедра скелетным вытяжением Оперативное лечение переломов. Остеосинтез — хирургическое соединение костных отломков различными способами. Для фиксации костных отломков применяют стержни, плас- 91 тинки, шурупы, болты, проволочные швы, а также различные компрессионные аппараты (Илизарова и др.). Хороший лечебный эффект дает металлоостеосинтез с помощью компрессионно-дистракционных аппаратов (рис. 6). Их использование дает возможность не только сопоставить и прочно фиксировать отломки, но и при необходимости удлинить (дистракция) укороченную кость на 20—22 см. Достоинством хирургического метода лечения является то, что после фиксации отломков можно производить движения во всех суставах поврежденного сегмента тела, что невозможно делать при гипсовой повязке, которая обычно захватывает 2—3 сустава. 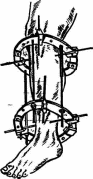 Рис. 6. Компрессионно-дистракционный аппарат Илизарова 2.2.2. Переломы костей верхнего плечевого пояса Диафизарные переломы плеча встречаются довольно часто, они составляют более 50% от числа всех переломов плечевой кости. Механизм перелома может быть прямым (непосредственный удар) и непрямым (падение на локоть, метание 92 гранаты и т.д.). Чаще наблюдаются переломы в средней трети, где поперечник кости наиболее узок. Различают поперечные, винтообразные и оскольчатые переломы. Основным методом лечения больных с переломами диа-физа плечевой кости является консервативный. Иммобилизация осуществляется чаще всего гипсовой повязкой, фиксирующей все суставы руки: плечевой, локтевой и лучезапястный. В первый иммобилизационный период в занятия включаются упражнения для здоровых конечностей и туловища, дыхательные упражнения, всевозможные движения пальцами, а также изометрическое напряжение мышц плеча, идеомоторные упражнения с движениями руки во всех суставах и различных плоскостях. Кроме того, в занятия включаются ходьба, упражнения на воспитание осанки. Упражнения выполняются индивидуально, в медленном темпе, количество повторений 6—8 раз, в течение дня занятия Л Г проводятся 3—4 раза. Продолжительность занятий 15—25 мин. В этот период проводятся следующие физиотерапевтические процедуры: для снятия болевого синдрома — диадинамо-терапия в области перелома, для улучшения трофики поврежденных тканей используется УВЧ, магнитотерапия. Массаж на первом этапе ограничивается применением прерывистой вибрации (постукиванием либо деревянным молоточком, либо пальцем) в области перелома поверх гипсовой повязки. Во второй постиммобилизационный (функциональный) период на фоне увеличения физической нагрузки на здоровые конечности и туловище акцентируется внимание на пораженную конечность. Последовательно прорабатываются все суставы, начиная с пальцев и заканчивая плечом. Как правило, больной сидит на стуле за столом с гладкой, лучше — скользкой поверхностью, для облегчения движений травмированной рукой. Физическая нагрузка чередуется с дыхательными упражнениями и приемами, расслабляющими вовлеченные в работу мышечные группы. В комплекс обязательно включаются упражнения, связанные с самообслуживанием. Необходимо уделять внимание супинации и пронации предплечья, движениям кисти и пальцев. Больной в исходном положении стоя проделывает маховые движения конечностью, ротационные движения, отведе- 93 ние и приведение плеча и движения в локтевом суставе. Ряд упражнений выполняется с помощью здоровой руки. В занятиях можно использовать гимнастические палки, мячи, обязательно блочные устройства, к концу периода — резиновые бинты, эспандеры, гантели, тренажеры. Хороший эффект дают занятия в бассейне либо в ванне, где упражнения выполняются в теплой воде. Продолжительность занятия увеличивается до 30—40 мин, возрастает число повторений и темп выполнения отдельных упражнений. На этом этапе используют массаж мышц плечевого пояса и верхних конечностей, вначале — так называемый отсасывающий массаж выше места повреждения с помощью приемов поглаживания и выжимания. Затем массируют мышцы пораженной конечности, осуществляют прерывистое поглаживание в области перелома, а при замедлении сращения в зоне травмы применяют ударные приемы. К физиотерапевтическим процедурам, используемым в первый период, добавляются электростимуляция ослабленных мышц, электрофорез, фонофорез, солевые ванны и микроволновая терапия. На третьем (восстановительном) этапе все упражнения второго периода выполняются с полной амплитудой, возрастает число упражнений силового характера (упражнения с сопротивлением, с отягощениями, на тренажерах), подбираются упражнения, требующие сложных, точных по координации движений. Шире используются спортивные упражнения, особенно с мячом (броски, передача, ловля мяча и т.п.). Продолжаются занятия в лечебном бассейне. Большое внимание уделяют упражнениям, направленным на профессиональную и бытовую реабилитацию. Массаж и физиопроцедуры также используются активно, как и во второй период, но массаж носит более специализированный характер. Переломы диафиза костей предплечья. Диафизарные переломы костей предплечья составляют 25,6% переломов костей верхней конечности и занимают второе место после переломов лучевой кости в типичном месте. Различают изолированные переломы лучевой или локтевой кости и переломы обеих костей предплечья. Лечение диафизарных переломов заключается в репозиции обломков (особенно при их смеще- 94 нии), иммобилизации гипсовой повязкой от основания пальцев до верхней трети плеча (рука согнута в локтевом суставе по углом 90° и укладывается на широкую марлевую косынку). Длительность иммобилизации определяется характером перелома и его локализацией: при переломе локтевой или лучевой кости — до 1 месяца; при переломах обоих костей предплечья — 7—9 недель. В иммобилизационный период поврежденной конечностью выполняются упражнения в свободных от иммобилизации суставах, статические напряжения мышц и воображаемые (идеомоторные) движения в локтевом суставе. Упражнения для пальцев: сгибание пальцев в кулак, сведение и разведение пальцев, их противопоставление. Во второй период (гипсовая повязка съемная) основное внимание уделяется предупреждению возникновения контрактуры и тугоподвижнос-ти в локтевом и лучезапястном суставах и восстановлению функции этих суставов, и в первую очередь — упражнения на супинацию и пронацию. В это время весьма полезны занятия в теплой воде. Массаж и физиопроцедуры идентичны тем, которые указаны при переломе диафиза плечевой кости. На третьем этапе основное внимание обращается на устранение остаточных двигательных нарушений, нормализацию функционального состояния нервно-мышечного аппарата предплечья и адаптацию больного к бытовым и производственным нагрузкам. Нагрузка на пораженную конечность в этот период полная, без ограничений, на все суставы, дополнительно используются упоры, висы, упражнения с предметами, с легкими отягощениями. В среднем полное восстановление функции травмированной конечности происходит через 3—4 месяца при изолированном переломе и через 5—6 — после перелома обеих костей предплечья. Эпифизарные переломы лучевой кости в типичном месте встречаются довольно часто — 15—20% всех переломов костей верхней конечности. Перелом нижнего эпифиза луча чаще всего возникает при падении на вытянутую руку, кисть которой находится в положении тыльного или ладонного сгибания. Иногда он сочетается с отрывом шиловидного отростка. Иммобилизация осуществляется наложением гипсовой лонгеты от пястно-фалангового сочленения до верхней трети предпле- 95 чья на 4 недели — при переломе без смещения и на 5—7 недель — со смещением. Лечебную гимнастику начинают уже на следующий день после травмы. В иммобилизационный период помимо обще-развивающих и дыхательных упражнений используют активные движения во всех суставах, свободных от иммобилизации, легкие покачивания травмированной руки для расслабления мышц предплечья. Пронация и супинация противопоказаны, так как они могут вызвать смещение обломков. На занятиях обращают внимание на сгибание и разгибание пальцев кисти, так как при этом переломе может затрудниться работа сухожилий пальцев, используют идеомоторные упражнения и изометрическое напряжение мышц плеча и предплечья, чередуя его с расслаблением. После снятия иммобилизации больные выполняют упражнения, сидя у стола со скользящей поверхностью для облегчения движений в локтевом и лучезапястном суставах, ряд упражнений выполняется со свисающей кистью. Показаны упражнения в теплой воде, температура воды не должна превышать 35°—36°С. Рекомендуются также бытовые нагрузки (стирка, уборка, приготовление пищи и т.д.), но конечность перегружать не следует, нельзя носить этой рукой тяжести, делать висы. Итак, активные упражнения в воде, упражнения с использованием механотерапевтических приспособлений как в воде, так и в зале сочетают с лечебной гимнастикой, ручным массажем, трудотерапией и теплолечением. Переломы ключицы. Иммобилизация продолжается в среднем 3 недели и проводится различными повязками (в том числе и гипсовыми) и специальными шинами. ЛФК назначается со 2—3-го дня после травм. В первый период выполняются разнообразные движения пальцами, сгибание и разгибание в локтевом и лучезапястном суставах, пронация и супинация предплечья, небольшие отведения в плечевом суставе в положении наклона в сторону поврежденной ключицы. Вначале это упражнение выполняется с посторонней помощью согнутой в локте рукой. В дальнейшем отведение руки увеличивается, но не должно превышать 90° в период иммобилизации. Наряду с этими специальными выполняются и ОРУ. 96 Во второй период (после снятия иммобилизации) выполняются сгибание, разгибание, отведение и приведение в плечевом суставе с помощью гимнастических палок, продолжается выполнение движений во всех других суставах обеих рук, ног, упражнения для корпуса. В третий период для полного восстановления амплитуды движений в плечевом суставе и восстановления силы мышц дополнительно вводятся упражнения с сопротивлением (эспандеры) и отягощением (гантели, булава, на тренажерах). При остеосинтезе отломков ключицы активные движения в плечевом суставе разрешаются после снятия швов, а движения рукой выше 90° через 2 недели. Переломы лопатки. Различают перелом тела, углов лопатки, отростков (клювовидного, акромиального), суставной впадины и шейки лопатки. Последний вид перелома — наиболее тяжелый, так как при неправильной реабилитации может привести к нарушению функции плечевого сустава. При переломах тела и углов лопатки иммобилизация проводится повязкой типа Дезо, в последующем рука фиксируется косынкой. Методика ЛФК такая же, как и при переломе ключицы. Трудоспособность восстанавливается через 3—4 недели. При переломах суставной впадины, шейки лопатки и акромиального отростка без смещения отломков применяют отводящую шину на 3—4 недели. С первых же дней разрешаются упражнения в локтевом и лучезапястном суставах, движения пальцами. Движения в плечевом суставе можно выполнять не раньше чем через 2 недели после травмы. Во второй период активные движения в плечевом суставе проводятся по всем осям, только в течение первой недели ограничиваются вращательные движения. К третьему этапу переходят после установления на рентгене полной консолидации перелома и средства его такие же, как и при других видах переломов. Трудоспособность возвращается через 2—2,5 месяца. |
