Терапевтическая стоматология ГАК. терапевтическая_стоматология_практика_ГАК. Вопрос. Медикаментозная обработка корневых каналов
 Скачать 2.58 Mb. Скачать 2.58 Mb.
|
Проба Шиллера – Писарева.Диагностическое значение пробы состоит в появлении гликогена в десне при патологических изменениях воспалительного характера у детей старше 3-х лет. Методика состоит в смазывании десневого края раствором Шиллера: - йод кристаллический 1,0 - йодистый калий 2,0 - вода дистиллированная 40,0 раствором Люголя: - йод кристаллический 1,0 - йодистый калий 2,0 - вода дистиллированная 50,0 Индекс РМА– папиллярно-маргинально-альвеолярный индекс применяется для установления локализации воспаления и его интенсивности. Методика состоит в смазывании десневого края(папиллярной, маргинальной, альвеолярной десны) йодсодержащим раствором (р-ром Люголя, р-ром Шиллера). Окраска сосочка оценивается как 1 балл (Р), окраска края десны (М) – 2 балла, окраска альвеолярной десны (А)- 3 балла. В модификации Парма: Индекс РМА = Интерпретация:
9 вопрос- наложение девитализирующих паст. Удаление пульпы при витальном и девитальном методах лечения пульпита. Лечение при помощи девитализирующей пасты проводится в 2 этапа, каждый из которых обязательно предваряется туалетом ротовой полости. На первом этапе необходимо создать доступ к воспаленной пульпе, эта процедура проводится под местной или проводниковой анестезией. Врач аккуратно препарирует кариозную полость и вскрывает рог пульпы. Открытая полость обрабатывается антисептиком и тщательно осушивается, после чего производится наложение девитализирующей пасты. По решению врача это может быть формальдегидная или мышьяковистая паста, специальные препараты (например, Depulpin, Septodont). Девитализирующая паста наносится на обнаженную пульпу кончиком острого зонда, при этом она занимает до 1/3 объема полости. Оставшееся пространство заполняется водным дентином, сверху все закрывается временной пломбой. На этом первый этап лечения завершается. Назначается дата следующего визита. В случае наложения формальдегидной пасты пациент приглашается через 5–7 дней, а при использовании мышьяковистых соединений – через 24–48 ч. На втором этапе лечения полость повторно вскрывают, а отмершая (некротизированная) пульпа удаляется. Каналы чистятся механическим способом и затем пломбируются, результат обязательно контролируется при помощи рентгенографии. Все завершается наложением постоянной пломбы. 11 вопрос STEP BACK Этапы проведения методики расширения корневых каналов по методике «Step Back» таковы: Первый этап - прохождение корневого канала и определение рабочей длины. Корневой канал проходят до физиологического верхушечного отверстия тонкими К-римерами или пасфиндерами. Для определения рабочей длины делают «измерительную» рентгенограмму, с введенным в канал инструментом. Рабочая длина фиксируется на инструментах стопорными дисками. Второй этап - формирование апикального упора. Цель данного этапа - создание в области физиологической верхушки уступа, являющегося упором, предотвращающим выход гуттаперчи и эндо-герметика за верхушечное отверстие в процессе пломбирования. Выполнение данного этапа начинается с инструмента того номера, которым удалось пройти канал до апикального отверстия, и который заклинивается в канале на апикальном уровне (в нашем случае - №10 по ISO) (рис. 150а). К-файл вводят в канал вращательными движениями на рабочую длину, а затем пилящими движениями вверх-вниз обрабатывают стенки канала на рабочую длину. После извлечения инструмента канал промывают раствором антисептика. Затем аналогичным образом канал обрабатывается на ту же длину К-файлом следующего номера (в нашем случае - №15 по ISO) (рис. 1506). Таким образом, последовательно увеличивая толщину инструментов, апикальную часть канала расширяют до физиологической верхушки на 3-4 номера больше первоначального инструмента (но не меньше, чем до №25 no ISO). Проходимость апикального отверстия периодически контролируется файлами или римерами малых размеров -№ 06 или 08. При этом тактильно должно ощущаться заклинивание инструмента в апикальном сужении. В результате такой обработки апикальной части канала придается коническая форма, соответствующая конусности стандартного эндодонтичес-кого инструмента, а в области физиологического апикального отверстия создается уступ - апикальный упор. Канал в апикальной трети рекомендуется расширять на два-три номера эндодонтических инструментов, но не меньше, чем до №25. Меньший размер не позволяет тщательно очистить, промыть и запломбировать канал.Файл, которым была закончена обработка апикальной части корневого канала на рабочую длину, называется основньш(«Master file»). Третий этап - инструментальная обработка апикальной трети корневого канала. Цель данного этапа - придание каналу конусообразной формы. Последовательность применения инструментов на данном этапе представлена на рисунке. Расширение корневого канала продолжают К-файлом, размер которого на номер больше мастер-файла (в нашем случае - №30 по ISO). Вводится этот инструмент на 1 мм меньше рабочей длины, а затем пилящими движениями вверх-вниз обрабатываются стенки канала. Следующий файл (№35) вводится на 2 мм меньше рабочей длины, следующий (№40) - на 3 мм. После каждого нового инструмента возвращаются к основному файлу (в нашем случае - №25 по ISO) для того, чтобы удостовериться, что апикальная часть канала не заблокирована ден-тинными опилками. Одновременно мастер-файлом сглаживаются ступеньки, образовавшиеся на стенках канала в процессе проведения этого этапа. После применения каждого инструмента канал промывается раствором антисептика. Четвертый этап - формирование средней и верхней частей корневого канала. Цель данного этапа - придание устьевой части канала воронкообразной формы для облегчения последующей медикаментозной обработки и пломбирования. Этот этап рекомендуется проводить инструментами типа «Gates glidden», последовательно применяя их от меньшего номера к большему (рис. 150л, м, н). Четких правил относительно того, инструменты какого размера следует при этом использовать, не существует. Все зависит от индивидуальных особенностей: ширины, искривленности канала, толщины корня и т.д. Обычно последовательно применяют инструменты увеличивающегося диаметра в соответствии с принципами «Step Back» - техники: № I =* № 2 => № 3. При этом обрабатывают только прямолинейную часть канала, т.к. в изгибе «Gates glidden» заклинивается и ломается. Заканчивается этот этап восстановлением проходимости канала «Мастер-файлом. Пятый этап - заключительное выравнивание стенок канала. Цель данного этапа - сглаживание и выравнивание стенок канала, придание ему конусообразной формы от апикального упора до устья. 12 вопрос Пародонтальный индекс (ПИ) (Рассел А., 1956), дает возможность учесть наличие как гингивита, так и других симптомов патологии пародонта: подвижность зубов, глубину клинического кармана и др. Используют следующие оценки: 0 - нет изменений и воспаления; 1 - легкий гингивит (воспаление десны не охватывает весь зуб); 2 - гингивит без повреждения прикрепленного эпителия (клинический карман не определяется); 4 - исчезновение замыкающих кортикальных пластинок на вершинах альвеолярного отростка по рентгенограмме; 6 - гингивит с образованием клинического кармана, нарушения функции нет, зуб не подвижен; 8 - выраженная деструкция всех тканей пародонта, зуб подвижен, может быть смещен. Состояние пародонта оценивается у каждого имеющегося зуба. В сомнительных случаях ставят наивысшую из возможных оценок. Для расчета индекса полученные оценки складывают и делят на число имеющихся зубов по формуле:
Значение индекса оценивается следующим образом: 0,1-1,0 - начальная и легкая степень патологии пародонта; 1,5-4,0 - средне-тяжелая степень патологии пародонта; 4,0-8,0 - тяжелая степень патологии пародонта. 13 вопрос индекс CPITN Пародонтальный индекс ВОЗ – CPITN, определяет потребность в лечении заболеваний пародонта. Специальным градуированным пародонтальным зондом, утолщенным на конце, оценивается состояние десневой борозды и пародонта в области 10 зубов. У взрослых оценка индекса проводится у всех 10 зубов, у детей регистрируют состояние лишь у 6 из них: 16 11|26 46 | 31 36 Оценка индекса СРITN производится следующими кодами: 0 - отсутствие признаков заболевания, 1 - кровоточивость после зондирования, десневой край слегка воспален; 2 - над- и поддесневой камень, десневая бороздка - до 3 мм; 3 - патологический зубодесневой карман 4-5 мм; 4 - патологический зубодесневой карман 6 мм и более. Сумма балов обследованных зубов Индекс СРITN =------------------------------------------------------- 6 Критерии оценки: 0 баллов – лечение не требуется. 1 балл – обучение индивидуальной гигиене полости рта и контроль за гигиеническим состоянием балла – профессиональная гигиена полости рта и обучение ИГПР 4 балла – необходимо комплексное лечение заболеваний пародонта. 14 вопрос – пломбирование композитами химического отверждения Очистить зубы от налета. Подобрать оттенок пломбировочного материала. Провести препарирование кариозной полости. Изолировать зубы от слюны. Провести медикаментозную обработку и высушить кариозную полость. Наложение изолирующей прокладки Провести кондиционирование эмали в течение 15-30 секунд, удалить с помощью водяного пистолета кислоту с поверхности твердых тканей зуба, время промывания должно равняться времени травления. Высушить полость. Замешать и внести адгезивную систему с помощью аппликатора. Замешать и внести композит химического отверждения одной порцией в сформированную полость. Сформировать поверхности пломбы. Время для полимеризации химического композита. Удаление излишков пломбировочного материала В следующее посещение – полирование и шлифование пломбы. Дать рекомендации пациенту (соблюдение тщательной гигиены полости рта). 16 вопрос – проведение пальпации регионарных лимфатических узлов, лицевого скелета , мягких тканей лица Пальпацию ВНЧС проводят путем наложения пальцев на кожу спереди козелка ушной раковины или введения пальцев в наружный слуховой проход. При пальпации сустава может появиться боль, часто ощущаются толчки, щелканье, хруст; синхронность движений головки, плавность амплитуды движения 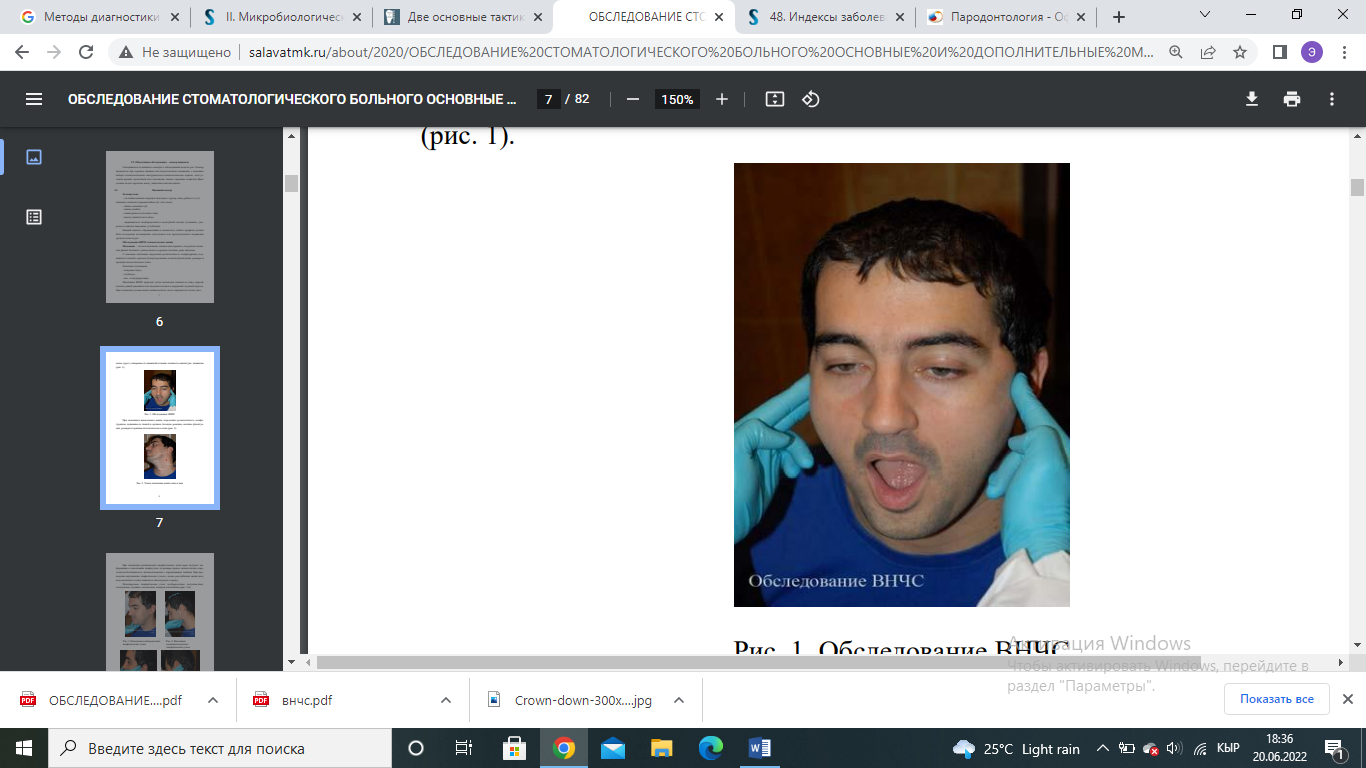 При пальпации жевательных мышц определяют резистентность, конфигурацию, подвижность тканей и органов, болевую реакцию, наличие флюктуации, размеры и границы патологического очага 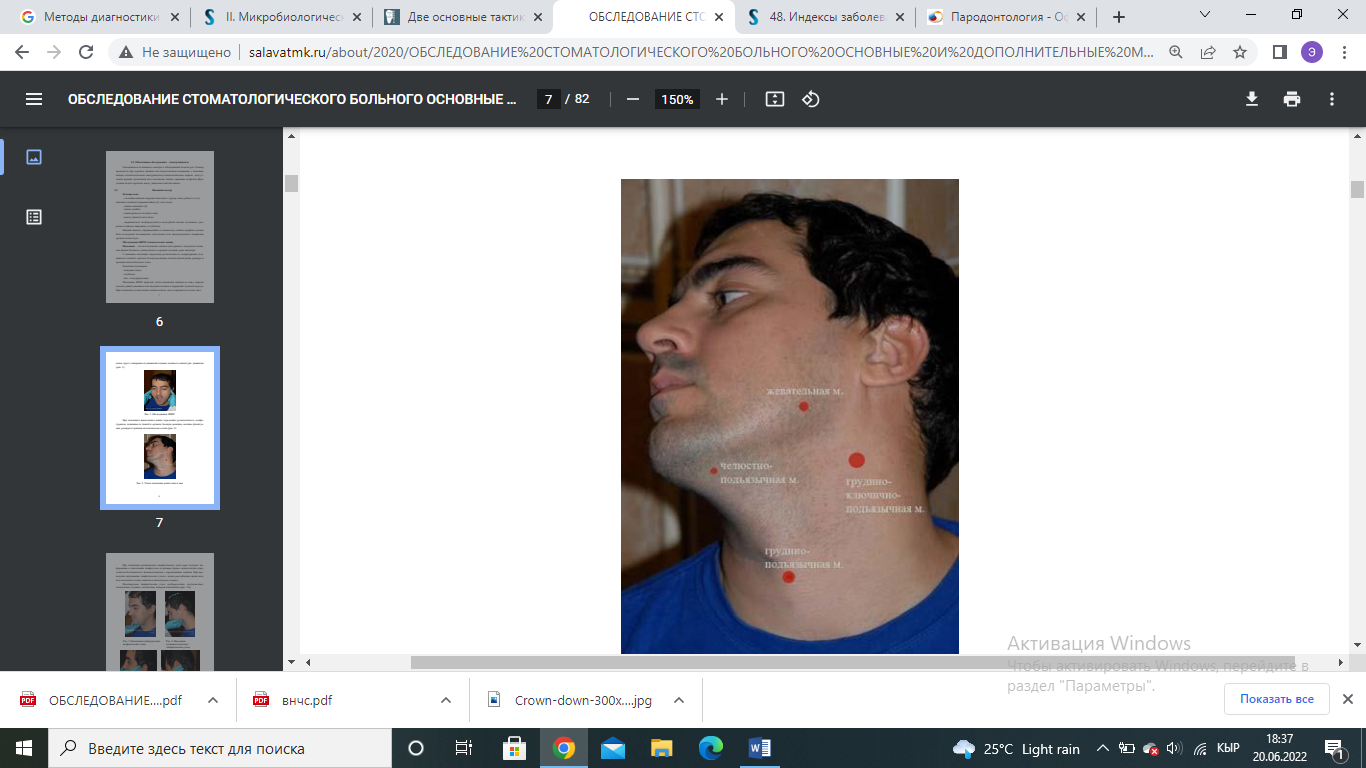 При пальпации региональных лимфатических узлов врач получает информацию о локализации лимфоузлов, их размере, форме, консистенции, определяется болезненность, взаимоотношение с окружающими тканями. При проведении ощупывания лимфатических узлов с целью расслабления мышц шеи, надо наклонить голову пациента в обследуемую сторону. Пальпируемые лимфатические узлы: подбородочные, подчелюстные, околоушные, заушные, затылочные, поверхностношейные 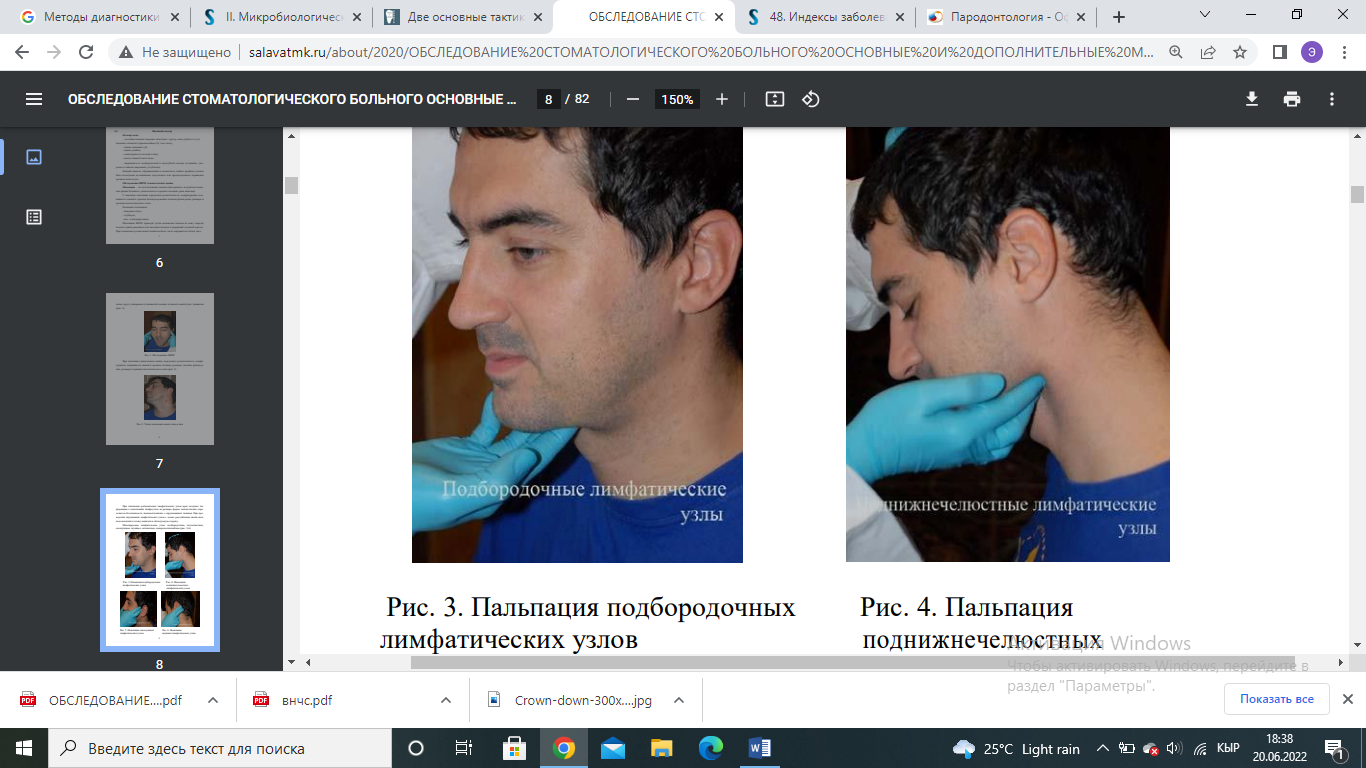 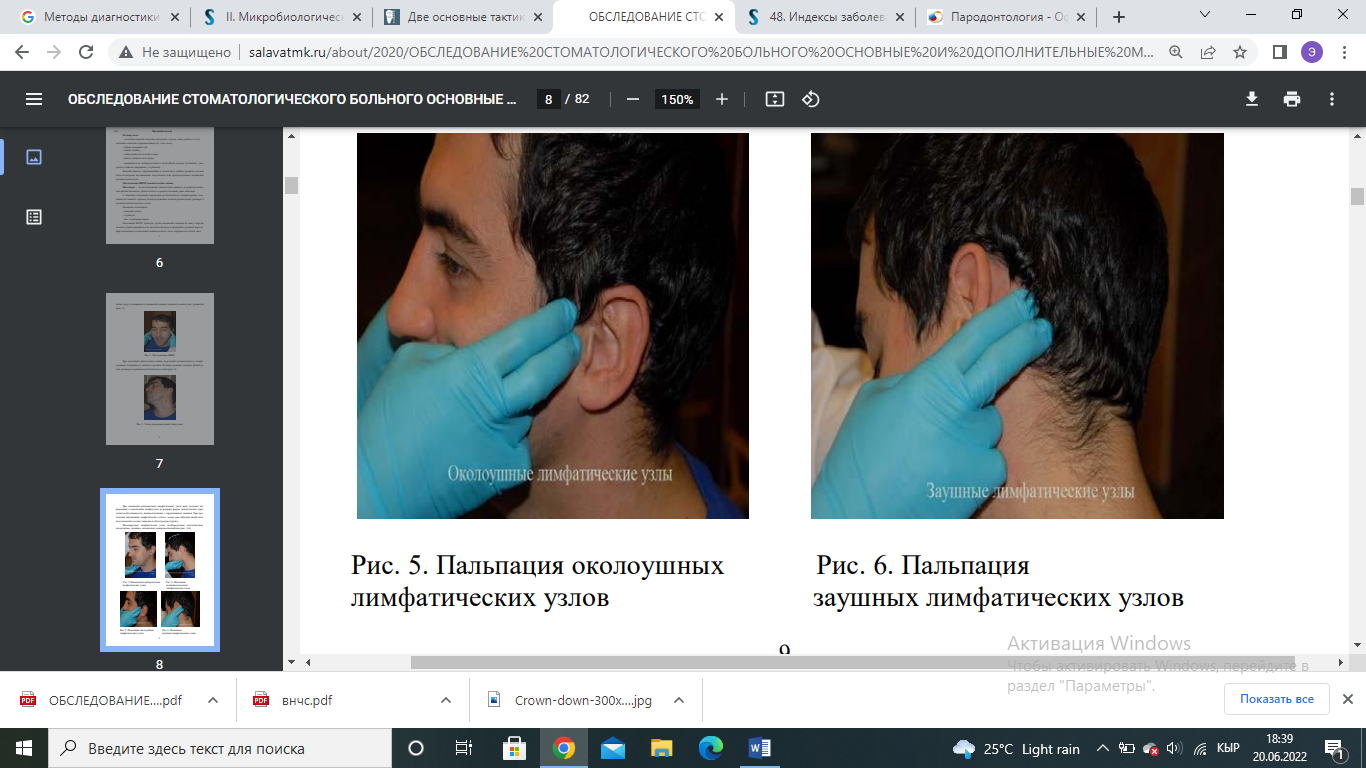  18 вопрос .Снятие зубных отложений в труднодоступных областях возможно при помощи таких способов: механический (снятие твердых отложений ручными инструментами: кюретами, скейлерами, рашпилями и др.); Air Flow (подача под напором воздушно-водной смеси с элементами чистящего и полирующего вещества); ультразвуковой (снятие налета при помощи ультразвукового скейлера, от англ. scaler – очиститель); лазерный (бережный и оперативный способ удалить зубные камни лазерным лучом). Инструменты для удаления зубных отложений Инструмент для удаления зубных отложений относится к одной из групп: механические (ручные, мануальные инструменты) или электромеханические (аппаратные). Наиболее результативное снятие зубных отложений при комбинировании механического и аппаратного способов. В профессиональной стоматологии используют такой инструмент для удаления зубных отложений: скейлеры (ручные и ультразвуковые); кюреты (универсальные, Грейси и др.); рашпили; долота; штрипсы; полировочные насадки и др.  19 вопрос. Реминерализирующая терапия – возмещение потерь минеральных компонентов эмали вследствие деминерализации. Рем.терапия проводится путем аппликации лекарственных веществ на поверхности зубов или их введения физиотерапевтическими методами. Для реминерализующей терапии используют следующие препараты, содержащие кальций, фосфаты, другие микроэлементы: 1. 10% раствор кальция глюконата, 2. 5 - 10% раствор подкисленного фосфата кальция, 3. 2,5 - 10% раствор глицерофосфата кальция, 4. 5 - 10% раствор лактата кальция, 5. 3% раствор ремодента (водный)применяется в виде полосканий, аппликаций 6. кальций-фосфат содержащие гели. Этапы проведения: Тщательное очищение поверхности зуба с помощью щетки и абразивных паст; Обработка поверхности зубов ватными тампонами с 3% раствором перекиси водорода; Высушивание поверхности зубов воздухом или ватным тампоном; Аппликация реминерализирующего раствора на 15-20 минут (через каждые 5 минут тампон с раствором обновляют) Высушивание поверхности зубов и наложение ватных тампонов, пропитанных 2-4% раствором фторида натрия на 2-3 минуты (либо нанести кисточкой фторсодержащие препараты, напр. Fluocal-gel) Курс состоит из 10-30 аппликаций (в зависимости от активности процесса деминерализации). Результат лечения оценивают с помощью витального окрашивания Методики проведения: Е.В.Боровский и П.А.Леус (1972) предложили метод профилактики и лечения начальных проявлений кариеса зубов путем использования глюконата кальция и фторида натрия. Методика Леуса П.А. (1997): а) электрофорез с 10% раствором глюконата кальция 3 - 5 мин; б) аппликация с 2% раствором натрия фторида 1 - 2 мин. Курс: 3 раза через неделю. Методика Боровского-Волкова – используется двухкомпонентный раствор, состоящий из 10% натрия кальция и 10% раствора кислого фосфата аммония. Рем.терапию можно проводить путем втирания 75% фтористой пасты Лукомского в участках поражения. Рекоммендации: Не полоскать рот, не пить, не есть в течение 2х часов после процедуры Соблюдать правильную и качественную гигиену полости рта, применяя фторсодержащие зубные пасты Исключить из рациона высокоуглеводные продукты Включить в рацион питания молочно-растительную пищу, богатую микроэлементами, особенно Са, Р, F 20 вопрос препарирование кариозных полостей 1 и 6 класса При препарировании кариозных полостей I класса в зависимости от локализации и распространения процесса формируют такие виды полостей: прямоугольную, ромбовидную, крестообразную, овальную и др. Сформированные кариозные полости I класса имеют наиболее типичную ящикообразную форму с отвесными стенками и плоским дном. При препарировании глубоких кариозных полостей формирование плоского дна может быть невозможным вследствие опасности вскрытия пульпы, в особенности в местах проекции ее рогов. Поэтому в таких случаях формируют дно полости, которое своей формой повторяет контуры полости зуба (пульповой камеры). Кариозная полость, расположенная на жевательной поверхности зуба в области фиссур, называется центральной. При двух и более кариозных полостях, расположенных на жевательных поверхностях моляров и премоляров, которые разделены участками здоровой ткани, полости следует препарировать и пломбировать каждую в отдельности. Особенности препарирования полостей VI класса. 1. Наиболее щадящее препарирование. 2. Возможен отказ от анестезии, особенно при незначительной глубине полости. 3. Нет необходимости в наложении коффердама. 4. Оптимальная глубина полости — 1,5 мм, если нет показаний к более глубокому препарированию. 5. Возможно сохранение эмали, лишенной подлежащего дентина, что связано с достаточно большой толщиной слоя эмали, особенно в области вершин бугров моляров. 21 вопрос препарирование кариозных полостей 2 и 5 класса Препарирование. Существуют следующие виды доступа при препарировании полостей II класса: • окклюзионный доступ с иссечением краевого гребня (препарирование по Блэку) — наиболее распространен и применяется при обширных кариозных поражениях ; • окклюзионный доступ с сохранением краевого гребня, или тоннельное препарирование («tonnel prep») — применяется только при локализации кариозной полости в области экватора и несколько ниже (т. е. между экватором и шейкой зуба). Препарирование полости проводят со стороны жевательной поверхности с сохранением краевого гребня зуба . При тоннельном препарировании затруднена проверка качества удаления кариозных тканей и велик риск случайного вскрытия пульпы; • прямой доступ — используется при отсутствии соседнего зуба или возможности препарирования непосредственно через кариозную полость в соседнем зубе. • вестибулярный или язычный доступ с сохранением краевого гребня — рекомендуется при обнаружении небольшой кариозной полости с локализацией в пришеечной области апроксимальной поверхности В зависимости от величины и локализации поражения форма полости V класса может быть округлой, овальной или бобовидной . Округлую полость формируют при небольшом размере кариозной полости и отсутствии зоны деминерализации эмали вокруг нее. Овальную форму создают при препарировании крупных полостей или дефектов, т. е. когда вертикальный размер полости превышает горизонтальный. Бобовидную форму полости придают в том случае, если вокруг кариозного поражения располагается деминерализованная эмаль, подлежащая удалению. 22 вопрос препарирование кариозных полостей 3 и 4 класса При препарировании полостей III класса важное значение имеет доступ — прямой, язычный или вестибулярный. Прямой доступ возможен в случае отсутствия рядом стоящего зуба или при наличии отпрепарированной полости на смежной контактной поверхности. Предпочтителен язычный доступ, так как он позволяет сохранить вестибулярную поверхность эмали и обеспечить более высокий эстетический уровень восстановления зуба. Раскрытие кариозных полостей IV класса осуществляют со стороны собственно полости рта и дальнейшее расширение шаровидными или фисурными борами, а затем колесовидным бором. Основную полость создают по основным правилам. Дополнительную площадку разной формы (трапециевидную, в виде хвоста ласточки) создают на оральной поверхности зуба или вдоль режущего края её необходимо тщательно формировать. Ее размеры должны составлять не менее 1/3 небной (язычной) поверхности зуба. Ширина площадки должна равняться ширине основной полости, а её действие нужно располагать несколько ниже эмалево-дентинного соединения. 23 вопрос Распломбировка корневых каналов В случае если корневой канал запломбирован пастой, проведение повторного лечения обычно не представляет сложности. Пасты подвержены распаду из-за жизнедеятельности бактерий и микроподтеканий. Оставшийся в каналах мягкий материал можно удалить с помощью механических никель-титановых инструментов. Рекомендуется использовать технику crown down с большинством систем вращающихся инструментов, и большинство паст удаляют из коронковой части корневого канала в процессе препарирования. Правильное положение инструмента и размер доступа к полости являются главным условием, чтобы предоставить ротационным инструментам беспрепятственный путь во время прохождения корневого канала. Для удаления материала из пульповой камеры и устьев корневых каналов можно использовать ультразвуковой скейлер с водным охлаждением. Вслед за коронковым расширением полость канала препарируют на рабочую длину ручными файлами. Вращающиеся никель-титановые инструменты можно применить для быстрого расширения канала до необходимой конусности, используя этот уже предварительно обработанный путь. Во время конусного препарирования каналов удаляют следующие порции пасты. Удалить пасту из коронковой и средней трети корневого канала можно относительно легко механическим путем, а очистка апикальной части и удаление пасты из окончаний, дельт, перешейков и латеральных каналов представляет сложность. Помимо этого необходимо определить тактику удаления из корневых каналов препаратов, применяемых между посещениями, таких как гидроксид кальция. Существуют различные мнения, каким образом материал может быть успешно удален из каналов. Самым эффективным способом считается промывание 17%-ным раствором ЭДТА и гипохлоритом натрия. Смеси гидроксида кальция с йодоформом, такие как Metapex, часто используют между посещениями в лечебных целях. После затвердевания материал имеет консистенцию губки, его необходимо удалять механическим путем с использованием ирригационных растворов прежде, чем приступать к обтурации. Иногда это трудно сделать без попадания небольшого количества материала за апекс. Если это все-таки произошло, материал обычно растворяется. Канал необходимо осторожно обработать тонким ручным файлом (10-го размера по ISO) на всю рабочую длину, создав, таким образом, пилотный проход. Кусочки материала затем можно удалить с помощью ротационных никель-титановых инструментов или ультразвуковых систем. Чтобы удалить материал из дополнительных анатомических образований системы корневых каналов потребуется растворитель. Его вводят небольшими порциями, а растворенный материал убирают бумажными штифтами. Процедуру повторяют до исчезновения окрашивания штифтов в желтый цвет. Если корневой канал обтурирован методом единичного штифта лечебная тактика несколько отличается. Когда канал плохо отпрепарирован, несложно понять, что штифт не входит на всю рабочую длину, хотя и плотно прилегает в коронковой части. Силер между штифтом и стенками канала часто рассасывается из-за проникновения бактерий, что приводит к образованию пустот. Такие штифты обычно легко удалить. В случаях ревизии каналов, запломбированных одним штифтом, которые были плохо отпрепарированы изначально, проводят вмешательства как при первичном лечении. В процессе инструментальной обработки канала в технике crown down штифт удалится вследствие расширения канала в коронковой части. Ротационные системы с острыми режущими краями, такие как инструменты Protaper Universal (Denstply Maillefer), отлично справятся с этой задачей. Также в литературе описана методика с использованием ручных инструментов. Чтобы удалить штифт, не повредив его, осторожно пройдите файлом Hedstroem рядом с ним. При попытке вывести инструмент последний потянет за собой штифт. Случаи с перевыведенными за верхушку гуттаперчевыми штифтами часто можно исправить без хирургического вмешательства. В самом деле, если нет клинических или ренгенологических доказательств наличия патологии вокруг выведенного за апекс кончика, удаление штифта может быть не обязательным. Гуттаперчевые штифты могут выталкиваться за апекс во время обтурации из-за того, что апикальная часть корневого канала чрезмерно разработана или расширена, полости канала не придали адекватную конусную форму во время препарирования, или в случаях отсутствия физического «стопа». В подобных случаях между штифтом и окончанием корневого канала часто существует пространство. Перед тем как удалить штифт, силер и опилки из коронковой части удаляют с помощью ирригантов и ультразвуковых эндодонтических файлов на низкой мощности. Тонкий файл hedstroem (15-го размера по ISO) осторожно вводят в канал на глубину 1-2 мм, не доходя до апикального окончания корневого канала, чтобы зацепить штифт. Осторожно потянув файл вверх, штифт удаляют из канала. Очень важно не использовать инструмент слишком большого размера, так как это повлечет выведение дополнительной порции гуттаперчи за апекс. Иногда с помощью техники обводки двумя или тремя файлами Hedstroem можно удалить фрагмент гуттаперчевого штифта. В случае наличия сконденсированной гуттаперчи рекомендуется также удалить материал из системы корневых каналов механическим путем с последующим применением растворителя, так как даже при использовании плохой обтурационной техники материал все же попадает во второстепенные анатомические образования. Поэтому чтобы удалить сконденсированную гуттаперчу, применяют растворитель. Если канал был адекватно обработан во время первичного лечения, то ротационный инструмент подбирают для работы с гуттаперчевой массой. Это позволяет избежать поломки инструмента. Если же канал был плохо отпрепарирован, следует выполнить механическую обработку ротационными инструментами обычным способом в технике crown down. Врашаюшиеся никель-титановые инструменты, такие как Profiles (Denstply Maillefer) или финишные файлы Protaper (Denstply Maillefer) являются отличным средством удаления гуттаперчи и могут использоваться даже апикально. Рекомендуемая скорость вращения 500-600 об./мин. позволит гуттаперче термопластифицироваться. Также разработаны специальные никель-титановые файлы для повторного лечения Protaper Universal (Denstply Maillefer). Их выпускают трех размеров. Инструмент D1 имеет острый кончик, проникающий в гуттаперчу, имеет конусность 9%, его следует использовать в коронковой части корневого канала. Инструменты D2 и D3 имеют 8% и 7% конусность и соответственно используются глубже в канале. Рекомендуемая скорость врашения 500 об./мин. Для прохождения и удаления гуттаперчи из коронковой части корневого канала очень эффективны боры Gates Glidden 2 или 3 размера. Бор, который вращается со скоростью 2000-3000 об./мин., одновременно термопластифицирует и удаляет гуттаперчу. Боры Gates Glidden особенно полезны, если коронковую часть корневого канала необходимо дополнительно обработать, чтобы обеспечить прямолинейный доступ. Помимо этого для удаления гуттаперчи из коронковой части корневого канала можно использовать разогрев. Разогретый инструмент или нагревающийся от электричества плагер в этом помогут. Электрический кончик можно активировать и опустить в гуттаперчевую массу. Термопластифицированная гуттаперча прилипнет к нему и удалится, если кончик вывести. Применение растворителей Растворители. Остатки гуттаперчи можно удалить, используя следующие препараты: хлороформ ВР (стабилизированный этанолом); эвкалиптовое масло; очищенный скипидар; ксилол (Xylene); метиловый хлороформ; галотан. 24 вопрос приготовление и наложение десневых повязок Процесс накладывания состоит из следующих этапов: Врач профессионально очищает зубную поверхность, удаляя отложения; Обрабатывается десневой край антисептиками; После этого повязку, независимо от её типа, накладывают так, чтобы она вплотную прилегала к десневому краю и пришеечной части. Таким образом происходит изоляция пародонтальных карманов. Врач должен убедиться в том, что пациент способен нормально артикулировать. Если остались дефекты после наложения лечебных средств, осуществляется их коррекция: отрезают детали, мешающие человеку разговаривать. Продолжительность ношения от нескольких минут до трех дней. Чаще всего применяют мягкие повязки. Когда нужен более длительный период для изоляции раны от окружающей среды, на 3-7 дней, используют жесткие/эластичные изделия. Процедуру можно повторять 2-3 раза. Септопак – самоотвердевающая паста. |
