Медицина каттостроф. Вопросы к экзамену по дисциплине «Медицина катастроф». Вопросы к экзамену по дисциплине Медицина катастроф
 Скачать 1.02 Mb. Скачать 1.02 Mb.
|
Роль и место тыловых госпиталей здравоохранения (тгз).Эвакуация раненых и больных в тыловые госпитали здравоохранения РФ в условиях современной войны может быть представлена как комплекс организационных, медицинских и технических мероприятий по отбору и подготовке раненых и больных к эвакуации, погрузке их в транспортные средства, оказанию медицинской помощи и уходу за ранеными и больными в пути следования, разгрузке транспортных средств в пунктах назначения и доставке раненых и больных в соответствующие ТГЗ. По современным представлениям эвакуации из госпитальных баз фронтов в ТГЗ подлежат, раненые и больные, которые после окончания лечения не могут быть возвращены в строй (независимо от продолжительности лечения), а также раненые и больные, нуждающиеся в длительном лечении, превышающем установленные для ГБФ сроки. Объем и сроки медицинской эвакуации раненых и больных во внутренние районы страны будут зависеть не только от величины и структуры санитарных потерь, но и от обстановки на фронтах, состояния развернутой в глубине страны коечной сети, эвакуационных возможностей транспортных коммуникаций, наличия санитарно-транспортных средств и т.д. В 1943-1944 годах число эвакуируемых из ГБФ составляло в среднем 1,5 миллиона человек в год. В современных условиях, по данным учений и результатам специальных исследований, в случае перехода к применению сторонами ядерного оружия, эвакуации в ТГЗ будут подлежать 30 — 45 % раненых и больных в зависимости от сроков лечения, установленных для ГБФ. При ведении операций с применением обычных видов оружия эти показатели могут быть значительно выше и, соответственно, равняться 50 — 70 и более процентов. Возможные сроки готовности раненых и больных к эвакуации из ГБФ в тыл страны в современных войнах будут определяться тяжестью ранения (поражения), временем, необходимым для подготовки раненых и больных к эвакуации и установления прогноза, видом эвакуационно-транспортных средств. Согласно «Руководству по эвакуации раненых и больных из госпитальных баз фронтов в тыловые госпитали Министерства здравоохранения» для значительной части раненых и больных эвакуация за пределы фронта ВСП и СТС может быть начата с 5-7 суток после их поступления в ГБФ, эвакуация авиационным транспортом — со 2-3 суток. 3. Характеристика раненых и больных эвакуируемых в тгз.Чтобы понять сложность возлагаемых на ТГЗ задач, мы считаем целесообразным рассмотреть тот контингент раненых и больных, который может быть эвакуирован из ГБФ и поступить на лечение в госпитали. 1. Из числа раненых нейрохирургического профиля: - раненые после операции трепанации черепа с образованием значительных костных дефектов; - раненые с последствиями инфекционных осложнений проникающих ранений черепа и головного мозга; - раненые с остеомиелитом костей черепа; - раненые с не удаленными инородными телами в полости черепа; - раненые с последствиями тяжелой закрытой травмы мозга и выраженными неврологическими нарушениями; - раненые с повреждениями спинного мозга и позвоночника. 2. При ранениях лор-органов: - раненые с тяжелыми повреждениями лор-органов, нуждающиеся в многоэтапных пластических операциях (отрывы ушных раковин и большей части наружного носа, ранения глотки, гортани и трахеи, после операций шейной медиастинотомии и ларингофиссуры); - раненые с наличием инородных труднодоступных тел, вызывающих функциональные расстройства лор-органов; - лица с тяжелыми формами баротравмы при упорных слуховых и вестибулярных расстройствах; - раненые и больные при наличии гнойных осложнений в виде рецидивирующих абсцессов, флегмон и остеомиелитов, требующих длительного лечения; при развитии хронической гнойной инфекции у контуженных (гнойные отиты, синуситы). 3. Из числа раненых в челюстно-лицевую область: - раненные в челюстно-лицевую область, имеющие обширные дефекты костных и мягких тканей с выраженными анатомическими и функциональными нарушениями; - раненые с множественными переломами челюстей, с выраженными расстройствами функции жевания, глотания и речи; - раненые с обширными глубокими ожогами лица (Ша и Шб степени); - раненые с повреждениями челюстно-лицевой области, осложненными остеомиелитом или стойкой контрактурой. 4. При ранениях и травмах органа зрения: - раненые с двухсторонними прободными ранениями глазного яблока, осложненными: разрушением или полным помутнением хрусталика; - кровоизлиянием в стекловидное тело или формированием в нем тяжей и мембран; отслойкой сетчатки или подозрением на нее; - раненые с ранениями глазницы, сопровождающимися грубой деформацией ее стенок, смещением глазного яблока и стойкой (более двух недель) диплопией; - раненые после энуклеации разрушенного глазного яблока, если ранение сочеталось с повреждением и грубой деформацией стенок глазницы; - раненые при контузии с разрывом и деформацией оболочек глазного яблока, кровоизлияниями в полость глаза; - раненые с тяжелыми двухсторонними ожогами глазного яблока и век; - раненые с ожогами макулярной области обоих глаз световым излучением ядерного взрыва; - раненые при заболеваниях глаз (иридоциклит, неврит зрительного нерва, флегмона глазницы), требующих длительного лечения или имеющих неясный, сомнительный прогноз. 5. При ранениях и травмах груди: - раненые с проникающими ранениями груди и проведенной операции широкой торакотомии; - раненые с сочетанными торакоабдоминальными ранениями; - раненые с наличием инородных тел в корне легкого и средостении; - раненые с различными осложнениями ранений и при закрытых травмах: бронхиальный свищ, ограниченная эмпиема плевры, абсцесс легкого и другие. 6. При ранениях и травмах живота: - раненые после лапаротомии при наличии осложнений, требующих хирургического лечения (кишечный, каловый свищ и др.); - раненые с тяжелыми нарушениями функций органов пищеварения после перенесенных оперативных вмешательств. Возможные сроки готовности к эвакуации раненых в живот: при эвакуации железнодорожными (автомобильными, морскими) транспортными средствами не ранее 10 - 15 суток после операции, авиационными средствами транспортными средствами 3- 4 суток. 7. При ранениях и травмах мочеполовой системы: - раненые с повреждениями почек, осложненными воспалительным процессом, мочевыми свищами и нарушениями функции органа; - раненые с повреждениями мочеиспускательного канала, сопровождающимися нарушением мочеиспускания; - раненые с обширными повреждениями наружных половых органов, требующими восстановительного оперативного лечения. 8. При ранениях и повреждениях длинных трубчатых костей, крупных суставов, костей таза: - раненые с ампутацией конечностей на любом уровне; - раненые с переломами бедренной, плечевой, большеберцовой костей, обеих костей предплечья; - раненые с ранениями (разрушениями) суставных поверхностей тазобедренного, коленного, плечевого и локтевого суставов; - раненые с переломами костей таза, сопровождающимися нарушениями целостности тазового кольца; - раненые с повреждениями магистральных кровеносных сосудов и нервных стволов. 9. При ожогах: - глубоких поражений кожного покрова площадью свыше 10% поверхности тела; - глубоких ожогов лица и функционально важных и высоко активных областей тела (кисть, стопа, промежность, крупные суставы). 10. Из числа пораженных ионизирующим излучением: лица с острой лучевой болезнью третьей степени после купирования проявлений первичной реакции и достаточно надежного установления степени тяжести поражения. 11. Из числа пораженных 0В: - тяжело пораженные фосфорорганическими веществами при развитии у них тяжелых соматических (абсцедирующие пневмонии) или неврологических осложнений (токсические полиневриты, интоксикационные энцефаломиелопагии, психоорганический синдром, затяжные астеноневротические состояния); - пораженные ипритами с абсцедирующими пневмониям, выраженными анемиями и значительным упадком питания; - пораженные окисью углерода со стойкими органическими изменениями центральной нервной системы. Из числа пораженных ботулотоксином эвакуации в ТГЗ подлежат лица, имеющие абсцедирующую пневмонию или стойкие неврологические осложнения (периферические полиневриты, затяжные астенические состояния). Из числа больных: - больные активной формой туберкулеза легких; - больные абсцедирующей пневмонией; - больные с обострением хронической пневмонии II—III стадии; -больные с гипертонической болезнью III стадии; -больные с тяжелыми формами ишемической болезни сердца; -больные с ревмокардитом в активной фазе; -больные с затяжной формой острого диффузионного гломерулонефрита, а также с обострением хронического гломерулонефрита; - больные с хроническим пиелонефритом при нарушении концентрационной или азотовыделительной функции почек; - больные с заболеваниями системы крови и диффузными заболеваниями соединительной ткани; - больные с тяжелыми формами эндокринных заболеваний (сахарный диабет, тиреотоксический зоб); - больные с распространенными дерматозами (экзема, нейродерматит, пузырчатка, псориаз). 14. Из числа раненых и больных психоневрологического профиля:- больные с тяжелыми формами закрытой травмы головного мозга, сопровождающимися параличами, парезами, судорожными припадками; - пораженные ФОБ и ботулотоксином с выраженными и стойкими неврологическими (полиневриты, очаговые поражения ЦНС) и психическими (нарушения интеллекта и памяти) расстройствами; - больные с затяжными реактивными состояниями и психозами (депрессией, бредом, псевдодеменцией); - больные эпилепсией с психическими нарушениями; - больные с органическими заболеваниями ЦНС; - больные с последствиями заболеваний периферических нервов, сопровождающиеся глубоким нарушением функций; - больные с затяжными симптоматическими психозами; - больные с органическими инфекционными психозами с затяжным течением. 15. Из числа женщин-военнослужащих эвакуации в ТГЗ подлежат раненые и больные с вышеперечисленными ранениями (заболеваниями), а также раненые, имеющие: - сочетанные ранения и травмы органов женской половой сферы живота; - с осложнениями проникающих ранений живота, тупой травмы и повреждением внутренних органов, требующих хирургического лечения (кишечные свищи, каловые свищи); - сочетанные ранения и травмы женских гениталий и органов мочеполовой системы; - обширные ранения (повреждения) женских наружных половых органов, требующих восстановительного лечения. Из числа больных женщин-военнослужащих эвакуации в ТГЗ подлежат: - гинекологические больные с рецидивирующими хроническими воспалительными заболеваниями внутренних половых органов, при наличии опухолевого процесса, недержания мочи; -беременные со сроком беременности 32 недели и более; родильницы (с 6 дня после родов). Билет 18 34. Виды тыловых госпиталей здравоохранения, их задачи и организационно- штатная структура. Совершенствование медицинской науки и техники, способов и методов лечения современной боевой патологии предопределяет совершенствование организационной структуры специальных формирований здравоохранения, их мобилизационной подготовки и мобилизации. В соответствии с существующей в настоящее время организационно-штатной структурой ТГЗ подразделяются на шесть типов: 4 многопрофильных госпиталя (базовый, нейрохирургический, травматологический, терапевтический) и 2 узкоспециализированных госпиталя (кожно-венерологи-ческий и туберкулезный). Коечная емкость тыловых госпиталей установлена в объемах 400, 500, 600 коек. Структура коечного фонда в каждом госпитале приведена к структуре вероятного входящего потока раненых и больных с учетом современных достижений и требований по специализированному лечению боевой патологии. В соответствии с задачами и структурой коечного фонда в составе тыловых госпиталей планируются к развертыванию следующие основные функциональные подразделения: 1. Базовый тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), сортировочно-эвакуационное (подвижное), хирургические (торакальное, абдоминальное, гнойной хирургии, нейрохирургическое, травматологическое, ожоговое, стоматологическое с зубопротезной лабораторией, гинекологическое, хирургическое с операционными блоками, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс-диагностики), терапевтические, физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический; 2. Нейрохирургический тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), нейрохрургические, хирургическое, отоларингологическое, офтальмологическое, челюстно-лицевой хирургии и стоматологии с зубопротезной лабораторией, хирургическое с операционными блоками, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс-диагностики), психоневрологическое, физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический; 3. Травматологический тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), ожоговое, травматологические, хирургическое, гнойной хирургии, челюстно-лицевой хирургии и стоматологии с зубопротезной лабораторией, хирургическое с операционными блоками, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс-диагностики), психоневрологическое, физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический; 6. Туберкулезный тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), туберкулезное (легочно-хирургическое), туберкулезное (для больных костно-суставным туберкулезом), туберкулезное (для больных урогенитальным туберкулезом), туберкулезные (легочные), хирургическое (с операционным блоком и стерилизационной), стоматологическое с зубопротезной лабораторией, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс-диагностики), физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический. В соответствии с задачами и структурой коечного фонда в составе тыловых госпиталей планируются к развертыванию следующие основные функциональные подразделения: 1. Базовый тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), сортировочно-эвакуационное (подвижное), хирургические (торакальное, абдоминальное, гнойной хирургии, нейрохирургическое, травматологическое, ожоговое, стоматологическое с зубопротезной лабораторией, гинекологическое, хирургическое с операционными блоками, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс-диагностики), терапевтические, физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический; 2. Нейрохирургический тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), нейрохрургические, хирургическое, отоларингологическое, офтальмологическое, челюстно-лицевой хирургии и стоматологии с зубопротезной лабораторией, хирургическое с операционными блоками, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс-диагностики), психоневрологическое, физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический; 3. Травматологический тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), ожоговое, травматологические, хирургическое, гнойной хирургии, челюстно-лицевой хирургии и стоматологии с зубопротезной лабораторией, хирургическое с операционными блоками, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс - диагностики), психоневрологическое, физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический; 4. Терапевтический тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), кардиологическое, пульмонологическое, гастроэентерологическое, неврологическое, психиатрическое, психоневрологическое, общетерапевтические, инфекционные, хирургическое (с операционным блоком и стерилизационной), стоматологическое с зубопротезной лабораторией, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс-диагностики), физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический; 5. Кожно-венерологический госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), кожно-венерологические, хирургическое (с операционным блоком и стерилизационной), стоматологическое с зубопротезной лабораторией, терапевтическое, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс-диагностики), физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное; кабинеты: лазерной терапии, функциональной диагностики, эндоскопический, лечебной физкультуры; 6. Туберкулезный тыловой госпиталь: отделения: приемное (медицинской сортировки с диагностическими койками), туберкулезное (легочно-хирургическое), туберкулезное (для больных костно-суставным туберкулезом), туберкулезное (для больных урогениталь-ным туберкулезом), туберкулезные (легочные), хирургическое (с операционным блоком и стерилизационной), стоматологическое с зубопротезной лабораторией, анестезиологи и реанимации, реанимации и интенсивной терапии (с кабинетами гемодиализа, гипербарической оксигенации, переливания крови и лаборатории экспресс - диагностики), физиотерапевтическое, рентгеновское (с кабинетом ультразвуковой диагностики), лабораторное, лечебной физкультуры; кабинеты: функциональной диагностики, эндоскопический. Основные задачи ТГМЗ На тыловые госпитали здравоохранения возлагаются следующие задачи: - прием, медицинская сортировка и санитарная (специальная) обработка поступающих в госпиталь раненых и больных, дезинфекция, дезинсекция и дезактивация их вещей, обмундирования и доставившего их транспорта; - своевременное медицинское обследование поступивших раненых и больных, оказание им специализированной медицинской помощи, лечение до определившихся исходов и медицинская реабилитация; - проведение военно-врачебной экспертизы всех находящихся на лечении раненых и больных, а также организация и проведение (совместно с органами МСЭК) медико-социальной экспертизы всех увольняемых из Вооруженных Сил Российской Федерации; - своевременная выписка из госпиталей раненых и больных по выздоровлении или перевод их по медицинским показаниям в другие тыловые госпитали или реабилитационные центры; - подготовка к эвакуации раненых и больных, подлежащих переводу в другие лечебные учреждения; - организация охраны госпиталя, а также его защиты от оружия массового поражения и неблагоприятных экологических факторов; - оказание консультативной помощи по своему профилю другим тыловым госпиталям; - материально-бытовое обеспечение раненых и больных и выплата им денежного довольствия; - проведение воспитательной и культурно-досуговой работы с ранеными и больными; - ведение медицинского, материального и финансового учета и отчетности; - проведение специальной подготовки личного состава госпиталя; - проведение научно-исследовательской работы в госпитале; На тыловые госпитали -- базовые, кроме того, возлагаются следующие задачи: - развертывание силами сортировочно-эвакуационных отделений на железнодорожных станциях, в портах и аэропортах в районах дислокации базовых ТГЗ эвакуационных приемников и организация разгрузки прибывающих санитарных транспортов; - прием, медицинская сортировка, временное размещение и подготовка к дальнейшей эвакуации раненых и больных, подлежащих лечению в других тыловых госпиталях, и организация их доставки в эти госпитали; - оказание неотложных мероприятий квалифицированной медицинской помощи поступившим непрофильным раненым и больным, находящимся в нетранспортабельном состоянии, их временная госпитализация и лечение до восстановления транспортабельности. Учитывая вышеизложенное, мы можем сделать вывод о том, что для обеспечения гарантированного развертывания тыловых госпиталей здравоохранения (и СФЗ в целом) в период мобилизации и выполнения ими задач по предназначению необходима их заблаговременная подготовка в мирное время. Комплектование тыловых госпиталей личным составом Организация комплектования тыловых госпиталей личным составом осуществляется в порядке, определенном Правительством Российской Федерации, Министерством здравоохранения и социального развития Российской Федерации, Министерством обороны Российской Федерации, и осуществляется в соответствии с существующими штатами: а) специалистами из числа граждан, пребывающих в запасе и работающих в мирное время в организациях-исполнителях. Комплектование указанными специалистами является приоритетным при выполнении мобилизационных заданий. Предназначение указанных граждан, прежде всего специалистов дефицитных профессий, осуществляется в индивидуальном порядке как на воинские должности, так и на должности гражданского персонала, предусмотренные штатами тыловых госпиталей. б) гражданами, пребывающими в запасе и состоящими на общем воинском учете. в) специалистами из числа граждан, не состоящих на воинском учете и работающих в мирное время в организациях-исполнителях (в мирное время с указанными гражданами заключаются трудовые договоры (контракты) по исполнению ими в период мобилизации и в военное время должностных обязанностей в тыловом госпитале). г) гражданами, не состоящими на воинском учете, путем их найма на работу в период мобилизации и в военное время на соответствующие штатные должности тылового госпиталя. В случаях, когда должности начальников тыловых госпиталей, их заместителей и помощников невозможно укомплектовать офицерами запаса, работающими в органах здравоохранения, разрешено предназначать офицеров медицинской службы запаса 2 и 3 разрядов, состоящих на общем воинском учете. На должности медицинского и обслуживающего персонала (врачей, рентген-техников, зубных техников, старших операционных сестер, фельдшеров и лаборантов и других), подлежащих замещению в военное время служащими по вольному-найму, разрешено предназначать соответствующих специалистов из числа граждан, пребывающих в запасе 2 и 3 разрядов, в том числе ограниченно годных к военной службе, и женщин. Граждане, пребывающие в запасе, работающие в организациях-формирователях и предназначенные в тыловые госпитали, не подлежат бронированию на период мобилизации и в военное время; при этом эти граждане (предназначенные в тыловые госпитали) в другие команды и партии не приписываются (не предназначаются). Для этого в мобилизационных предписаниях граждан, пребывающих в запасе, предназначенных в тыловые госпитали, ставится отличительная отметка в правом верхнем углу «СФ». Комплектование ТГЗ личным составом запаса осуществляется военными комиссариатами соответствующих территорий во взаимодействии с организациями-формирователями порядком, определяемом Генеральным штабом Вооруженных сил Российской Федерации по согласованию с Министерством здравоохранения и социального развития Российской Федерации. Конкретный порядок, сроки подачи и приема личного состава для тыловых госпиталей, как правило, определяет командующий войсками военного округа (флотом). Граждане, пребывающие в запасе, работающие в мирное время в организациях-исполнителях и предназначенные в тыловые госпитали, бронированию не подлежат и к другим специальным формированиям и воинским частям не приписываются. Отбор граждан, предназначаемых для комплектования как воинских должностей, так и должностей гражданского персонала тыловых госпиталей, производится в первую очередь из числа специалистов с учетом гражданской специальности. Работа по приписке (предназначению) граждан, пребывающих в запасе (далее по тексту - ГПЗ), в тыловые госпитали осуществляется мобилизационными подразделениями организаций-исполнителей, которые с получением соответствующих указаний из Министерства здравоохранения и социального развития Российской Федерации разрабатывают и направляют в штабы военных округов (флотов) заявки на выделение и заявки на призыв и поставку в разрезе военных комиссариатов субъектов Российской Федерации. Комплектующие военные комиссариаты установленным порядком подтверждают выполнение заявок высылкой руководителям органов управления здравоохранением субъектов РФ копий исполненных нарядов. На граждан, выполнение служебных обязанностей которых будет связано с совершенно секретными и секретными сведениями, военными комиссариатами соответствующих территорий производится установленным порядком оформление соответствующего допуска. На укомплектование тыловых госпиталей не предназначаются граждане: - имеющие неснятую или непогашенную судимость за совершение тяжкого преступления; - забронированные в порядке, определенном Правительством Российской Федерации; - признанные временно не годными к военной службе по состоянию здоровья на срок до 6 месяцев; - занятые постоянным уходом за отцом, матерью, женой, мужем, родным братом, родной сестрой, дедушкой, бабушкой, усыновителем, нуждающимися по состоянию здоровья в соответствии с заключением врачебно-консультационной комиссии в постоянном постороннем уходе (помощи, надзоре), либо являющимися инвалидами 1 группы, а также за членами семьи, не достигшими 16-летнего возраста, при отсутствии других лиц, обязанных по закону содержать указанных граждан; 35. Лечебно-эвакуационное обеспечение (ЛЭО) ЧС. Цель и принципы ЛЭО. Лечебно-эвакуационное обеспечение (ЛЭО) - система научно-обоснованных мероприятий по оказанию пострадавшему населению медицинской помощи, его лечению в сочетании с медицинской эвакуацией по назначению в ЛПУ и предназначаемых для этого сил и средств службы МК, МС ГО и других ведомств. Таким образом, сущность ЛЭО состоит в своевременности и преемственности последовательно проводимых лечебно-профилактических мероприятий на этапах медицинской эвакуации в сочетании с эвакуацией пострадавших в ЛПУ. Своевременность обеспечивается: - максимальным приближением медицинской помощи к пострадавшему; - четкой организацией розыска и оказания первой медицинской помощи; - ранней, быстрой эвакуацией пострадавших из очага. Преемственность достигается: - единством взглядов на происхождение, развитие патологических процессов, протекающих в организме человека при поражении. В условиях ЧС, в силу расчленения медицинской помощи по времени и на местности недопустимо лечение различными методами, а руководствоваться указаниями, наставлениями, инструкциями. - наличием единой медицинской документации. Последовательность обеспечивается проведением медицинской сортировки пострадавших на каждом этапе медицинской эвакуации. Основными элементами ЛЭО являются: - этап медицинской эвакуации; - медицинская сортировка; - оказание всех видов медицинской помощи; - медицинская эвакуация. Этап медицинской эвакуации - это силы и средства медицинской службы МК, ГО, МО РФ, МВД и МПС, развернутые на путях движения пострадавших для приема, медицинской сортировки, оказания им медицинской помощи и лечения. В гражданском здравоохранении при ЧС принята двухэтапная система ЛЭО. Первым этапом медицинской эвакуации являются мобильные медицинские отряды (ОПМ), медицинские формирования службы медицины катастроф и других ведомств. На этом этапе обеспечивается оказание первой медицинской и первой врачебной помощи, т.е. догоспитальных видов. В зависимости от условий обстановки (отсутствие высокого уровня радиации, заражения ОВ, БС) медицинские формирования развертываются непосредственно в районе катастрофы в целях приближения неотложной помощи к раненому. Вторым этапом является комплекс ЛПУ, развернутых вне района бедствия в загородной зоне в составе больничной базы (ББ), где каждая больница обслуживает определенную категорию пострадавших. ББ, как второй этап медицинской эвакуации обеспечивает оказание исчерпывающих видов медицинской помощи - квалифицированной и специализированной, объединенных в категорию госпитальных видов. Указанная система ЛЭО получила название двухэтапной системы лечения. Каждый этап имеет свои особенности в развертывании на путях медицинской эвакуации и организации работы, однако, на любом этапе необходимо развернуть функциональные подразделения (отделения) для: • приема, медицинской сортировки поступающих; • проведения санитарной обработки; • оказания медицинской помощи; • временного размещения инфекционных и психоневрологических больных; • временной госпитализации нетранспортабельных больных (в ММО); • медицинского снабжения; • хозяйственного обслуживания. Для каждого этапа медицинской эвакуации устанавливается конкретный вид медицинской помощи. В современной системе лечебного обеспечения пострадавших в ЧС предусматривается оказание следующих видов медицинской помощи: • первой; • первой врачебной • квалифицированной • специализированной. Понятие «объем медицинской помощи» характеризует содержание всего перечня тех мероприятий, которые должны быть выполнены определенному контингенту с учетом их состояния и условий обстановки, т.е. дает представление о качественной стороне работы. Количественную сторону работы этапа раскрывает понятие «объем работы», который в условиях ЧС при возникновении массовых санитарных потерь, может значительно превышать возможности данного этапа медицинской эвакуации. В зависимости от условий обстановки, сложившейся в ЧС, объем медицинской помощи может изменяться: расширяться или сокращаться. Однако на последующем этапе он всегда расширяется. Ранее выполненные мероприятия на первом этапе не дублируются на втором, если нет к этому медицинских показаний, а последовательно расширяются. Объем медицинской помощи устанавливает вышестоящий начальник медицинской службы. Медицинская сортировка является основой организации ЛЭО, важнейшим организационно-административным принципом деятельности службы МК и МС ГО и др. ведомств при ликвидации медико-санитарных последствий катастроф. Наиболее рациональные методики медицинской сортировки: - бригадный (конвейерный) способ путем последовательного обхода рядов пострадавших; - выборочный способ (беглый осмотр всех пораженных с выявлением наиболее тяжелых, нуждающихся в медицинской помощи по жизненным показаниям). В приемно-сортировочных помещениях, в летнее время — на сортировочной площадке (СП), среди пораженных на основании оценки общего состояния, характера повреждений, возникших осложнений и учетом прогноза исхода, выделяются пять сортировочных групп. I сортировочная группа — пораженные с крайне тяжелыми, несовместимыми с жизнью повреждениями, а также находящиеся в терминальных состояниях. Прогноз неблагоприятный. Пораженные этой группы нуждаются в симптоматическом лечении. Эвакуации не подлежат. II сортировочная группа — пораженные с тяжелыми повреждениями, сопровождающимися нарастающими расстройствами жизненных функций. К этой группе относятся: тяжело пораженные с быстро нарастающими опасными для жизни осложнениями травмы, радиационного поражения, пораженные ОВ, БС с угрозой потери функции одной или нескольких основных жизнеобеспечивающих систем. Для устранения нарушений необходимо срочное проведение лечебно-профилактических мероприятий. Прогноз может быть благоприятным при условии оказания им соответствующего объема медицинской помощи. Пораженные этой сортировочной группы нуждаются в помощи по неотложным жизненным показаниям (в том числе в проведении срочных оперативных вмешательств). Временно нетранспортабельны, эвакуация возможна только после стабилизации гемодинамических показателей, дыхания. III сортировочная группа — пораженные с тяжелыми и средней тяжести повреждениями, не представляющими непосредственной угрозы для жизни. Прогноз для жизни и восстановления трудоспособности относительно благоприятный. Медицинская помощь оказывается во вторую очередь или может быть отсрочена до поступления в ББ (однако не исключается возможность развития тяжелых осложнений). Эвакуация в первую очередь. IV сортировочная группа — пораженные с повреждениями средней тяжести, с нерезко выраженными функциональными расстройствами или без них. Прогноз жизни благоприятный. Медицинская помощь может потребоваться при подготовке к эвакуации. Развитие опасных осложнений маловероятно (при условии применения антибиотиков и других препаратов по показаниям). Прогноз восстановления трудоспособности, как правило, благоприятный при относительно коротком сроке госпитального лечения и пребывания в БЛП. Эвакуация во вторую очередь (при нехватке транспортных средств). V сортировочная группа — легкопораженные с абсолютно благоприятным прогнозом для жизни и для восстановления трудоспособности. Нуждаются в амбулаторно-поликлиническом лечении по месту расселения (жительства) населения. Эвакуация во вторую очередь. Медицинская эвакуация - это неотъемлемая часть лечебного процесса и представляет систему мероприятий по доставке пострадавших из очагов катастроф в ЛПУ. Она начинается с организованного выноса и вывоза пораженных с объектов, из районов стихийных бедствий и крупных аварий и завершается с поступлением в лечебные учреждения (второй этап). Медицинская эвакуация должна отвечать следующим требованиями: - она должна быть щадящей, необходимо стремиться к использованию железнодорожного, водного и авиасанитарного транспорта; - должна быть своевременной, т.е. обеспечивающей доставку пострадавших на этап медицинской эвакуации в наиболее благоприятные сроки оказания медицинской помощи. Движение пострадавших должно определяться не столько величиной расстояния в км до следующего этапа, сколько временем пребыванием в пути. Кроме того необходима предэвакуационная подготовка пострадавших, сопровождения их медицинским составом во время эвакуации и соблюдения функционального положения тела при травмах, ранениях различной локализации. Эвакуацию больных и пострадавших с острыми заболеваниями, травмами и отравлениями следует производить максимально быстро, бережно, не причиняя дополнительных повреждений. Перед эвакуацией необходимо провести в соответствии с характером повреждения полный комплекс мероприятий первой медицинской помощи, описанный выше. Во время эвакуации должно производиться постоянное наблюдение за состоянием пострадавшего. Неотложные лечебные мероприятия, начатые на месте заболевания или происшествия, должны продолжаться и во время транспортирования. В случае резкого психомоторного возбуждения пострадавшего необходимо фиксировать к носилкам с помощью полотенец или простыней. При развитии у пострадавшего в период транспортирования состояния клинической смерти проводятся реанимационные мероприятия. Важным звеном в системе неотложных и реанимационных мероприятий на месте происшествия и во время транспортирования является придание пострадавшему такого положения, которое способствует поддержанию проходимости дыхательных путей, облегчает самостоятельное дыхание и улучшает кровообращение. Это особенно касается пострадавших, находящихся в бессознательном состоянии. Билет 19 36. Этап медицинской эвакуации: определение, цель, принципы организации, способы, требования. Путь медицинской эвакуации, лечебно-эвакуационное направление. Одноэтапная и двухэтапная система эвакуации Под этапом медицинской эвакуации понимают медицинские формирования и учреждения, развёрнутые на путях эвакуации поражённых (больных) и обеспечивающие их приём, медицинскую сортировку, оказание регламентируемой медицинской помощи, лечение и подготовку (при необходимости) к дальнейшей эвакуации. Этапы медицинской эвакуации в системе Всероссийской службы медицины катастроф: • формирование и учреждение службы медицины катастроф; • медицинские формирования и лечебные учреждения Минздравсоцразвития России; • формирование и учреждение медицинской службы Минобороны России, медицинской службы МВД России, медицинской службы войск Гражданской обороны и других министерств и ведомств, развёрнутые на путях эвакуации поражённых из района ЧС для их массового приёма, медицинской сортировки, оказания медицинской помощи, подготовки к эвакуации и лечения. Каждый этап медицинской эвакуации осуществляет определённые лечебно-профилактические мероприятия, которые в совокупности составляют объём медицинской помощи, свойственный данному этапу. Объём этих мероприятий на этапах медицинской эвакуации не является постоянным и может изменяться в зависимости от обстановки. Каждый этап медицинской эвакуации имеет свои особенности в организации работы, зависящие от места данного этапа в общей системе лечебно-эвакуационных мероприятий, а также от вида ЧС и медицинской обстановки. Однако, несмотря на разнообразие условий, определяющих деятельность отдельных этапов медицинской эвакуации, в основе их организации лежат общие принципы, согласно которым в составе этапа медицинской эвакуации развёртывают функциональные подразделения (рис. 3.1), обеспечивающие выполнение следующих основных задач: 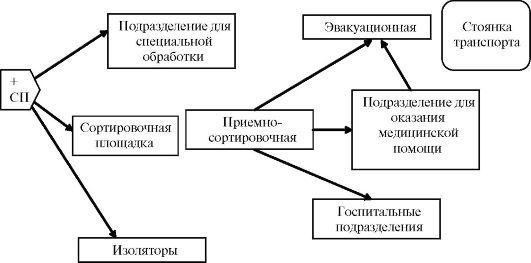 Рис. 3.1. Схема развёртывания этапа медицинской помощи: СП - сортировочный пост (+ - обозначение флага Красного Креста) • приём, регистрацию и медицинскую сортировку поражённых (больных), прибывающих на данный этап медицинской эвакуации, - приёмно-сортировочное отделение; • санитарную обработку поражённых, дезактивацию, дегазацию и дезинфекцию их обмундирования и снаряжения - отделение (площадки) специальной обработки; • оказание поражённым (больным) медицинской помощи - перевязочная, операционно-перевязочное отделение, процедурная, противошоковая, палаты интенсивной терапии; • госпитализацию и лечение поражённых (больных) - госпитальное отделение; • размещение поражённых и больных, подлежащих дальнейшей эвакуации, - эвакуационное отделение; • размещение инфекционных больных - изолятор. В состав этапа медицинской эвакуации также входят управление, аптека, лаборатория, хозяйственные подразделения и т.д. Этапы медицинской эвакуации должны быть постоянно готовы к работе в любых, даже самых сложных условиях, к быстрой перемене места расположения и одновременному приёму большого количества поражённых. Этапом медицинской эвакуации, предназначенным для оказания первой врачебной помощи, могут быть следующие структуры: • пункты медицинской помощи (ПМП), развёрнутые врачебносестринскими бригадами; • уцелевшие (полностью или частично) поликлиники, амбулатории, участковые больницы в очаге поражения; • медицинские пункты медицинской службы Минобороны России, МВД, войск Гражданской обороны и др. Квалифицированная и специализированная медицинская помощь и лечение поражённых осуществляются на последующих этапах медицинской эвакуации. Такими этапами медицинской эвакуации могут быть следующие учреждения: • госпитали службы медицины катастроф, многопрофильные, профилированные, специализированные больницы, клинические центры Минздравсоцразвития России, медицинские силы Минобороны России (медицинские отряды специального назначения, медико-санитарные батальоны, госпитали и др.); • медицинские учреждения МВД России, ФСБ России, войск и медицинской службы Гражданской обороны и др. Под медицинской эвакуацией понимают вынос (вывоз) поражённых (больных) из очага чрезвычайной ситуации и транспортировку до этапов медицинской эвакуации или в лечебные учреждения с целью своевременного оказания поражённым (больным) необходимой медицинской помощи и проведения эффективного лечения и реабилитации. Маршрут, по которому осуществляют вынос и транспортировку поражённых (больных), называется путь медицинской эвакуации, а расстояние от пункта отправки поражённого до места назначения принято считать плечом медицинской эвакуации. Совокупность путей эвакуации, расположенных на них этапов медицинской эвакуации и работающих санитарных и других транспортных средств называют эвакуационным направлением. Медицинская эвакуация начинается с организованного выноса, вывода и вывоза пострадавших (больных) из зоны катастрофы и завершается доставкой их в лечебные учреждения, оказывающие полный объём медицинской помощи и обеспечивающие окончательное лечение. Быстрая доставка поражённых (больных) на первый и конечные этапы медицинской эвакуации - одно из главных средств достижения своевременности в оказании медицинской помощи поражённым. В условиях катастроф санитарный и неприспособленный автотранспорт, как правило, служит одним из основных средств эвакуации поражённых в звене «зона катастрофы - ближайшее лечебное учреждение (где оказывают полный объём медицинской помощи)». При необходимости эвакуации поражённых в специализированные центры страны обычно используют авиационный транспорт. Эвакуацию осуществляют по принципу «на себя» (машины «скорой медицинской помощи», лечебно-профилактических учреждений, региональных, территориальных центров экстренной медицинской помощи и т.п.) и «от себя» (транспортом пострадавшего объекта, спасательных отрядов и др.). Общее правило при транспортировании поражённых на носилках - несменяемость носилок с целью предотвращения перекладывания тяжело поражённых (с носилок на носилки) с заменой их из обменного фонда. Очень важно организовать управление эвакуацией с целью равномерной и одномоментной загрузки этапов медицинской эвакуации и лечебно-профилактических учреждений, а также направления поражённых в лечебные учреждения соответствующего профиля (отделения лечебных учреждений), сократив до минимума перевод поражённых по назначению между лечебными учреждениями. Загрузка транспорта по возможности однопрофильными по характеру (хирургический, терапевтический профиль и т.п.) и локализации поражения пострадавшими значительно облегчает эвакуацию не только по направлению, но и по назначению, сокращая до минимума межбольничные перевозки. Рассмотренные выше принципы и положения лечебно-эвакуационного обеспечения населения не могут быть обязательными и безусловными для каждого вида ЧС (землетрясение, химические и радиационные аварии и др.), имеющего свои особенности, различную величину и структуру санитарных потерь. В связи с этим при организации лечебно-эвакуационных мероприятий следует ориентироваться на конкретную обстановку, внося необходимые коррективы в принципиальную схему лечебно-эвакуационного обеспечения населения в ЧС. 37. Понятие о травматическом шоке. Этиология и патогенез травматического шока Содержание противошоковых мероприятий на этапах медицинской эвакуации. Травматический шок – ответная реакция организма на тяжелую механическую травму, сопровождающаяся нарушением всех функций в организме. Этиология. Наиболее частые причины развития травматического шока: — повреждения таза, грудной клетки, нижних конечностей; — повреждения внутренних органов; — открытые повреждения с обширным размозжением мягких тканей при отрывах конечностей. Шок может возникнуть при разнообразном сочетании повреждений и даже при множественных тяжёлых ушибах тела. |
