Занятие 9. Часть 1 Надо сделать Пройти лекцию до конца к настоящему времени Вы заработали баллов 0 из 0 возможных
 Скачать 0.78 Mb. Скачать 0.78 Mb.
|
Показания для начала ВААРТВ России первые официальные рекомендации по проведению ВААРТ были приняты в 1993 г. (хотя лечение азидотимидином проводилось с 1987 г.). В 1999 г. были разработаны и в 2010 г. пересмотрены рекомендации по применению ВААРТ (таблица 2). 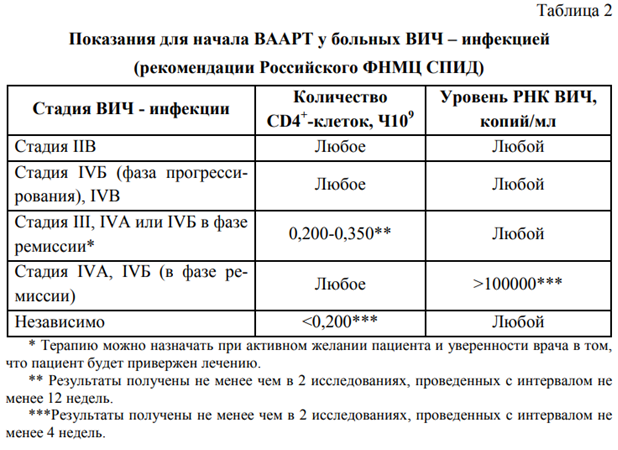 Абсолютные показания (терапию настоятельно рекомендуют пациенту)  ВИЧ – инфекция в стадии IIB или IVБ в фазе прогрессирования и IVB независимо от количества CD4+-лимфоцитов и уровня РНК ВИЧ в крови ВИЧ – инфекция в стадии IIB или IVБ в фазе прогрессирования и IVB независимо от количества CD4+-лимфоцитов и уровня РНК ВИЧ в крови количество CD4+-лимфоцитов ниже 0,200х109/л. количество CD4+-лимфоцитов ниже 0,200х109/л. Относительные показания (терапию можно назначать при активном желании пациента и уверенности врача в том, что пациент будет привержен лечению) Относительные показания (терапию можно назначать при активном желании пациента и уверенности врача в том, что пациент будет привержен лечению)  ВИЧ – инфекция в стадии III, IVA или IVБ в фазе ремиссии при количестве CD4+-лимфоцитов 0,200-0,350х109/л ВИЧ – инфекция в стадии III, IVA или IVБ в фазе ремиссии при количестве CD4+-лимфоцитов 0,200-0,350х109/лУровень РНК ВИЧ более 100000 копий/мл при 2 исследованиях, проведенных с интервалом не менее 4 недель у больных в стадии IVA в фазе прогрессирования или IVБ в фазе ремиссии. Не рекомендуется применение моно - и битерапии в связи с меньшей по сравнению ВААРТ эффективностью и высокой вероятностью развития резистентности вируса в течение первых нескольких месяцев лечения. Схема ВААРТ включает  либо 3 препарата из группы НИОТ, либо 2 из группы НИОТ + 1 или 2 препарата из группы ИП, 2 НИОТ + 1 ННИОТ, НИОТ либо 3 препарата из группы НИОТ, либо 2 из группы НИОТ + 1 или 2 препарата из группы ИП, 2 НИОТ + 1 ННИОТ, НИОТ+ ННИОТ + ИП. В качестве схем стартового режима ВААРТ рекомендуется применение 2 НИОТ + ИП или 2 НИОТ + ННИОТ. Использование схемы, состоящей из 3 НИОТ, является альтернативной схемам, включающим ННИОТ или ИП, при невозможности их применения. Оценку эффективности противоретровирусной терапии осуществляют на основании следующих критериев: достижение клинической ремиссии, снижение уровня виремии вплоть до ее исчезновения, повышение содержания CD4- клеток. При хорошем эффекте от лечения уже через 1-3 месяца наблюдается значимое повышение уровня CD4-лимфоцитов (приблизительно на 30% от исходного) и снижение «вирусной нагрузки» (на 1log и более, вплоть – до неопределяемого уровня). В этой связи количественно определять РНК ВИЧ и CD4-лимфоциты рекомендуется через 1 месяц от начала лечения и в последующем каждые 3-6 месяцев. При недостаточной эффективности терапии (клиническое прогрессирование ВИЧ-инфекции, уменьшение CD4-клеток по сравнению с исходным уровнем и/или отсутствие снижения концентрации РНК ВИЧ на 1log и более через 3-6 месяцев) или потере эффективности ранее проводимого лечения (в том числе при развитии резистентности вируса к данным препаратам) рекомендуется смена всех препаратов (желательно с учетом отсутствия к ним резистентности возбудителя). Побочные эффекты противовирусных препаратовПобочные эффекты противовирусных препаратов могут варьировать по тяжести от легких до очень тяжелых и угрожающих жизни: В период адаптации (первые 3-4 недели): головная боль; тошнота, рвота, слабость и др.; боль в животе; диарея. Побочные эффекты: сыпь; гепатотоксичность; панкреатит; лактацидоз; гипергликемия; липодистрофия, перераспределение подкожной жировой клетчатки; полинейропатия; анемия, нейтропения. Потенциально опасные для жизни побочные эффекты: фатальная гепатотоксичность; реакции гиперчувствительности при приеме ABC; лактоацидоз; синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Профилактика и лечение вторичных заболеванийДругая задача лечения - профилактика и лечение вторичных заболеваний. Важным направлением является профилактика оппортунистических инфекций. При критическом снижении CD4-лимфоцитов (менее 200 кл/мкл) возникает угроза развития оппортунистических инфекций, что служит показанием к проведению первичной профилактики их. Вторичная профилактика проводится после перенесенных инфекций для предупреждения рецидивов. Для лечения пневмоцистной пневмонии суточная доза препарата разделяется на 3-4 приема (внутрь или внутривенно в течение 3-х недель), при этом расчет на массу тела производится по триметоприму (0,02 г/кг/сут). Для вторичной профилактики (химиопрофилактика рецидивов) в течение 4-х недель после окончания курса лечения острого процесса препарат принимают ежедневно по 0,96 г 1 раз/сут, затем при отсутствии отрицательной клинической и рентгенологической динамики переходят на схему первичной профилактики. Препаратом первого ряда является триметоприм-сульфаметоксазол, взрослым он назначается по 0,96 г 1 раз/сутки три дня подряд каждую неделю. Для лечения пневмоцистной пневмонии суточная доза препарата разделяется на 3-4 приема (внутрь или внутривенно в течение 3-х недель), при этом расчет на массу тела производится по триметоприму (0,02 г/кг/сут). Для вторичной профилактики (химиопрофилактика рецидивов) в течение 4-х недель после окончания курса лечения острого процесса препарат принимают ежедневно по 0,96 г 1 раз/сут, затем при отсутствии отрицательной клинической и рентгенологической динамики переходят на схему первичной профилактики. Альтернативными схемами лечения пневмоцистоза являются следующие: триметоприм по 0,015 г/кг/сут внутрь или внутривенно в сочетании с дапсоном по 100 мг/сут внутрь, а также клиндамицин по 1,2 г/сут внутрь или внутривенно в сочетании с примахином по 30 мг/сут внутрь на протяжении 3-х недель. Эффективного этиотропного лечения криптоспоридиоза нет. Улучшение состояния отмечается при использовании спирамицина перорально по 6-9 млн ЕД/сутки в 2-3 приема в течение 3-4 недель. Также могут применяться азитромицин перорально по 0,5 г 1 раз в сутки 4 недели и более. Для лечения токсоплазмоза чаще всего назначают пириметамин перорально по 50-100 мг в сутки в сочетании с сульфадиазином перорально по 4-6 г/сут в 4 приема или с антибиотиками: клиндамицином (2,4 г/сут), кларитромицином (внутрь по 1 г 2 раза/сут), азитромицином (1,2-1,5 г/сут) на протяжении 3-6 недель с последующей поддерживающей терапией пириметамином (25-50 мг/сут) и сульфадиазином (2-4 г/сут) или клиндамицином (0,9-1,2 г/сут). Профилактика проводится при CD4<100/мкл и наличии в крови антител к токсоплазме. Применяются перорально пириметамин в сочетании с сульфадиазином. Следует отметить, что профилактика пневмоцистоза также эффективна против токсоплазмоза. Первичная профилактика грибковых инфекций осуществляется при проведении больным антибиотикотерапии, а также при уровне CD4<50/мкл независимо от стадии заболевания и применения антибиотиков. В стадии вторичных заболеваний после завершения лечения острой фазы локализованных и генерализованных грибковых инфекций проводится поддерживающая терапия. Рекомендуются следующие схемы как первичной, так вторичной профилактики: № 1 - нистатин по 2,0 г в сутки ежедневно; № 2 - нистатин по 4,0 г в сутки ежедневно (не более 10 дней); № 3 - кетоконазол по 0,2 г в сутки ежедневно; № 4 -флюконазол по 0,15 г один раз в неделю; № 5 - флюконазол по 0,05 г в сутки ежедневно; № 6 – флюконазол по 0,1 г в сутки ежедневно; № 7 – амфотери- цин-В по 1 мг/кг один раз в неделю внутривенно; № 8 – итраконазол по 0,2 г в сутки ежедневно. |
