АНАТОМИЯ_КРОВЬ, Гемостаз. Гомеостаз.ЛИМФА. Кровь кровь
 Скачать 3.3 Mb. Скачать 3.3 Mb.
|
|
КРОВЬ Кровь — жидкая и подвижная соединительная ткань внутренней среды организма. Является разновидностью соединительной ткани. Состоит из: жидкой среды — плазмы взвешенных в ней форменных элементов (клеток и производных от клеток): лейкоцитов, эритроцитов и тромбоцитов. Кровь циркулирует в кровеносных сосудах и отделена от других тканей сосудистой стенкой. В среднем у мужчин в норме объём крови составляет 5,2 л, у женщин — 3,9 л, а у новорожденных — 200—350 мл. Массовая доля крови в теле взрослого человека составляет 6—8 %. У человека кровь образуется из кроветворных стволовых клеток, количество которых составляет около 30 000, в основном в костном мозге, а также в пейеровых бляшках тонкой кишки, тимусе, лимфатических узлах и селезёнке. Плазма крови. Представляет собой вязкую жидкость желтоватого цвета, содержащую 90-93% воды и 7-10% сухого вещества: Белков Жиров Углеводов Солей Гормонов Ферментов Растворенных газов В медицинской практике анализ крови имеет очень большое значение для диагностики и характеристики состояния организма при заболеваниях.  Сыворотка крови – нет фибриногена. Плазма крови – есть фибриноген. 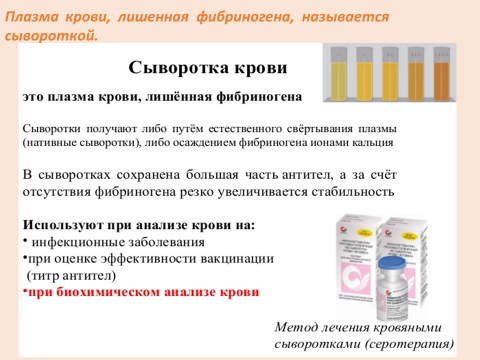   Доля клеточных элементов в общем объеме называется гематокритоми составляет примерно 45%. 96% - эритроциты - переносят кислород и углекислый газ; 3% - лейкоциты - клетки иммунной системы; 1% - тромбоциты - способствуют свёртыванию крови. Но форменные элементы и плазма могут переходить в соединительную ткань, которая окружает кровеносные сосуды. Эта подвижная система обеспечивает постоянство состава внутренней среды организма. Функции крови. транспортная(перенос разнообразных веществ) - включает ряд частных функций: дыхательную(перенос газов), трофическую(перенос питательных веществ), экскреторную(удаление из тканей продуктов метаболизма), регуляторную(перенос гормонов, факторов роста и других биологически активных регуляторных веществ), терморегуляторную(распределение тепла между органами и его выделение во внешнюю среду). Гомеостатическаяфункция крови обеспечивает поддержание постоянства внутренней среды организма. Защитнаяфункция направлена на нейтрализацию чужеродных антигенов, обезвреживание микроорганизмов неспецифическими и специфическими (иммунными) механизмами. Форменные элементы крови: Эритроциты Лейкоциты Тромбоциты Эритроциты, или «красные кровяные тельца» (Эр, Red Blood Cells, RBC) — безъядерные клетки, имеющие форму двояковогнутого диска. Эритроциты- наиболее многочисленные форменные элементы крови - образуются в миелоидной ткани в красном костном мозге. У человека и млекопитающих они относятся к постклеточным структурам, поскольку в ходе развития утрачивают ядро и органеллы. 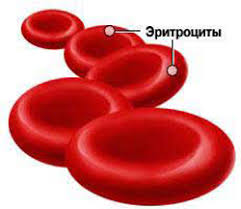 Эритроциты окрашиваются оксифильно и имеют вид двояковогнутого диска диаметром 7,2-7,5 мкм, что определяет более светлую окраску их центральной части по сравнению с периферической. Благодаря такой форме они имеют: большую поверхность, активно насыщаются кислородом, способны к обратимой деформации. Изменения формы эритроцитов возникают при: - их старении и - в патологических условиях. Форма эритроцитов поддерживается благодаря стабилизирующему белку мембраны — спектрину. Основная функция эритроцитов — транспорт дыхательных газов. Безъядерность эритроцитов и их форма обеспечивают им наиболее оптимальные свойства в процессе газообмена, поддержании деформабельности и осмотической резистентности. Нормальный размер эритроцита составляет 7,5–8,3 мкм; продолжительность жизни — 90–120 дней (3-4 мес.). Эритроциты обладают антигенными свойствами, на основании которых различают четыре основные группы крови. Цитоплазма эритроцита на 96% заполнена гемоглобином. Гемоглобин — это хромопротеин, обеспечивающий перенос О2 из альвеол легких к клеткам всего организма и СО2 — от клеток к альвеолам легких и буферная функция. Гемоглобин состоит из гема— небелковой части (комплекс железа и протопорфирина IX) и глобина — белковой части. Потоком крови эритроциты, содержащие молекулы гемоглобина со связанным кислородом, доставляются к органам и тканям, где кислорода мало; здесь необходимый для протекания окислительных процессов кислород освобождается от связи с гемоглобином. Кроме того, гемоглобин способен связывать в тканях небольшое количество диоксида углерода (CO2) и освобождать его в лёгких. Нормальным содержанием гемоглобина в крови человека считается: у мужчин — 130—160 г/л (нижний предел — 120, верхний предел — 180 г/л), у женщин — 120—150 г/л; у детей нормальный уровень гемоглобина зависит от возраста и подвержен значительным колебаниям. Так, у детей через 1—3 дня после рождения нормальный уровень гемоглобина максимален и составляет 145—225 г/л, к 3—6 месяцам снижается до минимального уровня — 95—135 г/л, затем с 1 года до 18 лет отмечается постепенное увеличение нормального уровня гемоглобина в крови. Во время беременности в организме женщины происходит задержка и накопление жидкости, что является причиной гемодилюции — физиологического разведения крови. В результате наблюдается относительное снижение концентрации гемоглобина (при беременности уровень гемоглобина в норме составляет 110—135 г/л). Кроме этого, в связи с внутриутробным ростом ребёнка происходит быстрое расходование запасов железа и фолиевой кислоты. Если до беременности у женщины был дефицит этих веществ, проблемы, связанные со снижением гемоглобина, могут возникнуть уже на ранних сроках беременности Монооксид углерода (CO) связывается с гемоглобином крови намного сильнее (в 250 раз), чем кислород, образуя карбоксигемоглобин (HbCO). Впрочем, монооксид углерода может быть частично вытеснен из гема при повышении парциального давления кислорода в лёгких. Некоторые процессы приводят к окислению иона железа в гемоглобине до степени окисления Fe+3. В результате образуется форма гемоглобина, известная как метгемоглобин (HbOH) (metHb, от «мета-» и «гемоглобин», иначе гемиглобин или ферригемоглобин. Метгемоглобин является формой металлопротеинового гемоглобина, в котором железо в гемовой группе находится в состоянии Fe+3, а не Fe+2 normal нормального гемоглобина. Метгемоглобин не может связывать кислород, а это значит, что он не может переносить кислород к тканям. В обоих случаях блокируются процессы транспортировки кислорода. Ме́тгемоглобинеми́я — состояние, характеризующееся появлением в крови повышенного (свыше 1 %) количества метгемоглобина. При отравлении организма анилином, нитробензолом и т. п. наступает гипоксемия, которая при продолжительном вдыхании паров этих ядов может привести к смерти. В случаях подобного отравления рекомендуется немедленное вдыхание чистого кислорода. В этих условиях метгемоглобин постепенно переходит в гемоглобин. Кровь в этих случаях темная, поскольку железо в половине субъединиц гемоглобина М необратимо окислено до трехвалентного (метгемоглобин).
Для диагностики берется кровь из вены. Важно помнить: После пункции вены кровь набирают в пробирку с гепарином. При образовании гематомы назначают согревающий компресс. При больших размерах гематомы необходим контроль пульса дистальнее места пункции вены. Место пункции прижимают ватным шариком до остановки кровотечения. Референтные значения метгемоглобина: 0,06 - 0,24 г/100 мл х 155 [9,3 - 37,2 мкмоль/л] ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ ИССЛЕДОВАНИЯ 1. Гемолиз, обусловленный неосторожным обращением с пробами крови. 2. Повышение: Анилиновые красители, производные бензола (особенно нитросоединения), бензокаин, хлораты, хлорохин, дапсон, ионизирующая радиация, изониазид, лидокаин, метоклопрамид, нитраты, нитриты, нитроглицерин, фенацетин, феназон, феназопиридин, примахин, резорцинол, сульфасалазин, сульфонамиды, сульфоны, курение, триметоприм. Слишком долго стоявший образец. Понижение: Неправильная обработка пробы (MetHb нестабилен) ЦЕЛЬ ИССЛЕДОВАНИЯ 1. Диагностировать приобретенную метгемоглобинемию, обусловленную радиоактивным облучением, воздействием токсичных веществ или лекарственных препаратов. 2. Диагностировать врожденную метгемоглобинемию. ОТКЛОНЕНИЯ ОТ НОРМЫ Повышение концентрации MetHb может свидетельствовать: о приобретенной или врожденной метгемоглобинемии отравлении угарным газом, о приеме определенных препаратов или контакте с рядом веществ. Снижение уровня MetHb возможно при панкреатите. Молекула гемоглобина в норме содержит две пары идентичных белковых цепей, обозначаемых буквами греческого алфавита α и β. Разновидности α-цепей (ζ и α) кодированы генами 11-й хромосомы, β-цепей (ε, γ, δ, β) — генами 16-й хромосомы. В зависимости от состава α- и β-цепей различают гемоглобин: эмбриональный (Hb Gower 1 — ζ2ε2, Hb Gower 2 — α2ε2, Hb Portland — ζ2γ2), фетальный (HbF — α2γ2) Гемоглобин F обладает повышенным сродством к кислороду и позволяет сравнительно малому объёму крови плода выполнять кислородоснабжающие функции более эффективно. Однако гемоглобин F обладает меньшей стойкостью к разрушению и меньшей стабильностью в физиологически широком интервале pH и температур. В течение последнего триместра беременности и вскоре после рождения ребёнка гемоглобин F постепенно — в течение первых нескольких недель или месяцев жизни, параллельно увеличению объёма крови — замещается «взрослым» гемоглобином А (HbA), менее активным транспортёром кислорода, но более стойким к разрушению и более стабильным при различных значениях pH крови и температуры тела. Такое замещение происходит вследствие постепенного снижения продукции γ-цепей глобина и постепенного увеличения синтеза β-цепей созревающими эритроцитами. гемоглобин взрослых (HbA — α2β2, HbA2 — α2δ2, HbF — α2γ2). Гемоглобин взрослых включает: 97% HbA (α2β2), 2,5% HbA2 (α2δ2) 0,5% HbF (α2γ2). Определение фетального гемоглобина имеет большое диагностическое значение для ряда заболеваний и состояний. По уровню фетального гемоглобина можно судить о «степени созревания» недоношенного ребёнка. Определение уровня фетального гемоглобина важно для проведения лечебных мероприятий при гемолитической анемии новорождённых, касающихся заменных переливаний крови. Заменные переливания крови проводятся донорской кровью, в которой практически отсутствует фетальный гемоглобин. В связи с этим о полноте заменных переливаний можно судить по уровню фетального гемоглобина у новорождённого ребёнка. С помощью определения фетального гемоглобина диагностируется анемия в случае фето-материнской и фето-фетальной гемотрансфузий. Если ребёнок рождается с анемией, то при определении HbF у матери он будет повышен. Следовательно, имеет место фето-материнская гемотранфузия, при которой эритроциты плода через плаценту проникают в организм матери. При рождении близнецов возможно обнаружение анемии у одного из новорождённых. В этом случае определение уровня фетального гемоглобина может подтвердить фето-фетальную гемотрансфузию, при которой у одного из близнецов уровень HbF повышен, а у другого он снижен. Также определение фетального гемоглобина важно для диагностики лейкозов. Повышение фетального гемоглобина(HbF) является показателем возврата к эмбриональному типу кроветворения, т.е. свидетельствует о появлении молодых, незрелых клеток крови. На ранних стадиях заболевания это может быть одним из важных показателей. Уровень фетального гемоглобина может свидетельствовать также и о полноте ремиссии после проведённых курсов лечения, а также о новом обострении. Содержание фетального гемоглобина повышается при гипоксии тканей и гипоксемии. Это происходит в результате компенсаторного повышения синтеза гемоглобина, обладающего повышенным сродством к кислороду. Гипоксия и гипоксемия являются следствием недостаточного снабжения тканей кислородом, что может быть при анемиях, заболеваниях легких. Глики́рованныйгемоглобин, или гликогемоглобин ( гемоглобин A1c, HbA1c), — биохимический показатель крови, отражающий среднее содержание сахара в крови за длительный период (от трёх до четырёх месяцев). Гликированный гемоглобин отражает % гемоглобина крови, необратимо соединённый с молекулами глюкозы (см. в биохимических методах исследования). Повышение ↑уровня Hb Полицитемия, эритроцитоз, дегидратация, врожденный или приобретенный цианоз, хронические заболевания сердца и легких, почечная киста, эритропоэтин-секретирующие опухоли, эритремии. Ложное повышение результатов может наблюдаться при гипертриглицеридемии вследствие мутности сыворотки, лейкоцитозе, если число лейкоцитов превышает 25 х 109/л, наличии HbC или HbS, легко преципитирующихся глобулинов, например, при миеломной болезни или при макроглобулинемии Вальденстрема, прогрессирующих заболеваниях печени, у заядлых курильщиков вследствие образования функционально неактивного HbCO. Снижение ↓уровня Острая кровопотеря, гипергидратация, анемия Увеличение ↑количества эритроцитов Реактивные эритроцитозы, вызванные дефицитом кислорода в тканях (легочное сердце; пороки сердца; эмфизема легких) Реактивные эритроцитозы, вызванные избыточным образованием эритропоэтинов (поликистоз почек, новообразования, болезнь и синдром Кушинга), дегидратация Уменьшение ↓количества эритроцитов Острая кровопотеря, гипергидратация, анемия Помимо зрелых эритроцитов, в кровотоке в небольшом количестве обнаруживаются ретикулоциты- молодые формы эритроцитов, частично сохранившие органеллы, которые выявляются в виде базофильной сеточки. 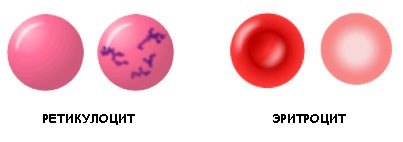 Это безъядерные клетки с большим количеством РНК и рибосом. Ретикулоциты имеют мембранные рецепторы к трансферрину (белок плазмы крови, который осуществляет транспорт ионов железа). Ретикулоцитарная РНК продолжает производить гемоглобин. На стадии ретикулоцита может вырабатываться до 30% от общего количества гемоглобина в эритроците. Другие 70–80% гемоглобина синтезируются ранее, на преретикулоцитных стадиях дифференцировки клетки. Как только ретикулоцит превращается в зрелый эритроцит, он теряет РНК и с ней способность производить гемоглобин. На стадии ретикулоцита эритроцит пребывает в течение 1-го дня в костном мозге и еще 1-го дня — в периферической крови. В анализах крови ретикулоциты обозначаются аббревиатурой RET и являются важным показателем. Отклонения в анализе могут свидетельствовать о различных процессах в организме |
