Лекция 1 Сахарный диабет. Современная классификация, этиология, клиника, диагностика
 Скачать 0.56 Mb. Скачать 0.56 Mb.
|
|
Лекция №1 Сахарный диабет. Современная классификация, этиология, клиника, диагностика. Актуальные вопросы ангио- и нейропатий. План лекции Эпидемиология СД Этиология, патогенез СД Классификация СД Патогенетические и клинические отличия СД 1 и 2 типов Показания и методика проведения теста толерантности к глюкозе Сосудистые осложнения СД Полинейропатия как осложнение СД Определение Сахарный диабет - синдром хронической гипергликемии, которая развивается в результате влияния генетических и экзогенных факторов, обусловленный абсолютным или относительным дефицитом инсулина в организме и характеризируется нарушением всех видов метаболизма, и в первую очередь - обмена углеводов. Эпидемиология сахарного диабета - Заболеваемость сахарным диабетом (СД) в среднем составляет 1,5-4 %, в развитых странах мира - до 5-6 %. - В настоящее время в мире насчитывается около 150 млн больных СД, в Украине - около 1 млн. - Через каждые 10-15 лет количество больных удваивается. - До 2010 года в мире будет свыше 230 млн. больных СД. - Настоящая заболеваемость значительно выше, поскольку в каждом втором-третьем случае СД остается недиагностированным. - Только 5-10 % от общего количества больных СД составляют пациенты с 1 типом заболевания, 8 % - дети. Этиология СД 1 типа 1. Генетические нарушения: - Склонность к СД 1 типа предопределенная несколькими генами системы HLA, которые локализуются в коротком плече 6- хромосомы: DR3, DR4, В8, В 15, DRW3, DRW4. - При наличии антигенов HLA-B7, A3, Dw2, DRw2 - риск заболеть СД в 14,5 раз ниже. У лиц с генетической склонностью масса поджелудочной железы и островков ниже, чем в норме, в-клетки склонны к апоптозу 2. Вирусные инфекции - β-цитотропные вирусы (Коксаки В4, краснухи, кори, эпидемического паротита, цитомегаловируса); - вирусы, которые вызывают перекрестную автоиммунную реакцию к β-клеткам; - нарушение иммунного ответа на вирус, тропный к β-клеткам. 3. Аутоиммунное поражение β-клеток: - у 60-80 % больных выявлыют антитела к островковым клеткам; - у 80-95 % больных оказываются антитела к GAD-65, GAD-67 – изоформам глютаматдекокарбоксилази 4. Заболевания и повреждения поджелудочной железы: острые и хронические панкреатиты; опухоли, кистовидные перерождения железы, кальцинирующий фиброз; гемохроматоз; панкреатектомия (полная или частичная). Патогенез СД 1 типа: Генетическая склонность Действие пусковых факторов Развитие аутоиммунных нарушений Развитие инсулита Явный СД Этиология СД 2 типа 1. Генетические повреждения: - у больных на СД МОДY-2 обнаруживают мутацию гена гексокиназы, которая контролирует глюконеогенез в печени и секрецию инсулина в в-клетках - СД с митохондриальным наследованием - семейные формы диабета с доминантным типом наследования. Гены СД 2 типа локализуются в 11-й хромосоме 2. Негенетические факторы инсулинорезистентности (Группы риска развития СД) 1. Лица с обремененной наследственной склонностью по СД и других эндокринных заболеваниях; 2. лица с аутоимунными неэндокринными заболеваниями; 3. страдающие ишемической болезнью сердца, артериальной гипертензией; 4. лица, которые ведут малоподвижную жизнь, употребляют высококалорийные продукты; 5. лица с избыточной массой тела и ожирением; 6. лица, которые имеют большие психоэмоциональные нагрузки, стрессовые ситуации; 7. женщины, у которых были частые выкидыши, мертворождения, или которые родили детей с весом 4 кг и больше; 8. пубертатный возраст и климактерический период; 9. лица, которые страдают на гнойничковые заболевания. 3. Гиперпродукция контринсулярних гормонов синдром Иценко-кушинга гипоталамичний синдром акромегалия феохромоцитома тиреотоксикоз Патогенез СД 2 типа Факторы риска, генетические факторы Инсулинорезистентность Гиперинсулинемия СД 2 типа Недостаточность в-клеток Этиологическая классификация нарушений гликемии (ВООЗ, 1999) І. Сахарный диабет типа 1 (деструкция в-клеток, которая обычно приводит к абсолютной недостаточности инсулина). А. Аутоимунный. Б. Идиопатический. ІІ. Сахарный диабет типа 2 (от подавляющей резистентности к инсулину с относительной недостаточностью инсулина к преимущественно секреторному дефекту с резистентностью к инсулину или без нее). ІІІ. Другие специфические типы сахарного диабета: А. Генетические дефекты функции в-клеток. Б. Генетические дефекты в действии инсулина. В. Болезни экзокринной части поджелудочной железы. Г. Эндокринопатии. Д. Сахарный диабет, индуктируемый лекарственными средствами или химическими веществами. Е. Инфекции (коревая краснуха, цитомегаловирусна инфекция и др.) Ж. Необычные формы имуноопосредственного сахарного диабета. З. Другие генетические синдромы, которые иногда совмещаются с сахарным диабетом. IV. Гестационный СД. Клиническая классификация манифестного (явного) сахарного диабета (А.С. Ефимов, 1983, 1998) I. Клинические формы 1. Первичный ЦД: а) генетический, б) эссенциальний (с ожирением или без него). 2. Вторичный (симптоматический) ЦД: а) гипофизарний; б) стероидный; в) тирогенний; г) адреналовий; д) панкреатический (воспаление поджелудочной железы, опухолевое ее перерождение или удаление); е) бронзовый (в случае гемохроматозу). 3. СД беременных (гестационный). ІІ. Типы (характер течения) СД Тип 1 - инсулинзависимый (лабильный со склонностью к ацидозу и гипогликемии, преимущественно юношеский). Тип 2 - инсулиннезависимый (стабильный, СД людей преклонных лет). ІIІ. Степени тяжести ЦД 1. Легкий. 2. Средний. 3. Тяжелый. IV. Состояние компенсации 1. Компенсированный. 2. Субкомпенсированный. 3. Декомпенсованный. V. Наличие диабетической ангиопатии (I-III стадий) и невропатии 1. Микроангиопатия - ретино-, нефро-, капилляропатия нижних конечностей или другой локализации. 2. Макроангиопатия с подавляющим поражением сосудов сердца, головного мозга, нижних конечностей, другой локализации. 3. Универсальная микро-, макроангиопатия. 4. Полиневропатия (периферическая, автономная или висцеральная). 5. Энцефалопатия. VІ. Поражение других органов и систем Гепатопатия, катаракта, дерматопатия, остеоартропатия и др. VІІ. Острые осложнения СД. Комы 1. Гиперкетонемическая. 2. Гиперосмолярная. 3. Гиперлактацидемическая. 4. Гипогликемическая. Степени тяжести сахарного диабета - Легкая степень. При такой форме заболевания могут быть начальные (функциональные) стадии ангиопатии, работоспособность сохранена. Компенсация диабета достигается только диетой. - Средняя степень - возможен эпизодический кетоз, кетоацидоз. При этой форме диагностируются ангиопатии I - ІІ стадий. Для компенсации заболевания назначают пероральные сахаропонижающие препараты или инсулин. - Тяжелая степень - комы. У таких больных диагностируют выраженные (ІІІ - IV стадии) ангиопатии, которые ведут к значительным органическим повреждениям зрения, почек, нижних конечностей, сердца и мозга. Работоспособность больных снижена или даже полностью утрачена. Гликированный гемоглобин - гемоглобин, связаный с глюкозой путем неферментативного гликирования, этот процесс нелимитирован. Степень гликирования прямопропорционален концентрации глюкозы, необоротный, не зависит от наличия инсулина и свидетельствует о степени компенсации заболевания за последние 90 суток. Норма – 4 - 6 %, при сахарном диабете - 6,0-20 %. Критерии компенсации углеводного обмена при CД
Стадии компенсации сахарного диабета - Компенсация диабета - больные жалоб практически не предъявляют, не худеют (исключение составляют пациенты, которые имеют ожирение), у них отсутствуют гипогликемии и кетоацидоз. У таких больных ослабляются проявления ангиопатий, нормализуются показатели глюкозы в крови натощак или их колебания на протяжении суток не превышают 2,78 - 5,55 ммоль/л; в пределах нормы также содержание липидов, кетоновых тел. - Декомпенсация - выраженые клинические проявления диабета и его осложнений, гипергликемия, гиперлипидемия, выраженые колебания глюкозы крови на протяжении суток. Метаболические сдвиги при диабете и их проявления
Патогенетические и клинические отличия сахарного диабета типа 1 и 2
Показания к проведению теста толерантности к глюкозе 1. Периодические нарушения углеводного обмена: - глюкозурия беременных -гипергликемия после еды до 9,9 ммоль/л - реактивная гипогликемия 2. Наличие факторов риска сахарного диабета: - наследственная склонность - избыточный вес - патологическая беременность и роды (выкидыши, многоводье, мертворожденные, токсикози беременных, масса новорожденных > 4,1 кг) - поражение периферийных сосудов, артериальная гипертензия - хронические инфекции - дерматопатии - гиперлипидемия, гиперурикемия - ретинопатии и нейропатии неизвестной этиологии Условия проведения стандартного теста толерантности к глюкозе 1. Тест не проводится при разных интеркурентных заболеваниях, прогрессирующих поражениях печени и почек 2. Обследуемый на протяжении 3-х дней до проведения теста находится на обычной диете (не меньше 150 г углеводов на сутки) и выполняет привычную физическую работу 3. Не меньше как за три дня до теста должны быть отменены лекарства, которые влияют на результаты теста (кортикостероиды, эстрогены, салуретики, салицилаты), а также сахаропонижающие препараты 4. Тест проводится после ночного голодания 10-14 ч., позволяется пить воду 5. Проведение орального теста толерантности к глюкозе заключается в том, что утром натощак у пациента берут кровь из пальца для определения содержания сахара. После этого ему дают выпить предварительно приготовленный раствор 50 - 75 г глюкозы (в зависимости от веса тела), растворенные в 250 – 500 мл воды, который выпивается за 2 - 5 минут. Капиллярная кровь из пальца берется через один и два часа. Оценка теста толерантности к глюкозе
Осложнения сахарного диабета
Стадии развития диабетической нефропатии
Клинические признаки диабетической стопы
   Синдром стопы диабетика – комплекс анатомо-функциональных изменений, обусловленных диабетическими микро-и макроангиопатиями и нейропатией, что приводит к язвенно-некротическому поражению мягких тканей нижних конечностей. Формы: - Нейропатическая - Ишемическая - Смешанная 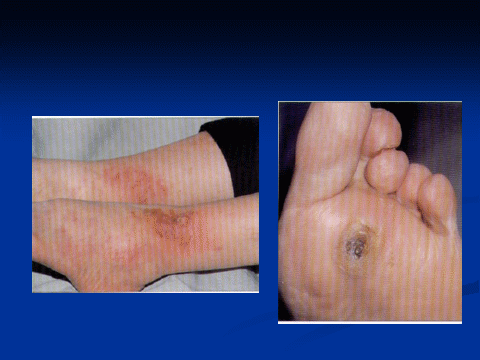 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
