Острый респираторный дисстрессиндром
 Скачать 426.1 Kb. Скачать 426.1 Kb.
|
1 2 Терапия 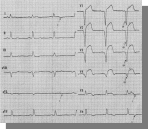 Мужчина 74 лет доставлен в реанимационное отделение с продолжительным приступом загрудинных болей, выраженной одышкой, чувством нехватки воздуха. Объективно: ортопное, «ловит» ртом воздух, дыхание клокочущее, пенистая розовая мокрота. Тоны сердца приглушены, ритм галопа, ЧСС 110 в минуту. АД 180/110 мм.рт.ст. В легких по всем полям мелкопузырчатые хрипы. На ЭКГ: Какое осложнение развилось? острый респираторный дисстрес-синдром двухсторонняя пневмония сердечная астма статус астматикус +отек легких Мужчина 40 лет, находился в стационаре с диагнозом «Криоглобулинемический васкулит». 2 назад внезапно возникла резкая одышка, слабость, тошнота. Дежурный врач измерил АД – 150/95 мм. рт.ст. Назначил капельницу с эуфиллином, после чего АД снизилось до 90/60 мм рт.ст, а одышка купировалась в течение 1,5 часов. На следующий день был сделан Д-димер – 1,34 мг/л (0,5 норма). Больной ранее отмечал тяжесть и чувство распирания в икроножных мышцах. Что из нижеперечисленного является причиной развившегося осложнения? гипертонический криз приступ бронхиальной астмы антифосфолипидный синдром, венозный вариант обструктивный синдром, вызванный легочным васкулитом +пульмонит в рамках системного васкулита  "Юноша 17 лет часто болел инфекционными заболеваниями дыхательных путей с детства, состоял на диспансерном учете по поводу бронхита. В последние два года состояние ухудшилось, был неоднократно госпитализирован с жалобами на кашель с гнойной мокротой, при посеве мокроты выделен H.influenza, 2 месяца назад - P.aeruginosa. Объективно: рост 155 см, масса 46 кг. В верхних отделах легких выслушиваются единичные влажные хрипы на вдохе. Аппетит сохранен, диурез без особенности, склонность к нарушению стула. Семейный анамнез не уточнен по заболеваниям органов дыхательной системы. Какой из перечисленных диагнозов НАИБОЛЕЕ вероятен? "Юноша 17 лет часто болел инфекционными заболеваниями дыхательных путей с детства, состоял на диспансерном учете по поводу бронхита. В последние два года состояние ухудшилось, был неоднократно госпитализирован с жалобами на кашель с гнойной мокротой, при посеве мокроты выделен H.influenza, 2 месяца назад - P.aeruginosa. Объективно: рост 155 см, масса 46 кг. В верхних отделах легких выслушиваются единичные влажные хрипы на вдохе. Аппетит сохранен, диурез без особенности, склонность к нарушению стула. Семейный анамнез не уточнен по заболеваниям органов дыхательной системы. Какой из перечисленных диагнозов НАИБОЛЕЕ вероятен?внебольничная пневмония +муковисцидоз туберкулез легких хроническая обструктивная болезнь легких бронхиальная астма Мужчину 26 лет более года беспокоят частые простудные заболевания, герпетические высыпания на губах 3-4 эпизода, периодически диарея, которые он связывает с частыми командировками, питанием в общепите. В течение месяца t 38°С, сухой кашель и нарастающая одышка. Объективно: цианоз губ. ЧДД 34 в мин, ЧСС 122 в мин, рО2 70 мм рт. ст. В легких выслушивается жесткое дыхание, единичные сухие хрипы. Из анамнеза: не женат, частая смена полового партнера, курит, алкоголь, наркотики не употребляет. Какой из перечисленных возбудителей НАИБОЛЕЕ вероятно привел к ухудшению состояния больного? +Pneumocystis carini Legionella pneumophilla Klebsiella pneumonia Streptococcus pneumonia Staphylococcus aureus  Мужчина 52 лет обратился с жалобами на кашель с небольшим количеством вязкой мокроты желтоватого цвета, одышку инспираторного характера, t 39 °С, боли в правой половине грудной клетки, усиливающиеся при кашле и глубоком дыхании, общую слабость, потерю аппетита. Болен 6 дней, принимал дома аспирин и бисептол. В легких выслушивается жесткое дыхание, мелко-пузырчатые звучные хрипы, справа ниже угла лопатки дыхание не прослушивается. Тоны сердца приглушены, ЧДД 24 в мин., пульс 98 в мин., АД 110/70 мм.рт.ст. Какое осложнение НАИБОЛЕЕ вероятно развилось у пациента? Мужчина 52 лет обратился с жалобами на кашель с небольшим количеством вязкой мокроты желтоватого цвета, одышку инспираторного характера, t 39 °С, боли в правой половине грудной клетки, усиливающиеся при кашле и глубоком дыхании, общую слабость, потерю аппетита. Болен 6 дней, принимал дома аспирин и бисептол. В легких выслушивается жесткое дыхание, мелко-пузырчатые звучные хрипы, справа ниже угла лопатки дыхание не прослушивается. Тоны сердца приглушены, ЧДД 24 в мин., пульс 98 в мин., АД 110/70 мм.рт.ст. Какое осложнение НАИБОЛЕЕ вероятно развилось у пациента?подпеченочный абсцесс спонтанный пневмоторакс сухой плеврит эмпиема плевры +экссудативный плеврит "Больной К. 54 года, предъявляет жалобы на одышку при умеренной физической нагрузке, сухой кашель, слабость. Одышка беспокоит в течение года. Объективно: состояние средней тяжести, диффузный цианоз. При перкуссии – притупление перкуторного звука в нижних отделах легких, при аускультации в этих же областях выслушивается ослабленное везикулярное дыхание и крепитация, напоминающая «треск целлофана». На компьютерной томограмме двусторонние ретикулярные изменения в базальных отделах легких с изменениями по типу «матового стекла». Что из перечисленного НАИБОЛЕЕ целесообразно назначить? бронхолитики муколитики цитостатики +глюкокортикоиды антибиотики  У женщины 72 лет, получавшей антибактериальную терапию по поводу пневмонии, общее состояние в динамике без улучшения, прогрессирует слабость, похудание, боли в грудной клетке. При контрольной компьютерной томографии выявлен очаг высокой плотности с неровными краями и лучистыми контурами. Какая цитология мокроты наиболее вероятна? У женщины 72 лет, получавшей антибактериальную терапию по поводу пневмонии, общее состояние в динамике без улучшения, прогрессирует слабость, похудание, боли в грудной клетке. При контрольной компьютерной томографии выявлен очаг высокой плотности с неровными краями и лучистыми контурами. Какая цитология мокроты наиболее вероятна?кандиды +атипичные клетки грам-отрицательные кислотоустойчивые бациллы нейтрофилы асбестовые тельца Женщина 34 лет. Предъявляет жалобы на приступы удушья, приступы сухого кашля или со скудной мокротой, заложенность носа, першение в горле в течение последних месяцев. Приступы возникают при контакте с пылью, на резкие запахи, при вдыхании холодного воздуха с частотой 5-6 раз в неделю, 2-3 раза в неделю просыпается от удушья в 4-5 часов утра. Пикфлоуметрия – 320 мин (норма 430 л/мин). Выберите тактику лечения? ИГКС+ДДБА Женщина 40 лет. Через 10 мин после инъекции ибупрофена появилось резкая слабость, головокружение, кожные покровы побледнели. Появилось затруднение дыхания и уртикарная сыпь на коже груди и спине. АД – 70/55 мм рт.ст. С какого препарата следует начать оказание неотложной помощи? допамин +эпинефрин супрастин преднизолон эуфиллин Женщина 45 лет поступила в экстренном порядке с жалобами на нарастающую одышку. Объективно: ортопное, в акте дыхания участвует вспомогательная мускулатура, выслушиваются дистантные сухие хрипы с удлиненным выдохом. Парциальное давление О2 – 66 мм.рт.ст. Начата кислородотерапия. Что является следующим шагом в неотложной терапии данного состояния? метилпреднизолон эуфиллин в\в +сальбутамол флюнисолид ингаляционно сальметерол в\в Женщина 44 лет поступила в отделение терапии с лихорадкой до 38°С, одышкой экспираторного характера, кашлем со слизисто-гнойной мокротой. Объективно: ортопное, в акте дыхания участвует вспомогательная мускулатура, множество свистящих хрипов по всем полям. На Р-грамме ОГК: инфильтративная тень в нижней доле правого легкого. Какой тактики в отношении кортикостероидов следует придерживаться в данном случае? кортикостероиды вводить нельзя пока не купирована пневмония требуется немедленное введение кортикостероидов в\в +начать антибиотики, добавить преднизолон в\в на 2-3 сутки можно назначить ингаляцию будесонидом или флюнисолидом ввести дипроспан в\м, далее будесонид ингаляционно  Девушка 25 лет, жалобы на выраженную слабость, одышку при малейшей физической нагрузке, пастозность лодыжек, сердцебиение. 2 недели назад перенесла ОРВИ. Объективно: бледность, пастозность лодыжек. При аускультации: в легких – крепитация в нижних отделах, тоны сердца приглушены, систолический шум на верхушке, не проводится, ЧСС 110 мин, АД 100/70 мм рт.ст. ЭКГ (фото). В анализе крови – СОЭ – 25 мм/ч. Какой диагноз? Девушка 25 лет, жалобы на выраженную слабость, одышку при малейшей физической нагрузке, пастозность лодыжек, сердцебиение. 2 недели назад перенесла ОРВИ. Объективно: бледность, пастозность лодыжек. При аускультации: в легких – крепитация в нижних отделах, тоны сердца приглушены, систолический шум на верхушке, не проводится, ЧСС 110 мин, АД 100/70 мм рт.ст. ЭКГ (фото). В анализе крови – СОЭ – 25 мм/ч. Какой диагноз?+острый миокардит, НК2А волчаночный кардит ОРЛ, ревмокардит, НК 1 хронический миокардит, обострение дилятационная кардиомиопатия, НК2А  Мужчина 54 года доставлен в экстренном порядке, около часа назад возникли и нарастают интенсивные загрудинные боли с иррадиацией в левую руку. При осмотре: тоны сердца приглушены, ритм правильный. ЧСС – 98 в мин. АД – 90/60 мм рт.ст. На ЭКГ: (фото). Какое из перечисленных мероприятий НАИБОЛЕЕ целесообразно? Мужчина 54 года доставлен в экстренном порядке, около часа назад возникли и нарастают интенсивные загрудинные боли с иррадиацией в левую руку. При осмотре: тоны сердца приглушены, ритм правильный. ЧСС – 98 в мин. АД – 90/60 мм рт.ст. На ЭКГ: (фото). Какое из перечисленных мероприятий НАИБОЛЕЕ целесообразно?антикоагулянтной терапия тромболизис +первичное чрезкожное вмешательство обезболивание дезагрегантной терапия Мужчина 68 лет. В последние 2 года отмечает появление перебоев в работе сердца, учащенное сердцебиение. Артериальная гипертензия 2 степени и ИБС в течение 15 лет. При аускультации сердца: ритм неправильный, периодически «пушечный тон», число сердечных сокращении 100 в мин, пульс-86 в мин., нерегулярный. Что Вы, ожидаете увидеть на ЭКГ больного? +зубцы P отсутствуют, расстояния R-R разные, волны f во II, III. аvF наличие внеочередных QRS и компенсаторных пауз расстояния R-R одинаковые, зубец Р перед узким QRS периодическое выпадение QRS после зубца Р расстояния R-R одинаковые, зубец Р перед QRS, Т отрицательный "Мужчина 34 лет, поступил в тяжелом состоянии с потрясающий ознобом, лихорадкой до 39,0ºС, проливной пот. При осмотре выявлены кожа цвета «кофе с молоком», петехии на переходной складке конъюнктивы, линейные геморрагии под ногтями. В коже и подкожной клетчатке ладоней, пальцев, подошв – болезненные красноватые образования с горошину. ЧСС – 120 в мин, АД 105/60 мм рт.ст. При аускультации выслушивается систолический шум на верхушке. Какой диагноз? +инфекционный эндокардит узелковый периартериит, коронарит ХРБС, недостаточность митрального клапана синдром Стилла, кардит системная красная волчанка, кардит  Мужчина 67 лет. В полном покое (дома перед телевизором) потерял сознание на 20-30 сек (со слов жены). Обморок был без предвестников и без судорог. В анамнезе - перенес 2 инфаркта миокарда, одышка возникает при ходьбе на 180 м, сахарный диабет 2 типа. Объективно: АД 128/70, ЧСС 72, ортоклиностатическая проба отрицательная, отек лодыжек. Уровень глюкозы – 4,8 ммоль/л. Холтеровское мониторирование выявило (фото): Какая тактика? Мужчина 67 лет. В полном покое (дома перед телевизором) потерял сознание на 20-30 сек (со слов жены). Обморок был без предвестников и без судорог. В анамнезе - перенес 2 инфаркта миокарда, одышка возникает при ходьбе на 180 м, сахарный диабет 2 типа. Объективно: АД 128/70, ЧСС 72, ортоклиностатическая проба отрицательная, отек лодыжек. Уровень глюкозы – 4,8 ммоль/л. Холтеровское мониторирование выявило (фото): Какая тактика?+постоянная кардиостимуляция амиодарон кардиовертер-дефибриллятор  аденозин аденозинвременная кардиостимуляция Мужчина 63 лет находится в стационаре с передним трансмуральным инфарктом миокарда. Через 2 недели от начала заболевания появились симптомы: расширение границ сердца влево, ослабление первого тона, прекардиальная пульсация в 3-4 межреберье слева, систолический шум на верхушке. На повторно снятых ЭКГ- динамики нет. АД 130/90, пульс 80 в минуту. Какое осложнение развилось? дилятационный синдром повторный инфаркт миокарда аневризма левого желудочка +синдром Дресслера разрыв сосочковой мышцы "У беременной в сроке 37-38 недель прогрессируют одышка, сердцебиение. При осмотре отеки до средней трети голеней. В легких в нижних отделах незвучные мелкопузырчатые хрипы. Тоны сердца приглушены. АД- 100/60 мм рт.ст. При обследовании признаков воспалительного процесса не выявлено. Низковольтная ЭКГ. ЭхоКГ: КДР левого желудочка – 5,8 см, фракция выброса - 50%. Какой диагноз? аритмогенная дисплазия правого желудочка неревматический миокардит хроническая ревматическая болезнь сердца гипертрофическая кардиомиопатия +перипортальная кардиомиопатия Женщина 23 лет, беременная в сроке 26 недель, обратилась к терапевту с жалобами на боли, припухлость и ограничения движения в правом коленном суставе, в лучезапястных суставах, утреннюю скованность до 1 часа. Считает себя больной в течение 4 месяцев, дебют заболевания на 2 месяце беременности с припухлости и боли в ПФС, скованности по утром. Из анамнеза: данная беременность первая. Объективно: шарообразная дефигурация правого коленного сустава, припухлость влучезапястных суставах обеих рук; акт сжатия кистей рук неполное, сила сжатия снижена.Сделано дипроспан внутрисуставно в правый коленный сустав. ОАК – Hb - 112 г/л, лейкоциты – 4х109 /л, СОЭ – 62 мм/час, СРБ – 45 мг/л, РФ – 98 Ед/л. Тактика лечения? преднизолон лефлунамид метотрексат +сульфасалазин диклофенак натрия 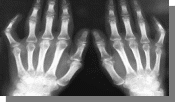 "Женщина 32 лет года жалуется на боли, припухлость и ограничения движения в мелких суставах кистей, лучезапястных и локтевых суставах, утренняя скованность около часа. Из анамнеза: болеет в течение нескольких месяцев. Объективно: болезненность при сжатии кисти, атрофия червеообразных мышц, суставы кисти припухшие. При обследовании: ОАК: Hb -100 г/л, лейкоциты -5,1х109/л, СОЭ- 25 мм/ч. РФ- 10 Ед/л, АЦЦП – положительно. Базисный препарат в начале лечения? "Женщина 32 лет года жалуется на боли, припухлость и ограничения движения в мелких суставах кистей, лучезапястных и локтевых суставах, утренняя скованность около часа. Из анамнеза: болеет в течение нескольких месяцев. Объективно: болезненность при сжатии кисти, атрофия червеообразных мышц, суставы кисти припухшие. При обследовании: ОАК: Hb -100 г/л, лейкоциты -5,1х109/л, СОЭ- 25 мм/ч. РФ- 10 Ед/л, АЦЦП – положительно. Базисный препарат в начале лечения?+метотрексат микофенолата мофетил диклофенак натрия сульфасалазин плаквенил  "Мужчина 30 лет, обратился с жалобами на сковывающие боли по ходу позвоночника, усиливающиеся утром и в покое, жгучие и сжимающие боли в области сердца, ощущение внутренних толчков тела, головокружения. Из анамнеза: 3 года назад появились боли в области крестца и ягодиц. Объективно: «поза просителя», дефанс мышц спины, сглажен поясничный лордоз, верхушечный толчок смещен влево и вниз, выслушивается диастолический шум на аорте и в точке Боткина. АД - 140/40 мм рт. ст. HLAB27 – позитивно, РФ – отрицательно, реакция Хаддлсона слабоположительная. Рентген илеосакрального сочленения: (фото). Что является причиной сердечного шума? атеросклероз восходящей части аорты перенесенный ревматический эндокардит перенесенный инфекционный эндокардит +аортит как системное проявление болезни Бехтерева аортит как проявление бруцеллеза  Женщина 56 лет. Жалобы дискомфорт в эпигастрии, чувство переполнения после еды, отрыжку воздухом, иногда тухлым. В анамнезе - аутоиммунный тиреоидит. При ФЭГДС: (фото). Какой диагноз? Женщина 56 лет. Жалобы дискомфорт в эпигастрии, чувство переполнения после еды, отрыжку воздухом, иногда тухлым. В анамнезе - аутоиммунный тиреоидит. При ФЭГДС: (фото). Какой диагноз?HP-ассоциированный гастрит НПВС-гастропатия химический хронический гастрит  функциональная диспепсия +атрофический хронический гастрит Мужчина 37 лет жалуется на давящие боли в эпигастральной области, возникающие ночью, на голодный желудок, стихающие после приема пищи, отрыжку с кислым вкусом. Об-но: язык обложен белым налетом, разлитая болезненность в эпигастрии. При ФЭГДС (фото). Какой диагноз? язвенная болезнь субкардиального отдела желудка +язвенная болезнь 12-перстной кишки язвенная болезнь антрального отдела желудка язвенная болезнь пилорического отдела желудка язвенная болезнь кардиального отдела желудка Мужчина Н., 54 лет, поступил в отделение с жалобами на периодические «опоясывающие» боли в верхней части живота, усиливающиеся вскоре после еды и в положении лежа на спине, неоднократную рвоту, учащенный до 3-5 р/сут неоформленный стул с выделением обильных каловых масс с жирным блеском, кашицеобразной консистенции. За 2 дня до поступления на фоне нарушения диеты (прием жирной, жареной пищи) у больного появились вышеуказанные жалобы. При осмотре: Рост - 169 см, вес - 50 кг, ИМТ - 17 кг/м2. Язык влажный, обложен белым налетом. Живот мягкий, болезненный в зоне Шоффара. Печень не увеличена. Какая группа препаратов является основным в лечении данной патологии в период ремиссии? пробиотики +панкреатические ферменты спазмолитики ингибиторы протонной помпы холеретики Мужчина, 32 года, обратился с жалобами тошноту, дискомфорт в правом подреберье, слабость. ИМТ – 32. При обследовании в ОАК: Нв – 120 г/л, эритроциты- 3,6 х1012, /л, тромбоциты 160×109/л, лейкоциты 5,2×109/л, СОЭ-15 мм/ч. В биохимических анализах крови: Общий белок- 65 г/л, АЛТ 250 Е\л, АСТ 228 Ед/л, билирубин 58,5 мкмоль/л, ГГТП- 42 Е\л, ЩФ- 150 Е/л. У супруги был выявлен HBsAg. Какой из перечисленных диагнозов НАИБОЛЕЕ вероятен? +вирусный гепатит В цирроз печени жировой гепатоз хронический холецистит алкогольный гепатит Женщина, 28 лет, беременность первая 28-29 недель. В первом триместре при скринниге – HbsAg положительный. При осмотре выявлены сосудистые звездочки на шее и груди. В крови: Нв – 107 г/л, тромбоциты- 112 х109/л; Биохимия: АЛТ – 120 МЕ/мл, АСТ – 78 МЕ/мл, билирубин 20 мкмоль/л, общий белок 70 г/л, ЩФ- 230 г/л; ПТИ- 75%, МНО- 1,2. ПЦР HBV DNA положительный, вирусная нагрузка - 1 500 000 МЕ/л. Какая тактика дальнейшего ведения беременной наиболее предпочтительна? гепадиф интерферон в свечах адеметионин пег-интерферон +тенофовир Мужчина, 65 лет, страдает сахарным диабетом II типа, ИМТ 36,0, алкогольные напитки не употребляет. При обследовании состояние средней тяжести, печень +0,5-1,0 см, селезенка +1,0-1,5 см. В биохимическом анализе крови - АЛТ 45 Е/л, АСТ 60 Е/л, ЩФ 240 Е/л, общий билирубин 24,0 мкмоль/л, альбумин 30 г/л, ПТИ – 65%. На ЭФГДС – варикозное расширение вен пищевода 1 степени. Эластография печени – 10,5 кПа (F3), ИХА: HBsAg, aHCV отрицательные. Укажите НАИБОЛЕЕ вероятный диагноз? цирроз печени неясной этиологии неалкогольный стеатогепатит +цирроз печени в исходе вирусного гепатита В хронический гепатит неясной этиологии цирроз печени в исходе неалкогольного стеатогепатита Женщина 36 лет. Поступила с жалобами на слабость, недомогание, быструю утомляемость, головокружение, боли в суставах, высыпания. В ОАК: 2,2×1012/л, гемоглобин 52 г/л, СОЭ 53 мм/ч. Железо сыворотки – 3,2 мкмоль/л. Объективно: бледность кожных покровов, геморрагическая сыпь на туловища, некоторые элементы с гиперпигментацией, положительный симптом сжатия кисти, пастозность лица и лодыжек. В моче – протеинурия 1,3 г/л. После гемотрансфузии гемоглобин поднялся до 72 г/л. Через 5 дней после начала преднизолона в дозе 40 мг/сут – гемоглобин – 94 г/л. Какой диагноз? +системный васкулит хронический гломерулонефрит железодефицитная анемия гемолитическая анемия апластическая анемия Мужчина 65 лет. 5 лет назад перенес гастрэктомию по Бильрот II по поводу рака желудка. Обратился с жалобами на слабость, недомогание, головокружение, сердцебиение. Объективно: пониженного питания, легкая желтушность, ангулярный стоматит. В анализе крови выявлена анемия. Какая этиология анемии наиболее вероятна? фолиево-дефицитная апластическая в рамках паранеопластического синдрома смешанная (дефицит Fe и цианкоболамина) железодефицитная +В-12 дефицитная Мужчина 30 лет, после переохлаждения развилась тяжелая ангина, нарастает слабость, лихорадка до 39,4ºС, сердцебиение, носовые кровотечения. Объективно: кожа бледная, петехиально-пятнистые высыпания на груди, животе, бедрах, пальпируются подчелюстные лимфоузлы. Тоны сердца приглушены, тахикардия. Пальпируется нижний полюс селезенки. В крови: эр-2,2x1012/л., Нв-75 г/л, ЦП-0,9, лейк-16,2x109/л, бласты-40%, пал-5%, сегм-34%, эоз-1%, лимф-20%, тромб-58x 109/л, СОЭ-45 мм/ч. Какое обследование с наибольшей вероятностью позволит верифицировать диагноз и определить прогноз? исследование пунктата лимфоузла иммуногистохимическое исследование костного мозга цитохимическое исследование костного мозга иммуногистохимическое исследование пунктата лимфоузла +иммунофенотипирование клеток костного мозга Мужчина 45 лет поступил в экстренном порядке с жалобами на боли в области сердца, тупые, несильные. Бригада СМП сняла ЭКГ: подъем сегмента ST V1-V6. Объективно: больной апатичен, амимичен, руки холодные, кожа сухая, кожа на локтях темная огрубевшая. Со слов жены – около года стал набирать в весе. При аускультации: тоны сердца приглушены. На Эхо-КГ: жидкость в полости перикарда. Какой результат лабораторных тестов наиболее вероятен? снижение кортизола снижение ТТГ повышение АКТГ +повышение ТТГ повышение тропонина Мужчина 36 лет, обратился в поликлинику с жалобами на сухость во рту, жажду, частое мочеиспускание. Рост 170 см, вес 60 кг, ИМТ 20,8. В анализах: глюкоза натощак 6,3 ммоль/л. Был сделан ГТТ натощак венозная кровь 6,7 ммоль/л, через 2 часа после нагрузки 6,8 ммоль/л. Гликированный гемоглобин 5,9%. На основании вышеизложенных данных выставите предварительный диагноз: сахарный диабет 1 типа сахарный диабет 2 типа +нарушение гликемии натощак LADA диабет нарушение толерантности к углеводам Мужчина 30 лет обратился с жалобами на похудание, жажду, сухость во рту, слабость. При осмотре: Рост 176 см. Вес 84 кг. ИМТ 27,1. В крови: глюкоза натощак 11,1 ммоль/л. Какое диагностический параметр НАИБОЛЕЕ достоверно поможет верифицировать диагноз и тактику лечения? уровень инсулина гликемический профиль +уровень С-пептида липидный профиль гликированный гемоглобин Мужчина 45 лет, длительное время наблюдается в связи с повышением сахара крови до 8-9 ммоль/л. После перенесенной ОРВИ с повышением температуры и присоединением кашля пациент похудел, появилась одышка, наросла сухость кожи. Беспокоят жажда и частое мочеиспускание. В крови обнаружена гликемия в пределах 20-22 ммоль/л, положительная моча на ацетон. Какая тактика лечения? добавить к лечению пиоглитазон +инсулин короткого действия добавить к лечению эмпаглифлозин инсулин среднего действия увеличить дозу метформина Женщина 35 лет после перенесенной нейроинфекции развилась аменоррея, вторичное бесплодие. Объективно: Рост 162 см, вес 85 кг. АД 120/80 мм.рт.ст. Подкожно-жировая клетчатка распределена равномерно. Кожа влажная, на лице высыпания в виде акне, единичные розовые стрии на передней поверхности живота. Лицо одутловатое. При надавливании из молочных желез скудное отделяемое. Какой из перечисленных диагнозов НАИБОЛЕЕ вероятен? +гиперпролактинемический синдром первичный гипогонадизм синдром Штейна-Левенталя первичный гипотиреоз синдром гиперкортицизма "Мужчина пожилого возраста доставлен в приемный покой в коматозном состоянии, которое развилось после пищевого отравления с многократной рвотой и жидким стулом. Клинические признаки выраженной дегидратации с выраженной гипотонией и олигоурией. Гликемия 27 ммоль/л, осмолярность плазмы 380 ммоль/л,тест на ацетон в моче отрицательный. С внутривенного введения каких лекарственных препаратов НАИБОЛЕЕ следует начать экстренную помощь? пролонгированный инсулин в/в капельно коллоидные растворы 500 мл/час +гипотонический раствор NaCl 0,45% из расчета 1 л/час 20 ЕД короткого инсулина, подкожно физиологический раствор из расчета 1 л/час Женщина 33 года, обратилась с жалобами на массивные отеки. Со слов больна около недели, после перенесенного ОРЗ, появились отеки с нарастанием, урежением диуреза. Также беспокоят высыпания по типу крапивницы, боли в суставах. Anti-HCV IgM, IgG – отрицательные, ПЦР HCV РНК – положительный. РФ – положительный, АНА - отрицательные. В моче: суточная протеинурия 5 г в сутки, в крови: общий белок 52 г/л, альбумин – 23 г/л, холестерин 7,5 ммоль/л. Какой НАИБОЛЕЕ вероятный предварительный диагноз? +хронический гломерулонефрит, ассоциированный с HCV IgA-нефропатия острый гломерулонефрит геморрагический васкулит с поражением почек системная красная волчанка, волчаночный нефрит Женщина 30 лет, беременность 34-36 недель. С 26-27 недели беременности отмечается повышение АД – правая рука – 155/105 мм рт.ст, левая – 145/100 мм р.ст. В последние две недели нарастает головная боль, тошнота, рвота, нарушение зрения, появились умеренные отеки на ногах, геморрагии на животе. В ОАК: Нв 97 г/л, Тромбоциты 40х109/л. В БАК: общий белок 60 г/л, билирубин 73 мкмоль/л, АЛТ 420 МЕ/мл, АСТ 310 МЕ/мл. В ОАМ белок 1,65 г/л, Ле 5-7 в п/зр, Эр 2-3 в п/зр. Какой из перечисленных предварительных диагнозов является НАИБОЛЕЕ вероятным? холестаз беременных тромбоцитопеническая пурпура преэклампсия хронический гломерулонефрит +HELLP-синдром Женщина 22 лет, первая беременность, после преждевременных родов появилась лихорадка, слабость, адинамия, кровотечение из половых путей. Объективно: ЧСС – 120-130 уд/мин, АД - 80/50 мм рт. ст., суточный диурез - 50 мл. В анализе мочи: удельный вес – 1008, белок – 0,3 г/л, эритроциты – 1-3 в п/з. В крови – калий 4,5 ммоль/л, натрий 135 ммоль/л, мочевина 16 ммоль/л, креатинин 178 мкмоль/л, АЛТ 56 МЕ/мл, АСТ 48 МЕ/мл. Какая тактика антибактериальной является НАИБОЛЕЕ оптимальной? "Женщина 48 лет, длительно страдает сахарным диабетом 2 типа. Обратилась с жалобами на слабость, недомогание, головную боль, появление сухого кашля. При обследовании: пастозность век, н/конечностей, АД 160/90 мм рт ст. на фоне приема периндоприла 5 мг/сут, дизурии нет. В анализах крови: общий белок 65 г/л, калий 5,0 ммоль/л, натрий 140 ммоль/л, глюкоза 6,5-7 ммоль/л, уровень HbA1c 8,5%, креатинин 90 мкмоль/л, мочевина 8,8 ммоль/л, СКФ=65,1 мл/мин, в анализах мочи повторная альбуминурия 100-150 мг/сут, глюкоза +. Какая тактика ведения является НАИБОЛЕЕ целесообразной? поменять периндоприл на лизиноприл добавить к лечению индапамид +сменить иАПФ на валсартан подключить карведилол и гипохлортиазид подключить амлодипин и верошпирон "Мужчина 35 лет жалуется на частые головные боли, жажду. Из анамнеза: болен около 1 года, появились головные боли, снижение работоспособности, быстро выросла масса тела. При осмотре: вес 110 кг, рост 168 см, распределение жира больше, в верхней половине туловища, лунообразное лицо, багровые стрии на передней поверхности живота. АД 170/100мм.рт.ст, тоны сердца приглушены, ритм правильный. Проведение какого исследования НАИБОЛЕЕ целесообразно? проведение пробы с каптоприлом тест толерантности к глюкозе определение катехоламинов в плазме определение электролитов плазмы +суточный профиль кортизола "Мужчина 34 лет. Обратился к инфекционисту с жалобами на жидкий стул с кровью и слизью 2-3 раза в день, субфебрильную температуру, снижение массы тела на 4 кг за последний месяц. Лечение антибиотиками в течение 2 недель без эффекта. Объективно: пониженного питания, сухость кожи, болезненность в проекции сигмовидной кишки. В крови – лейкоциты 11,9×109/л, п -5%, с – 75%, м – 1%, л – 19%, эритроциты 3,5×1012/л, гемоглобин 112 г/л, СОЭ 30 мм/ч. Какое обследование следует провести в первую очередь для верификации диагноза? ирригоскопию анализ кала на дисбактериоз рентгенконтрастное исследование кишечника копрологическое исследование +колоноскопию с биопсией "Женщина 45 лет. Обратилась с жалобами на желтушность, которая впервые появилась на фоне ОРВИ 2 месяца назад. В то время при обследовании было выявлено повышение уровня неконьюгированного билирубина. Эпизоды желтухи повторялись еще 2 раза. При осмотре – темная окраска кожи в складках. На УЗИ год назад – патологии нет. УЗИ в настоящее время – конкременты, заполняющие ¼ часть желчного пузыря. В крови - эритроциты 3,2×1012/л, гемоглобин 82 г/л, СОЭ 30 мм/ч. Что наиболее вероятно будет выявлено в анализе мочи? протеинурия глюкозурия цилиндрурия эритроцитурия +гемосидеринурия "Девушка 20 лет, летом, после отдыха в зоне декольте появились высыпания. Позже появились язвочки во рту, по поводу которых лечилась у стоматолога. Месяц назад присоединились боли и припухлость, ограничение движений в кистях, скованность по утрам, мышечная слабость, выпадение волос. 10 дней назад появилась учащенное сердцебиение, лихорадка до 38.5ºС. Объективно: эритема на лице и в зоне декольте, лимфоаденопатия, диффузная алопеция. АД 120/90 мм.рт.ст., ЧСС 100 уд/мин. В ОАК – Hb – 88 г/л, лейкоциты – 2, 8х109/л, тромбоциты – 90х109/л, СОЭ – 30 мм/час, АНА – положительно. Какое обследование необходимо назначить? ревматоидный фактор атицентромерные антитела +антитела к двуспиральной ДНК АНЦА анти-РНП Женщина 36 лет, на следующий день после срочных родов внезапно возникла одышка, которая была расценена как приступ астмы. Было сделано в\в введение эуфиллина, что привело к снижению АД, но одышка не купировалась полностью. Состояние пациентки медленно улучшалось в течение 3-4 часов. Спустя 2 года появление резкой одышки повторилось на фоне ОРВИ, выполненное на следующий день обследование выявило повышение Д-димера. У пациентки также оказалась положительной реакция Вассермана. Какой препарат играет решающую роль в лечении? сальбутамол пенициллин +преднизолон эуфиллин варфарин Мужчина 50 лет, страдает сахарным диабетом 2 типа в течение 5 лет. Регулярно получает сахароснижающие препараты. В последнее время отмечает отечность лица по утрам и повышение АД до 170\100 мм.рт.ст. Изменение каких из следующих лабораторных показателей мочи можно ожидать у данного больного: +микроальбуминурию гемоглобинурию эритроцитурию кетонурию никтурию Мужчина 62 лет предъявляет жалобы на боль в правом подреберье, желтуху, повышение температуры, кожный зуд. Объективно: иктеричность кожных покровов, следы расчесов. Язык влажный, обложен желтоватым налетом. При пальпации живота болезненность, определяется увеличение размеров печени, край ее закруглен, живот не вздут. Какие биохимические показатели необходимо исследовать в первую очередь: кислую фосфатазу, лактатдегидрогеназу мочевину, креатинин общий белок, альбумин +общий билирубин, щелочную фосфатазу креатинфофокиназу МВ, миоглобин Женщина 28 лет обратилась в клинику с жалобами на учащенное сердцебиение, потливость, слабость, снижение работоспособности, дрожание пальцев рук, похудела на 10 кг. При осмотре: ЧСС – 120 уд/мин, АД 140 / 80 мм рт ст. Исследование уровня какого гормона, необходимо провести в первую очередь: Т4 свободный Т3 общий Т4 связанный +тиреотропин Т4общий Мужчина 20 лет заболел остро с повышения температуры до 40°С, головной боли, снижения аппетита, слабости, ломоты в теле. Объективно: состояние тяжелое, кожные покровы бледные, отмечается ригидность затылочных мышц на 3 п/п, симптом Кернига резко положительный с обеих сторон. АД 90/60 мм рт.ст., пульс 100 уд/мин. В ОАК: лейкоциты 20×109 /л., с/я 63%, п/я 7%, анэозинофилия, СОЭ 40 мм/час. Проведена спинномозговая пункция. Какой характер ликвора НАИБОЛЕЕ вероятен у данного больного? лимфоцитарный плеоцитоз наличие свежих эритроцитов смешанный плеоцитоз наличие выщелоченных эритроцитов +нейтрофильный плеоцитоз Юноша 17 лет поступил с жалобами на боль в горле, головную боль, тошноту, слабость, потемнение мочи. 7-ой день болезни. Объективно: кожные покровы, склеры субиктеричны, пальпируются шейные и подчелюстные лимфоузлы, симптом «бычьей шеи», в ротоглотке – явления некротической ангины, на теле обнаруживается сыпь пятнисто-папулезного характера. Живот мягкий безболезненный, печень пальпируется ниже реберной дуги на 2,0 см, селезенка на 1,0 см, температура тела 38,5°С. Какую реакцию необходимо провести для подтверждения диагноза? +ИФА на вирус герпеса реакцию Видаля реакцию микроагглютинации реакцию Хеддельсона РСК с риккетсиями Провачека У женщины 67 лет в ранний послеоперационный период появилась одышка при незначительной физической нагрузке, кашель с прожилками крови, боли в грудной клетке. ЧДД- 28 в мин., ЧСС 120 в мин., АД – 80/50 мм рт ст. Определение какого показателя является скрининговым при данной патологии? ЛДГ фибриногена +Д димера натрийуретического пептида тропонина Т "67 летний мужчина жалуется на усиливающуюся одышку. Из анамнеза: 3 года назад перенес инфаркт миокарда. В ОАК - СОЭ 65 мм/ч. Рентгенологически обнаружен плевральный выпот. При пункции удалено 500 мл жидкости. Через 2 дня выявлено повторное накопление жидкости в плевральной полости. Какое из перечисленных исследований НАИБОЛЕЕ информативно для уточнения диагноза? исследование на онкомаркеры магнитно-резонансная томография компьютерная томография +цитологическое исследование экссудата трансбронхиальная пункция "Мужчина 44 лет, АД поднимается до 150-160/90-95 мм рт.ст. в течение 5 лет. Сахарный диабет 2 типа, принимает диабетон. Объективно: левая граница по левой средне-ключичной линий. В легких везикулярное дыхание. Тоны сердца ясные, ритм правильный. ЧСС- 80 в мин. АД-160/94 мм.рт.ст. Холестерин сыворотки -6,0 ммоль /л, креатинин сыворотки - 75 мкм/л. Сахар крови- 5,4 ммоль/л. МАУ- 100мг в сутки. Назначение какого гипотензивного препарата НАИБОЛЕЕ целесообразно? валсартан +каптоприл нифедипин бисопролол гидрохлортиазид "Женщина 37 лет жалуется на головные боли, мышечные боли, мышечную слабость, иногда судороги, жажду. В анамнезе: в течение года отмечает повышение АД до 220/120 мм рт. ст. Принимала амлодипин, без существенного эффекта. Объективно: АД - 200/120 мм рт. ст. ЧСС - 70 уд. в мин. ЭКГ: ЭОС горизонтальная, R в V5-6 >RV-4, косонисходящее смещение сегмента STV5-V6, ТV5-V6 отрицательный, в других отведениях сглажен. В крови: уровень калия - 2,2 ммоль/л. Проба Зимницкого: удельный. вес мочи 1006-1012, суточный диурез 3 л. Назначение какого из препаратов НАИБОЛЕЕ целесообразно? лизиноприл небетолол гидрохлортиазид лабетолол +верошпирон Мужчина 56 лет, предъявляет жалобы на частые головные боли при перемене погоды, к концу рабочего дня. 7 лет назад обнаружена артериальная гипертензия, лечился не регулярно. 2 года назад перенес ишемический инсульт, курит 20 сигарет в день. При осмотре тоны сердца ясные, акцент 2 тона на аорте. АД 165/100 мм.рт.ст. Левая граница сердца смещена влево на 1 см. На ЭхоКГ: индекс массы миокарда левого желудочка 140 г/м2, УЗДГ сонной артерии: комплекс интима-медиа-1,1 мм, в области бифуркации сонной артерии -1,5 мм. Лечебная тактика? лизиноприл и валсартан +монотерапия бисопрололом амлодипин и каптоприл монотерапия лизиноприлом фозиноприл и карведилол У мужчины 53 лет в анамнезе цирроз печени в исходе вирусного гепатита С. Последнюю неделю после перенесенного ОРВИ стала нарастать слабость, нарушение сна в виде сонливости днем и бессонницы ночью, периоды эйфории сменяются периодами апатии. При поступлении состояние тяжелое, сознание спутанное, психомоторное возбуждение. Печень у реберного края, Моча темная. Дыхание – 24 в мин., пульс – 100 уд. в мин., АД – 90/60 мм рт.ст. Какой препарат является основным в лечении данного осложнения? адеметионин урсодезоксихолевая кислота рифаксимин +лактулоза L-орнитин-L-аспартат Женщина 48 лет, жалобы на слабость, недомогание, боли в суставах, увеличение живота, отрыжку воздухом, неустойчивый стул. Объективно: кожа сухая, очаги гипер- и гипопигментации, слизистые бледные, живот увеличен в объеме за счет метеоризма. УЗИ – гепатоспленомегалия, v.portae 1,5 см. В крови – анемия, тромбоцитопения. ФЭГДС: варикозное расширение вен нижней трети пищевода 2 степени, симптом «красных пятен». В анамнезе сахарный диабет 2 типа. АД – 110/85 мм рт.ст. Какой препарат следует назначить с целью профилактики возможного осложнения? Нифедипин +карведилол бисопролол нитроглицерин омепразол Мужчина 25 лет, поступил с тяжелой двухсторонней пневмонией. На Р-грамме в обоих легких множественные сливные очаги с признаками деструкции. ОАК: Эр– 3,0 х1012/л, НВ – 97 г/л, ЦП – 0,9, тромбоциты – 67,0х106/л, лейк – 23,6х109/л. СОЭ – 33 мм/ч. Коагулограмма: ВСК- 8 мин., длительность кровотечения – 20 мин., АПТВ – 87 сек., антитромбин III- 60%, тесты на продукты деградации фибрина – +++. Что из перечисленного НАИБОЛЕЕ целесообразно назначить в первую очередь? пентоксифиллин фраксипарин +свежезамороженную плазму клопидогрель окреотид Юноша 16 лет, на фоне тяжелого течения ОРВИ появились носовые кровотечения, «синячки». В ОАК: эр-3,2x1012/л., Нв-115 г/л, ЦП-0,9, лейк-3,2x109/л, пал-5%, сегм-54%, эоз-1%, лимф-39%, тромбоциты 18x 109/л, СОЭ-45 мм/ч. Какой препарат является основным в лечении? цефтриаксон +преднизолон дицинон осельтамивир ацикловир "У девушки 23 лет жалобы на одышку, сердцебиение, ощущение перебоев. При аускультации сердца выслушивается: ритм неправильный, хлопающий I тон на верхушке, щелчок открытия митрального клапана, акцент II тона над легочной артерией, диастолический шум на верхушке, который проводится в подмышечную область. На ЭКГ зубец Р отсутствует, R-R неправильные, f волны. Какой препарат следует назначить для профилактики возможных осложнений? фраксипарин +варфарин клопидогрель бисопролол ацетилсалициловую кислоту "Юноша 17 лет, 2 года назад после ангины появился артрит левого коленнного сустава, коротким курсом принимал преднизолон 20 мг/сутки и антибиотики с положительным эффектом. В настоящий момент проходит диспансерный осмотр, жалоб не предъявляет. При физикальном исследовании выявляется систолическим шум на 2 и 5 точке выслушивания и там же 2 тон акцентирован, ослабления I тона на верхушке. Печень не увеличена, отеков нет. Анализ крови: Hb - 120 г/л, лейкоциты - 5,0х109/л, СОЭ - 10 мм/час, С-реактивный белок – 3,4 мг/мл, АСЛ-О - 1:100 МЕ/мл. Назначение какого препарата могло предупредить развитие патологии сердца? +бензатин бензилпенициллина Амоксициллина диклофенака калия преднизолона ацетилсалициловой кислоты "Мужчина 60 лет, обратился с жалобами на сухость во рту, жажду, снижение массы тела на 10 кг в течение 1 года. Регулярно принимает диабетон 60 мг/сут. Лечится у кардиолога по поводу АД, без эффекта. Вес-68 кг, рост-172 см. АД-150/90 мм.рт.ст. ЧСС-80 уд/мин. Выраженная отечность лица и нижних конечностей. В крови: Нв 75 г/л, Эр 3,0х109/л, общий белок-55 г/л, креатинин -230 мкмоль/л, сахар крови натощак 12,3 ммоль/л, холестерин-7,0 ммоль/л, калий 6,0 ммоль/л. Гликированный гемоглобин- 9,0%. В моче: белок 3 г/л, Л-3-4 в п/зр, глюкоза 2%. Какая тактика в лечении анемического синдрома? препараты железа парентерально +эритропоэтин цианокоболамин преднизолон препараты железа перорально Женщина 72 лет. Жалобы на одышку, загрудинную боль в течение часа, возникла после физической нагрузки. АД 125/74 мм рт.ст. В анамнезе – перенесенный инсульт 2 месяца назад. На ЭКГ – «новая» блокада левой ножки пучка Гиса. Какой препарат НЕЛЬЗЯ использовать при купировании данного состояния? морфин пропранолол бисопролол итроглицерин +альтеплаза Мужчина, поступил с жалобами на увеличение живота в объеме, дискомфорт в правом и левом подреберье, инверсию сна (сонливость днем, бессонница ночью), запоры. Все эти симптомы появились 3 месяца назад. На УЗИ была выявлена гепатоспленомегалия и асцит. В последнюю неделю нарастает слабость, повышение температуры до субфебрильных цифр, боли в животе, снижение диуреза. В ОАК: лейкоциты 9,9×109/л, п -5%, с – 75%, м – 1%, л – 19%, эритроциты 3,5×1012/л, гемоглобин 112 г/л, СОЭ 30 мм/ч. Укажите какое осложнение наиболее вероятно развилось у пациента: острая печеночная недостаточность присоединение кишечной инфекции гепаторенальный синдром присоединение инфекции мочевыводящих путей +спонтанный бактериальный перитонит В отделение терапии госпитализирован пациент с диагнозом «Внебольничная пневмония», назначен цефуроксим и бромгексин. На второй день у пациента стала нарастать слабость и лихорадка, к вечеру появилась зудящая сыпь в виде темно-красных пятен, местами в виде волдырей и папул, выступающих над уровнем кожи на груди и спине. В легких – ослабленное дыхание, фокус, где выслушиваются мелкопузырчатые влажные хрипы, расширился. Температура – 38,4°С. В крови: Эр-2,9х1012/л, Гем – 110 г/л, Л- 3,2х109/л, нейтрофилы – 45%, СОЭ – 27 мм/ч. Какая тактика наиболее целесообразна? сменить цефуроксим на ровамицин отменить цефуроксим, начазначить бетаметазон в виде мази отменить цефуроксим, начать преднизолон 60 мг per os сменить цефуроксим на азитромицин, начать преднизолон 120 мг в\в +отменить цефуроксим, начать метилпреднизолон 500 мг в\в Девушка 19 лет получает лечение по поводу инфекции мочевыводящих путей норфлоксацином. На 6 день применения препарата у нее появилась слабость, недомогание и повышение температуры до 37,8-38°С, кашель. На 10 день у пациентки появилась зудящая сливная сыпь, которая очень быстро преобразовалась в буллы с серозно-геморрагическим содержимым; конъюнктивит, стоматит, затруднение дыхания, боль в животе, рези при мочеиспускании. В крови: Эр-2,8х1012/л, Гем – 96 г/л, Л- 3,4х109/л, нейтрофилы – 45%, СОЭ – 21 мм/ч. АЛТ – 64 МЕ/л. Какая патология наиболее вероятно развилась у пациентки? синдром Стивенса-Джонсона герпетиформный дерматит Дюринга +синдром Лайелла мультиформная экссудативная эритема буллезный пемфигоид Женщина 35 лет, жалобы на затруднение дыхания, резкую слабость, головокружение, боли в левой подмышечной области, повышение температуры до 38ºС. Заболела остро, заболевание началось с болей в левой руке, отека кисти и повышения температуры. 2 дня назад поранила руку при разделке мяса. Из-за болей была сделана инъекция ксефокама. Через 2 часа после инъекции у пациентки развивается резкая слабость, головокружение. Вызвана бригада СМП, которая вводит адреналин и начинает инфузию физраствора. В приемном покое - лейкоцитоз до 23,6 тыс/мл при нормальной температуре тела, АД – 75/55 мм рт.ст. Какой диагноз? Сепсис и ИТШ Женщина 50 лет жалуется на давящие боли в области сердца, головокружение. Дома во время уборки квартиры внезапно потеряла сознание. АД - 90/55 мм рт.ст. На ЭКГ регистрируется QSIII, II, AVF, элевация ST в тех же отведениях, полная АВ-блокада с ЧЖС 32 в мин. Атропин не эффективен, идет постоянная инфузия допамина. Какой метод НАИБОЛЕЕ целесообразно применить наряду с терапией основного заболевания? эпикардиальное картирование постоянную электрокардиостимуляцию холтеровское мониторирование ЭКГ чреспищеводную электростимуляцию предсердий +временную электрокардиостимуляцию Девушка 20 лет, была найдена на улице без сознания. Объективно: кожа сухая, фруктовый запах изо рта, одышка, дыхание Куссмауля. ЧСС 120 в мин, АД 70/40 мм рт.ст. Живот при пальпации напряжен. ОАК: лейкоциты 14,0х109 г/л. Глюкоза крови - 25 ммоль/л. В моче ацетон +++. Назначение какого препарата НАИБОЛЕЕ целесообразно? инсулина гларгин 40ЕД п/к 4% раствора бикарбоната натрия 400,0 в/в капельно глюкагона 1,0 мг подкожно или в/м +инсулин 6-10 ЕД/час +физ. раствором в/в инсулина НПХ 60ЕДп/к "Женщина 60 лет. Неделю назад обратился к терапевту с жалобами на увеличение живота, боли в мышцах верхних и нижних конечностей, мышечную слабость. Неделю назад присоединилась лихорадку до 38ºС, отеки век, одышка при малейшей нагрузке, гнусавость голоса, поперхивание едой. Объективно: живот увеличен за счет выраженного асцита, супраорбитальные отеки и гиперемия кожи вокруг глаз отечность, болезненность мышц плечевого пояса, бедер. В общем анализе крови: эритроциты - 3,08х1012/л, Hb - 84 г/л, лейкоциты – 8,8х109/л, СОЭ – 70 мм/час. Какое обследование из нижеперечисленных наиболее целесообразно для верификации диагноза? +электромиографию КТ органов грудной клетки спирографию УЗИ органов брюшной полости МРТ органов малого таза "Девушка 24 года жалуется на головные боли, головокружение и слабость в мышцах верхних конечностей, больше справа, похудения на 5 кг за полгода. Из анамнеза: болеет в течение 6 месяцев, дебют заболевания с потери сознания, наблюдался у кардиолога и невролога без эффекта. Далее присоединилась артрит коленных суставов на фоне лихорадки. Объективно: пульс на правой лучевой артерий отсутствует, систолический шум на сонной и подключичных артериях справа, ЧСС 98 уд/мин., АД правой руке не выявляется, АД левой руке 130/80 мм.рт.ст. ОАК: НВ - 110 г/л, эритроциты-4,2 х1012 /л, лейкоциты- 8,8 х109/л, СОЭ - 30 мм/час, АНЦА– отрицательно, АНА – отрицательно, КФК – 100 МЕ/мл. Какое обследование необходимо назначить? эхокардиография +аортоартериографию электромиография электроэнцефалографию МРТ коленных суставов "Мужчина 46 лет жалобы на слабость, нарушение сна, внимания, снижение памяти, в последнее время изменился почерк, носовые кровотечения, синяки. Кожа сухая, очаги гипо- и гиперпигментации, белые ногти, телеангиоэктазии на груди и лице. Печень выступает из-под края реберной дуги на 1 см, плотная. Селезенка – 15х8 см. Определяется свободная жидкость в брюшной полости. АЛТ- 28 МЕ/мл, АСТ – 24 МЕ/мл, билирубин 143 мкмоль/л, ПТИ – 45%, общий белок – 57 г/л, альбумин – 32 г/л. эластография печени – 43 кПа. Какой результат ФЭГДС наиболее вероятен? полосы гиперемии слизистой желудка, сходящиеся к кардии гиперемия нижней трети пищевода язвенный дефект по большой кривизне желудка +расширенные вены в нижней трети пищевода, выбухающие в просвет атрофичная слизистая желудка с выраженным венозным рисунком "Женщина 28 лет беспокоят головные боли к концу рабочего дня. Объективно: Нормального телосложения. Рост-175 см., вес-75 кг. Границы сердца: левая- по левой СКЛ, в 5 межреберъе. Тоны сердца ритмичные. Акцент 2 тона на аорте. АД-190/120 мм.рт.ст. Систолический шум над областью брюшного отдела аорты. После приема каптоприла в дозе 50 мг, внутрь, отмечалось снижение АД до 90\60 мм.рт. ст. и изменение уровня креатинина сыворотки-220 мкмоль\л. На ЭКГ: в RV5 >RV4 косо-нисходящее смещение ST с от изолинии, зубец T отрицательный. Какое обследование следует провести для уточнения диагноза? эхокардиографию 1 2 |
