Кандидоз, стоматит Венсана. кс - кандидоз, стоматит Венсана, Аллергии. В патогенезе кандидоза
 Скачать 0.99 Mb. Скачать 0.99 Mb.
|
|
Кандидоз– это антропонозная оппортунистическая грибковая инфекция, как правило, возникающая у людей со сниженным иммунитетом, отличающаяся полиморфизмом проявлений: от бессимптомного кандидоносительства до генерализованных форм. Кандидоз полости рта – это патология слизистой оболочки полости рта с участием грибов рода Candida. В патогенезе кандидоза любой локализации выделяются следующие этапы: • адгезия, то есть прикрепление микроорганизма к поверхности слизистой оболочки; • колонизации микроорганизма в месте прикрепления; • инвазивный рост с нарушением барьерных функций слизистой; • проникновение микроорганизма в подлежащие ткани с последующей диссеминацией. Обязательным патогенетическим фактором является иммунодефицитное состояние макроорганизма. Для грибов рода Candida при эндогенном характере инфекции достаточным является наличие только одного данного фактора, так как грибы, являясь условно - патогенными микроорганизмами, могут входить в состав микрофлоры слизистых оболочек тех или иных органов. Генетические и регуляторные механизмы изменчивости позволяют дрожжеподобным грибам выжить в разных условиях (температура, кислотность, содержание кислорода, питательных веществ). Факторами патогенности грибов Candida spp. являются: • Эндотоксины (преимущественно гликопротеиды, структурные несвязанные липиды). • Возможность прикрепления к эпителиоцитам (адгезия). • Трансформация в нитевидную форму (псевдомицелий). • Аспартилпротеиназы и фосфолипазы - ферменты, с помощью которых грибы осуществляют некроз тканей макроорганизма. • Олигосахариды в составе клеточной стенки гриба, обуславливающие ингибирование клеточных иммунных реакций. Способность различных видов грибов рода Candida к адгезии неодинакова: чем она больше, тем выше вирулентность вида. Адгезины специфичны по своей структуре, они обеспечивают фиксацию грибов к тканям организма. Далее гликопротеидные комплексы запускают иммунологическую реакцию, вызывая сенсибилизацию организма. Патогенной формой обладает псевдомицелий грибов, который способен проникать в межклеточные пространства, вызывая разрушение и десквамацию тканей. Под действием различных ферментов (аспартилпротеиназы, фосфолипазы, олигосахариды) происходит усиление адгезивной и пенетрационной способности грибов к тканям и субстратам организма. Candida albicans – самый патогенный из видов этого рода, который в зависимости от условий существования, способен из дрожжевой формы переходить к плесневой, менять общий фенотип и структуру поверхности (рецепторы, антигены). Этот вид также обладает «антигенной мимикрией», то есть его рецепторы способны взаимодействовать с факторами иммунитета человека. Среди механизмов патогенности грибов выделяют и возможность колонизации макроорганизма резистентными штаммами различных видов грибов рода Candida. Установлено, что штаммы грибов рода Candida активируют свои патогенные свойства при наличии различных изменений гомеостаза. Все факторы, способствующие активизации вирулентности грибов рода Candida, делятся на три группы: 1) Экзогенные факторы, способствующие проникновению грибов в организм. Это могут быть местные факторы – химические и механические, нарушающие целостность кожных покровов и слизистых оболочек. 2) Эндогенные факторы, к которым относятся: приобретённая или врождённая иммунная недостаточность; нарушение обмена веществ (белкового, жирового, углеводного, витаминного, минерального). 3) К третьей группе факторов относят вирулентные свойства самих грибов, способствующие их патогенности. Клиника Острый псевдомембранозный кандидоз Это самая распространенная, «классическая» форма кандидоза полости рта, известная как молочница. Заболевание часто поражает новорожденных, особенно недоношенных и с родовыми травмами: детей грудного возраста, ослабленных инфекционными заболеваниями, бронхитом, диспепсиями. У более старших детей кандидоз может возникать при рахите, экссудативном диатезе, гиповитаминозах. У взрослых поевдомембранозный кандидоз встречается редко и поражает главным образом лиц с тяжелыми вторичными иммунодефицитными состояниями – при раке, после применения стероидной терапии, радио – и рентгенотерапии, цитостатиков. Больные предъявляют жалобы на боль при приёме пищи, жжение и сухость в полости рта, которые возможны даже в покое. Поражаться может любой отдел полости рта, чаще всего – щеки, небо язык. Клинически в начале заболевания определяются точечные налеты крупинки белого цвета, которые могут сливаться, образуя творожистые пленки, напоминающие свернувшееся молоко. При легком течении заболевания налет легко снимается при поскабливании шпателем, после чего можно видеть гладкую, слегка отечную, гиперемированную поверхность. Возможно также наличие пленки в виде островков разной величины на фоне гиперемированной слизистой оболочки полости рта. В тяжелых случаях при генерализованном процессе может отмечаться регионарный лимфаденит, очаги наслоения налета сливаются в сплошные пленчатые поверхности. При поскабливании такой налет отслаивается с трудом, а под ним обнаруживается эритема, иногда кровоточащие эрозии. Довольно часто при поражении кандидозом слизистой оболочки полости рта в патологический процесс вовлекается слизистая языка. При этом может наблюдаться несколько форм острого псевдомембранозного глоссита: десквамативная форма - на спинке языка участки десквамации эпителия, чувствительные, болезненные, окруженные темно-желтым трудно снимающимся налетом. эритематозиая форма - язык отечен, гиперемирован, покрыт пенистым, вязким снимающимся налетом. инфильтративная форма - слизистая оболочка отечна, ярко гиперемирована, боковые поверхности языка покрыты трудно снимающимся налетом, сосочки языка инфильтрированы. эрозивная форма слизистая оболочка спинки языка гиперемирована, отечна, покрыта рыхлым налетом cepовато-белого цвета, легко снимающимся, с образованием эрозий. Острый атрофический кандидоз Острая атрофическая форма кандидоза называется также острой эритематозной, иногда — десквамативной. Может возникать после острой псевдомембранозной формы или самостоятельно. Нередко она является осложнением терапии антибактериальными препаратами, может также быть следствием применения местных, в том числе ингаляционных, или пероральных системных кортикостероидов. Наиболее часто поражается язык, щеки может страдать любой отдел полости рта. Острый атрофический кандидоз сопровождается сильной болезненностью, жжением и сухостью в полости рта. При глоссите движения языка становятсяограниченными, в результате травматизации его боковых поверхностей зубами развивается отек. Слизистая оболочка становится очень чувствительной к тактильным, химическим и температурным раздражителям, что делает болезненным прием грубой пищи, холодных и горячих жидкостей. Важно отметить, что вкусовая рецепция не нарушена. Лишь иногда отмечается ретардированное восприятие химических pаздражителей. Очаги поражения представлены пятнами эритемы с гладкой как бы лакированной поверхностью. Налет отсутствует или сохраняется только в глубоких складках на языке, слизистая оболочка огненно-красного цвета. При вовлечении в процесс языка слизистая оболочка его спинки становится темнокрасной, гладкой, блестящей, сосочки сглаживаются (симптом «резинового языка»). На слизистой щек или красной кайме губ определяется гладкая, ярко гиперемированная поверхность с истонченным эпителием. Иногда на красной кайме губ образуется незначительное количество корочек. Острый стоматит от зубных протезов также относится к острой эритематозной (десквамативной) форме. При этом под протезом обнаруживается четко ограниченная область яркой эритемы и отека. Хронический гиперпластический кандидоз Хронический гиперпластический кандидоз – самый часто встречаемый вариант (до 75%), он развивается при приеме цитостатиков, антибиотиков, у больных туберкулезом, патологией крови, СПИДом. Кроме того, данная форма кандидоза может наблюдаться у курильщиков; иногда у использующих зубные протезы, а также при патологии желудочно-кишечного тракта. Субъективными ощущениями поражения, как правило, не сопровождаются. Пациенты могут предъявлять жалобы на боль при приеме кислой, острой пищи, на сухость в полости рта, извращение вкуса. Кроме того, могут обращаться пациенты с жалобами на наличие неприятного запаха изо рта. Слизистая оболочка полости рта гиперемирована, на слизистой оболочке щек, реже на языке появляются белые пятна и бляшки разной величины. При локализации в области ромбовидной ямки наслаивающиеся друг на друга бляшки могут образовывать неровную поверхность в виде «булыжной мостовой». При длительном существовании процесса налет пропитывается фибрином, в результате чего образуются грубые беловато-серого цвета пленки, которые плотно спаяны с подлежащей слизистой оболочкой. Такой процесс описывают как псевдолейкоплакический, так как клинически такая форма кандидоза напоминает лейкоплакию. В данном случае налет удаляется с трудом, при этом обнажаются болезненные, кровоточащие эрозивные поверхности. При поражении языка отмечается разрастание сосочков, чаще всего отмечается гипертрофия нитевидных сосочков языка, так называемый симптом «бархатной бумаги». При сочетании микотической флоры с пигментообразующими микроорганизмами выражена гиперплазия нитевидных сосочков языка, и их окрашивание создает имитацию «черного волосатого языка». Особое внимание следует обращать на очаги поражения, где сочетаются элементы эритемы и гиперкератоза, поскольку там высока вероятность малигнизации. До сих пор не ясно, однако, является ли малигнизация следствием кандидной инфекции или происходит вторичное инфицирование уже измененного эпителия. Хронический атрофический кандидоз Эта форма кандидоза полости рта чаще встречает у пожилых людей, носящих зубные протезы, при атрофическом гастрите, заболеваниях крови, сахарном диабете. Такая форма кандидоза характеризуется сухостью, гиперемией и атрофией эпителия полости рта, может отмечаться жжение слизистой оболочки, выделение вязкой тягучей слюны. Часто хронический атрофический кандидоз поражает слизистую оболочку протезного ложа, при этом характерным является наличие хронической эритемы и отека участка слизистой неба, прилегающего к протезу. Протезы нижней челюсти, как правило, не вызывают подобных процессов. Длительно текущий атрофический кандидоз приводит к атрофии сосочкового аппарата языка, при этом его поверхность гладкая, как бы полированная, и в некоторых пособия описан как симптом «резинового языка». Некоторые авторы различают 4 степени изменений эпителия языка: 1 степень - атрофия нитевидных сосочков кончика и боковых поверхностей языка; 2 степень - атрофия нитевидных сосочков на всей поверхности языка; 3 степень - атрофия всех сосочков языка; 4 степень - атрофия эпителия языка. Язык выглядит как «тонкая папиросная бумага». При соскобе и мазке грибов мало, часто нити мицелия и сами клетки выявляются в подслизистом слое. Кандидоз углов рта (микотическая заеда) Кандидоз углов рта (угловой, или ангулярный, стоматит, угловой хейлит, кандидная заеда, реrlесhе) может сопутствовать любой из перечисленных форм кандидоза полости рта или развиваться самостоятельно. Заболевание можно встретить у лиц, имеющих глубокие складки в углах рта, которые обычно возникают при заниженном прикусе, у пожилых людей, теряющих зубы с возрастом, при использовании съемных зубных протезов. У детей с кандидозной заедой нередко отмечается привычка сосать большой палец, частое облизывание и покусывание углов губ, пристрастие к жевательной резинке. Больные жалуются на жжение, сухость, иногда зуд в углах рта. Поражения могут быть болезненными при раскрывании рта и движении губ. Обычно кандидозная заеда отмечается в обеих складках углов рта. Клиническая картина представлена эритемой и трещинами в углах рта, можно заметить легко снимающийся белесоватый налет. Одновременно может поражаться и слизистая оболочка углов рта, которая мацерируется и приобретает перламутровую окраску. При сомкнутых губах кандидозной заеды почти не видно. После снятия налета остается эрозивная поверхность, имеющая неправильные или сферические контуры. Заболевание склонно к хроническому течению. Со временем вокруг трещины развивается инфильтрация, сама трещина углубляется, ее края утолщаются. При присоединении вторичной инфекции на коже углов рта отмечается отечность, гиперемия, затем инфильтрация, шелушение, тонкие желтоватые корки. Кандидозный хейлит Микотические поражения на красной кайме губ описаны в 1911 году Gougerot. Изолированно они встречаются довольно редко, чаще сочетаются с ангулярным хейлитом, а также с другими формами кандидоза полости рта. Поражения локализуются преимущественно на нижней губе. Кандидозный хейлит чаще развивается у больных диабетом, а также у пожилых людей, пользующихся съемными протезами. Больные жалуются на жжение губ и углов рта, их сухость, стягивание на участках поражения. Вначале при воспалении красной каймы губ появляются отдельные пузырьки. Затем они сливаются, образуя белую пленку, покрывающую губы. Кожа губы истончена, мацерирована, отечна. На этом фоне отмечаются тонкие сероватые пленки чешуйки, прикрепленные в середине. В начале заболевания чешуйки легко снимаются, через 1-2 месяца их уже невозможно удалить. При снятии пленок и чешуек обнаруживается кровоточащая эрозия. Больные отмечают сухость, чувство стягивания, жжение губ. Течение кандидозного хейлита хроническое, возможно развитие макрохейлии за счет лимфостаза. При этом губы, особенно нижняя, значительно утолщены, отечны, гиперемированы, сухие, с наслоением чешуек и серозных корочек, имеются множественные поперечные глубокие трещины. Обращает на себя внимание факт, что кандидозный хейлит проявляется зудом, который усиливается в ночное время. Как правило, поражается не только красная кайма губы, но и кожа. Можно заметить мацерацию, а в тяжелых случаях экзематизацию, вызванную кандидозным антигеном. Диагностика Материалом для исследования при кандидозе полости рта являются соскобы, смывы, налёт со слизистой оболочки рта. При псевдомембранозной форме налёт с очагов поражения снимается стоматологическим шпателем или ложечкой Фолькмана, с эрозивных поверхностей – стерильным увлажнённым тампоном. Перед процедурой пациент не должен чистить зубы, ему рекомендуется просто прополоскать рот чистой водой. Виды исследования: 1) микроскопическое – изучение материла под микроскопом после его предварительного окрашивания. Положительным результатом микроскопческого исследования считается такой, при котором обнаруживается большое количество различных форм существования гриба в исследуемом материале. Грибы рода Candida могут существовать в виде круглых или овальных клеток – бластоспор, иногда почкующихся, а также в форме псевдомицелия или истинного мицелия. Считается возможным расценивать наличие патогенных форм гриба (бластоспоры в стадии почкования, псевдомицелиальные структуры) и ответных клеточных и тканевых реакций (некробиоз клеток, признаки воспаления) как признаки кандидоза. Было установлено, что при острых формах патологического процесса преобладают скопления дрожжевых почкующихся клеток, а при хронических – нитчатых форм. 2) Бактериологический (микологический) – этот вид исследования направлен на выделение чистой культуры гриба, её последующую идентификацию, а также на определение чувствительности возбудителя к антимикотическим препаратам и антисептикам. Посевы производят на такие питательные среды, как Сабуро, кукурузный, рисовый, картофельный агар. Оценивая полученные результаты, о кандидозной колонизации в полости рта судят при получении колоний грибов рода Candida не менее чем в количестве 103 КОЕ/мл. 3) Готовые тесты для идентификации грибов рода Candida. В настоящее время также используются готовые системы идентификации отдельных или нескольких видов грибов. Готовые тесты нетрудоёмки, отличаются удобством и быстротой использования, не требуют высокой квалификации персонала. Такие системы могут использоваться в небольших лабораториях. Однако готовые системы, как правило, не позволяют идентифицировать все виды дрожжевых грибов, ограничиваясь наиболее распространёнными. Примером таких тестов служат: «Murex С. albicans», «Bacticard Candida», «Albicans-Sure» - тесты для быстрого (в течение 30 минут) определения C. albicans, применение которых основано на использовании ферментов бетагалактозамидазы и L-пролинаминопептидазы, которые есть только у C. albicans. Существуют также и комбинированные системы, позволяющие идентифицировать несколько видов грибов рода Candida одновременно. Примерами комбинированных тестов являются наборы «Auxacolor» и «Fongitest», выпускаемые фирмой BioRad. 4) Серологическая диагностика, аллергический метод, газожидкостная хроматография, ПЦР-диагностика. Эти методы чаще всего используют для диагностики глубокого кандидоза и диссеминированной инфекции.  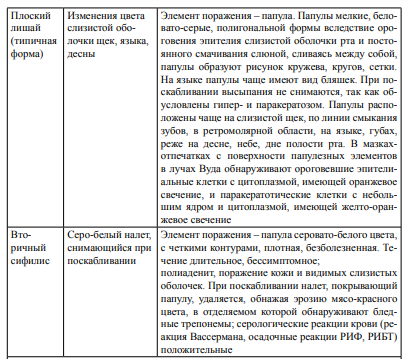   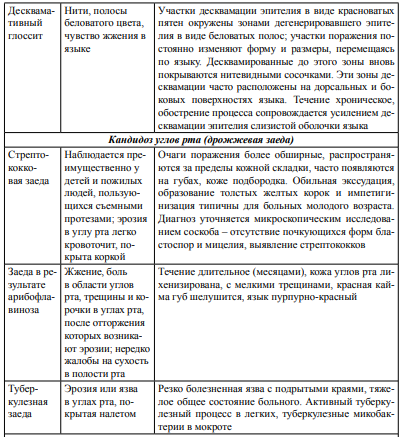   Лечение Общее. • Противогрибковые препараты: – антибиотики полиеновой группы (препараты выбора): нистатин по 500 тыс. ЕД 3–4 раза в день, леворин по 500 тыс. ЕД 2–4 раза в день (защечные трансбуккальные таблетки для рассасывания во рту); – синтетические противогрибковые препараты (производные имидазола и триазола): кетоконазол (низорал) по 0,2–0,4 г в день, миконазол по 0,25 г 4 раза в день; канестен (клотримазол), флуконазол (дифлюкан), орунгал, ламизил;– декамин в карамелях (0,15 мг по 1–2 карамели каждые 3–5 ч до полного рассасывания в полости рта). • Препараты йода: 3% йодид калия – по 1 ст. ложке 3–5 раз в день (запивать молоком, теплой водой) при хронических формах кандидоза. • Антигистаминные препараты: кларитин, эриус, супрастин, фенкорол. • Имудон – поливалентный антигенный комплекс, усиливающий фагоцитарную активность слюны и содержание в ней лизоцима (по 1 табл. для рассасывания 6–8 раз в день), принимать в течение курса противогрибкового лечения. Местное. • Щелочные средства: – 2–4% водный раствор буры, соды, 2% раствор борной кислоты (полоскание рта 2–3 раза в день или для обработки рта грудного ребенка после каждого кормления при молочнице; для хранения съемного пластиночного протеза на ночь); 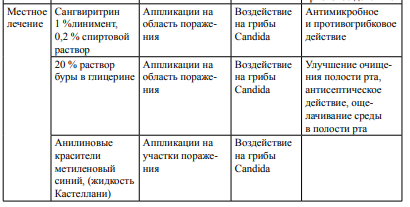 При всех формах кандидоза слизистой оболочки полости рта показаны поливитамины (пангексавит, декамевит, ундевит, квадевит) для улучшения обменных процессов, диета с ограничением углеводов, лечение общих заболеваний и устранение хронических очагов инфекции. Прогноз: благоприятный. При незаконченном или неполноценном лечении возможен переход заболевания в хроническую форму. Стоматит Венсана (язвенно-некротический гингивостоматит). Заболевание вызывает условно-патогенная анаэробная флора полости рта – веретенообразные палочки (Bacilusfusiformis, Clostridiummuktiforme) и спирохеты (BorreliaVincenti,Borreliabuccalis), которые приобретают вирулентность на фоне понижения иммунитета. Этиология. Язвенно-некротический стоматит Венсана вызывается симбиозом веретенообразной палочки и спирохеты Венсана. В обычных условиях эти микроорганизмы являются представителями резидентной микрофлоры полости рта и выявляются в небольшом количестве у всех людей, имеющих зубы. Их обнаруживают преимущественно в десневом желобке, пародонтальных карманах, кариозных полостях, криптах небных миндалин. В несанированной полости рта, при плохом его гигиеническом состоянии, а также при пародонтите количество фузобактерий и спирохет резко увеличивается. Развитие язвенно-некротического стоматита Венсана связано с резким снижением сопротивляемости организма к инфекции, что может произойти вследствие перенесенных вирусных заболеваний (острые респираторные инфекции, герпетический стоматит, пневмония и др.), авитаминозов, стрессов, переутомления, неполноценного питания. Язвенно-некротический гингивит часто осложняет течение тяжелых общих заболеваний (лейкоз, агранулоцитоз, пневмония, инфекционный мононуклеоз). Может возникнуть как осложнение многоформной экссудативной эритемы, эрозивного аллергического стоматита. При нарушении в организме специфических и неспцифических механизмов защиты повышается вирулентность фузобактерий и спирохет. Их количество увеличивается до такой степени, что они становятся доминирующими по сравнению с другой микрофлорой. Снижение же общей сопротивляемости организма негативным образом отражается на резистентности слизистой оболочки рта — она не может выполнить роль надежного барьера на пути внедрения инфекции, а нарушение ее целостности, которое всегда имеет место в несанированной полости рта, вследствие наличия местных травмирующих факторов (острые края зубов, протезов, отложения зубного камня и др.) создает условия для внедрения фузобактерий и спирохет. Поэтому язвенно-некротический стоматит Венсана чаще развивается у людей с несанированной полостью рта и неудовлетворительным состоянием гигиены. Несмотря на то что известны случаи групповой заболеваемости стоматитом Венсана (в воинских частях, училищах, детских садах), заболевание это считается неконтагиозным, а подобные случаи объясняются сходными неблагоприятными условиями быта (неполноценное питание, недостаток витаминов, отсутствие гигиенических мероприятий по уходу за полостью рта и др.). Распространенность. Чаще болеют молодые, практически здоровые мужчины в возрасте от 17 до 30 лет. Локализация. Десневой край (всегда), щека, ретромолярная область, миндалины – ангина Венсана (редко). Клиника Клинически различают острое и хроническое течение язвенно-некротического стоматита Венсана, а по тяжести — легкую, среднюю и тяжелую его форму. |
