методичка. МЕТОДИЧКА (1). 1. Дать определение понятия Сердечная недостаточность, показать, как изменяются основные гемодинамические показатели при ней
 Скачать 0.64 Mb. Скачать 0.64 Mb.
|
|
Виды болей: Висцеральная боль – тупая и не имеет строгой локализации – возникает при раздражении рецепторов в стенке полых органов. При поражении непарных органах боль проецируется ближе к средней линии выше (желудок, ДПК, желчный пузырь, ПЖЖ) или ниже пупка (мочевой пузырь) Париетальная (соматическая) боль – четко локализуется соответственно анатомическому положению органа – возникает при раздражении париетального листка брюшины. При вовлечении брюшины характерна миграция боли. Отраженная боль – наблюдается при заболеваниях органов, не локализованных в брюшной полости. Вовлекается передача болевых ощущений на центральные пути афферентных нейронов. Пневмония, ИМ. Глютеновая болезнь (целиакия): нарушение расщепления глютена. 1 теория: нет пептидаз или протеаз, нерасщепленный глютен и его метаболиты оказывают токсическое действие 2 теория: иммунологический реакции на глютен Проявления: мальабсорбция, атрофия слизистой кишечника №24. Дать определение «печёночная недостаточность». Раскрыть классификацию по патогенезу. Печеночная недостаточность – типовой патологический процесс, характеризующийся стойким нарушением одной, нескольких или всех функций печени, что сопровождается нарушением жизнедеятельности организма. Виды печеночной недостаточности 1. По происхождению: гепатоцеллюлярная (печеночно-клеточная) - первичное поражение гепатоцитов шунтовая (обходная) – нарушение тока крови в печени, т. е. сбросом её по порто-кавальным анастомозам в общий кровоток 2. По скорости возникновения и развития: молниеносная острая хроническая 3. По масштабу поражения: парциальная тотальная 4. По обратимости повреждения гепатоцитов: обратимая необратимая 25. Проявления и последствия печёночной недостаточности. Печёночная кома. №26.Определить понятие «желтуха», назвать виды желтух. Желтуха – синдром, характеризующийся желтой окраской кожи, слизистых оболочек и склеры, изменением окраски секретов и экскретов вследствие увеличения в крови содержания билирубина, связанного с нарушением пигментного обмена (обмена билирубина). Типы желтух 1. надпеченочные – гемолитические; 2. печеночные (паренхиматозные, печеночно – клеточные – гепатоцеллюлярные); 3. подпеченочные (механические). В педиатрии выделяют еще 4 – тый тип – конъюгационные: а) физиологическая желтуха новорожденных; б) желтуха недошенных; в) преходящая желтуха новорожденных; г) синдром Криглера – Найяра; д) синдром Жильбера – Мейленграхта. №27.Назвать причины и механизмы развития гемолитической желтухи. Надпеченочная желтуха (гемолитическая) Причины: наследственные гемолитические анемии (эритроцито-, гемоглобино- и энзимопатии), разного генеза приобретенные гемолитические анемии: аутоиммунные, инфекционные (малярия, сепсис), токсические (отравления свинцом, сероводородом, мышьяком, змеиным ядом) Механизм: повышенный гемолиз эритроцитов приводит к высвобождению большого количества гемоглобина, из которого в макрофагах образуется избыточное количество непрямого билирубина, который в избытке притекает к печеночным клеткам. Печень способна метаболизировать и выделять в желчь количество билирубина в 3-4 раза превышающий его физиологический уровень. Но при чрезмерно усиленном гемолизе эритроцитов печень не справляется ни с процессом конъюгации, ни с транспортом в избытке образующегося билирубина, что приводит к увеличению его концентрации в крови (иногда в 3-4 раза). Способствует этому и снижение функции гепатоцитов (гипоксия, истощение). Количество непрямого свободного билирубина достигает 100-170 мкмоль/л. Образование конъюгированного (прямого) билирубина при этом варианте желтухи увеличивается. В кишечник попадает очень густая, темная желчь, насыщенная билирубином-глюкорунидом. Симптомы надпеченочной желтухи Кровь: повышенное количество неконъюгированного непрямого билирубина. При поступлении избыточного количества НБ вместе с желчью в кишечник в нем образуется большее, чем в норме количество уробилиногена, часть которого по сосудам воротной вены поступает в печень, где утилизируется не полностью, в результате в крови обнаруживается уробилиноген, придавая коже лимонно – желтый цвет. Оставшаяся часть уробилиногена, продвигаясь по кишечнику превращается в стеркобилиноген, часть которого выводится с калом, придавая ему темную окраску, а часть по системе геморраидальных вен попадает в общий кровоток и выводится почками с мочой, придавая ей темную окраску. Повышение уровня непрямого билирубина в крови ®Уробилиногенемия, стеркобилинемия, уробилинурия, стеркобилинурия. Признаки усиления гемолиза Анемия,гемоглобинемия,гемоглобинурия При непрямой билирубинемии, достигающей 260-550 мкмоль\л, развивается т.н. ядерная желтуха (окрашивание ядер головного мозга) с поражением ЦНС и неврологической симптоматикой (энцефалопатия). Причиной ее является гемолитическая анемия новорожденных при резус-несовместимости эритроцитов матери и плода. Токсическое действие свободного билирубина на НС может проявиться и при незначительном повышении уровня билирубина в крови, но при этом должна наблюдаться гипоальбуминемия или повышение проницаемости гематоэнцефалического барьера, что наблюдается при нарушении обмена липидов и гипоксии №28.Назвать причины и механизмы развития механической желтухи (при полном поступлении желчи в кишечник) Подпеченочная желтуха (механическая или обструктивная) Причины: все факторы, вызывающие обструкцию печеночного, общего желчного протоков и большого дуоденального (фатерова) сосочка: камни, опухоль, паразиты, рубцы, спайки, атрезия, гипоплазия желчных путей, сдавление снаружи опухолью, спайками, дискинезии жёлчных путей. Патогенез: главное патогенетическое звено - нарушение выделения конъюгированного билирубина (прямого) через внепеченочные желчные протоки - возникает его регургитация, т. е. задержка и обратный заброс. Это ведет к повышению давления во внутрипеченочных желчных протоках, скоплению желчи, и следовательно, билирубина во всей билиарной системе и на уровне гепатоцитов (парахолия). Наблюдаются признаки внепеченочного холестаза, его биохимические проявления: увеличение в сыворотке крови прямого (конъюгированного) билирубина - билирубинемия (ее выраженность зависит от степени обтурации). В крови увеличивается содержание и других составных частей желчи: желчные кислоты, холестерин. Клинико-лабораторные проявления: 1. Признаки холемии - кожный зуд, брадикардия (прямое влияние ЖК на синусный узел), ¯АД ( из за ↓баз. тонуса ГМК артерий, ¯адренергических свойств рецепторов,тонуса блуждающего нерва); повышенная раздражительность, возбудимость из за ¯активности тормозных нейронов коры. 2. Гиперхолестеринемия - избыток холестерина поглощается макрофагами и накапливается в виде ксантом в коже кистей, предплечий, стоп и (или) ксантелазм (в коже вокруг глаз) 3. Депрессия-нарушение сна, повышенная утомляемость (при хронической холемии). 4. Непоступление желчи в кишечник – гипо- и ахолия: стеаторея – 70%, дисбактериоз, кишечная аутоинфекция. 5. Полиавитаминоз (А, D, Е, К) – нарушение зрения – куриная слепота, деминерализация костей с развитием остеомаляции, переломов, геморрагический синдром, обесцвеченный кал. 6.Моча – прямой билирубин – вместе с желчными кислотами придает моче темный цвет. №29.Назвать причины и механизмы развития паренхиматозной желтухи. Охарактеризуйте понятие «печеночная недостаточность» и назовите причины. Паренхиматозные (печеночные) желтухи Причина: первичное повреждение гепатоцитов - инфекционные (вирусы, бактерии, плазмодии) - неинфекционные (органические и неорганические гепатотоксические вещества – 4-х хлористый углерод, этанол, парацетамол, гепатотропные АТ, цитотоксические лимфоциты, новообразования) Механизм: 3 стадии 1 стадия: начинается и продолжается альтерация мембран гепатоцитов, их проницаемость, в интерстиций и в крови появляются активные ферменты (трансаминазы АЛТ и АСТ), повреждаются ферменты, разрушающие уробилиноген, поэтому наблюдается уробилиногенемия и уробилинурия. 2 стадия – желтушная: дальнейшее усугубление альтерации гепатоцитов и их ферментов®нарушается «билирубиновый конвейер» - белок гепатоцитов – лигандин – глюкорунилтрансфераза. Лигандин способствует транспорту желчных пигментов из участка гепатоцита, обращенного к капилляру, в участок, прилежащий к желчному капилляру. Расстройство его нарушает однонаправленный транспорт билирубина, поэтому в крови и моче – ↑прямой (связанный) билирубин, холемия. 3 стадия - ¯активность глукорунилтрансферазы гепатоцитов приводит к нарушению трансмембранного переноса прямого билирубина в гепатоциты и торможению процессов глукоронизации билирубина. Поэтому: в крови –↑ непрямой билирубин и прямой билирубин, ¯стеркобилин в кале и ↑уробилин и билирубин в моче, холемия, ферментемия, гиперкалиемияÞ печеночная недостаточностьÞ кома. Синдромы паренхиматозных желтух Это энзимопатические наследственные желтухи. 1. Синдром Хильбера - в основе лежит нарушение активного захвата и транспорта непрямого билирубина из крови в гепатоцит. Причина – генетический дефект синтеза глюкорунилтрансферазы Характеризуется: длительным повышением уровня свободного билирубина в крови не более 30 – 50 мкмоль/л; снижение уровня стеркобилиногена (стеркобилина) в крови, мочи, кале; увеличение моноглюкорунида в печени 2. Синдром Криглера – Найера: Причина: дефицит глюкуронилтрансферазы Проявления: - повышение содержания непрямого билирубина в крови (особенно тип 1); - снижение стеркобилиногена (стеркобилина) в крови, моче, кале; - значительное увеличение содержания моноглюкуронида билирубина в желчи; - билирубиновая энцефалопатия (ядерная желтуха) у детей (при 1 типе у детей). 3. Синдром Дабина – Джонсона Причина: дефект ферментов, участвующих в экскреции билирубиндиглюкуронида через мембрану гепатоцита в желчные капилляры, отсюда прямой билирубин поступает и в желчные пути, и в кровь. Симптомы: повышение уровня прямого билирубина в крови; отмечаются желудочно – кишечные расстройства. 30.Раскрыть роль эндокринной системы в механизмах развития болезни. Пояснить роль ЭС в организации приспособительных реакций и явлений повреждения. №31.Дать определение понятия «стресс», назвать его стадии, пояснить механизмы развития и охарактеризовать проявления стадий «стресса», перечислить основные морфологические признаки общего стресса. Обосновать значение для организма. 32.Назвать причины и условия, перечислить наиболее общие структуры повреждения в патогенезе эндокринных расстройств. Основные патогенетические пути нарушения функции эндокринной системы: 1.Центральные - нарушение центральных механизмов регуляции железы; 2.Железистые - патологические процессы в самой железе; 3.Постжелезистые – периферические механизмы нарушения активности гормонов. Центрогенное звено: расстройство функции коры головного мозга расстройство функции гипоталамуса расстройства функции гипофиза Причины: А) На уровне коры большого мозга Дефекты развития и органические повреждения головного мозга (кровоизлияние, рост опухоли, образование гранулём, травмы, атерогенез). Действие токсинов и инфекционных агентов (этанола, наркотиков, токсических компонентов табачного дыма, микробных эндо- и экзотоксинов). Нарушения ВНД (невротические состояния, затянувшиеся стресс-реакции, психозы) Б) На уровне гипоталамуса и гипофиза. Генные дефекты (мутации генов либеринов, статинов, адено- и нейрогипофизарных гормонов, ферментов синтеза этих БАВ). Прямое повреждение (при росте и/или распаде опухоли, кровоизлияниях, сотрясении, сдавлении, ишемии вследствие атерогенеза). Воздействие токсичных веществ экзо- и/или эндогенного происхождения инфекционной либо неинфекционной природы (этанола, столбнячного токсина, нейротропных ЛС – нейролептики, анорексигенные средства). Железистое звено: изменение массы эндокринных клеток и уровня продукции гормонов дефицит субстратов синтеза гормонов нарушения депонирования и/или высвобождения гормонов недостаточность синтеза гормонов после гиперфункции Постжелезистое звено Транспортный механизм: снижение или повышение связывания гормонов с их транспортными белками Контр-гормональный механизм: 1) снижение или повышение уровня транспортных белков – уменьшается или возрастает уровень свободного, активного гормона, который быстро инактивируется; 2) появление аутоантител к гормонам (инсулину, АКТГ, СТГ) 3) изменение активности ферментов (инсулиназы, КОМТ) 4) изменение конформации молекул гормонов - в условиях выраженного ацидоза, взаимодействия с гормонами токсинов, солей тяжёлых металлов, свободных радикалов 5) избыток в крови КА, кортизола, глюкагона, СТГ, тиреоидных гормонов противодействует реализации эффектов инсулина Рецепторный механизм: 1) изменение числа рецепторов гормона; 2) образование противорецепторных AT 3) блокада рецепторов негормональными лигандами, имеющими структуры, сходные с фрагментом молекулы гормона 4) перекрестный эффект гормона (СТГ может активировать рецепторы пролактина, в результате - развивается галакторея). Метаболический механизм (пострецепторные события в клетке-мишени) №33.Пояснить роль нарушений механизмов обратной связи в развитии эндокринных заболеваний. 34.Назвать причины, пояснить механизмы развития, проявлений, последствий для организма гипофункциональных заболеваний коры надпочечников. Надпочечники Корковая часть: 1. Минералокортикоиды - альдостерон 2. Глюкокортикоиды – кортизол, кортизон, кортикостерон, 11-дезоксикортизол и 11-дезоксикортикостерон. 3. Дегидроэпиандростерон - предшественник андрогенов Синтез гормонов надпочечников 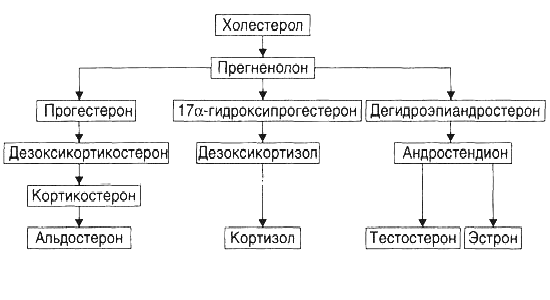 Мозговой слой надпочечников Хромаффинные клетки — адреналин и норадреналин. Типовые формы патологии надпочечников 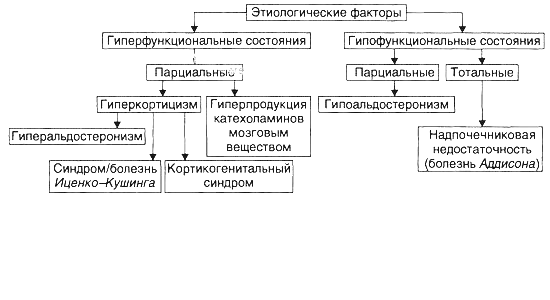 №35.Назвать причины, пояснить механизмы развития, проявлений, последствий гипофункциональных заболеваний гипофиза. Типовые формы гипофизарных эндокринопатий 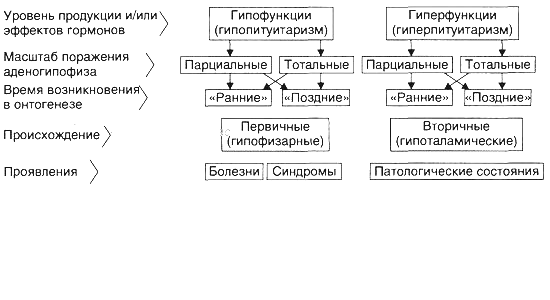 Гипопитуитаризм — недостаточность содержания и/или эффектов одного либо нескольких гормонов аденогипофиза. Причины: Разрушение аденогипофиза (полное или частичное) новообразованиями, при хирургических вмешательствах, вследствие облучения аденогипофиза, в результате реакций иммунной аутоагрессии Кровоизлияние в ткань гипофиза (артериальная гипертензия, травма, роды) Ишемия гипофиза, приводящая к его некрозу (атеросклероз) Воспалительные процессы (при туберкулёзе или сифилисе) Гипотрофия и/или гипоплазия аденогипофиза (синдром «пустого турецкого седла») 3 группы признаков гипопитуитаризма: I.Признаки полигормональной недостаточности 1. СТГ Прогрессирующая потеря массы тела (в среднем 2-6 кг в месяц, в тяжёлых случаях — до 25—30 кг). Изменения кожи и её производных (сухость, морщинистость кожи, ломкость волос и ногтей). Дистрофические и дегенеративные изменения костной ткани (декальцификация, остеопороз, повышенная ломкость, выпадение зубов). 2. ТТГ: развитие гипотиреоза - вялость, апатия, гиподинамия, снижение интеллекта и физической активности, дистрофическими изменения в органах. 3. Гонадотропины: характеризуется признаками евнухоидизма и инфантилизма; Атрофия внутренних и наружных половых органов. Инволюция характерных половых признаков (у женщин — молочных желёз; у мужчин — яичек, предстательной железы; у тех и других — исчезновение характерного оволосения). Утрата полового чувства, снижение половой потенции. Отсутствие лактации и восстановления менструации у женщин при развитии синдрома после родов. Послеродовая недостаточность или отсутствие лактации усиливается дефицитом пролактина. 4. АКТГ: развитие гипофизарного гипокортицизма, проявляющегося дефицитом глюко- и минералокортикоидов, а также андрогенных стероидов. Характерны общая слабость, мышечная гипотония, гиподинамия, снижение резистентности организма к возбудителям инфекций, артериальная гипотензия, гипогликемия на фоне относительного гиперинсулинизма, диспептические расстройства (отсутствие аппетита, тошнота и рвота, боли в животе в связи со спазмом ГМК кишечной трубки). II. Нейросоматические расстройства Обусловленные поражением ядер гипоталамуса: гипотермия и вегетативные расстройства (преходящие гипогликемия, полиурия, гипотензивные реакции, коллапсы, тетанические судороги). Вызванные повышением внутричерепного давления (при внутричерепном росте новообразования или кровоизлиянии): ограничение полей зрения, снижение остроты зрения, головные боли. III.Психические нарушения Характеризуются апатией и безучастным отношением к происходящему вокруг, депрессией, снижением эмоционального уровня оценки событий, психическими расстройствами (например, галлюцинациями, параноидным психозом). |
