навыки по топке. 1. Хирургические инструменты и правила пользования ими
 Скачать 5.3 Mb. Скачать 5.3 Mb.
|
|
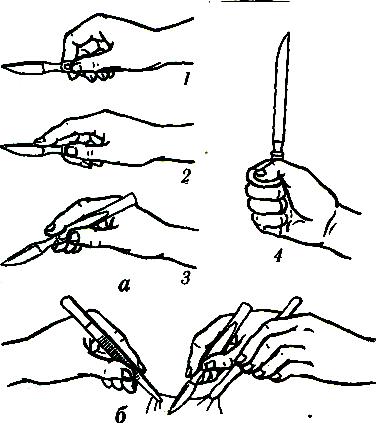
1. Хирургические инструменты и правила пользования ими Хирургические инструменты в нашей стране изготовляют в соответствии с государственными стандартами, которые предусматривают форму, размеры, марку нержавеющей стали (физические свойства, химический состав), методы испытаний. В хирургии применяют различные инструменты. Если за основу классификации хирургических инструментов взять последовательность проведения операции, инструменты можно разделить на следующие группы: 1) для разъединения тканей; 2) для фиксации тканей; 3) для остановки кровотечения; 4) для соединения тканей; 5) специального назначения. Последнюю группу инструментов, самую многочисленную, применяют только во время выполнения оперативного приема. Хирургические инструменты должны быть прочными, поэтому их изготовляют из специальных сортов стали и различных сплавов, которые не подвержены коррозии. Чтобы хирургические инструменты максимально соответствовали своему назначению, полностью обеспечивали выполнение той части оперативного вмешательства, для которой они предназначены, необходимо их изготавливать не только разными по конструкции, но и по величине. Однако многие инструменты в этом плане требуют еще усовершенствования. Они должны быть удобными в работе, легко захватываться, прочно удерживаться а руке, иметь надежные, легко открывающиеся замки. Инструменты должны быть долговечны, что во многом зависит не только от правильного их использования, но и от применения по прямому назначению. Важное значение при этом имеет также правильное и направленное усилие хирурга на тот или иной инструмент. Необходимо также уметь работать хирургическими инструментами обеими руками. Тренировка рук с этой целью должна быть неотъемлемой и составной частью подготовки врача к хирургической деятельности. Инструменты в руках хирурга служат совершенно конкретной цели – рассечению ткани, удалению патологического очага, измененных и ставших ненужными тканей при минимальном травмировании здоровых тканей в течение всей операции. Вот почему необходимо осторожно обращаться со всеми анатомическими образованиями в операционной ране, избегать излишнего растяжения тканей, рассечение производить с учетом топографии сосудов и нервов, хода мышечных волокон и других анатомических особенностей. Все это имеет важное значение для заживления операционной раны и, следовательно, для быстрого выздоровления больного. Не менее важными являются правила подачи инструментов. Это означает, что все инструменты необходимо подавать таким образом, чтобы оперирующий мог взять инструмент непосредственно за ручку или ту его часть, которая предназначена для удерживания во время работы. При этом все режущие и колющие части инструментов во время их подачи должны быть направлены вверх и в сторону. Это, прежде всего, предотвращает травмирование рук хирурга, ассистентов, операционной сестры, а также экономит время. Существует немало технических приемов и правил обращения и пользования каждым хирургическим инструментом. Знание этих правил способствует быстрому освоению техники выполнения самой операции, сокращает время пребывания больного под наркозом. Все медицинские металлические инструменты классифицируют на колющие, режущие, оттесняющие, многоповерхностного воздействия (зажимные), зондирующие, бужирующие, травматологические (соединяющие ткани организма и воздействующие на них). Режущие (разъединяющие) инструменты- скальпели медицинские (ампутационные и резекционные), ножи, ножницы, пилы и т.д. Скальпель является часто применяемым хирургическим инструментом, так как каждую операцию, предусматривающую рассечение мягких тканей, начинают с разреза скальпелем. В хирургической практике используют большое количество скальпелей. По форме рабочей части скальпели делят на остроконечные, брюшистые, радиусные и серповидные. Наиболее часто применяют брюшистый и остроконечный скальпели. Различают три позиции скальпеля, т. е. правильные положения его в руке во время нанесения разреза: столового ножа, писчего пера и смычка (рис 1.), последнюю позицию применяют реже. В виде столового ножа хирург удерживает скальпель при нанесении больших глубоких разрезов и при рассечении плотных тканей. Надавливая указательным пальцем на спинку (скальпель состоит из лезвия, спинки, шейки и рукоятки) инструмента, хирург получает возможность дозированно наносить разрез любой глубины. Позицию писчего пера применяют в тех случаях, когда необходимо более точно дозировать рассечение тканей, например, при выделении кровеносного сосуда, нервного ствола. Удерживание скальпеля в виде писчего пера удобно также при выполнении пластических операций, особенно в области лица. Способ держания скальпеля за ручку в виде смычка применяют в тех случаях, когда необходимо наносить длинные и неглубокие разрезы, например, при послойном разрезе поверхностно расположенных фасциальных листков, при рассечении мышц и т. д.
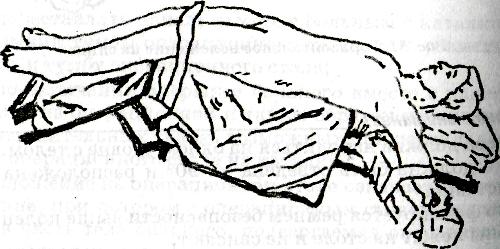
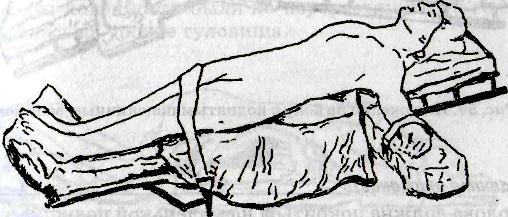
При работе со скальпелем необходимо помнить о дозированном рассечении тканей, о том, что существует опасность острым инструментом рассечь больше тканей, чем требуется, повредить прилежащие органы, рассечь крупные сосуды или нервные стволы, варианты расположения которых в ране никогда невозможно определить заранее без применения специальных методов исследования. Медицинские ножницы неизменно применяют почти при любой операции не только для рассечения тканей, но и при наложении швов и т. д. Медицинская промышленность выпускает медицинские ножницы, различные по форме, величине и назначению. Наиболее часто во время операции применяют ножницы остроконечные, тупоконечные, с одним острым концом, с пуговкой. Медицинские ножницы, как и все режущие хирургические инструменты, должны быть острыми, с исправными замками, с достаточной длины браншами. Так, работая в глубоких (полостных) ранах необходимо пользоваться ножницами с длинными браншами, а при операциях на небольших, поверхностных, анатомических образованиях необходимо применять ножницы малых размеров. Иногда излишне увлекаются применением ножниц, стараясь как можно больше рассечь тканей при их помощи. Это совершенно не оправданное увлечение. Необходимо помнить, что ножницы не только рассекают ткани, но и сдавливают их еще до момента рассечения поэтому чем массивнее инструмент, чем больше и, следовательно, толще его части, тем значительнее дополнительная травма. Такие ткани, как мышцы, сухожилия, паренхиматозные органы не рекомендуют рассекать медицинскими ножницами. Медицинские пилы используют для разъединения костей. Наиболее часто применяют листовую, рамочную, ножевую, дисковую и проволочную медицинские пилы. Листовая пила предназначена для распила крупных, в том числе трубчатых, костей. Рамочную пилу используют при распиле мелких костей, одной из костей голени или предплечья. Рамочная пила удобна при костно-пластических операциях, требующих выпиливания тонких пластинок, сложных замков, так как полотно ее можно установить в различных плоскостях. Проволочная пила служит для распила плоских и мелких костей скелета, рассечения плоских костей черепа, ампутации дистальных фаланг пальцев без образования трещин, зазубрин и других травматизирующих костную ткань и костный мозг последствии. Во время рассечения поверхностных тканей возникает кровотечение из сосудов, находящихся в глубоких слоях кожи и подкожной клетчатке. Для того чтобы захватить эти сосуды кровоостанавливающими зажимами, необходимо расширить края раны и просушить ее. Это производят инструментами, которые служат для фиксации тканей, прежде всего хирургическими и анатомическими пинцетами. Анатомические пинцеты имеют гладкие с поперечными насечками захватывающие поверхности, хирургические — на концах острые зубцы. Существуют видоизмененные хирургические пинцеты, которые называются лапчатые. Они имеют небольшие зазубрины, которые венчиком располагаются на расширенных концах. Лапчатые пинцеты менее травматичны для тканей, чем хирургические. Медицинская промышленность выпускает пинцеты различной величины, длиной 15—20 см и более. Чем глубже в ране приходится манипулировать, тем большей длины пинцет необходимо выбирать. Хирургическими пинцетами разрешается захватывать кожу, фасции, апоневрозы, сухожилия, кости. При этом необходимо помнить, что эти инструменты наносят тканям значительную травму. Для фиксации мышц, внутренних органов, сосудов, нервов следует пользоваться только анатомическими пинцетами. Удерживают пинцет во время работы в виде писчего пера большим, указательным и средним пальцами. Для расширения краев раны применяют хирургические крючки. Различают острые, тупые, малые и большие крючки. Острые хирургические крючки выпускают одно- шестизубчатыми. Ими разрешается захватывать кожу, фасции, апоневрозы, сухожилия, кости. Остальные ткани необходимо фиксировать тупыми крючками. Для удерживания краев раны во время выполнения оперативного приема применяют различные ранорасширители: винтовые, салазочные, с браншами и т. д. Инструментами, предназначенными для остановки кровотечения в ране, являются кровоостанавливающие зажимы, которые могут быть прямыми и изогнутыми, большими и малыми, с зубьями на концах и без них. Наиболее распространенными являются прямые и изогнутые кровоостанавливающие зажимы с зубьями на концах (Кохера), сделанные по типу хирургического пинцета, прямые и изогнутые с поперечными насечками (Бильрота) — по типу анатомического пинцета. Зажимами с зубьями рекомендуют фиксировать плотные ткани (кожу, фасции, апоневрозы), без зубьев — кровоточащие сосуды в мышцах, внутренних органах, серозных оболочках. Применяют также более мягкие и тонкие кровоостанавливающие зажимы, прямые и изогнутые, с поперечными насечками на концах. Кровоостанавливающие зажимы необходимо накладывать на сосуд так, чтобы как можно меньше захватывать окружающие ткани. Это объясняется тем, что погибшие при передавливании ткани способствуют развитию воспалительного процесса и ухудшают условия для заживления раны. Во избежание этого необходимо хорошо разводить края раны, правильно соизмерять величину сосуда с величиной и конструкцией кровоостанавливающего зажима. Если необходимо перевязать тонкостенные кровеносные сосуды (мягкой мозговой оболочки, внутренних органов), не рекомендуют оставлять зажимы в операционной ране, так как смещение их или даже легкое надавливание может вызвать разрыв сосуда. Перевязку таких сосудов следует производить сразу же после захватывания сосуда зажимом. При перевязке кровеносных сосудов в плотных тканях, где сосуд может сократиться и уйти вглубь, необходимо использовать кровоостанавливающие зажимы с зубьями, и в этих случаях сосуд можно захватывать с небольшим количеством окружающей ткани. Осторожность следует соблюдать при наложении лигатуры, так как при этом также возможен обрыв кровеносного сосуда. Для соединения тканей путем послойного наложения швов на рану применяют различные виды прокалывающих игл. При этом необходимо сшивать однородные ткани, тщательно сопоставляя рассеченные края. К прокалывающим иглам относят хирургические иглы, которые изготовляют из высококачественных сортов стали. Они различаются по форме (изогнутые или прямые), величине, поперечному сечению (круглые или трехгранные), наличию ушка. Иглы без ушек, с жестко закрепленной одинарной нитью и предназначенные для уменьшения травматизма называются атравматическими. Хирургические иглы используют для сшивания кожи, подкожной клетчатки, фасций, апоневрозов, сухожилий, надкостницы, костей, мышц, серозных листков, тканей внутренних органов, сосудов, нервных стволов и т. д. Для удерживания хирургических игл во время операции служат иглодержатели. Медицинская промышленность выпускает прямые и изогнугые иглодержатели типа Гегара с порошковым покрытием из искусственных алмазов. Они прочно удерживают иглу, а сроки службы их значительно больше обычных. 2. Классификация шовного материала. Современные требования к шовному материалу 1. Биосовместимость — отсутствие токсического, аллергенного, канцерогенного и тератогенного воздействия на организм. 2. Хорошее скольжение в тканях без «пилящего» эффекта. 3. Отсутствие «фитильных» свойств. 4. Эластичность, гибкость, мягкость, отсутствие «памяти нити» и низкий коэффициент трения. 5. Прочность, сохраняющаяся до формирования рубца. 6. Надежность в узле (минимальное скольжение нити и прочность фиксации в узле). 7. Возможность постепенной биодеградации. 8. Универсальность применения. 9. Стерильность. 10.Технологичность крупносерийного изготовления, низкая себестоимость. Классификация шовного материала 1. Природные – Природные органические (биологические): кетгут овечий и крупного рогатого скота, шелк, конский волос, нити из фасций, сухожилий – Природные неорганические : металлическая проволока (стальная, нихромовая, платиновая) 2. Синтетические ( лавсан, пролен, дакрон и др.) Синтетические нити ( классификация по структуре ): Монофиламентные - представляет собой единое волокно с гладкой поверхностью. К этому виду нитей относятся такие широко используемые материалы, как пролен, этилон, дермалон, максон, нейлон. Полифиламентные - Крученая — волокна нити скручены по оси, например, лен, крученый шелк, капрон. - Плетеная — волокна сплетены подобно канату, например, лавсан, этибонд, мерсилен. - Нить с покрытием — плетеная нить, пропитанная и (или) покрытая полимерными материалами, например, викрил, полисорб, суржидак. Комбинированные - этибонд, перма-хэнд, викрил с покр. Полиглактином Классификация по способности к рассасыванию(биодеструкции ) и времени рассасывания Рассасывающиеся (производные полигликолевой кислоты, полидиоксанона, ε-капролактона и др.): – короткого периода рассасывания (срок сдерживания тканей 7–10 дней) — Дар-вин фэст, Викрил рапид, Сафил квик, Дарвин монофэст, Капросин и др.; – среднего периода рассасывания (срок сдерживания тканей 3–4 недели) — Дар-вин, Викрил, Полисорб, Дексон II, Моносин, Дар-вин мономед, Биосин и др.; – длительного периода рассасывания (срок сдерживания тканей 50–60 дней) — Дар-вин моно, ПДС II, Максон и др.; Полифиламентная нить: Дар-вин (Эргон Эст) Дар-вин фэст (Эргон Эст) Полисорб (Ауто Сьюче) Викрил (Этикон) Дексон (Дэвис и Гек) Монофиламентная нить: Дар-вин моно (Эргон Эст) Дар-вин мономед (Эргон Эст) Дар-вин монофэст (Эргон Эст) Биосин (Тайко) Монокрил (Этикон) Нерассасывающиеся (полиэфиры, полиолефины, фторполимерные материалы) — Корален, Селен, Терилен, Кардиоэрг, Пролен, Премилен, Этибонд, Ти-крон, Премикрон, сталь и др.: – полиэфиры (Кардиоэрг, Терилен, Этибонд, Ти-крон и др.); – полипропилены (Селен, Премилен и др.); – полиолефины (Пролен и др.); – фторполимеры (Корален, Гортекс и др.); – металлическая проволока (стальная, нихромовая, платиновая); Условно рассасывающиеся (полиамиды и полиуретаны): Капрон, Максилен, Сутрон, Этилон, Нуролон, и др., а также материал натурального происхождения шелк. Плюсы и минусы полифиламентных нитей «+» Хорошие манипуляционные качества надежность в узле «-» • Пилящий эффект (так, наиболее выраженным «эффектом пилы» обладает викрил. Он же обладает наибольшей жесткостью, менее эластичен, чем другие материалы. Чтобы снизить "эффект пилы» викрил покрывают стеаратом кальция • Фитильный эффект Одним из направлений совершенствования этих шовных материалов является покрытие мультифиламентной основы наружной полимерной оболочкой. Полученные таким образом нити относятся к разряду комбинированных (этибонд, перма-хэнд, викрил с покрытием полиглактином и др.). Плюсы и минусы монофиламентных нитей: «+» - отсутствие «фитильных» и «пилящих» свойств - выраженная эластичность и прочность «-» - ненадежны в узле из-за выраженного скольжения поверхности. - Имеют мощную механическую память 3. Обработка и ограничение операционного поля и рук хирурга За день до операции больной принимает душ или ванну. Волосы в области предстоящего операционного поля удаляют с помощью депилятора или электробритвы. Брить кожу опасной бритвой запрещено, так как возможны микроповреждения. Для дезинфекции кожу операционного поля в классическом представлении дважды обрабатывают 70 % раствором спирта, а затем дважды 5 % спиртовым раствором йода. Следует отметить, что йод обладает раздражающим действием на кожу и слизистую оболочку и может быть аллергеном. Поэтому рекомендуется применять растворы йодоната, йодопирона, хлоргексидина биглюконата. Эти растворы обладают антисептическим действием благодаря молекулярному йоду, который из них высвобождается местно и не вызывает аллергической реакции. Кожу операционного поля изолируют стерильными простынями или само- клеющимися стерильными пленками, через которые проводят хирургические разрезы. Положение больного на столе зависит главным образом от того, в какой области и на каком органе будет осуществлено оперативное вмешательство. При операциях на органах шеи, груди, брюшной полости больной в большинстве случаев лежит на спине (рис 2). 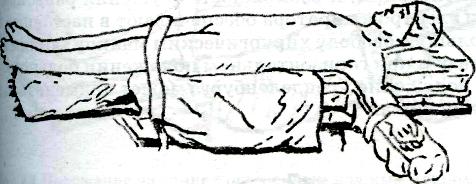 Рис. 2. Положение больного на спине. Если операция производится на органах таза, показано положение Тренделенбурга (рис3.), для выполнения операций на почке больного укладывают на здоровый бок, а во время операций на позвоночном столбе больной лежит на животе. При операциях на дистальных отделах конечностей или, например, в области задней черепной ямки часто пользуются дополнительными подставками, столиками.
При укладывании больного на операционный стол фиксируют его нижние и верхние конечности, оставляя свободной только ту конечность, на которой будут выполнять оперативное вмешательство, или верхнюю конечность для внутривенного вливания, подсчета пульса, измерения артериального давления и пр. Хирург должен становиться по отношению к больному так, чтобы операционный доступ можно было произвести разрезом кожи слева направо или сверху вниз при условии, что рассечение тканей он выполняет правой рукой. В соответствии с этим производят рациональную расстановку всей хирургической бригады. Обработка рук хирурга состоит из двух этапов: мытья рук и воздействия антисептическими средствами. 1.Мытьё рук. Применение современных способов предполагает первоначальное мытьё рук с мылом или с помощью жидких моющих средств (при отсутствии бытового загрязнения рук). 2.Воздействие антисептических средств. Используемые для обработки рук химические антисептики должны иметь следующие свойства: • обладать сильным антисептическим действием; • быть безвредными для кожи рук хирурга; • быть доступными и дешёвыми (так как их применяют в больших объёмах). Руки тщательно обрабатывают от кончиков пальцев до верхней трети предплечья. При этом соблюдают определённую последовательность, в основе которой лежит принцип - не касаться обработанными участками рук менее чистой кожи и предметов. тщательно втирая: а) тереть ладонью о ладонь б) тереть левой ладонью по тыльной стороне правой и наоборот в) тереть ладони со скрещенными растопыренными пальцами не менее одной мин г) тереть тыльной стороной согнутых пальцев по ладони другой руки д) поочередно круговыми движениями тереть большие пальцы рук е) поочередно разнонаправленными круговыми движениями тереть ладони кончиками пальцев противоположной руки На одну обработку 10 мл антисептика. После полного испарения антисептика надеваем стерильные перчатки. Основными современными средствами обработки рук служат первомур, хлоргексидин, дегмин (дегмицид), церигель, АХД, евросепт и пр. ! Несмотря на существующие способы обработки рук, в настоящее время все операции и манипуляции при контакте с кровью больного хирурги должны выполнять только в стерильных перчатках! 4. Техника венепункций и венесекций на верхних и нижних конечностях Показание: Наиболее частым вмешательством на венах является венепункция, с помощью которой вводят лекарственные вещества, берут кровь на исследование, проводят венографию, зондирование полостей сердца. Наиболее часто для пункции используют v. intermedia cubiti. Если эта вена слабо выражена, то можно использовать v. cephalica, v. basilica на уровне локтевой ямки.Рядом с v. basilica обычно находятся ветви n. cutaneus antebrachii medialis. Это может стать причиной болей во время венепункции. 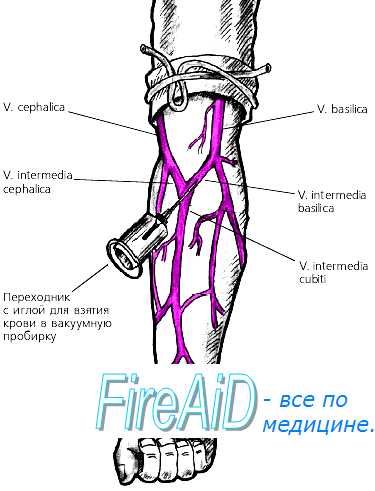 При венепункции нижних конечностей обычно используют v.saphena magna, основной ствол которой проходит позади медиального мыщелка бедренной кости, направляется по переднее-внутренней поверхности бедра и впадает в бедренную вену на 3 см ниже середины паховой связки.. Эта вена обычно хорошо контурируется через тонкую кожу Её можно обнаружить на передней поверхности медиальной лодыжки 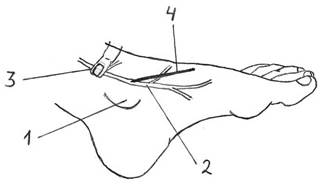 Набор инструментов: игла, шприц, жгут. После наложения жгута в средней трети плеча место пункции обрабатывают спиртом или спиртовым раствором йода. Пункцию контурирующейся вены производят либо только иглой, либо иглой, надетой на шприц. Вкол иглы производят правой рукой срезом вверх , а большим пальцем левой руки натягивают кожу в месте пункции. Если игла без шприца введена правильно, то в канюле иглы появляются капли крови, тогда нужно быстро присоединить к игле шприц или систему для капельных вливаний. Если вкалывают иглу с присоединенным шприцем, то кровь появляется в шприце. Жгут снимают, иглу слегка продвигают по ходу вены и медленно вводят раствор. При взятии крови для анализа жгут не снимают до конца процедуры. Обнажение и рассечение вены называют венесекцией. Показаниями к венесекции являются продолжительные внутривенные вливания, а также одномоментные вливания в тех случаях, когда невозможно произвести пункцию вены. Обычно используют поверхностные вены на тыле стопы, локтевой области, нижнем отделе предплечья, в передне-медиальном отделе бедра. Инструменты: • скальпели остроконечный и брюшистый • зажимы Бильрота, Кохера, Гольстеда (москит) • ножницы остроконечные сосудистые • ножницы Купера • игла Дешана • пинцеты анатомические и хирургические • крючки острозубые или пластинчатые • венозный катетер • иглодержатель • иглы режущие • шовный материал (шелк, кетгут) • стерильный перевязочный материал • бинт • лейкопластырь Этапы венесекции: Разрез кожи и подкожной клетчатки длиной 2 см по проекционной линии вены; Выделение вены на протяжении 2 см., подведение под неё иглой Дешана или кровоостанавливающим зажимом двух лигатур; Завязывание дистальной лигатуры; Венесекция остроконечным скалпелем или сосудистыми ножницами в поперечном направлении на половину диаметра; Введение в просвет вены катетера, его фиксация затягиванием проксимальной лигатурой, ушивание раны. 5. Принципы разъединения и соединения мягких тканей. Техника наложения и снятия узловых швов. Разъединение тканей Основным принципом разъединения тканей является строгая послойность. Разъединение тканей производят режущими инструментами — скальпелем, ножницами и пр. В онкологии для разъединения тканей пользуются электрохирургическими инструментами. Для выполнения оперативного доступа в первую очередь необходимо рассечь покровные ткани, начиная с кожи. Разрез кожи намечают с учетом линий ее натяжения, выполняют обычно брюшистым скальпелем параллельно линиям Лангера. Вначале скальпель вкалывают перпендикулярно коже, затем брюшко кладут на ее поверхность и, надавливая на спинку инструмента указательным пальцем, производят рассечение, фиксируя кожу в момент разреза пальцами левой руки. После разреза кожи края раны разводят острыми крючками и останавливают кровотечение из рассеченных сосудов. Затем производят рассечение подкожной клетчатки, поверхностной фасции и подходят к собственной фасции. В связи с тем, что под собственной фасцией могут располагаться более крупные сосуды и нервные стволы, ее необходимо рассечь таким образом, чтобы избежать повреждения подфасциальных сосудисто-нервных образований. Для этого собственную фасцию захватывают двумя хирургическими пинцетами, приподнимают и скальпелем или ножницами делают небольшой надрез. Дальше в надрез вводят желобоватый зонд и по нем скальпелем производят рассечение собственной фасции вначале в сторону одного угла раны, затем в противоположную сторону. Встречающиеся по ходу разреза кровеносные сосуды и нервы сдвигают в сторону. Собственную фасцию можно также рассечь тупоконечными ножницами, подводя порционно нижнюю браншу ножниц под фасцию. Разъединение мышц, если позволяют условия, производят расслаиванием их по ходу мышечных волокон; при необходимости мышцы рассекают. Париетальные листки брюшины и плевры рассекают ножницами между двумя анатомическими пинцетами, которыми слегка приподнимают серозный листок, предварительно убедившись, что вместе с листком не захвачены внутренние органы. Если операцию выполняют под местным обезболиванием, то перед рассечением париетального серозного листка следует непременно оросить его анестезирующим раствором. Рассечение надкостницы производят скальпелем, после чего края надкостницы отслаивают, сдвигают прямым или изогнутым распатором, кости перепиливают. В настоящее время в нашей стране создано поколение лазерных установок, которые находят все более широкое применение в медицине и, в частности, в хирургии. Больше всего применяются установки «Скальпель-1», «Скальпель-2» и «Ромашка». Применение СО2-лазера при операциях на пищеводе, желудке, кишках позволяет уменьшить кровопотерю за счет коагуляции сосудов по линии разреза и в условиях сухого операционного поля выполнять резекцию органов с наложением анастомозов. Особенно эффективны комплексы лазерных инструментов в сочетании со специальными инструментами и сшивающими аппаратами, благодаря которым укорачивается время выполнения операций, обеспечивается почти полный гемостаз, защита окружающих тканей. Обнадеживающие результаты получены при использовании лазеров во время операций на внепеченочных желчных путях, при резекции печени, поджелудочной железы, селезенки, а также в лечении по поводу мастита, абсцесса, трофической язвы, гнойных ран и пр. С успехом применяется лазерная техника в гинекологии, урологии, проктологии, онкологии, пластической хирургии, нейрохирургии, оториноларингологии, косметологии и других областях медицины. Соединение тканей После выполнения оперативного приема, т. е. основного этапа оперативного вмешательства и обеспечения полного гемостаза в ране, приступают к соединению краев операционной раны. Принцип соединения тканей заключается в их послойном сшивании (в порядке, обратном разъединению) при тщательном сопоставлении краев и максимальном их сближении. Швы накладывают хирургическими иглами. Существует множество хирургических швов, но в настоящем разделе речь идет только о швах на покровных тканях. Прежде всего различают швы непрерывные и узловые. В свою очередь непрерывные швы делят на непрерывный обвивной (шов Мультановского), матрацный и т.д. (рис.6.).
При наложении швов стежок от стежка прошивают на расстоянии 0,5—2 см. Расстояние между стежками зависит в основном от толщины ткани — чем тоньше ткань, тем гуще следует накладывать стежки, учитывая при этом количество повреждаемых сосудов на единицу площади и прочее. Преимущество узлового шва перед непрерывным заключается в том, что при случайном прорезывании одного стежка соседние удерживают края раны, в то время как при прорезывании одного стежка непрерывного шва может расслабиться весь шов. Преимуществом непрерывного шва являются большая по сравнению с узловым швом гемостатичность и быстрота наложения. Если мышцы рассечены во время операции в поперечном направлении, то их сшивают П-образными швами; фасции, апоневрозы удобно сшивать непрерывным обвивным швом. На толстый слой подкожной клетчатки и кожу накладывают отдельные узловые швы. Узлы на коже вяжут сбоку раны, а помощник в это время тщательно сопоставляет ее края, так как ввернувшийся или вывернувшийся край кожи препятствует ее быстрому заживлению. При наложении швов на покровные ткани необходимо добиваться тщательного гемостаза и максимального сближения тканей, чтобы избежать образования щелей в глубине раны. Если имеется толстый слой подкожной клетчатки, необходимо добавлять дополнительные ряды швов. Оставленные щели обычно заполняются тканевой жидкостью, кровью и превращаются в небольшие серомы и гематомы, грозящие нагноением. В этих случаях развиваются подкожные инфильтраты, абсцессы и флегмоны, требующие снятия кожных швов. Заживление раны будет происходить вторичным натяжением, что значительно продлит сроки выздоровления больного, приведет к образованию широкого рубца, ослабит наружные покровы в области оперативного доступа и в итоге может привести к образованию рубцовой грыжи и другим послеоперационным осложнениям. При наложении узловых швов или в конце накладывания непрерывного шва необходимо завязывать лигатурные узлы.
Различают лигатурные узлы морские и хирургические. Хирургический узел следует применять в тех случаях, когда ткани сшивают с определенным натяжением, с помощью кетгута, который довольно скользкий и создает угрозу развязывания узла. Хирургический узел получается путем двукратного перекрещивания концов нити. Снятие шва: 1. Проводят туалет послеоперационной раны (обработка кожи вокруг шва). обрабатываем кожу вокруг раны скользящими движениями от цента к периферии 1 раз. Следует нанести антисептик на площадь не менее 5 см во все стороны от линии раны. 2. Швы обрабатывают раствором йодоната. 3. Пинцетом захватывают один из концов узла и подтягивают его в противоположную сторону по линии шва до появления из глубины тканей белого отрезка нити. 4. Под белый отрезок нити подводят острую браншу ножниц и пересекают нить. То же можно выполнить скальпелем, пересекая нить сверху над белым отрезком, скальпель ведут в направлении от раны. 5. Пинцетом энергичным движением кверху извлекают лигатуру и сбрасывают в лоток или на салфетку, которую со всеми лигатурами затем выбрасывают в лоток. 6. После снятия швов рубец и кожу вокруг него обрабатывают 1% раствором йодоната, накладывают асептическую повязку. 6. Ревизия раны и ушивание непроникающей раны передней брюшной стенки. Методика определения ее проникающего характера. ИНСТРУМЕНТ: Корнцанг, цапки, скальпель, ножницы, кровоостанавливающие зажимы, крючки тупые Фарабефа и острые (двух-, трех, четырехзубые), иглодержатель с иглами (режущими и колющими), зонды (желобаватый, пуговчатый, Кохера). Края раны разводят острыми крючками и, руководствуясь направлением раневого канала, в том же направлении продляют рану путем рассечения кожи. Если раневой канал идет прямо, а рана глубокая, то приходится рассекать кожу и мягкие ткани в обе стороны по длиннику раны. Одновременно производят иссечение размятых нежизнеспособных тканей, извлечение сгустков крови, инородных тел, наложение зажимов на сосуды. Полноценная первичная хирургическая обработка ран брюшной стенки с тщательным гемостазом, удалением некротизированпых тканей, разрушенных клеток крови, жира и инородных тел, лишая микроорганизмы питательного материала, в значительной мере снижает возможность нагноения. Постепенно переставляя острые крючки и приподнимая ими края раны, под контролем зрения прослеживают ход раневого канала. При необходимости острые крючки меняют на пластинчатые. При этом нередко приходится внимательно осматривать всю толщу брюшной стенки; раневой канал может заканчиваться и в мышцах, и в предбрюшинной или забрюшинной клетчатке. В ходе обработки представление о глубине раны облегчается путем сопоставления ее размеров на коже с размерами в нижележащих тканях. Например, если рана на коже длиной 3-4 см, а рана поперечной фасции всего 2-3 мм, то можно предположить, что рана не проникает в брюшную полость, так как нанесена ножом с обычной конфигурацией лезвия. При наличии колотого ранения (шило, стилет, ножницы и т.д.) подобной закономерности нет — раневой канал равномерно узкий и проследить его ход труднее. В любом случае необходимо соблюдать строгое правило визуального контроля раневого капала по всей его длине. Колото-резаные раны мышечного массива в поясничной области, особенно у тучных пациентов, представляют определенные трудности в выполнении полноценной ревизии, однако, это необходимо делать В большинстве случаев рану послойно ушивают наглухо. При повышенной кровоточивости в нижнем углу раны оставляют выпускник из перчаточной резины, который удаляют через 24 ч В случае окончания раневого канала в околопузырной или околопочечной клетчатке в этой зоне следует оставить на 2-3 сут перфорированный силиконовый дренаж, выведенный через отдельный прокол кожи, который затем присоединяют к емкости с разрежением (сильфону) по Редону. Рапу послойно ушивают. Диагностика проникающего характера ранения живота не представляет сложностей, когда имеются абсолютные признаки проникающего ранения: выпадение из раны (эвентрация) органов живота, истечение желудочного, либо кишечного содержимого, мочи или желчи. К ранним относительным симптомам относится напряжение передней брюшной стенки, исчезновение или резкое ограничение дыхательных экскурсий живота, симптомы раздражения брюшины, бледность кожи и слизистых оболочек, тахикардия, артериальная гипотония. Поздние относительные симптомы (вздутие живота, сухой язык, рвота, нитевидный пульс, резкое снижение артериального давления) свидетельствуют об уже развившемся перитоните и острой массивной кровопотере 7. Разрезы при панарициях Панариций — собирательное понятие, включающее различные виды островоспалительных и нагноительных заболеваний пальцев. В основу классификации панарициев положен анатомический принцип. Различают следующие виды панариция: 1) кожный; 2) ногтевой: а) паронихия, б) подногтевой панариций; 3) подкожный; 4)сухожильный; 5) суставной; 6) костный; 7) панпанариций или пандактилит — поражение всех мягких тканей и кости пальца. 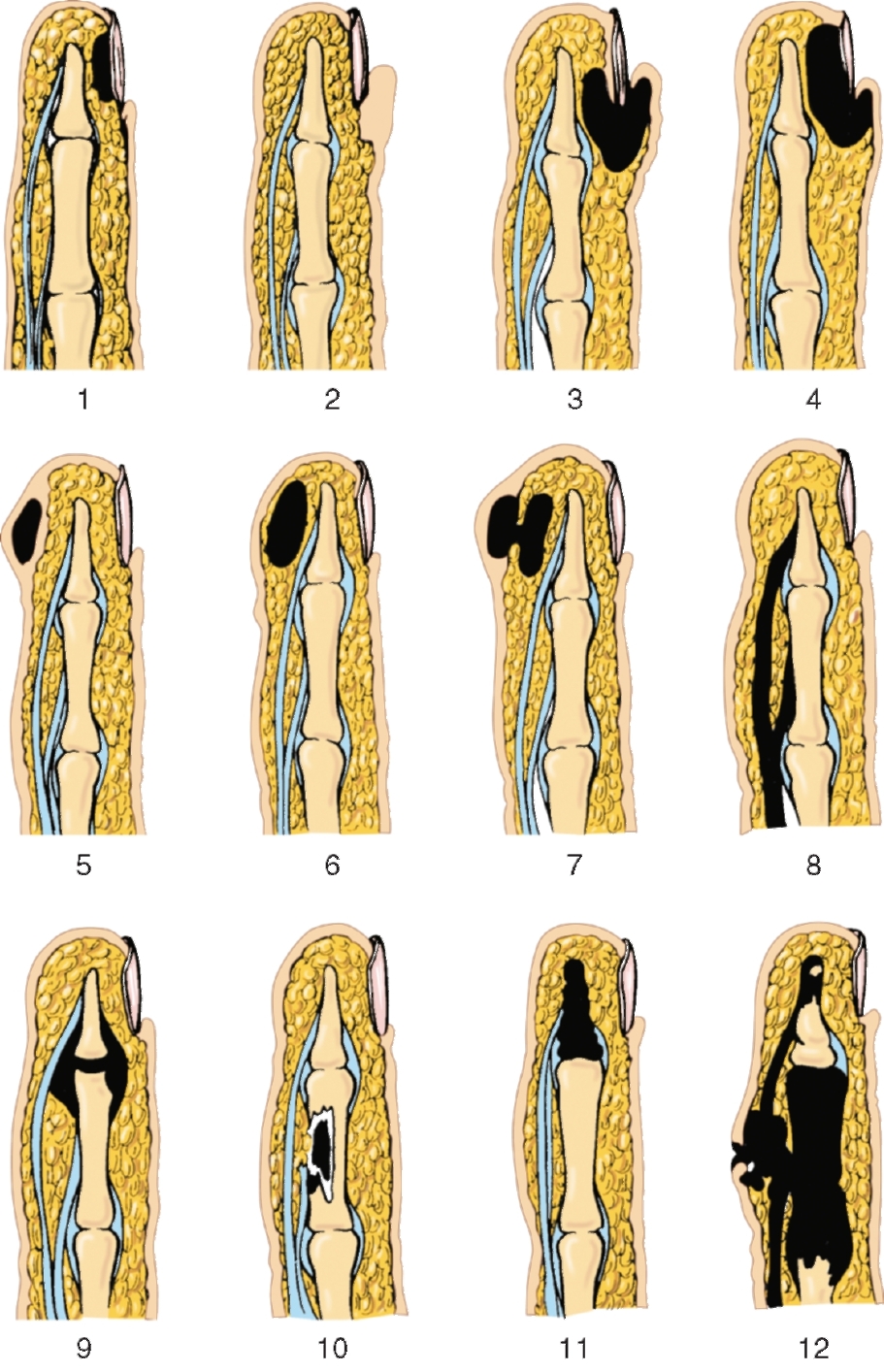 1 - подногтевой; 2-5 - кожный; 6 - подкожный; 7 - по типу запонки; 8 - сухожильный; 9 - суставной; 10 - костный; 11 - остеомиелит ногтевой фаланги; 12 - пандактилит Набор инструметов: шприц с инъекционной иглой для местной анестезии по Оберсту-Лукашеви - новокаин 0,5 %, жгутик (резинка) - скальпель, зажим Бильрота или Гольстеда - остроконечная ложечка Фолькмана - кусачки Люэра – для скусывания острых выступов при ампутации - распатор прямой и изогнутый |