навыки по топке. 1. Хирургические инструменты и правила пользования ими
 Скачать 5.3 Mb. Скачать 5.3 Mb.
|
|
ТРАХЕОСТОМИЯ- операция вскрытия трахеи с последующим введением в ее просвет канюли с целью дать немедленный доступ воздуха в легкие при непроходимости вышележащих отделов дыхательных путей ПОКАЗАНИЯ: А. МЕХАНИЧЕСКАЯ АСФИКСИЯ: инородные тела дыхательных путей (при невозможности удалить их при прямой ларингоскопии и трахеобронхоскопии) нарушение проходимости дыхательных путей при ранениях и закрытых травмах гортани и трахеи стенозы гортани: при инфекционных заболеваниях (дифтерия, грипп, коклюш), при неспецифических воспалительных заболеваниях (абсцедирующийларингит, гортанная ангина, ложный круп), при злокачественных и доброкачественных опухолях (редко), при аллергическом отеке Б. ОСЛАБЛЕНИЕ ДЫХАНИЯ: необходимость проведения длительной искусственной вентиляции легких (при операциях на сердце, легких, при черепно-мозговых травмах, миастении и др.) Инструменты: трахеостомическая трубка люэра (канюля), однозубый остроконечный крючок, ранорасширитель, расширитель трахеи Труссо, скальпель, 1–1,5 мл 2 % раствора дикаина –вводят для подавления кашлевого рефлекса) а так в/в анестезия , трахеотомическая ложка? Доступ: Трахеотомию выполняют строго по срединной линии шеи. Виды трахеостомиипо месту вскрытия (относительно перешейка ЩЖ): Верхняя–выше перешейка ЩЖ, рассекают 2-3 кольца(1-е нельзя, т.к. может быть перихондрит с деформацией) Средняя–с пересечением перешейка ЩЖ, 3-4 кольца Нижняя–ниже перешейка ЩЖ, 4-5 кольца, чаще выполняют у детей из-за высокого расположения ЩЖ Техника: Положение больного: лежа на спине, голова запрокинута назад и находится в строго сагиттальной плоскости. В экстренных случаях вне операционной можно оперировать в положении сидя. Верхняя трахеостомия Техника: вертикальный разрез кожи, подкожной клетчатки и поверхностной фасции строго по срединной линии от середины щитовидного хряща вниз на 6-7 см рассечение белой линии шеи в продольном направлении; рассечение внутришейной фасции отделение перешейка щитовидной железы от трахеи и отодвигание его тупым путём книзу; фиксация гортани однозубым остроконечным крючком; вскрытие третьего, а иногда и четвёртого хрящей трахеи, направляя скальпель от перешейка к гортани (чаще рассекают трахею в поперечном направлении между вторым и третьим кольцами); для профилактики повреждения задней стенки трахеи и пищевода скальпель ограничивается марлей таким образом, чтобы свободной оставалось не более 1 см режущей поверхности; введение трубки в трахею, проверка проходимости; плотное ушивание фасции вокруг трубки; редкие швы на кожу; фиксация трубки вокруг шеи. Преимущества. Большая доступность трахеи ввиду её по верхностного расположения и отсутствия здесь крупных сосудов. Недостатки. Близость разреза трахеи и канюли к перстневидному хрящу и голосовому аппарату Нижняя трахеостомия Техника: рассечение кожи, подкожной клетчатки, поверхностной и собственной фасций шеи от перстневидного хряща до вырезки грудины; тупое разъединение клетчатки надгрудинного межапоневротического пространства и отодвигание книзу венозной яремной дуги; рассечение лопаточно-ключичной и внутришейной фасций; перевязка сосудов предтрахеального пространства; отделение перешейка щитовидной железы от трахеи и отодвигание его тупым путём кверху; рассечение четвёртого и пятого хрящей трахеи или поперечно между кольцами; скальпель необходимо держать, как указано выше, и направлять его от грудины к перешейку, чтобы не повредить плечеголовной ствол; дальнейшие приёмы ничем не отличаются от указанных для верхней трахеостомии. Преимущества. Редкое развитие стеноза дыхательного горла и отсутствие травмы голосового аппарата. Недостатки. Опасность повреждения плечеголовного ствола Осложнения: 1.Во время операции : -повреждение сосудов (внутренней яремной вены, а иногда и сонной артерии, плечеголовной ствол) -повреждение боковой стенки трахеи при случае движение в стороны головы , т.к. нарушена фиксация головы -повреждение задней стенки трахеи с образованием трахео-пищеводного свища (при рассечения колец и можно случайно рассечь пищевод, для этого необходимо заматывать края скальпеля марлей) - ложная трахесотомии (при не рассечения слизистой оболочки трахеи и при этом вводиться трубка в подслизистый слой) Введение канюли в подслизистую основу усиливает асфиксию. Перед введением канюли в просвет трахеи следует убедиться, что слизистая оболочка ее вскрыта. -воздушная эмболия при повреждении вен -остановка дыхания вследствие рефлекторного спазма бронхов, остановка сердца как следствие трахеовагального рефлекса 2.Послеоперационный период: - если длина разреза, превышающая диаметр канюли, способствует проникновению воздуха через широкое отверстие в трахее в межфасциальные клетчаточные пространства и подкожную клетчатку, возникновению подкожной эмфиземы. - если при разрез меньше величины канюли, может развиться некроз хрящей трахеи от давления канюли Коникотомия– вскрытие гортани путём рассечения щито-перстневидной связки. Показания: обтурация дыхательных путей на уровне входа в гортань в области голосовых связок (стеноз гортани и трахеи и инороднео тело) , при острой дыхательной недостаточности, развивающейся при травме гортани, в тех случаях, когда нет времени для проведения трахеостомии Инструмены: коникотом, скальпель, шприц 5-10 мл с иглой, антисептик, перевязочный материал, 0,25-0,5% раствор новокаина. Техника Больного укладывают на спину, под лопатки подкладывают валик, голова запрокинута назад. Одномоментным вертикальным разрезом по срединной линии шеи ниже щитовидного хряща рассекают кожу и щитоперстневидную связку. В разрез вводят зажим и раздвигают бранши, что сразу обеспечивает поступление воздуха в дыхательные пути. После исчезновения асфиксии коникотомию заменяют трахеостомией, так как длительное нахождение канюли вблизи перстневидного хряща обычно осложняется хондро-перихондритом с последующим стенозом гортани и травмой голосового аппарата. Крикотомия —рассечение кольца перстневидного хряща для наложения на дыхательное горло постоянного свища — крикостомы. Показанием к этой операции является рак гортани, деструктивные изменения гортани после тяжелых и воспалительных процессов. Техника: • Больного укладывают на спину, под лопатки подкладывают валик, голова запрокинута назад. Разрез кожи и прокладывания доступа к кольцу перстневидного хряща выполняют так же, как и при верхней трахеотомии. Кольцо хряща рассекают поперечно по срединной линии, после чего оба его конца скусывают кусачками по 5-6 мм, чтобы образовалось отверстие диаметром 10-12 мм. Затем пинцетом захватывают слизистую оболочку и подшивают к коже раны, которую по линии срединного разреза кожи послойно зашивают. В образовавшуюся рану вводят трахеостомическую канюлю сроком на 6-7 дней для формирования рубцов с ровными краями отверстия — крикостомы. !Внутрення часть трахеостомической трубки храниться в физ. Растворе или фурацилине, для того чтобы пациент удалял слизь, чтобы не закупоривалась трубка. !Выбор трахеотомии : -гиперстеник: нижняя т.к. шея короткая, но широка -астеник –верхняя т.е. шея длинная, но поперечный диметр мал - у детей –верхняя 12.Пункция и дренирование плевральной полости Показания: 1) уточнение диагноза (с целью определения характера выпота); 2) удаление экссудата с последующим введением в плевральную полость лекарственных веществ; 3) травматический пневмоторакс, гемоторакс, хилоторакс, эмпиема плевры. Положение больного: сидя, опираясь на спинку стула, рука на стороне прокола отведена за голову. Техника Прокол плевры производят обычно в центре перкуторного притупления, уточняя место пункции аускультацией и рентгеноскопией, инфильтрационная анестезия мягких тканей 0,5% р-р новокаина Вкол иглы производят по верхнему краю ребра, чтобы не повредить у его нижнего края межреберные сосуды и нерв предварительно пальцами левой руки сдвинув кожу в сторону, глубина вкола 3—4 см, смещение книзу кожи После прокола грудной стенки иглу направляют немного кверху параллельно куполу диафрагмы При отсасывании воздуха или жидкости из плевральной полости накладывают зажим на резиновую трубку, чтобы в полость плевры не проникал воздух при гидротораксе прокол плевры делают обычно в 7-8 межреберьях по задней подмышечной или лопаточной линиям при пневмотораксе пункцию полости плевры проводят во 2-3 межреберьях по среднеключичной линии; присоединение шприца и удаление содержимого (жидкость отсасывают медленно и не более 1-1,5 литра), предупреждая тем самым резкое смещение органов средостения Если экссудат не появляется, делают повторный прокол в новом месте — на одно ребро выше или ниже. Дренажную трубку вводят по таким же принципам, что и пункцию, а затем: Сделать небольшой разрез над ребром, располо-женным ниже межреберья, в которое будет введена трубка; в кожный разрез ввести изогнутый гемостатический зажим и раздвинуть ниже лежащие ткани по направлению к ребру. Кончиком зажима сделать отверстие в плевре над ребром. Не забывать, что межреберные нервы, артерия и вена расположены под нижней частью ребра. (Такая методика создает подкожный канал, который служит герметичному закрытию отверстия в грудной стенке после удаления трубки;) после перфорации плевры слышно, как воздух выходит из плевральной полости; ввести трубку через открытый гемостатический зажим. Проследить, чтобы боковые отверстия в трубке были внутри плевральной полости. Появление влаги в трубке говорит о ее правильном положении; соединить трубку с вакуумной дренажной системой . Создать отрицательное давление от 5 до 10 см вод.ст., возможно — методом погружения конца трубки в емкость со стерильным раствором; закрепить трубку кисетным швом. При необходимости укрепить края кожного разреза швами. Осложнения: 1) ранение межреберных сосудов и нервов; 2) повреждение легкого, диафрагмы, печени, селезенки 3) плевро-пульмональный шок (при быстрой эвакуации содержимого полости плевры); 4) пневмоторакс (при «незакрытой» игле). 13.Пункция перикарда по Ларрею. Показания: с диагностической или лечебной целями, с преимущественно при выпотных перикардитах для определения вида жидкости Инструмент: толстая игла Техника пункции по Ларрею положение пациента –лежа на спине местная анестезия 0,5% р-р- новокаина или эндотрахеальный наркоз прокол слева между мечевидным отростком и хряща 7 ребра реберной дугой под углом 45° к поверхности тела на глубину 1-1,5 см толстой иглой (до ощущения чувства провала) затем иглу наклоняют кверху располагая параллельно груине (ощущение пульсации иглы); пунктируют передне-нижний синус перикарда оттягивает поршень назад , появление жидкости в шприце говорит о попадание в полость перикарда извлечение экссудата из перикардиальной полости. Проводят под контролем УЗИ Осложнение: Повреждение миокарда , чаще правый желудочек, коронарные сосуды, желудочковая аритмия 14.Разрезы при гнойных маститах. Классификация гнойных маститов: 1) поверхностные (премаммарные) маститы, располагающиеся в околососковой зоне или над стромой железынепосредственно под кожей; 2) интрамаммарные маститы, располагающиеся в дольках самой железы; 3) ретромаммарные маститы, располагающиеся под глубоким листком капсулы молочной железы до собственной фасции груди. 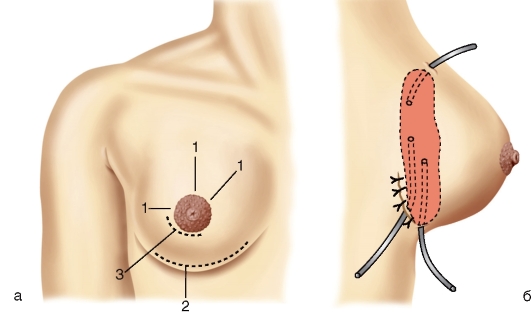 Рис 17.2. Разрезы, применяемые при гнойном мастите: а: 1 - радиальные разрезы; 2 - разрез по Барденгейеру; 3 - параареолярный разрез; б - проточно-аспирационное дренирование ретромаммарного абсцесса Проводят под наркозом. при вскрытии поверхностных гнойников, удалении доброкачественных образований делают радиальные разрезы, не доходящие до ареолы. Такое направление разрезов кожи позволяет снизить риск повреждения крупных млечных протоков и пересечения мышечных волокон, расположенных в коже ареолы и замыкающих млечные цистерны; Затем с помощью пальца исследуют все гнойные затеки, соединяя их в одну общую полость. Последнюю дренируют полосками тонкой перчаточной резины или рыхло тампонируют марлей Разрезы при интрамаммарных маститах проводят по месту наибольшего размягчения в радиальном направлении длиной 6- 7 см, не затрагивая ореолу. При глубоких интраммамарных абсцессах и ретромаммарных производят полулунный разрез под молочной железой- доступ Барденгойера. Железу отводят кверху, обнажая ее заднюю поверхность. Гнойник вскрывают радиальным разрезом. Все вскрытые полости соединяют в одну, ликвидируя перемычки и глубокие карманы. Вскрытую гнойную полость дренируют. Молочную железу опускают на место, края кожного разреза сближают несколькими швами. В последнее время при ограниченных абсцессах производят иссечение и удаление некротизированной ткани с наложением первичных или первично-отсроченных швов, что сокращает сроки заживления Для вскрытия ретромаммарного абсцесса применяют разрез, проводимый по нижней переходной складке молочной железы. Послойно рассекают кожу и клетчатку, приподнимают молочную железу и отслаивают от фасции большой грудной мышцы, вскрывают гнойник. Полость гнойника дренируют. 15.Виды шовного материала и техника наложения кишечных швов (одно-, двух-, трехрядных).  Синтетические нити ( классификация по структуре ): Монофиламентные - представляет собой единое волокно с гладкой поверхностью. Полифиламентные - Крученая — волокна нити скручены по оси, например, лен, крученый шелк, капрон. - Плетеная — волокна сплетены подобно канату, например, лавсан, этибонд, мерсилен. - Нить с покрытием — плетеная нить, пропитанная и (или) покрытая полимерными материалами, например, викрил, полисорб, суржидак. Комбинированные - этибонд, перма-хэнд, викрил с покр. полиглактином Требования, предъявляемые к кишечным швам 1. ГЕРМЕТИЧНОСТЬ 2. МЕХАНИЧЕСКАЯ ПРОЧНОСТЬ 3. ГЕМОСТАТИЧНОСТЬ 4. «АСЕПТИЧНОСТЬ» 1.В зависимости от рядности кишечных швов однорядные швы (Бира-Пирогова, Матешука) – нить проходит через края серозной, мышечной оболочек и подслизистой основы (без захвата слизистой оболочки), что обеспечивает хорошую адаптацию краев и надежное погружение в просвет кишки слизистой оболочки без дополнительной ее травматизации; - двухрядные швы (Альберта) – используется в качестве первого ряда сквозной шов, поверх которого (вторым рядом) накладывают серозно-мышечный шов; - трехрядные швы – используется в качестве первого ряда сквозной шов, поверх которого вторым и третим рядом накладывают серозно-мышечные швы (обычно используются для наложения на толстую кишку). 2. В зависимости от того, какие слои стенки захватываются в шов серо-серозные; серозно-мышечные; слизисто-подслизистые; серезно-мышечно-подслизистые; серозно-мышечно-подслизисто-слизистые (сквозные). Сквозные швы являются инфицированными («грязными»). Швы, не проходящие через слизистую оболочку, называют неинфицированными («чистыми»). 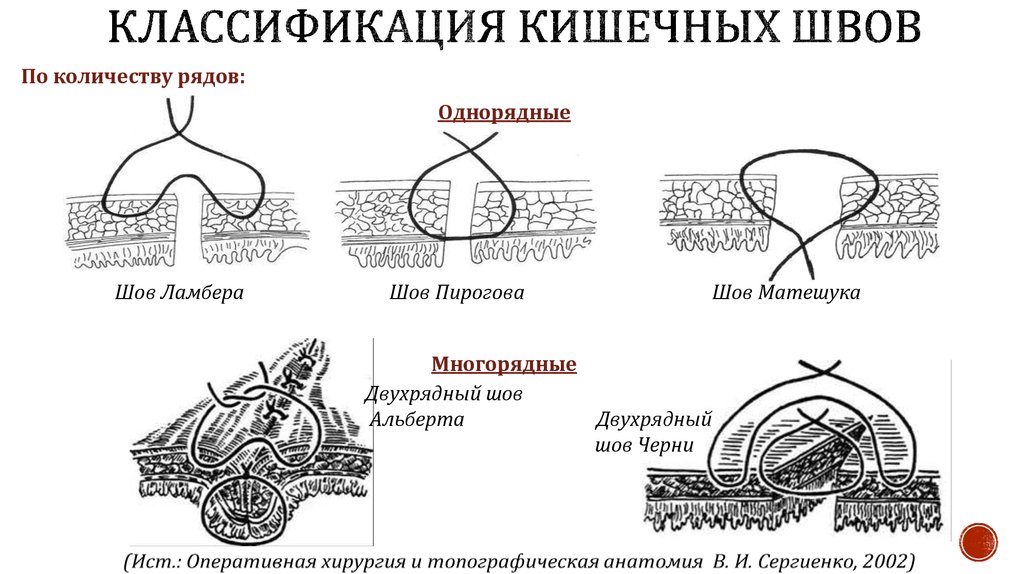 Накладывают несколько рядов т.е. происходит отторжение первого шва, а другие швы держат другие слои ( со слов Асмоловского) |
