навыки по топке. 1. Хирургические инструменты и правила пользования ими
 Скачать 5.3 Mb. Скачать 5.3 Mb.
|
|
16.Непрерывные швы - обвивной, Мультановского, Шмидена, Холстеда (косметический). 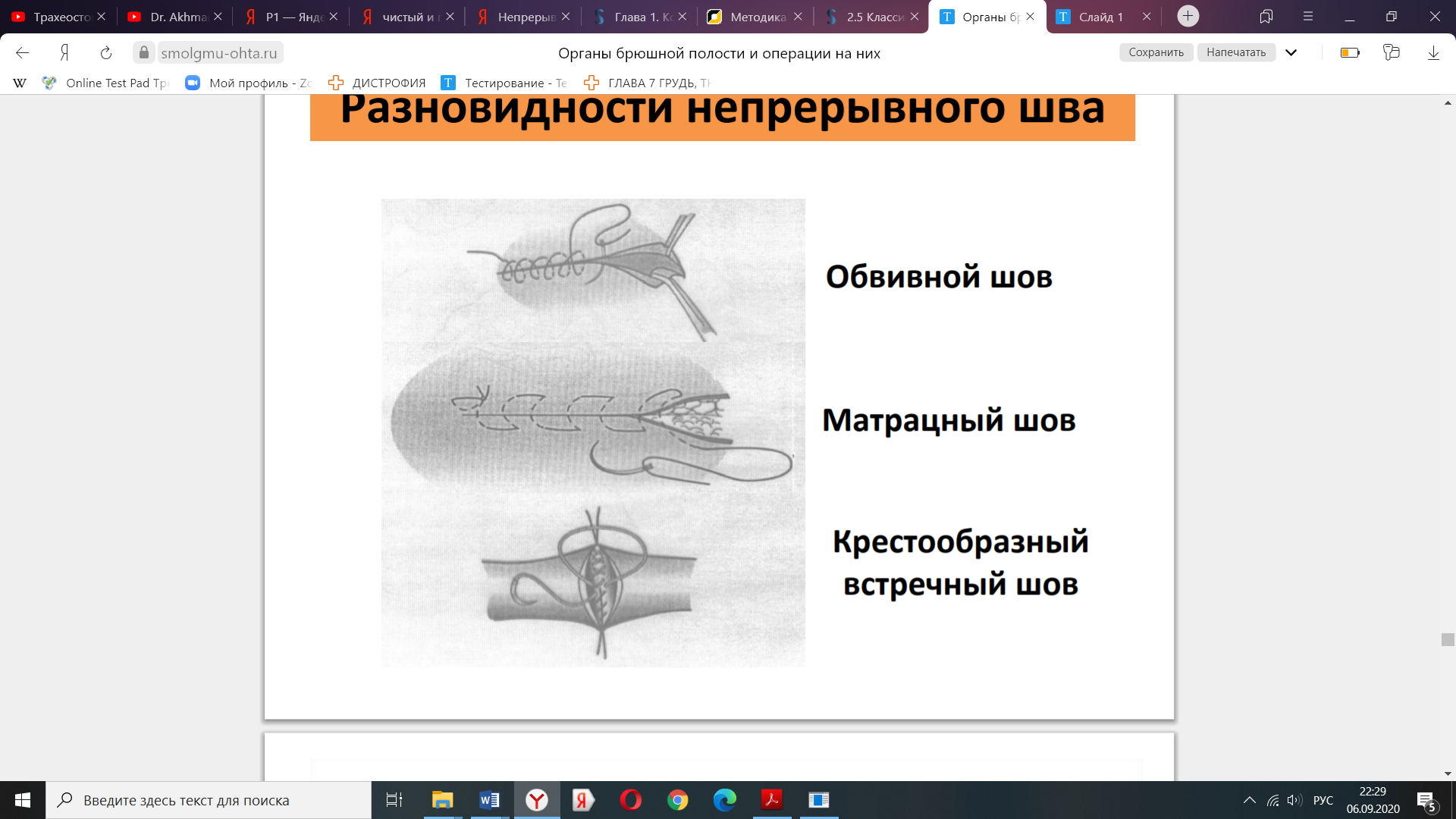 Хирургические инструменты: общие хирургические -скальпели, тонкие пинцеты, ножницы, кровоостанавливающие зажимы, пуговчатые крючки, микрохирургические и длинные тонкие иглодержатели, атравматические иглы.  Техника выполнения непрерывного внутрикожного (косметического) шва Холстеда. Для правильного наложения внутрикожного шва вкол иглы выполняют на расстоянии 1 см от края разреза. Иглу далее последовательно проводят в толще дермы, захватывая с каждой стороны участки одинаковой длины так, чтобы место вкола иглы с одной стороны совпадало с местом вкола с другой. Одновременно потягивают за концы нити в разные стороны, сближая края раны. Начало и конец нити завязывают на марлевом шарике, валике или пуговице для удобства. При ушивании глубокой раны вначале непрерывным швом сшивают подкожную клетчатку, захватывая в каждый стежок такое количество ткани, которое бы соответствовало размеру иглы и степени ее кривизны. Шов должен проходить параллельно поверхности кожи, а начало вкола и выкол стежка с каждой стороны следует располагать симметрично. Концы нити выводят на кожу, натягивают до сближения краев раны и удерживают в этом положении. После этого накладывают интрадермальный шов по правилам, описанным выше. Концы нитей завязывают с одной стороны на шарике, пластинке, валике или пуговице; далее, потягивая за концы нитей на другом конце раны, добиваются полного сопоставления краев кожи и так же фиксируют узел. В ряде случаев (при послеоперационной ране значительной длины) применяют непрерывный шов с захлестом (по Мультановскому). 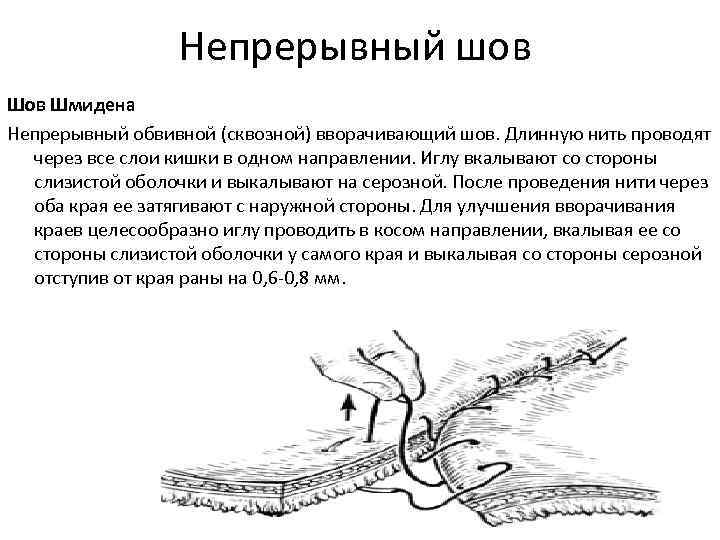 17.Техника ушивания и виды швов при сквозных ранах желудка и кишечника. Ушивание ран желудка выполняют классическим двурядным швом, предварительно иссекая избыточную слизистую оболочку краёв раны. Предпочительным моментом является ушивание ран в поперечном направлении для профилактики стеноза выходного отдела желудка. -1-й ряд швов носит гемостатический характер и накладывается через все слои (непрерывный, рассасывающимися нитями); - 2-й ряд состоит из отдельных серозно-мышечных швов (нерассасывающиеся материалы). При обширных повреждениях -типовая резекция желудка в масштабах, определяемых границами повреждения. Ушивание ран тонкой кишки. Показанием является ранение кишки. Обезболивание — эндотрахеальный наркоз. Положение больного — на спине. Техника операции. Послойно вскрывают брюшную полость срединным разрезом. Производят ревизию органов брюшной полости. Раны диаметром до 0,5 см ушивают кисетным швом с погружением края поврежденной кишки в ее просвет. Линейные раны длиной больше 1 см зашивают двухрядным швом. Накладывают внутренний погружной шов через все слои кишки и наружный — серозно-мышечный Швы накладывают в поперечном направлении по отношению к длиннику кишки во избежание сужения просвета при заживлении и формировании рубца. При более обширных ранениях производят резекцию кишки с последующим наложением одного из видов энтероанастомоза. Рану переднебоковой стенки живота послойно зашивают. Брюшную полость дренируют. На кишку накладывают два серозно-мышечных шва-держалки с таким расчетом, чтобы при растягивании их в стороны раневое отверстие располагалось в направлении, поперечном длинной оси кишки, во избежание сужения просвета кишки после наложения швов. Первый ряд краевых узловых швов накладывают через все слои кетгутом, отступив от края раны на 3 мм, на расстоянии 3-5 мм между швами. Основными задачами этого ряда швов являются сближение краев раны, гемостаз. Первый ряд швов проникает в просвет кишки, поэтому перед наложением второго ряда серо-серозных швов члены хирургической бригады должны обработать руки, сменить инструменты и салфетки. Ушивание ран толстой кишки выполняют по тем же правилам, но в классическом представлении накладывается дополнительный ряд чистых швов. Необходимость этого дополнения обусловлена отсутствием циркулярного слоя мускулатуры на толстой кишке, большей инфицированностью её содержимого и большим давлением оформленного или полуоформленного кала на ушитую стенку. По обеим сторонам от раны кишки накладывают швы-держалки для удержания кишки в положении, при котором не происходит вытекания из раны кишечного содержимого и придания ране направления, поперечного к длинной оси кишки. Рану ушивают трехрядным швом, руководствуясь общими правилами наложения кишечного шва: - первый ряд - сквозным краевым швом; - второй ряд - серозно-мышечным швом, обеспечивающим соприкосновение серозных поверхностей и погружение краевого шва; - третий ряд - серозно-мышечным швом для дополнительной перитонизации предыдущих швов. 18 Формирование кишечной культи по Дуайену 1) по способу Дуайена (рис.85) - формирование культи с помощью кисетного шва состоит из следующих этапов: - раздавливание энтеротрибом кишки в поперечном направлении; - перевязка шелковой лигатурой кишки на пережатом участке; - накладывание кисетного шва, отступя 1/2 см от места перевязки; - пересечение кишки между двумя зажимами; - выведение конца кишки, подлежащего удалению, из брюшной раны с предварительным окутыванием его в целях асептики марлевой салфеткой; - прижигание культи йодной настойкой; - погружение культи с затягиванием кисетного шва; - накладывание Z – образного шва (необязательно). Рис.85. Формирование кишечной культи по Дуайену: 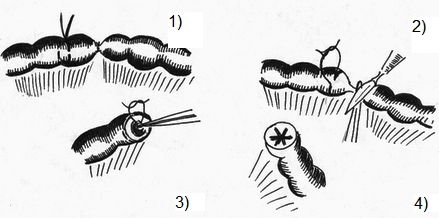 1 – наложены поперечная лигатура и кисетный шов; 2 – пересечение кишки по зажиму; 3 – погружение культи; 4 – формирование культи 19. Формирование кишечной культи по Мойнигену 2) по способу Мойнигена (рис.86). Состоит из следующих этапов: - кишка пересекается между двумя зажимами, скользя ножом по зажиму; - окутывание одного конца кишки марлевой салфеткой; - накладывание на втором конце кишки серозно-мышечных швов Ламбера через два наложенных друг на друга зажима; - последовательное удаление обоих зажимов, растягивание концов нитей в сторону и завязывание двумя узлами; - накладывание Z - образного шва поверх предыдущей лигатуры. Рис.86. Формирование кишечной культи по Мойнигену. 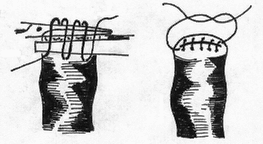 20..Гемостатические швы: восьмиобразный шов, горизонтальный и вертикальный (по Донати) узловые П-образные швы. Гемостатические швы: восьмиобразный шов, горизонтальный и вертикальный (по Донати) узловые П-образные швы. Восьмиобразный: 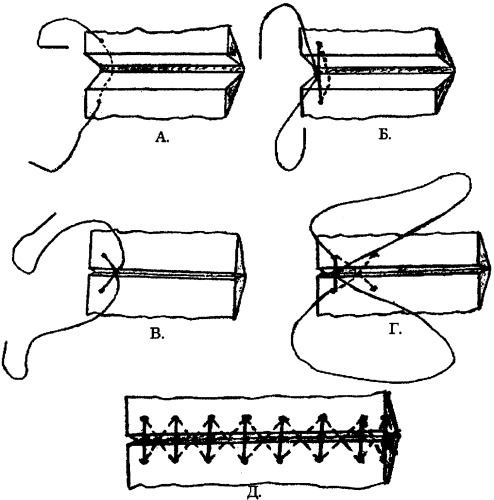   21..Техника местной инфильтрационной анестезии по А.В.Вишневскому. Широкое распространение в настоящее время получило местное обезболивание по методу ползучего инфильтрата, предложенному А. В. Вишневским. В основе техники местной анестезии по этому методу лежит учение Н. И. Пирогова о футлярности строения человеческого тела. Сущность методики местной анестезии но А. В. Вишневскому. При этой методике анестезии достигается прямой контакт анестезирующего вещества с нервными окончаниями в области операционного поля в результате пропитывания тканей путем тугого наполнения футляров, образованных фасциями, оболочками и апоневрозами. Применяемый при этом слабый (0,25%) раствор новокаина, приготовленный на гипотонической жидкости Рпнгера с добавлением 2-3 капель адреналина на 100 мл раствора, позволяет туго заполнить футляры и исключает токсическое действие анестезирующего вещества. Состав гипотонической жидкости: NaCl - 5 г, КС1 - 0,075 г, СаСЬ - 0,125 г, Aq. destillatae - 1000 мл. Для местной анестезии необходим минимум инструментов: два 2-граммовых и два 10-граммовых шприца, а также набор игл: для анестезии кожи (образования «лимонных корок») -тонкие короткие, для подкожной клетчатки - иглы длиной 5-6 см, а для инфильтрации глубоко лежащих футляров - длинная игла (10-20 см). 22. Вагосимпатическая блокада по А.В.Вишневскому. Техника. Вагосимпатическая блокада – хирургическая манипуляция, при которой производится введение новокаина в область шеи, в место близкого расположения блуждающего нерва и симпатического ствола, между 4-й и 5-й фасциями. Ее предложил А.А. Вишневский с целью прерывания нервных импульсов при плевропульмональном шоке вследствие травматических повреждений и ранений органов грудной полости. Для выполнения блокады нужно знать топографо-анатомические отношения симпатического ствола и блуждающего нерва. Выше подъязычной кости эти образования располагаются в одном клетчаточном пространстве, что и объясняет возможность их одновременного блокирования при введении сюда новокаина. Ниже их разделяет париетальный листок 4-й фасции (vagina carotica). Пострадавшего укладывают на спину, под лопатки подкладывают валик, голову поворачивают в сторону, противоположную месту проведения блокады. Точку вкола иглы находят у заднего края грудино-ключично-сосцевидной мышцы, выше ее перекреста с наружной яремной веной. Если контуры наружной яремной вены не видны, то проекционную точку вкола иглы определяют по уровню расположения верхнего края щитовидного хряща (рис. 6.22). После обработки и анестезии кожи грудино-ключично-сосцевидную мышцу вместе с расположенным под ней сосудисто-нервным пучком отодвигают кнутри левым указательным пальцем. Конец пальца углубляют в мягкие ткани до ощущения тел шейных позвонков. Длинной иглой, насаженной на шприц с новокаином, прокалывают кожу над указательным пальцем, фиксирующим ткани шеи, и медленно проводят иглу по направлению вверх и кнутри до передней поверхности тел шейных позвонков. Затем иглу оттягивают от позвоночника на 0,5 см (чтобы не попасть в предпозвоночное пространство) и в клетчатку, расположенную позади общего фасциального влагалища шейного сосудисто-нервного пучка, вводят 40-50 мл 0,25% раствора новокаина. После снятия шприца из иглы не должна появляться жидкость. Об успешности вагосимпатической блокады судят по появлению у пострадавшего синдрома Бернара-Горнера: сочетания миоза, западения глазного яблока (энофтальм), сужения глазной щели, а также гиперемии половины лица на стороне блокады. Осложнения 1. Острая остановка сердца при производстве блокады слева или одновременно с двух сторон. 2. Повреждение сосудисто – нервного пучка, образование гематомы. 3. Продолжительные боли в области шеи при введении новокаина за 5-ю фасцию.  Рис. 6.22. Вагосимпатическая блокада по Вишневскому: 1 - грудино-ключично-сосцевидная мышца; 2 - предпозвоночный листок шейной фасции; 3 - общая сонная артерия, внутренняя яремная вена; 4 - висцеральный листок внутришейной фасции; 5 - шейный отдел симпатического ствола; 6 - блуждающий нерв; 7 - фасциальное влагалище сосудисто-нервного пучка; 8 - позадивнутренностное клетчаточное пространство шеи - место введения раствора новокаина. 23. Паранефральная новокаиновая блокада. Техника. Возможные осложнения. Показания: почечная печеночная колика, холецистит, дискинезия желчных путей, панкреатит, динамическая кишечная непроходимость, облитерирующий эндартермит (начальная стадия), шок при тяжелых травмах нижних конечностей. Техника: положение больного на здоровом боку, под поясницу подкладывают валик. Вкол иглы производят в вершине угла, образованного XII ребром и наружным краем мышцы-выпрямителя (рис. 69). После внутрикожной анестезии, перпендикулярно к поверхности тела вводят длинную иглу (до 14 см), соединенную со шприцем. Легким постоянным нажатием на поршень шприца посылают впереди иглы раствор новокаина. Игла проходит через мышцы, задний листок почечной фасции и попадает в околопочечную клетчатку, что определяется по «проваливанию» поршня при поступлении новокаина в рыхлую ткань и по прекращению обратного вытекания раствора из иглы при снятом с нее шприце. В околопочечную клетчатку с одной стороны вводят 60-80 мл 0,25% раствора новокаина, при этом наступает вначале блокада почечного сплетения, в связи с тем, что оно имеет тесную связь с вегетативными сплетениями (чревным, верхним и нижним брыжеечным, аортальным) рефлекторно включаются и эти сплетения. Кроме того, новокаин по связям околопочечного клетчаточного пространства распространяется в пароаортальное пространство и непосредственно подходит и воздействует на указанные вегетативные сплетения. Блокаду производят с одной или двух сторон.  Рис. 69. Точка введения новокаина при выполнении паранефральной блокады по А.В. Вишневскому. Осложнения: повреждения паренхим почки и введение новокаина под собственную ее капсулу, повреждения сосудов почки, проникновение иглы в просвет восходящей или нисходящей ободочной кишки. В случае появления крови в игле необходимо немного подтянуть иглу назад до прекращения поступления крови и продолжить введение новокаина. 24. Техника проводниковой анестезии пальца по Оберсту - Лукашевичу. Показания: Обезболивание по Оберсту-Лукашевичу — это проводниковая анестезия, которую применяют при операциях на фалангах кисти рук или стоп. Используют такой способ анестезии при различных травмах или заболеваниях: опухоли; вскрытие панариция в околоногтевой области; вросший ноготь; раны; размозжение пальцев кисти; ампутация дистальных фаланг кисти руки или стопы; прочие операции. Техника Перед началом проведения анестезии по Оберсту-Лукашевичу пациента могут попросить поднять руку вверх на 1-2 минуты для большего обескровливания пальца путем оттока крови от поднятой конечности. После этого приступают непосредственно к самому обезболиванию: Пациент ложится на спину, оперируемая рука вытянута в сторону перпендикулярно туловищу больного; Проводится обязательная спиртовая обработка кисти руки; На основание пальца накладывается жгут для дальнейшего обескровливания пальца (а не против расплывания анестетика шире оперируемой зоны!). Это может быть тонкий резиновый катетер, ниппельная резиновая трубка, марлевая полоска, а также специальная затягивающаяся петля с зажимом. Сразу после операции жгут снимается во избежание некроза тканей. Далее применяют тонкую иглу: делают укол с одной тыльно-боковой стороны фаланги пальца. Игла вводится до кости. Дойдя до упора, иглу отводят в обратном направлении (на себя) не более чем на 2 мм и вводят 2%-ный раствор лидокаина или новокаина. То же самое проделывается с другой стороны пальца. 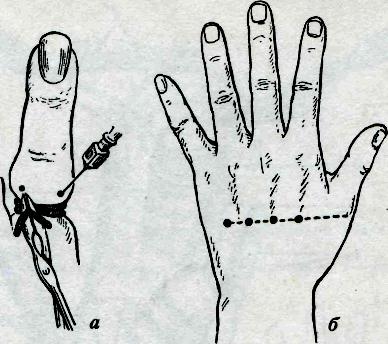
Осложнения после проведения такого вида анестезии могут возникнуть в результате сильной или длительной перетяжки пальца жгутом, что может грозить некрозом тканей. Недостаточное или некачественное соблюдение стерильности оперируемой поверхности и области вокруг нее может привести к воспалению и нагноению. Неаккуратное введение иглы способно травмировать или серьезно повредить сосудистый пучок и пальцевые нервы: это, в свою очередь, приведет к неполноценной подвижности пальца в дальнейшем. 25. Техника анестезии кисти по Брауну-Усольцевой. Она применяется при операциях на кисти, при вмешательствах на средних и основных фалангах пальцев кисти, когда невозможно применить анестезию по Лукашевичу-Оберсту (в некоторых ситуациях дополняет ее). Ориентиром для блокады являются пястные кости, по линии от пястно-фалангового сустава 1 пальца до середины 5 пястной кости. Вкол иглы производится в соответствующем межкостном промежутке тыла кисти на глубину до 1-2 см в ладонную сторону. · · Техника анестезии по Брауну-Усольцевой. В межпястные промежутки с тыльной поверхности кисти вводят 0.5% новокаин. На один промежуток расходуется от 5 до 10 мл новокаина. Анестезия наступает через 5-10 минут и длится до полутора часов. (ТУТ ФОТОЖАБА ДОБАВЛЮ Т.К АНАТ ПРОПИСАН, ВДРУГ НАДО, но немного техника оотличается)  26. Новокаиновая блокада при переломах таза по Школьникову-Селиванову. |
