1. Основные методы непосредственного обследования больного
 Скачать 2.12 Mb. Скачать 2.12 Mb.
|
Гипоаллергенная диетаПоказания: пищевая аллергия. Физиологически полноценная диета, назначаемая на период до 10 дней, химически щадящая, с ограничением потребления поваренной соли до 7 г/сутки. Потребление свободной жидкости ограничивается при наличии отеков. Исключаются пищевые аллергены: мясные и рыбные продукты, цитрусовые, фрукты красных сортов, шоколад, кофе, соленые и копченые продукты, майонез, кетчуп, мед. Ограничиваются соки, яйца, мясо курицы, сыр, сахар, варенье. Блюда готовятся без соли в отварном виде с трехкратной сменой бульона при варке мяса, рыбы, курицы. Белки - 90г; жиры - 80г; углеводы - 400г; калорийность - 2800 ккал. Режим питания дробный, 6 раз в сутки. 6. Правила термометрии, графическая регистрация температуры, типы лихорадочных кривых. Термометрия - измерение температуры. Измерение температуры тела проводится, как правило, дважды в день: утром в 7-8 ч и вечером в 17-18 ч. Следует отметить, что температура тела минимальная рано утром (между 3 и 6 ч), а максимальная - во второй половине дня (между 17 и 21 ч). Перед измерением температуры необходимо вынуть термометр из дезинфицирующего раствора, ополоснуть (так как у некоторых больных возможны аллергическая реакция или раздражение кожи от хлорамина Б), затем вытереть и встряхнуть. Основная область измерения температуры тела - подмышечная впадина; кожа должна быть сухой, так как при наличии пота термометр может показывать температуру на 0,5 °C ниже реальной. Длительность измерения температуры тела максимальным термометром - не менее 10 мин. После измерения фиксируют показания термометра, термометр встряхивают и опускают в стакан с дезинфицирующим раствором. Прежде чем дать термометр другому больному, термометр ополаскивают проточной водой, тщательно вытирают насухо и встряхивают до снижения столбика ртути ниже отметки 35 °C. Места измерения температуры тела. • Подмышечные впадины. • Полость рта (термометр помещают под язык). • Паховые складки (у детей). • Прямая кишка (как правило, у тяжелобольных; температура в прямой кишке обычно на 0,5-1 °C выше, чем в подмышечной впадине). Измерение температуры тела в подмышечной впадине Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), индивидуальная салфетка, температурный лист. Порядок выполнения процедуры. 1. Осмотреть подмышечную впадину, вытереть салфеткой кожу подмышечной области насухо. 2. Вынуть термометр из стакана с дезинфицирующим раствором. После дезинфекции термометр следует ополоснуть проточной водой и тщательно вытереть насухо. 3. Встряхнуть термометр для того, чтобы ртутный столбик опустился до отметки ниже 35 °C. 4. Поместить термометр в подмышечную впадину таким образом, чтобы ртутный резервуар со всех сторон соприкасался с телом пациента; попросить больного плотно прижать плечо к грудной клетке (при необходимости медицинский работник должен помочь больному удерживать руку). 5. Вынуть термометр через 10 мин, запомнить показания. 6. Встряхнуть ртуть в термометре до отметки ниже 35 °C. 7. Поместить термометр в ёмкость с дезинфицирующим раствором. 8. Зафиксировать показания термометра в температурном листе. Измерение температуры в прямой кишке Показания для измерения ректальной температуры: общее охлаждение организма, поражение кожи и воспалительные процессы в подмышечной области, определение у женщин даты овуляции (процесс разрыва фолликула и выхода яйцеклетки), измерение температуры у истощённого тяжелобольного, у которого невозможно адекватно прижимать термометр к телу в «пустой» подмышечной впадине. Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), вазелин, перчатки медицинские, температурный лист. Порядок выполнения процедуры. 1. Уложить больного на бок с поджатыми к животу ногами. 2. Надеть резиновые перчатки. 3. Вынуть термометр из стакана с дезинфицирующим раствором, ополоснуть, тщательно вытереть насухо. 4. Встряхнуть термометр, чтобы ртутный столбик опустился ниже 35 °C. 5. Смазать вазелином ртутный конец термометра. 6. Ввести термометр в прямую кишку на глубину 2-4 см, затем осторожно сжать ягодицы (ягодицы должны плотно прилегать одна к другой). 7. Измерять температуру в течение 5 мин. 8. Вынуть термометр, запомнить полученный результат. 9. Тщательно вымыть термометр тёплой водой и поместить его в ёмкость с дезинфицирующим раствором. 10. Снять перчатки, вымыть руки. 11. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 °C. 12. Повторно продезинфицировать термометр и поместить его в ёмкость с дезинфицирующим раствором. 13. Зафиксировать показания термометра в температурном листе с указанием места измерения (в прямой кишке). Измерение температуры в паховой складке (у детей) Необходимое оснащение: максимальный медицинский термометр, ёмкость с дезинфицирующим раствором (например, 3% раствор хлорамина Б), индивидуальная салфетка, температурный лист. Порядок выполнения процедуры. 1. Во избежание кожных аллергических реакций при контакте с хлорамином Б после дезинфекции термометр нужно ополоснуть проточной водой. 2. Тщательно вытереть термометр и встряхнуть его для снижения ртутного столбика до отметки ниже 35 °C. 3. Согнуть ногу ребенка в тазобедренном и коленном суставах таким образом, чтобы термометр удерживался в области паховой складки. 4. Измерять температуру в течение 5 мин. 5. Извлечь термометр, запомнить полученный результат. 6. Встряхнуть термометр для снижения ртутного столбика до отметки ниже 35 °C. 7. Поместить термометр в ёмкость с дезинфицирующим раствором. 8. Отметить результат в температурном листе с указанием места измерения («в паховой складке»). Регистрация результатов термометрии Измеренную температуру тела необходимо зафиксировать в журнале учёта на посту медицинской сестры, а также в температурном листе истории болезни пациента. В температурный лист, предназначенный для ежедневного контроля за состоянием больного, заносят данные термометрии, а также результаты измерения ЧДД в цифровом виде, пульса и АД, массы тела (каждые 7-10 дней), количества выпитой за сутки жидкости и количества выделенной за сутки мочи (в миллилитрах), а также наличие стула (знаком «+»). На температурном листе по оси абсцисс (по горизонтали) отмечают дни, каждый из которых разделён на два столбика - «у» (утро) и «в» (вечер). По оси ординат (по вертикали) имеется несколько шкал - для температурной кривой («Т»), кривой пульса («П») и АД («АД»). В шкале «Т» каждое деление сетки по оси ординат составляет 0,2 °C. Температуру тела отмечают точками (синим или чёрным цветом), после соединения которых прямыми линиями получается так называемая температурная кривая. Её тип имеет диагностическое значение при ряде заболеваний. Кроме графической регистрации температуры тела, на температурном листе строят кривые изменения пульса (отмечают красным цветом) и вертикальными столбиками красным цветом отображают АД. У здорового человека температура тела может колебаться от 36 до 37 °C, причём утром она обычно ниже, вечером - выше. Обычные физиологические колебания температуры тела в течение дня составляют 0,1-0,6 °C. Возрастные особенности температуры - у детей она несколько выше, у пожилых и истощённых лиц отмечают снижение температуры тела, поэтому иногда даже тяжёлое воспалительное заболевание (например, воспаление лёгких) у таких больных может протекать с нормальной температурой тела. Температурные кривые — графическое изображение колебаний температуры при каждодневном измерении. Температурные кривые дают наглядное представление о характере лихорадки (см.), имеют нередко существенное диагностическое и прогностическое значение. Виды кривых позволяют выделить следующие типы лихорадки. 1. При постоянной лихорадке (febris continua) температура тела обычно высокая, в пределах 39°, держится в течение нескольких дней или недель с колебаниями в пределах 1°.Утром ниже чем вечером, до нормы не отпускается. Встречается при острых инфекционных заболеваниях: сыпной тиф, крупозная пневмония и др. (рис. 1). 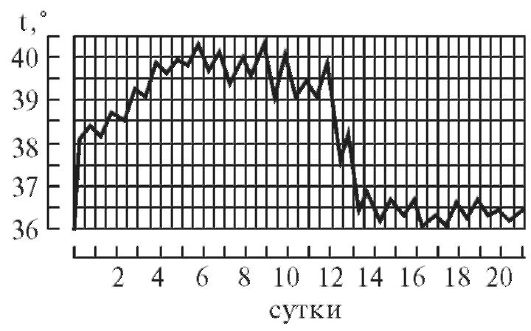 2. Послабляющая, или ремиттирующая, лихорадка (febris remittens) характеризуется значительными суточными колебаниями температуры тела (до 2° и даже до 3), утром ниже, чем вечером, до нормы не отпускается, встречается при гнойных заболеваниях (рис. 2). 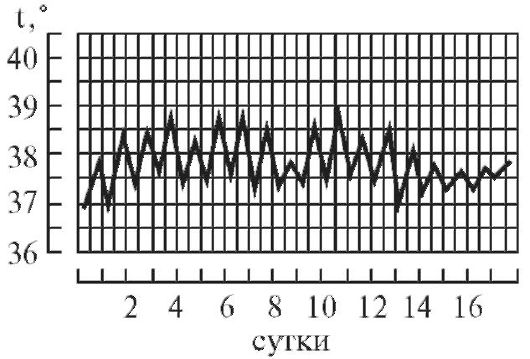 3. Перемежающаяся, или интермиттирующая, лихорадка (febris intermittens) характеризуется резким подъемом температуры тела до 39—40° и больше и спадом в короткий срок до нормальных и даже субнормальных цифр; через 3-4 дня такой же подъем и спад повторяются. Характерна для малярии (рис. 3) . 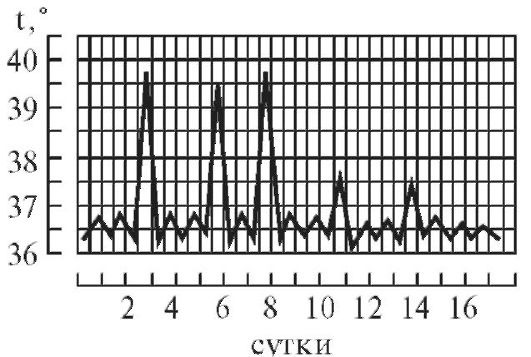 4. Гектическая, или истощающая, лихорадка (febris hectica) характеризуется большими суточными колебаниями температуры тела (свыше 3° и до 5°) и резким падением ее до нормальных и субнормальных цифр, причем колебания температуры большие, чем при ремиттирующей лихорадке; наблюдается при септических состояниях и тяжелых формах туберкулеза (рис. 4) . 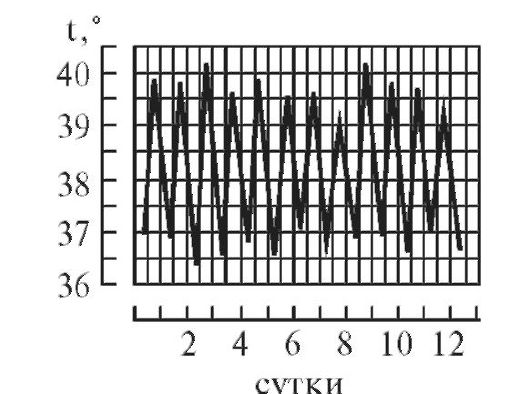 5. Возвратная лихорадка (febris recurrens). Температура тела повышается сразу до высоких цифр, держится на этих значениях несколько дней, снижается затем до нормы. Через некоторое время лихорадка возвращается и вновь сменяется ремессией (лихорадочных приступов бывает несколько, до 4—5). Такой тип лихорадки характерен для некоторых спирохетозов (возвратный тиф и др.) (рис. 5) . 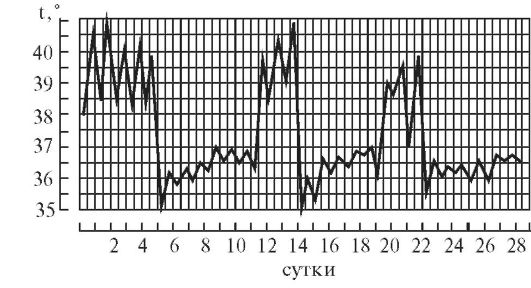 6. Волнообразная лихорадка (febris undulans). Постепенное изо дня в день повышение температуры с аналогичным характером снижения. Может быть несколько волн подъема и снижения температуры, отличается от возвратной лихорадки постепенным нарастанием и спадением температуры. Встречается при бруцеллезе и некоторых других заболеваниях (рис. 6).  7. Извращенная лихорадка (febris in versa). Утренняя температура выше вечерней, встречается при туберкулезе, затяжном сепсисе, прогностически неблагоприя 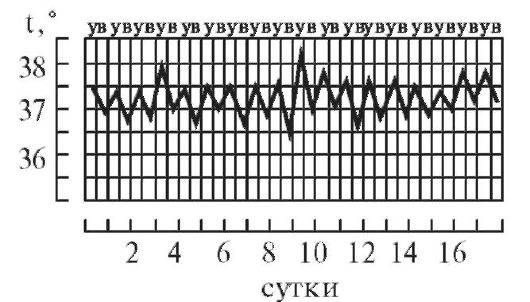 8. Неправильная лихорадка (febris irregularis) встречается наиболее часто. Суточные колебания температуры тела разнообразны, длительность не определяется. Наблюдается при ревматизме, пневмониях, дизентерии, гриппе (рис. 7). 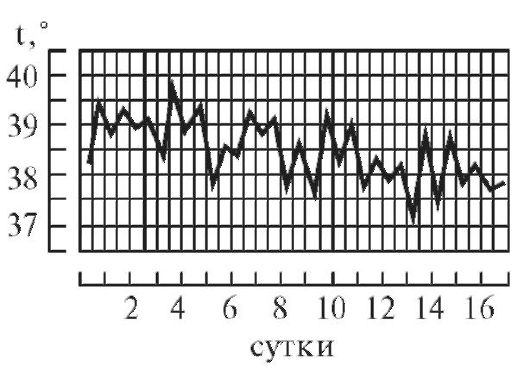 По температурным кривым различают 3 периода лихорадки. 1. Начальный период, или стадия нарастания температуры (stadium incrementi). В зависимости от характера заболевания этот период может быть очень коротким и измеряться часами, обычно сопровождаясь ознобом (например, при малярии, крупозной пневмонии), или растягиваться на продолжительный срок до нескольких дней (например, при брюшном тифе). 2. Стадия разгара лихорадки (fastigium или acme). Длится от нескольких часов до многих дней. 3. Стадия снижения температуры. Быстрое падение температуры называется кризисом (малярия, крупозное воспаление легких, сыпной тиф; рис. 8); постепенное снижение называется лизисом (брюшной тиф и др.; рис. 9).  Рис 1—9. Различные виды температурных кривых. Рис 1—7 Лихорадки: рис. 1 — постоянная; рис. 2 — послабляющая; рис. 3— перемежающаяся; рис. 4. — гектическая; рис. 5 — возвратная; рис 6 - волнообразная; рис. 7 — неправильная. Рис. 8. Кризис. Рис. 9. Лизис. 7. Оформление истории болезни. Основные ее разделы. Основные пункты расспроса анамнеза жизни. История болезни - это документы установленной формы, в котором лечащими врачами ведется запись истории болезни, регистрация результатов лечебных, диагностических, профилактических, реабилитационных, санитарно-гигиенических и других мероприятий. Она позволяет обобщать и анализировать данную информацию. Медицинская документация является учетной и отчетной, её держателем выступают медицинские учреждения, следовательно, врачи медицинских учреждений несут ответственность за неправильное оформление соответствующих документов. Оформление истории болезни проводится по установленной форме на специальном унифицированном бланке, состоящем из титульного листа (для анкетных данных) и вкладных листов (для записей дневника и результатов различных исследований) История болезни является юридическим документом, в котором четко протоколируются все действия медработников по оказанию больному диагностической и лечебной помощи, своевременность, объем, обоснованность и правильность всех лечебнодиагностических мероприятий. Юридическое значение история болезни имеет в случаях смерти в лечебных учреждениях от насильственных воздействий (механические травмы, отравления); при наличии у пострадавшего повреждений с различной степенью их вреда здоровью; при возбуждении уголовных дел против медработников по жалобам больных или их родственников о неправильной диагностике или лечении заболеваний или травм; в гражданских делах о возмещении морального и физического вреда, причиненного здоровью (например, при производственных травмах, при дефектах медицинской помощи). |
