дипломная особенности ведения первого периода родов. 1. Теоретическая часть 1 Периоды физиологических родов
 Скачать 2.27 Mb. Скачать 2.27 Mb.
|
|
Введение 1.Теоретическая часть 1 Периоды физиологических родов 1.1 Роды и их особенности 1.2 Механизм родов 1.3 Клиническое течение родов 1.4 Ведение родов в первом периоде 1.5 Особенности ведения первого периода родов в современных условиях 2.Практическая часть 2.1 Основные направления деятельности 2.2 Общие положения акушерки родового отделения 2.3 Статистика родов по неделям Заключение Список использованных источников Введение Роды — это завершающий этап беременности, и от правильности его ведения во многом зависит дальнейшее состояние здоровья матери и плода. Благодаря своевременности и адекватности мер, принимаемых медицинским персоналом в течение родов, удается избежать многих осложнений, поэтому в нашей стране роды в основном проводятся в специализированных родовспомогательных учреждениях, оснащенным современным оборудованием. В последние десятилетия ведение родов носит выжидательно-активный характер, что подразумевает не только тщательное наблюдение за состоянием роженицы и плода во время родов, но и профилактику, и коррекцию отклонений в ходе родоразрешения, а при необходимости — и экстренное родоразрешения [5, с. 55]. Целью настоящей дипломной работы является изучение первого периода родов. В рамках выбранной темы необходимо решить следующие задачи: рассмотреть периоды физиологических родов; ознакомиться с ведением родов первого периода. Объектом исследования данной работы является акушерское дело. Предмет исследования – ведение родов. При написании настоящей работы для решения поставленной цели использован комплекс общенаучных методов, в частности: сравнения, наблюдения, типологии, абстрактно-логический. Теоретической базой исследования выступила современная научная и периодическая литература по теме исследования. Структура работы отражает логику и содержание исследования, проводимого в рамках настоящей дипломной работы. 1 Периоды физиологических родов 1.1 Роды и их особенности По определению ВОЗ, «Нормальные роды — это роды, которые начинаются спонтанно у женщин низкого риска в начале родов и остаются таковыми в течение всех родов: ребенок рождается спонтанно в головном предлежании при сроке беременности от 37 до 42 полных недель, и после родов мать и ребенок находятся в хорошем состоянии». Роды разделяют на три периода: период раскрытия, период изгнания и последовый период. Общая продолжительность родов зависит от многих обстоятельств: возраст, подготовленность организма женщины к родам, особенности костного таза и мягких тканей родовых путей, размера плода, характера предлежащей части и особенности ее вставления, интенсивность изгоняющих сил и др. [8, с. 48]. Средняя продолжительность физиологических родов составляет 7-12 (до 18) часов. Роды, продолжающиеся менее 6 часов, называют быстрыми, а 4 часа и менее — стремительными или штурмовыми. Если продолжительность превышает 18 часов, роды считаются затяжными. Быстрые, стремительные и затяжные роды являются патологическими, так как часто сопряжены с риском травмы плода, родовых путей, кровотечения в последовом и раннем послеродовом периодах и другими осложнениями. Длительность родов по периодам: I период: 8-11 часов у первородящей; 6-7 часов у повторнородящей; II период: первородящие – 45-60 мин; повторнородящие – 20-30 мин; III период: -5-15 мин, максимум 30 мин. Предвестники родов. Роды редко наступают неожиданно, внезапно. Обычно за 2-3 нед до их наступления появляется ряд признаков, которые принято называть предвестниками родов. К их числу относятся: Опускание предлежащей части плода ко входу в малый таз. За 2-3 нед до родов предлежащая часть плода, чаще всего головка, прижимается ко входу в малый таз, вследствие этого высота стояния дна матки уменьшается. Беременная при этом отмечает, что ей становится легче дышать; Повышение возбудимости матки. В последние 2-3 нед беременности периодически возникают нерегулярные сокращения матки, сопровождающиеся болезненными ощущениями. Такие сокращения матки иазываются ложными схватками, схватками-предвестниками, подготовительными (прелиминарными) схватками. Ложные схватки никогда не носят регулярного характера и не приводят к изменениям в шейке матки; В последние дни перед родами у беременной периодически появляются слизистые выделения из половых путей, происходит выделение слизистой пробки – содержимого шеечного канала, что также свидетельствует о близости наступления родового акта [12, с. 205]. Накануне родов наблюдаются изменения в шейке матки, совокупность которых характеризует состояние ее зрелости. Эти изменения легко распознаются при влагалищном исследовании и выражаются в следующем: зрелая шейка матки располагается в центре малого таза, укорачивается (длина зрелой шейки матки не превышает 2 см) и размягчается; шеечный канал становится проходимым для пальца (таблица 1). Таблица 1 — Шкала оценки «зрелости» шейки матки
В отличие от шкалы Бишопа, в данной таблице не учитывается отношение головки к плоскостям таза. При оценке 0-2 балла — шейка считается «незрелой», 3-4 балла – «недостаточно зрелой», 5-8 баллов – «зрелой». «Созревание» шейки матки перед родами обусловлено морфологическими изменениями коллагена и эластина, повышением их гидрофильности и растяжимости. В результате происходят размягчение и укорочение шейки, открытие сначала внутреннего, а затем наружного зева. «Зрелость» шейки матки, определяемая при влагалищном исследовании и видоизмененой шкале Бишопа, является основным признаком готовности организма к родам. Родовые изгоняющие силы. К родовым изгоняющим силам относятся схватки и потуги. Началом родов считаются появление регулярных сокращений матки – родовых схваток. Схватки возникают непроизвольно, независимо от желания женщины. Родовые схватки носят периодический характер и нередко сопровождаются болевыми ощущениями. Промежутки между схватками называются паузами. Вначале схватки чередуются каждые 10-15 мин и длятся по 10-15 с. Впоследствии схватки учащаются и становятся более продолжительными. В конце первого периода родов схватки возникают каждые 3-4 мин и длятся по 40-45 с. С момента возникновения регулярной родовой деятельности и да окончания родов женщина называется роженицей [17, с. 194]. Другой разновидностью изгоняющих сил являются потуги. Кроме сокращения матки, потуга включает участие мышц брюшного пресса, диафрагмы, верхних и нижних конечностей. Потуги возникают рефлекторно вследствие раздражения нервных окончаний шейки матки, влагалища, мышц и фасций тазового дна продвигающейся по родовому каналу предлежащей частью плода. Потуги возникают непроизвольно, но, в отличие от схваток, роженица мажет регулировать их силу и продолжительность. Это позволяет врачу и акушерке специальными приемами управлять родами в период изгнания. В результате одновременного согласованного действия сокращений матки и скелетных мышц происходит изгнание плода. Начало родов характеризуется регулярными схватками через 15-20 мин. Выделяют три периода родов: первый период — раскрытие шейки матки; второй период — изгнание плода; третий период — последовый. В настоящее время при широком использовании обезболивания, более активной тактике ведения родов их продолжительность уменьшилась и составляет у первородящих 12-16 ч, у повторнородящих — 8-10 ч. В руководствах ХIX-XX веков нормальной называется продолжительность родов 15-20 ч у первородящих и 10-12 ч у повторнородящих. Первый период родов — раскрытие шейки матки. Он начинается с момента появления регулярных схваток, которые способствуют укорочению, сглаживанию и раскрытию шейки матки. Первый период родов заканчивается полным раскрытием шейки матки [26, с. 96]. Продолжительность первого периода родов у первородящих составляет 10-12 ч, у повторнородящих — 7-9 ч. Раскрытию шейки матки способствуют: а) своеобразные, характерные только для матки сокращения мышц (контракция, ретракция, дистракция); б) давление на шейку изнутри плодным пузырем, а после излития околоплодных вод — предлежащей частью плода из-за повышения внутриматочного давления. Особенности сокращения матки определяются ее строением и расположением мышечных волокон. С акушерских позиций матка делится на тело и нижний сегмент, который начинает формироваться в середине беременности из шейки матки и перешейка. В теле матки преобладают мышечные волокна, расположенные продольно или косопродольно. В нижнем сегменте они расположены циркуляторно (рисунок 1).  Рисунок 1 — Строение матки в родах. 1 — тело матки; 2 — нижний сегмент; Рисунок 1 — Строение матки в родах. 1 — тело матки; 2 — нижний сегмент;3 — контракционное кольцо; 4 — влагалище Мышцы тела матки, сокращаясь, способствуют раскрытию шейки и изгнанию плода и последа. Механизм сократительной деятельности матки очень сложен и до конца не ясен. Общепризнана теория сокращения, которую предложили Caldeyro-Barcia и Poseiro в 1960 г. Исследователи вводили в стенку матки роженицы на разных уровнях эластичные микробаллончики, реагирующие на сокращение мышц, а в полость матки — катетер, реагирующий на внутриматочное давление, и регистрировали особенности сокращения мышц в различных ее отделах. Схема сокращения матки по Кальдейро-Барсия представлена на рисунке (рисунок 2). 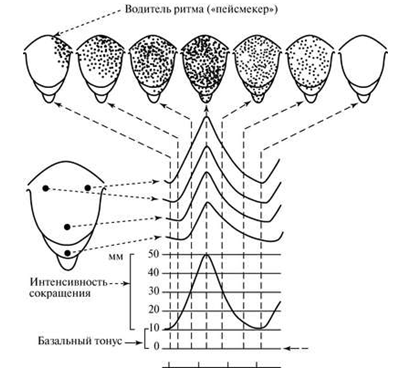 Рисунок 2 — Тройной нисходящий градиент (схема) (Caldeyro-Barcia R., 1965). Рисунок 2 — Тройной нисходящий градиент (схема) (Caldeyro-Barcia R., 1965).1 — водитель ритма; («пейсмейкер»); 2 — внутриматочное давление; 3 — интенсивность сокращения; 4 — базальный тонус В результате исследований был сформулирован закон тройного нисходящего градиента, суть которого заключается в том, что волна сокращения матки имеет определенное направление сверху вниз (1-й градиент); уменьшение продолжительности (2-й градиент) и интенсивности (3-й градиент) сокращения мышц матки сверху вниз. Следовательно, верхние отделы матки по отношению к ниже расположенным сокращаются продолжительнее и интенсивнее, формируя доминанту дна матки [27, с. 241]. Возбуждение и сокращение матки начинается в одном из маточных углов (рисунок 2), в области водителя ритма («пейсмейкер»). Водитель ритма появляется только в родах и представляет собой группу гладкомышечных клеток, способных генерировать и суммировать высокие заряды клеточных мембран, инициируя волну сокращения мышц, которая перемещается к противоположному маточному углу, затем переходит на тело и нижний сегмент с убывающей продолжительностью и силой. Водитель ритма чаще формируется в маточном углу, противоположном расположению плаценты. Скорость распространения волны сокращения сверху вниз равна 2-3 см/с. В результате через 15-20 с сокращение охватывает всю матку. При нормальной координированной родовой деятельности пик сокращения всех слоев и уровней матки приходится на одно и то же время (рисунок 2). Суммарное действие сокращения мышц реализует активность матки и значительно повышает внутриамниотическое давление [28, с. 94]. Амплитуда сокращения, уменьшаясь по мере его распространения от дна к нижнему сегменту, создает в теле матки давление 50-120 мм рт. ст., а в нижнем сегменте всего 25-60 мм рт. ст., т.е. верхние отделы матки сокращаются в 2-3 раза интенсивнее, чем нижние. Благодаря этому в матке возможна ретракция — смещение мышечных волокон кверху. Во время схваток продольно расположенные мышечные волокна, растянутые в длину, сокращаясь, переплетаются между собой, укорачиваются и смещаются относительно друг друга. Во время паузы волокна не возвращаются в первоначальное положение. Вследствие этого происходит смещение значительной части мускулатуры из нижних отделов матки в верхние. В результате стенка тела матки прогрессирующе утолщается, сокращаясь все интенсивнее и интенсивнее. С ретракционной перегруппировкой мышц тесно связан параллельно идущий процесс дистракции шейки матки — растяжение круговой мускулатуры шейки. Продольно расположенные мышечные волокна тела матки в момент контракции и ретракции натягивают и влекут за собой циркулярно расположенные мышечные волокна шейки матки, способствуя ее раскрытию. При сокращении матки важное значение имеет взаимосвязь (реципрокность) ее различных отделов (тело, нижний сегмент). Сокращение продольно расположенных мышц должно сопровождаться растяжением поперечно расположенных мышц нижнего сегмента и шейки, что способствует ее раскрытию. Второй механизм раскрытия шейки матки связан с образованием плодного пузыря, так как во время схваток в результате равномерного давления стенок матки околоплодные воды устремляются к внутреннему зеву в сторону наименьшего давления (рисунок 3 а), где нет сопротивления стенок матки. Под напором околоплодных вод нижний полюс плодного яйца отслаивается от стенок матки и внедряется во внутренний зев канала шейки (рисунок 3, б, в). Эта часть околоплодных вод оболочки нижнего полюса яйца называется плодным пузырем, расширяет шейку матки изнутри. 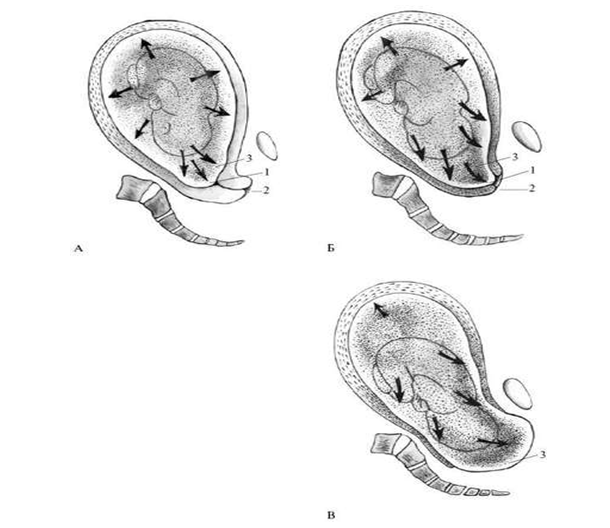 Рисунок 3- Повышение внутриматочного давления и образование плодного пузыря. А — беременность; Б — I период родов; В — II период родов. Рисунок 3- Повышение внутриматочного давления и образование плодного пузыря. А — беременность; Б — I период родов; В — II период родов.1 — внутренний зев; 2 — наружный зев; 3 — плодный пузырь По мере развития родовой деятельности происходят истончение и окончательное формирование нижнего сегмента из перешейка и шейки матки. Граница между нижним сегментом и телом матки называется контракционным кольцом. Высота стояния контракционного кольца над лонным сочленением соответствует раскрытию шейки матки: чем больше раскрывается шейка матки, тем выше располагается контракционное кольцо над лонным сочленением. Раскрытие шейки матки происходит неодинаково у первородящих и повторнородящих. У первородящих сначала раскрывается внутренний зев, шейка становится тонкой (сглаживается), а затем раскрывается наружный зев (рисунок 4). У повторнородящих наружный зев раскрывается почти одновременно с внутренним, и в это время происходит укорочение шейки матки (рисунок 5). Раскрытие шейки матки считается полным, когда зев раскрывается до 10-12 см. Одновременно с раскрытием шейки матки в первом периоде, как правило, начинается продвижение предлежащей части плода по родовому каналу. Головка плода начинает опускаться в полость таза с началом схваток, находясь к моменту полного раскрытия шейки чаще всего большим сегментом во входе в малый таз или в полости малого таза. 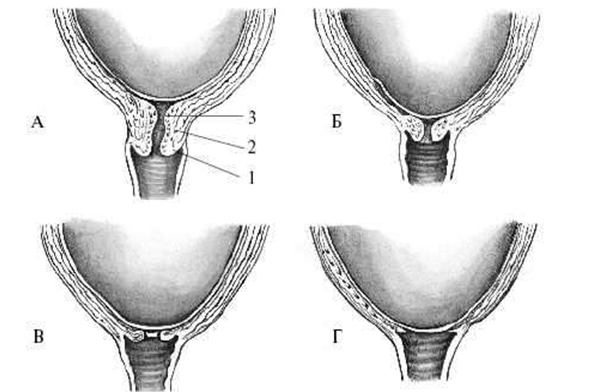 Рисунок 4 — Изменение в шейке матки при первых родах (схема). А — шейка сохранена: 1 — шейка матки, 2 — перешеек, 3 — внутренний зев; Б — начало сглаживания шейки; В — шейка сглажена; Г — полное открытие шейки матки Рисунок 4 — Изменение в шейке матки при первых родах (схема). А — шейка сохранена: 1 — шейка матки, 2 — перешеек, 3 — внутренний зев; Б — начало сглаживания шейки; В — шейка сглажена; Г — полное открытие шейки матки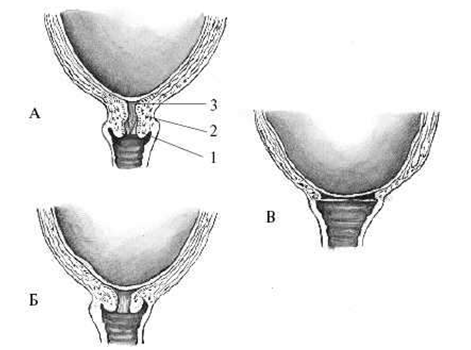 Рисунок 5 — Изменения в шейке матки при повторных родах (схема). Рисунок 5 — Изменения в шейке матки при повторных родах (схема).А, Б — одновременное сглаживание и раскрытие шейки: 1 — шейка матки, 2 — перешеек, 3 — внутренний зев; В — полное раскрытие шейки матки При головном предлежании по мере продвижения головки плода происходит разделение околоплодных вод на передние и задние, так как головка прижимает стенку нижнего сегмента матки к костной основе родового канала. Место охвата головки стенками нижнего сегмента называется внутренним поясом соприкосновения (прилегания), который делит околоплодные воды на передние, находящиеся ниже пояса соприкосновения, и задние — выше пояса соприкосновения (рисунок 6). 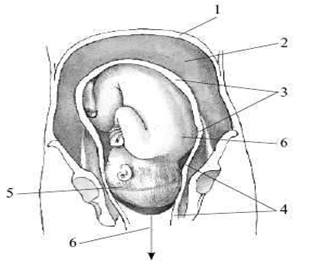 Рисунок 6- Схематическое изображение действия изгоняющих сил в период изгнания.1 — диафрагма; 2 — брюшная полость; 3 — тело матки; 4 — нижний сегмент матки; 5 — пояс соприкосновения; 6 — направление изгоняющих сил Рисунок 6- Схематическое изображение действия изгоняющих сил в период изгнания.1 — диафрагма; 2 — брюшная полость; 3 — тело матки; 4 — нижний сегмент матки; 5 — пояс соприкосновения; 6 — направление изгоняющих силК моменту полного раскрытия шейки матки плодный пузырь утрачивает свою физиологическую функцию и должен вскрыться. В зависимости от времени излития околоплодных вод различают: — своевременное излитие, которое происходит при полном (10 см) или почти полном (8 см) открытии шейки матки; — преждевременное или дородовое излитие — излитие вод до начала родовой деятельности; — раннее излитие — излитие вод после начала родовой деятельности, но до полного раскрытия шейки матки; — запоздалое излитие околоплодных вод, когда из-за чрезмерной плотности оболочек пузырь разрывается позже полного раскрытия шейки матки (если при запоздалом разрыве плодного пузыря не произвести амниотомию — вскрытие оболочек плодного пузыря, то плод может родиться в амниотической оболочке – «сорочке»); — высокий разрыв плодного пузыря — разрыв оболочек выше наружного зева шейки матки (если головка прижата к входу в малый таз, то разрыв тампонируется и при влагалищном исследовании определяется напрягающийся плодный пузырь) [35, с. 191]. При целом плодном пузыре давление на головку равномерное. После излития околоплодных вод внутриматочное давление становится выше, чем внешнее (атмосферное), что приводит к нарушению венозного оттока из мягких тканей головки ниже пояса соприкосновения. В результате этого на головке в области ведущей точки образуется родовая опухоль (рисунок 7). |
