хирургия. 13 июня 2015 год развитие хирургии до 19 века
 Скачать 240.94 Kb. Скачать 240.94 Kb.
|
|
История развития наркоза. Теории наркоза. Эра современной хирургии началась в 1846 г., когда химиком Ч. Т. Джексоном и стоматологом У. Т. Г. Мортоном были открыты анестезирующие свойства паров эфира и впервые было проведено экстрагирование зуба под общим обезболиванием. Несколько позднее хирург М. Уоррен провел первую в мире операцию (удаление опухоли шеи) под ингаляционным наркозом с использованием эфира. В Росси внедрению техники наркоза способствовали работы Ф. И. Иноземцева и Н. И. Пирогова. Труды последнего (сделал около 10 тыс. наркозов за период Крымской войны) сыграли исключительно большую роль. С этого времени техника проведения наркоза многократно усложнилась и усовершенствовалась, открывая хирургу возможности для необыкновенно сложных вмешательств. Но до сих пор остается открытым вопрос о том, что же такое наркозный сон и каковы механизмы его возникновения.Для объяснения феномена наркоза выдвигалось большое количество теорий, многие из которых не выдержали проверки временем и представляют сугубо исторический интерес. Таковы, например: 1) коагуляционная теория Бернара(по его представлениям используемые для введения в наркоз препараты вызывали коагуляцию протоплазмы нейронов и изменение их метаболизма);2) липоидная теория(по ее представлениям наркотизаторы растворяют липидные вещества оболочек нервных клеток и, проникая внутрь, вызывают изменение их метаболизма);3) протеиновая теория(наркотические вещества связываются с белками-ферментами нервных клеток и вызывают нарушение окислительных процессов в них);4) адсорбционная теория(в свете этой теории молекулы наркотического вещества адсорбируются на поверхности клеток и вызывают изменение свойств мембран и, следовательно, физиологии нервной ткани);5) теория инертных газов;6) нейрофизиологическая теория(наиболее полно отвечает на все вопросы исследователей, объясняет развитие наркозного сна под воздействием определенных препаратов фазными изменениями в деятельности ретикулярной формации, что приводит к торможению ЦНС). Наркоз. Стадии и уровни. Наркоз - это глубокий, медикаментозно вызванный сон, сопровождающийся: выключением сознания, выраженной анестезией, расслаблением скелетной мускулатуры и угнетением рефлекторной активности.Повидуаналгетика, пути его введения различают: неингаляционный наркоз, когда препараты для наркоза вводят внутривенно;и ингаляционный наркоз, когда вещества для наркоза подают в дыхательные пути через специальные аппараты. В качестве воздуховодов для ингаляционного наркоза применяют: маски - масочный наркоз; интубационные трубки, которые вводят или в трахею - эндотрахеальный наркоз, или в бронхи - эндобронхиальный наркоз (при нем используют специальные трубки для проведения одно - или двухлегочного наркоза. Мононаркоз проводят одним из препаратов, смешанный наркоз - одновременным применением нескольких аналгетиков и анестетиков, а комбинированный отличается последовательным их введением. По эффективности действия на ЦНС препараты для наркоза могут быть: мощными анестетиками, т.е. вызывать сон или вызывать эйфорическое состояние, но быть слабыми аналгетиками, т.е. давать низкий обезболивающий эффект (закись азота, оксибутират натрия );быть эффективными аналгетиками, но слабыми анестетиками (все препараты наркотического действия); сочетать в одинаковой степени те и другие свойства - большая часть препаратов для наркоза.размещается в кругу циркуляции газа.СТАДИИ И УРОВНИ НАРКОЗА1 - стадия аналгезии, в которой (по Артузио) различают три уровня:1) - отсутствие аналгезии и амнезии (пациент в сознании, речь связная);2) - частичная аналгезия и амнезия (возбужденная речь без осознания);3) - полная аналгезия и амнезия.2 - стадия двигательного возбуждения: с полной утратой сознания пациент приходит в сильное двигательное возбуждение; лицо ярко красное, вены шеи напряжены, веки сильно сжаты, зрачки широкие. Стадия характерна только для эфирного наркоза.3 - стадия хирургического сна: определяется по переходу дыхания на автоматическое, равномерное; пациент успокаивается. Различают четыре уровня: 1) - уровень движения глазных яблок: веки закрыты, но не сжаты; глазные яблоки «плавают», зрачок узкий; фиксация глазных яблок свидетельствует о переходе на второй уровень;2) - уровень роговичного рефлекса: веки полуоткрыты, глазные яблоки фиксированы, зрачки узкие, роговичный рефлекс определяется, его исчезновение говорит о переходе на третий уровень;3) - уровень расширения зрачка - это оптимальный уровень для проведения хирургического вмешательства; но он уже идет на грани передозировки, поэтому сразу нужно уменьшать количество анестетика;4) - уровень диафрагмального дыхания, развивается только при передозировке препарата: глаза широко открыты, зрачки очень широкие; дыхание поверхностное, аритмичное; угнетение гемодинамики со снижением артериального давления и тахикардией.4 - стадия пробуждения - с обратным развитием всей картины, но без возбуждения. Современный комбинированный интубационный наркоз (последовательность проведения, преимущества) Проведение комбинированного интубационного наркоза является компетенцией врача анестезиолога, прошедшего подготовку. Комбинированный наркоз относится к категории сложных, но самых совершенных. Он абсолютно управляем, проводится с применением ИВЛ, используют специальные трубки с манжетами, предупреждающими регургитацию, возможна санация бронхиального дерева во время наркоза, имеется возможность сочетанного применения анестетиков в любых модификациях, усиливающих друг друга, достигается полное расслабление мускулатуры (релаксация).Комбинированный интубационный наркоз проводят поэтапно, этапность выполняют неукоснительно, выбор методик определяет анестезиолог. Основные этапы, выполняемые при комбинированном наркозе, следующие.1. Проведение вводного наркоза (индукция). Производят анестетиками для внутривенного наркоза, предпочтение отдают калипсолу и другим анестетикам короткого действия, чаще гексеналу Сомбревин применяют с осторожностью, из-за возможной аллергической реакции. Если аналгетический эффект от одного препарата низкий, проводят его потенцирование. 2. Миорелаксация - расслабление скелетной и дыхательной мускулатуры. Применяют два типа миорелаксантов: центрального действия; и периферического действия. Их делят на три группы: деполяризующие - дитилин, со сроком действия 5-7 минут; недеполяризующие - тубокурарин, ардуан, анатруксоний, диплацин, тракриум, со сроком релаксации 20-60 минут; смешанного типа - диоксоний, циклобутоний, со сроком релаксации до 40-60 минут.Препараты периферического действия в анестезиологии используются очень широко, т.к. управляемы по сроку релаксации, нетоксичны - в организме распадаются - на газ, воду и метаболиты. Техника проведения миорелаксации проста: препарат в разведении вводят медленно до появления судорожных сокращений периферических мышц (тремор). Введение препарата прекращают, повторно вводят ту же дозу после окончания действия первой. Миорелаксацию можно проводить только при наличии ИВЛ,Миорелаксанты центрального действия, которые не влияют на нервномышечную проводимость и прямую возбудимость скелетных мышц (дандролен и др.) применяют в неврологии и нейрохирургии, в анестезиологии их не используют.3. Интубация трахеи. Производится с помощью ларингоскопа, трубкой с манжетой одноразового пользования. После введения интубационной трубки до бифуркации трахеи, манжету раздувают воздухом из шприца, Это создает качественное отграничение дыхательных путей, профилактику регургитации при рвоте, оптимальные условия для ИВЛ и санации бронхиального дерева во время операции.4. Базисный наркоз. Может проводиться различными способами, выбранными анестезиологом для данной ситуации, чаще азеотропной смесью. Могут быть выбраны и другие комбинации анестетиков. Различные модификации разбирают в курсе субординатуры и интернатуры по анестезиологии и реаниматологии.5. Элиминация - вывод из наркоза. Как и введение в наркоз проводят поэтапно: при продолжающейся ИВЛ достигают прекращения действия миорелаксанта; отключают анестетики, но ИВЛ продолжают в режиме гипервентиляции (увеличивают МОД за счет частоты дыханий) для ускорения вымывания из крови анестетиков. Экстубацию производят только после восстановления самостоятельного дыхания, рефлексов и появления элементов сознания. В противном случае, в сопровождении анестезиолога, больного транспортируют в отделение реанимации при продолжающейся ИВЛ респиратором, для подключения к пролонгированной ИВЛ. Осложнения наркоза (рвота, аспирация, асфиксия, остановка сердца). Профилактика, неотложная помощь. Осложнения общей анестезии могут возникнуть на любом этапе анестезиологического пособия. Поданным Л.В.Усенко, на этапе премедикации формируется 8% осложнений, на этапе вводной анестезии - до 50%, при базисном обезболивании - до 20%, при пробуждении - до 17%, после окончания анестезии - до 5% осложнений. В период премедикации, в основном, развиваются аллергические реакции на препараты; может иметь место психомоторное возбуждение из-за страха, гипотония при передозировке дроперидола, особенно при низких исходных цифрах АД, реже отмечаются осложнения основного заболевания.На этапе вводной анестезии могут развиться аллергические реакции, вплоть до анафилактического шока, гипоксические и гиперкапнические состояния, острая сердечная и дыхательная недостаточность, рвота, регургитация, судорожный синдром. На этапе базисного наркоза наиболее вероятны осложнения в виде дыхательной гипоксии, вызванные западением языка при ранней экстубации, аллергические реакции, гемодинамические расстройства в виде аритмий, нарушения артериального давления, отека легких, остановки сердца, эмболии и тромбозов сосудов. Редко встречается рекурарезация, вследствие выброса курареподобных препаратов из депо, с повторной остановкой дыхания.В постнаркозном периоде могут развиваться: асфиксия, из-за западения языка, рвота с регургитацией, сердечно-сосудистые расстройства и гемодинамические нарушения. Предупреждение этих осложнений осуществляется путем включения в премедикацию вазолитических средств, успешного проведения вводного наркоза до хирургической стадии, избегая при этом любых раздражителей. Лечение этих состояний заключается в устранении причины (проверить состояние ротовой полости), проведении оксигенации путем вдувания кислорода, а при необходимости — в углублении анестезии и даже в проведении кураризации и интубации (лептокураре). При остановке кровообращения немедленно прекратить подачу общих анестетиков, произвести интубацию трахеи, ИВЛ в режиме умеренной гипервентиляции 80 % кислородом, закрытый массаж сердца, внутривенно струйно адреналин, атропин, преднизолон, натрия гидрокарбонат, инфузионная терапия кристаллоидами, по показаниям – электроимпульсная терапия 21. Эпидуральная анестезия. Показания, противопоказания, техника, осложнения. Эпидуральная анестезия - разновидность проводниковой анестезии. Обезболивающего эффекта достигают за счёт блокады корешков спинного мозга анестезирующим препаратом, введённым в эпидуральное пространство между твёрдой мозговой оболочкой и надкостницей позвонков (рис. 20). Этот вид анестезии обладает всеми положительными качествами спинномозгового обезболивания и лишён его недостатков.Техника пункции эпидурального пространства аналогична таковой субдурального пространства при спинномозговой анестезии. Пункция может быть выполнена на любом уровне позвоночного столба в зависимости от характера операции. Следует помнить о возможности прокола твёрдой мозговой оболочки и попадания анестетика в субарахноидальное пространство, что чревато тяжёлыми осложнениями. Пункцию производят иглой, надетой на шприц с изотоническим раствором хлорида натрия. Продвижение иглы сопровождается сопротивлением при давлении на поршень. Как только игла проникает через связки в эпидуральное пространство, сопротивление при нажатии на поршень исчезает, и раствор легко вводится, ощущается провал иглы. Другим признаком правильно проведённой пункции служит отсутствие вытекания из павильона иглы цереброспинальной жидкости, при подключении к игле водного манометра определяемое давление должно быть отрицательным. Анестезирующее вещество можно ввести через иглу или катетер, проведённый через просвет иглы и оставленный на длительное время. Для продления анестезии препараты могут подаваться по катетеру фракционно.Для эпидуральной анестезии используют 2% раствор лидокаина, 0,5% раствор бупивакаина, 0,75% раствор ропивакаина. Для усиления анальгетического эффекта при травматичных операциях в эпидуральное пространство вводят наркотические анальгетики (морфин и фентанил). В послеоперационном периоде длительную эпидуральную блокаду применяют как эффективный метод обезболивания, позволяющий уменьшить дозы наркотических анальгетиков.Эпидуральную анестезию применяют при травматологических и ортопедических операциях на нижних конечностях, операциях на органах брюшной полости, таза. Этот вид обезболивания показан для лиц пожилого и старческого возраста, больных с тяжёлыми заболеваниями сердечно-сосудистой, дыхательной системы, нарушением обмена веществ (ожирением, сахарным диабетом).Осложнения возникают редко. Возможны артериальная гипотензия и нарушения дыхания, тошнота, рвота, судорожные припадки. В 5% случаев анестезия не наступает, что связано с наличием перемычек в перидуральном пространстве, ограничивающих распространение анестезирующего раствора. 22. Внутривенный наркоз (показания, техника, течение).Преимущества внутривенной общей анестезии - быстрое введение в наркоз, отсутствие возбуждения, приятное для больного засыпание. Однако наркотические препараты для внутривенного введения создают кратковременную анестезию, что не даёт возможности использовать их в чистом виде для длительных оперативных вмешательств. Производные барбитуровой кислоты - тиопентал натрия и гексобарбитал, вызывают быстрое наступление наркотического сна. Стадия возбуждения отсутствует, пробуждение быстрое. Клиническая картина наркоза при применении тиопентал натрия и гексобарбитала идентична. Гексобарбитал вызывает меньшее угнетение дыхания. Используют свежеприготовленные растворы барбитуратов. Для этого содержимое флакона (1 г препарата) перед началом наркоза растворяют в 100 мл изотонического раствора хлорида натрия (1% раствор). Пунктируют вену и медленно вводят раствор - со скоростью 1 мл за 10-15 с. После инъекции 3-5 мл раствора в течение 30 с определяют чувствительность больного к барбитуратам, затем введение препарата продолжают до хирургической стадии наркоза. Длительность наркоза - 10-15 мин от момента наступления наркотического сна после однократного введения препарата. Для увеличения продолжительности наркоза применяют фракционное введение по 100-200 мг препарата. Общая его доза не должна превышать 1000 мг. В это время медицинская сестра следит за пульсом, АД и дыханием. Анестезиолог для определения уровня анестезии осуществляет контроль за состоянием зрачков, движением глазных яблок, наличием роговичного рефлекса. Для барбитуратов, особенно тиопентал натрия, свойственно угнетение дыхания, в связи с чем при использовании его для наркоза необходимо наличие дыхательного аппарата. При появлении апноэ нужно с помощью маски дыхательного аппарата начать ИВЛ. Быстрое введение тиопентал натрия может привести к понижению АД, угнетению сердечной деятельности. В этом случае необходимо прекратить введение препарата. Тиопентал натрия противопоказан при острой печёночной недостаточности. В хирургической практике наркоз барбитуратами используют для кратковременных операций, длительностью 10-20 мин (вскрытие абсцессов, флегмон, вправление вывихов, репозиция костных отломков). Барбитураты используют также для вводного наркоза.Гидроксидиона натрия сукцинат применяют в дозе 15 мг/кг, общая доза в среднем 1000 мг. Оксибутират натрия вводят внутривенно очень медленно. Средняя доза 100-150 мг/кг. Пропофол - внутривенное средство для анестезии короткого действия. 23. Местная анестезия (виды, показания, противопоказания)Местная анестезия - обратимое устранение болевой чувствительности в определённой части тела, вызванное действием специальных лекарственных средств. Показания к местной анестезии определяются её преимуществами: не требуется специальной длительной предоперационной подготовки; её можно применять в случаях, когда имеются противопоказания к наркозу; больной не нуждается в постоянном послеоперационном наблюдении, как после наркоза. Под местной анестезией выполняют операции в амбулаторных условиях. Местная анестезия показана в случаях, когда проведение операции под интубационным наркозом связано с большим риском для жизни больного. К этой группе больных относятся лица пожилого и старческого возраста, истощённые, страдающие дыхательной и сердечно-сосудистой недостаточностью. В этих случаях наркоз может быть опаснее самой операции.Противопоказаниями для местной анестезии:1) непереносимость больным анестезирующих средств вследствие повышенной индивидуальной чувствительности;2) возраст моложе 10 лет;3) наличие у больных нарушений психики, повышенной нервной возбудимости;4) наличие воспалительных или рубцовых изменений в тканях, препятствующих выполнению инфильтрационной анестезии;5) продолжающееся внутреннее кровотечение, для остановки которого необходима срочная операция. 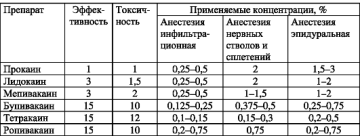 24. Характеристика анестезирующих веществ (новокаин, тремекаин, лидокаин, дикаин). Область применения.Средства, применяемые преимущественно для инфильтративной и проводниковой анестезииНовокаин – является одним из наименее токсичных местных анестетиков, действие его длится от 30 минут до часа. Новокаин плохо проникает через слизистые оболочки, в связи с чем использование его для поверхностной анестезии ограничено (лишь в ЛОР практике используется его 10%-ный спиртовой раствор). Новокаин не влияет на сосуды, поэтому для их сужения к новокаину добавляют какой-либо адреномиметик (к примеру, адреналин). При этом адреналин удлиняет действие новокаина и снижает его токсичность. Резорбтивное действие новокаина выражается в угнетении висцеральных и соматических рефлексов, развитии гипотензии и антиаритмическом действии.Для инфильтрационной анестезии применяют новокаин в малых концентрациях (0,25-0,5%) и в больших объемах (сотни мл). Для проводниковой анестезии объем раствора анестетика существенно меньше, но возрастает его концентрация (1,2% в объеме 5, 10, 20 мл). Новокаин применяется в своём большинстве при внутримышечных инъекциях, часто в тех случаях, когда вводимый препарат болезнен. Здесь в регулируемых пропорциях разводят в шприце препарат и новокаин и вводят больному.Тримекаин превосходит новокаин по продолжительности действия в 3-4 раза. Тримекаин обладает несколько меньшей токсичностью, нежели новокаин и не раздражает тканей. Общее действие на организм заключается в угнетающем влиянии на кору головного мозга, а также в седативном, снотворном и противосудорожном действии. При внутривенном введении тримекаин оказывает противоаритмический эффект. Область примененияПроводниковая анестезия – 1% и 2%-ные растворы. Инфильтрационная анестезия – 0,25% и 0,5% растворыСредства, применяемые для всех видов анестезииЛидокаин имеет анальгезирующую силу, в 2,5 раза превышающую таковую у новокаина. Лидокаин в сочетании с адреналином действует на протяжении 2-4 часов. Токсичность его практически такая же, как и у новокаина. Местный анестетик не оказывает раздражающего действия на окружающие ткани. При внутривенном введении лидокаин оказывает антиаритмическое действие.Область примененияАппликационная (поверхностная анестезия) – 10% спрей.Инфильтрационная анестезия – 0,125%, 0,25%, 0,5% растворы.Проводниковое обезболивание – 1%, 2% растворы. Дикаин — сильное местноанестезирующее средство. По активности значительно превосходит Новокаин и кокаин, но обладает высокой токсичностью, превышающей в 2 раза токсичность кокаина и в 10 раз — Новокаина, что требует соблюдения осторожности при пользовании препаратом. Хорошо всасывается через слизистые оболочки. Область примененияОбезболивание слизистой оболочки ротовой полости - 0,25-1% растворы. Поверхностная анестезия – 1% и 2% растворы |
