ОПЕРАЦИИ. 2 Проведите анастезию и выполните пластику уздечки верхней губы
 Скачать 2.48 Mb. Скачать 2.48 Mb.
|
|
Ампутация корня зуба — удаление всего корня с сохранением коронковой части зуба. Осуществляется по тем же показаниям, что и гемисекция, но на молярах верхней челюсти. Этапы: 1)Выполняют трапециевидный или углообразный разрез и отделяют слизисто-надкостничный лоскут с вестибулярной или небной поверхности альвеолярной части нижней челюсти или альвеолярного отростка верхней челюсти. Лоскут должен быть несколько больше зубочелюстного сегмента, где расположен корень, чтобы потом перекрыть образовавшийся дефект кости. 3)Корень отсекают фиссурным бором, удаляют при помощи щипцов, делая только ротационные движения. В отдельных случаях удаляют переднюю костную стенку альвеолы и отсеченного корня с помощью элеватора.При этом обязательно также охлаждение операционного поля. 4) Для функционирования оставшегося корня или корней эффективно заполнение альвеолы биоматериалом. 5) После обработки альвеолы лоскут укладывают на место и фиксируют швами из кетгута или полиамидной нити +После гемисекции и ампутации функция оставшегося корня или корней невелика, и только при небольшой нагрузке они могут сохраняться в течение нескольких лет 20. Проведите анестезию и выполните резекцию верхушки корня зуба 3.3 Резекция верхушки корня зуба – это метод лечения хронического периодонтита, который помогает сохранить зубную единицу. Процедура предполагает удаление поражённых инфекцией тканей, а также части травмированного корня, когда воспаление принимает форму кисты или гранулемы. Показания к резекции корня зуба: наличие любого новообразования (гранулемы, фибромы), размер которого превышает 1 см; некачественное или неполное пломбирование корневого канала; Показания к резекции корня зубав зубном канале установлен штифт или культевая вкладка; перфорация (повреждение) стенок корня во время пломбирования; в канале остался обломок стоматологического инструмента; наличие искусственной зубной коронки или моста. Образования кист и гранулем Противопоказания к резекции верхушки корня: подвижность зубов ІІ-ІV степени; обострение пародонтита; коронковая часть зуба разрушена более, чем на 50%; зубной корень слишком искривлен и не поддается пломбированию; вирусные и сердечно-сосудистые заболевания. Если киста повредила большую часть корня, тогда уже нецелесообразно делать резекцию. Скорее всего, врач удалит весь зуб и назначит имплантацию. Решение всегда принимается после оценки рентгеновского снимка. На нем киста изображается в виде темного пятна. Этапы операции Проводится инфильтрационная анестезия с вестибулярной и с язычной стороны алвеолярного отростка. После обезболивания производят дугообразный или трапецевидный разрез слизистой оболочки, подслизистого слоя и надкостницы (до кости). Распатером отслаивают слизисто-надкостничный лоскут. С помощью физиодиспенсера, наконечника и фрезы трепанируют вестибулярную кортикальную пластинку челюсти в проекции верхушки причинного зуба, тем самым получают доступ к очагу воспаления. Фиссурным бором резецируют верхушку зуба вровень с дефектом костной ткани. Кюретажной ложкой удаляют резецированную верхушку и грануляционную ткань или оболочку кисты из костного дефекта. Если не удалось обтурировать корневые каналы до места резекции, то необходимо запломбировать их ретроградно (материалами не требующими идеального высушивания: амальгама, стеклоиномерный цемент, pro-root). Слизисто-надкостничный лоскут укладывается на место, накладывают швы, рана ушивается наглухо, без введения дренажа. На кожные покровы в области операции накладывается давящая повязка. Повязка накладывается на сутки, для профилактики гематомы и отёка. 21. = 20 тоже резекция 22. Проведите анестезию и выполните цистэктомию в области зуба 2.3 = 10 вопросу При цистэктомии новообразование удаляется радикально, то есть извлекается полностью. На последнем этапе рана зашивается. Достоинства и недостатки цистэктомии: плюсы — полное удаление капсулы, зашивание раны, репаративная регенерация кости; минусы — высокая травматичность, риск повреждения соседних зубов, нервов, сосудов, верхнечелюстной пазухи, случайное удаление злокачественной опухоли, не исключен аутолиз сгустка крови в костной ткани. Операция цистэктомия зуба назначается при: небольших одонтогенных, неодонтогенных кистах, локализованных у одного, двух зубов; новообразованиях большого размера, но при толщине кости не менее пяти миллиметров; невозможности проведения эндодонтического лечения через корневые каналы. При радикулярной кисте проводится цистэктомия с резекцией верхушки корня, которая практически исключает риск рецидива. Цистэктомия радикулярной зубной кисты проводится как на верхней, так и на нижней челюсти. Для минимизации риска инфицирования тканей проводят санацию зубочелюстной системы, пломбируют канал корня, на котором крепится новообразование. Поэтапное выполнение: анестезия; рассечение десны, отслоение мягкой ткани от кости; удаление кортикальной пластинки с помощью бормашины; вылущивание оболочки кисты, извлечение капсулы, очищение, антисептика; резекция верхушки корня; ретроградное пломбирование, если канал не запломбирован (для исключения попадания инфекции внутрь корня); заполнение полости остеопластическим материалом; возвращение костной пластинки, лоскута мягкой ткани на место; наложение швов, защитного бандажа. Время проведения процедуры зависит от обширности очага поражения. Мягкие ткани затягиваются примерно через неделю. Для восстановления костей потребуется не менее трех месяцев. 23. Проведите лечение остеомиелита нижней челюсти справа в острой стадии в области причинного зуба 3.6 Одонтогенный остеомиелит челюсти — инфекционный гнойно-некротический процесс в костной ткани челюстей. Острый гнойный остеомиелит развивается в результате внедрения одонтогенной инфекции. Среди микрофлоры остеомиелитических гнойных очагов чаще встречаются золотистые и белые стафилококки, стрептококки и другие кокки, некоторые палочковидные формы — нередко в сочетании с гнилостными бактериями. При тяжелых формах остеомиелита челюсти часто обнаруживают анаэробные стрептококки и патогенные штаммы стафилококков. Клиническая картина. Одонтогенный остеомиелит челюсти имеет три стадии: острую, подострую и хроническую. Общепринято различать ограниченное (альвеолярный отросток, тело челюсти в пределах 3—4 зубов) и диффузное поражение челюсти (половины или всей челюсти). Клиническое течение остеомиелита челюсти может быть разнообразным и зависит от особенностей микрофлоры, неспецифических и специфических факторов противоинфекционной защиты, других индивидуальных особенностей организма, а также от локализации, протяженности и стадии заболевания. Для развития остеомиелита в тех или иных участках челюстных костей определенное значение имеет их анатомическое строение. На верхней челюсти в ее теле, альвеолярном отростке мало губчатого вещества, много отверстий в компактной пластинке, что облегчает выход экссудата из периодонта и кости. Поэтому поражение верхней челюсти наблюдается редко, и остеомиелит чаще бывает ограниченным. Нижняя челюсть содержит значительное количество губчатого вещества. Компактный слой ее плотный, толстый, в нем мало отверстий. Выход экссудата из периодонта через кость затруднен, и чаще он распространяется в губчатое вещество. Остеомиелитические процессы в нижней челюсти протекают тяжелее, чем в верхней, особенно в области тела и ветви ее. Набор инструментов: Лоток Пинцет Набор для анестезии Скальпель Серповидная гладилка Дренаж Клювовидные щипцы с шипами с не сходящимися щечками Кюретажная ложка Стерильные тампоны Этапы операции: Под проводниковой (мандибулярной анестезией) + инфильтрационной удаляют зуб 3.6 (создаем условия для оттока гной из лунки) Так же необходимо вскрыть гнойные очаги в кости, под надкостницей (с обеих сторон альвеолярного отростка) и в мягких тканях Трепанирование кортикальной кости снижает внутрикостное давление, препятствуя распространению гнойного процесса по губчатому веществу кости и способствует ограничению зоны воспаления Подвижные зубы укрепляем с помощью шины 24. Проведите анестезию и выполните периостотомию на верхней челюсти справа. = 17 вопросу! Периостит - это заболевание, которое характеризуется распространением воспалительного процесса на надкостницу альвеолярного отростка и тела челюсти из одонтогенного или неодонтогенного очага. Причины: Острый периодонтит Обострение хронического периодонтита Затрудненное прорезывание зубов Нагноение радикулярных кист Воспаление полуретенированных, ретенированных зубов Одонтома Заболевания пародонта Осложнение консервативного лечения зубов Для периостита на верхней челюсти характерна припухлость на твердом небе, которая становится овальной или полушаровидной. Нет значительного воспалительного отека из-за отсутствия подслизистого слоя. При пальпации симптом флюктуации. Причинными зубами чаще всего являются боковые резцы, первые премоляры и моляры. Скопление экссудата под надкостницей ведет к отслаиванию тканей от кости. Сопровождается болевым синдромом, пульсирующего характера. Усиливается при разговоре и приеме пищи. Клиническая картина: Изменение конфигурации лица Ограничение открывание рта Регионарный лимфаденит Лечение острого гнойного периостита челюсти должно быть комплексным и состоять из оперативного вскрытия гнойника, консервативной лекарственной терапии. В начальной стадии развития острого периостита челюсти (острый серозный периостит) лечение можно начать с вскрытия полости зуба, удаления распада из канала и создания условий для оттока, в других случаях — с удаления зуба, являющегося источником инфекции Это из пособия !!!!! Разрез проводят в области наибольшего выбухания, параллельно переходной складке. В рану вводят полоску из перчаточной резины (дренаж), позволяет избежать слипания краев и создает хороший отток. Фиксируем дренаж швом. Это из интернета!!!!! Ход операции анестезия; вокруг инфильтрата (не вводим в полость гнойника) обработка полости антисептиками; рассечение тканей (слизистой и надкостницы) параллельно переходной складке через весь инфильтрированный участок соответственно 3-5 зубам; отслаивание надкостницы; вычищение и обработка полости антисептиками («Фурацилином», хлоргексидином 0,05 %); установка дренажа для предотвращения срастания раны. Лекарственное лечение заключается в назначении: Антибактериальной терапии (ципрофлоксацин, амоксиклав, линкомицин и др.) Антигистаминной терапии (лоратадин, зиртек, дезал, кларитин и др.) Противовоспалительной терапии (нимесил, найз, мовалис) Обезболивающих препаратов (пенталгин, кетанов, кеторол и др.) Местных антисептических препаратов (хлоргексидин, мирамистин, фурацилин и др.) Больного назначают на прием на 2-й день после операции. При осмотре и опросе определяют степень стихания воспалительных явлений и в зависимости от этого решают вопрос о замене или удалении дренажа 27. Проведите лечение остеомиелита нижней челюсти справа в хронической стадии в области причинного зуба 4.6. Остеомиелит челюсти – это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях, на фоне предварительной сенсибилизации организма Классификация остеомиелита челюстей: 1)По этиологии: Инфекционный Одонтогенный; Неодонтогенный. Неинфекционный: Травматический; 2)По течению: Острый; Хронический; Обострение хронического. 3)По локализации: Верхней челюсти; Нижней челюсти. 4)По распространённости: Ограниченный; Диффузный. ХРОНИЧЕСКИЙ В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: - продуктивную (без образования секвестров) - деструктивную (с образованием секвестров) - деструктивно-продуктивную. Продуктивная форма встречается реже остальных, в основном в молодом возрасте. Хронический одонтогенный остеомиелит челюсти чаще является вторично-хроническим, рассматривается как осложнение острого одонтогенного остеомиелита. Переход острой стадии заболевания в хроническую в среднем приходится на 4-5 неделю заболевания. К этому времени проявления острого воспаления проходят: спадает отёк окружающих челюсть мягких тканей, количество выделяемого гноя из раны уменьшается, сам гной становится более густым, в ране образуется грануляционная ткань. Общее состояние пациента также нормализуется: температура тела приходит в норму, пациент не жалуется на боль в области поражения, восстанавливается сон и аппетит, анализы крови приближаются к нормальным показателям. Первым клиническим признаком того, что острая стадия не была вылечена, является появление свищей с гноем в области раны. Иногда свищи могут открываться на коже челюстно-лицевой области. Далее наблюдается образование секвестров, которые в зависимости от размеров либо сами выходят через свищевые ходы (маленькие), либо подлежат удалению челюстно-лицевым хирургом (большие). Лечение: Лечение хронического одонтогенного остеомиелита челюсти комплексное, включает в себя хирургическое вмешательство и медикаментозное лечение (как и при других гнойных заболеваниях, проводится этиотропное, патогенетическое и симптоматическое лечение). При обострении хронического остеомиелита сначала снимаются симптомы острого воспаления. Если причинный зуб ранее не был удалён, то он подлежит удалению на этот раз. Рядом стоящие подвижные зубы трепанируются и шинируются, если не удаляются по показаниям (после оценки их жизнеспособности и рентгеновского исследования). Обязательно проводится санация полости рта, удаляются все хронические источники инфекции для предупреждения осложнений во время последующих мероприятий. Для облегчения оттока гноя расширяются свищи или раны, проводится первичная хирургическая обработка подкостничных и околочелюстных гнойных очагов. Важная часть хирургического этапа лечения – секвестрэктомия. После оценки рентгенограммы проводят удаление сформированных секвестров. Удаление проводится через внутри- или внеротовой разрез. Большие секвестры в области тела и ветви нижней челюсти, а также в области подглазничного края и скуловой кости удаляются внеротовым способом. Иногда крупные некротизированные участки кости разламывают на несколько частей для удобства их удаления. Разрезы проводятся по естественным складкам лица для лучшей эстетики. После удаления секвестров уделяют внимание грануляциям и секвестральной капсуле. Кюретажной ложкой или даже фрезой удаляются патологические ткани до признаков здоровой кости: луночковое кровотечение, белый цвет кости, твёрдая костная ткань. Для устранения причины заболевания хирург удаляет причинные зубы. Но инфекция остаётся в крови, потому пациенту выписывают антибактериальные препараты: макролиды, цефалоспорины. Также стоит назначить пациенту противогрибковые средства (дефлюкан по 150мг 1 раз в неделю). Так как иммунитет пациента снижен, рекомендовано назначение иммунных препаратов, таких как тималин, Т-активин, левомизол, стафилококковый анатоксин. При обширных повреждениях костной ткани пациенту рекомендована щадящая диета для предотвращения патологического перелома челюсти. Для снижения симптомов воспаления проводится дезинтоксикационная, противовоспалительная терапия. Пациенту индивидуально подбираются упражнения ЛФК и физиотерапия для восстановления функций. 29. Проведите анестезию и выполните операцию удаления полуретенированного зуба 4.8 Полуретенированный зуб (неполное прорезывание зуба через костную ткань или слизистую оболочку) Клиническая картина полуретенированного зуба: Наблюдаем появление коронки прорезывающегося зуба и воспаление слизистой, возникшее в результате постоянной травмы. Иногда наблюдаем утолщение альвеолярного отростка с уплотненной, болезненной, гиперемированной слизистой. Воспалением мягких тканей окружающих коронку, прорезывающегося зуба – называется перикоронит. Для начала мы должны снять воспаление! То есть избавиться от острого перикоронита! ДЛЯ ЭТОГО: При катаральной форме может быть достаточным промывание перикоронарного пространства тупой иглой антисептическими растворами. При гнойной форме проводят перикоронаротомию – рассечение капюшона, под рассеченный капюшон вводят тонкую полоску йодоформной марли. При периостите разрез делают от основания крыловидно-нижнечелюстной складки вниз к нижнему своду преддверия. Дренируют. ПОСЛЕ СНЯТИЯ ВОСПАЛЕНИЯ ПРИСТУПАЕМ К УДАЛЕНИЮ ЗУБА: Под проводниковой и инфильтрационной анестезией делают углообразный разрез через слизистую оболочку и надкостницу в области наружной поверхности альвеолярной части нижней челюсти. Отслаивают от кости слизисто-надкостничный лоскут. В одних случаях при помощи прямого элеватора или ключа Леклюза вывихивают зуб и далее щипцами, изогнутыми по плоскости, извлекают его. В других случаях при помощи бормашины спиливают кость, покрывающую зуб, постепенно освобождая его. Далее, используя элеваторы и щипцы, вывихивают и извлекают зуб. 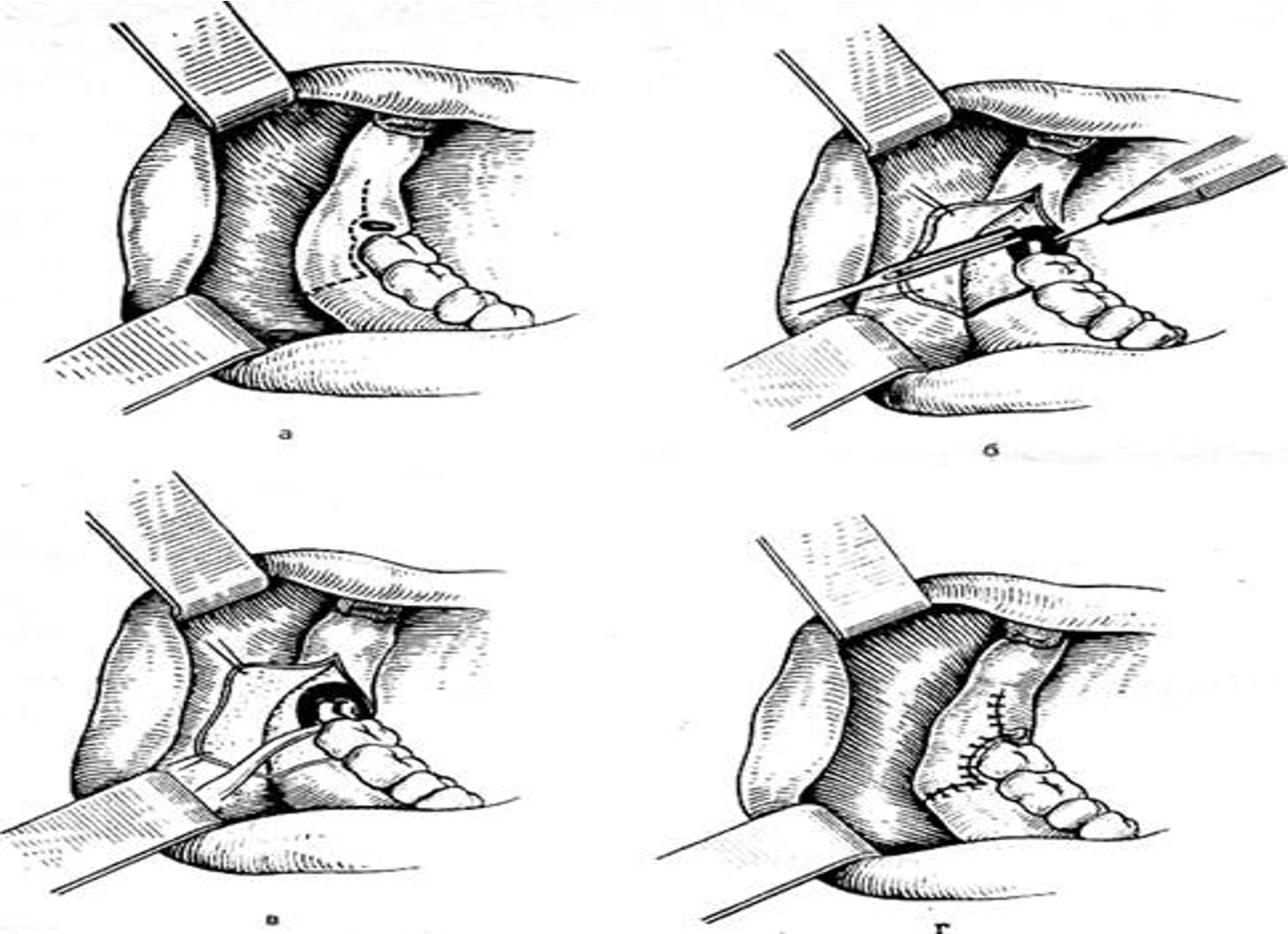 30. Проведите анестезию и выполните периостотомию на нижней челюсти справа. Периостит - это заболевание, которое характеризуется распространением воспалительного процесса на надкостницу альвеолярного отростка и тела челюсти из одонтогенного или неодонтогенного очага. Причины: Острый периодонтит Обострение хронического периодонтита Затрудненное прорезывание зубов Нагноение радикулярных кист Воспаление полуретенированных, ретенированных зубов Одонтома Заболевания пародонта Осложнение консервативного лечения зубов Клиническая картина: Изменение конфигурации лица Ограничение открывание рта Регионарный лимфаденит Лечение острого гнойного периостита челюсти должно быть комплексным и состоять из оперативного вскрытия гнойника, консервативной лекарственной терапии. В начальной стадии развития острого периостита челюсти (острый серозный периостит) лечение можно начать с вскрытия полости зуба, удаления распада из канала и создания условий для оттока, в других случаях — с удаления зуба, являющегося источником инфекции Это из пособия !!!!! Разрез проводят в области наибольшего выбухания, параллельно переходной складке. В рану вводят полоску из перчаточной резины (дренаж), позволяет избежать слипания краев и создает хороший отток. Фиксируем дренаж швом. Это из интернета!!!!! Ход операции: Анестезия (при поражении нижней челюсти проводится мандибулярная или торусальная анестезия в область валика нижней челюсти); обработка полости антисептиками; рассечение тканей (слизистой и надкостницы) параллельно переходной складке через весь инфильтрированный участок соответственно 3-5 зубам; отслаивание надкостницы; вычищение и обработка полости антисептиками («Фурацилином», хлоргексидином 0,05 %); установка дренажа для предотвращения срастания раны. Лекарственное лечение заключается в назначении: Антибактериальной терапии (ципрофлоксацин, амоксиклав, линкомицин и др.) Антигистаминной терапии (лоратадин, зиртек, дезал, кларитин и др.) Противовоспалительной терапии (нимесил, найз, мовалис) Обезболивающих препаратов (пенталгин, кетанов, кеторол и др.) Местных антисептических препаратов (хлоргексидин, мирамистин, фурацилин и др.) Больного назначают на прием на 2-й день после операции. При осмотре и опросе определяют степень стихания воспалительных явлений и в зависимости от этого решают вопрос о замене или удалении дренажа |
