29.1. ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА, КР. 29 предраковые заболевания слизистой оболочки полости рта, красной каймы губ и кожи лица
 Скачать 311.5 Kb. Скачать 311.5 Kb.
|
|
29.1. ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА, КРАСНОЙ КАЙМЫ ГУБ И КОЖИ ЛИЦА Единой общепринятой классификации предраковых заболеваний не существует. Систематизируют предрак по локализации: слизистая оболочка полости рта, красная кайма губ, кожа лица. Всесоюзный комитет по изучению опухолей головы и шеи при Всесоюзном научном медицинском обществе онкологов в 1977 году рекомендовал следующие классификации предопухолевых процессов: Классификация предопухолевых (предраковых) процессов слизистой оболочки полости рта С высокой частотой озлокачествления (облигатные): Болезнь Боуэна. С меньшей частотой озлокачествления (факультативные): 1. Лейкоплакия (веррукозная форма). 2. Папилломатоз. 3. Эрозивно-язвенная и гиперкератотическая форма красной волчанки. 4. Эрозивно-язвенная и гиперкератотическая форма красного плоского лишая. 5. Постлучевой стоматит. Классификация предопухолевых (предраковых) процессов красной каймы губ. I. С высокой частотой озлокачествления (облигатные). 1. Бородавчатый предрак. 2. Ограниченный гиперкератоз. 3. Хейлит Манганотти. II.С меньшей частотой озлокачествления (факультативные) 1. Лейкоплакия (веррукозная форма). 2. Кератоакантома. 3. Кожный рог. 4. Папиллома. 5. Эрозивно-язвенная и гиперкератотическая форма красной волчанки и красного плоского лишая. 6. Постлучевой хейлит. Классификация предопухолевых (предраковых) процессов кожи I. С высокой частотой озлокачествления (облигатные). 1. Пигментная ксеродерма. 2. Болезнь Боуэна, эритроплазия Кейра. II. С меньшей частотой озлокачествления (факультативные). 1. Поздние лучевые язвы кожи. 2. Кожный рог. 3. Мышьяковистые кератозы. 4. Актинические кератозы. 5. Туберкулезная волчанка. 6. Трофические язвы и другие, хронически протекающие язвенные и гранулематоз-ные поражения кожи (лепра, сифилис, красная волчанка, глубокие микозы). Наиболее обобщенной, полной и систематизированной классификацией предраков слизистой оболочки полости рта и красной каймы губ является классификация, предложенная А. Л. Машкиллейсоном (1970): Классификация предраковых изменений слизистой оболочки рта и красной каймы губ. I. Облигатные предраковые заболевания. 1. Болезнь Боуэна. 2. Бородавчатый предрак красной каймы губ. 3. Абразивный преканцерозный хейлит Манганотти. 4. Ограниченный предраковый гиперкератоз красной каймы губ. II. Факультативные предраковые заболевания с большей потенциальной зло-качественностью. 1. Лейкоплакия эрозивная и веррукозная. 2. Папиллома и папилломатоз неба. 3. Кожный рог. 4. Кератоакантома. III. Факультативные предраковые заболевания с меньшей потенциальной злокачественностью. 1. Лейкоплакия плоская. 2. Хронические язвы слизистой оболочки рта. 3. Эрозивная и гиперкератотическая формы красной волчанки и красного плоского лишая. 4. Пострентгеновский хейлит и стоматит. 5. Метеорологический хейлит. В группу облигатных прераков следует включить хронические язвы слизистой оболочки и красной каймы губ. По данным А.Л. Машкиллейсона (1970), рак красной каймы губ на почве хронических язв по частоте озлокачествления занимает второе место после лейкоплакии, а на слизистой оболочке рта составляет 9,5% всех случаев озлокачествления. Мы также часто наблюдали возникновение рака красной каймы губ, слизистой оболочки щек и языка на почве хронических длительно незаживающих язв. Таким образом, к облигатным предракам целесообразно отнести те патологические изменения в тканях, которые рано или поздно превращаются в рак и требуют в момент диагностики хирургического их лечения. Это — абразивный преканцерозный хейлит Манганотти, бородавчатый предрак и ограниченный гиперкератоз красной каймы губ, хронические длительно незаживающие язвы слизистой оболочки и красной каймы губ, болезнь Боуэна, пигментная ксеродерма. Факультативные предраки уместно разделить на две группы. К первой группе следует отнести те формы, которые необходимо незамедлительно удалять хирургическим путем, подвергая удаленную ткань патогистологическому исследованию. К этой группе относим: папиллому, кожный рог, хроническую трещину красной каймы губ, кератоакантому. Ко второй группе относим заболевания, которые следует лечить консервативным путем и только при подозрении на озлокачествление прибегать к биопсии с последующим морфологическим исследованием -это лейкоплакия эрозивная и веррукозная, эрозивно-язвенная форма красного плоского лишая, пострентгеновский хейлит и стоматит, метеорологический хейлит, красная и туберкулезная волчанка, кератозы и др. ♦ Факторы внешней среды, вызывающие или способствующие возникновению предрака кожи, слизистой оболочки полости рта и красной каймы губ Химические факторы. Исследованиями, которые проведены в странах Азии, Африки и среднеазиатских республиках доказано, что у 5,5% лиц, длительно и регулярно употребляющих нас, на слизистой оболочке полости рта выявляются предраковые процессы, а заболеваемость их раком намного выше, чем у остальной части населения. В состав наса входят измельченный табак, древесная зола, растительные масла, известь или измельченный ракушечник, а в некоторых странах и листья бетеля. Все эти ингредиенты и употребляют в виде порошка или заворачивают его в листья бетеля и закладывают под язык, за нижнюю губу или щеку. К факторам, играющим определенную роль в развитии предопухолевых заболеваний, следует отнести химические вещества, с которыми человек сталкивается на производстве или в сельском хозяйстве (в химической или текстильной промышленности, при переработке нефти и др.). Определенному риску подвергают себя те группы населения, которые предпочитают употреблять в пищу копченые продукты, причем связано это, вероятно, с технологией приготовления копченостей. Доказано, что даже низкие концентрации тяжелых металлов могут снижать реактивность организма, уменьшать его сопротивляемость к различным патогенным факторам. Заметное место среди химических факторов отводится веществам, которые образуются при сгорании табака. Табачный дым содержит различные химические соединения (3,4 — бензпирен, антрацен, пирен, трехокись мышьяка и др.), которые отрицательно влияют на слизистую оболочку полости рта. Курение вызывает многофакторное влияние на слизистую оболочку: воздействие химических канцерогенов, ионизирующей радиации, термическое повреждение (в момент сгорания табака в этой зоне температура достигает 800-850°С). По данным М.М. Соловьева (1983), среди больных раком слизистых оболочек полости рта 74% были курильщиками. Длительное злоупотребление алкоголем отрицательно влияет на состояние слизистой оболочки ротовой полости. Алкоголь следует отнести к тем факторам, который сам по себе не являются канцерогеном, но в совокупности с другими влияют на канцерогенез (Freedman A., Shklar G., 1978). По данным Л.В. Орловского (1971), лица, длительно и регулярно принимающие в день 150 г. и более алкогольных напитков, повышают вероятность возникновения рака слизистой оболочки полости рта и глотки в 10 раз. Курение и одновременное употребление алкоголя в значительной мере повышает риск возникновения рака органов полости рта. Установлена канцерогенность ряда сивушных масел, присутствующих в некоторых алкогольных напитках. Физические факторы. Ультрафиолетовое излучение в сочетании с другими метеоусловиями вызывает развитие у матросов рака кожи лица. Этот факт известен и описан еще в конце XIX века. Доказано, что длительное ультрафиолетовое излучение в больших дозах вызывает в организме иммунодепрессию, а систематическое УФ-излучение в физиологических дозах повышает сопротивляемость организма. Воздействие ионизирующего излучения также является канцерогенным фактором. Лица, получавшие лучевую терапию по поводу опухолей той или иной локализации, имеют дегенеративно-дистрофические изменения в слизистой оболочке полости рта, которые сохраняются длительное время и являются фоном, на котором развивается злокачественная опухоль. Электрохимическое воздействие. Наиболее типичным примером могут быть возникающие в полости рта гальванические токи, что обусловлено наличием в ротовой полости ортопедических конструкций из разных металлов, наличие металлических спиц в нижней челюсти после произведенного остеосинтеза (Тимофеев А.А., Горобец Е.В. 1998). У этих больных в полости рта на слизистой оболочке появляются гиперплазии и гиперкератозы, что служит фоном для развития рака. Хроническая травма. К этой группе следует отнести в первую очередь механическую травму. Такая травма может быть нанесена острым краем зуба или пломбы, твердыми зубными отложениями, неправильно изготовленными съемными и несъемными зубными протезами, а также профессиональные травмы у сапожников, швеи и др. Особое место в этой группе занимает термическая травма, которая возникает при длительном многократном потреблении горячей пищи или курении, во время работы у представителей ряда профессий — сталевар, пекарь и др. Доказано, что травма опасна тем, что являясь хронической, она ведет к развитию дегенеративных процессов в слизистой оболочке полости рта или в коже. Биологические факторы. Роль биологических факторов в возникновении предопухолевых состояний слизистой оболочки полости рта еще до конца не изучена. Некоторыми авторами в качестве такого предрасполагающего фактора рассматривается герпес простой (лишай пузырьковый, Herpessimplex), чаще проявляющийся на красной кайме губ. Неблагоприятным фактором является несанированная полость рта. Опасность несанированной полости рта при одновременном курении и употреблении алкоголя увеличивает вероятность возникновения злокачественных опухолей. В качестве предрасполагающих факторов может выступать функциональная недостаточность системы пищеварения. При гастритах изменяется функциональное состояние эпителия ротовой полости. ♦ Облигатные предраковые заболевания. Хейлит Манганотти Абразивный преканцерозный хейлит Манганотти поражает преимущественно мужчин пожилого возраста. Этиология и патогенез его не выяснены. Патоморфология. Микроскопически определяется дефект эпителия, местами сохраняются островки дистрофически измененных клеток мальпигиева слоя. По краям эрозии эпителий сохранен. В нем выражены явления акантоза и дискомплексации, причем эпителиальные тяжи могут врастать в подлежащую ткань. У края эрозии и на расстоянии от нее определяются эпителиальные тяжи из клеток шиповатого слоя. В эпителии, окружающем эрозию, обнаруживается выраженный паракератоз. В глубине стромы определяются очаговые инфильтраты из лимфоцитов, плазматических клеток, фибробластов и макрофагов, располагающихся преимущественно вокруг сосудов. Клиника.На красной кайме губы имеется одна эрозия, реже две, овальной формы размером от 0,5 до 1см, с гладким красноватым дном, не кровоточащая и безболезненная. По краям эрозии эпителий приподнят в виде валика. Нередко поверхность эрозии покрыта кровянистыми или серозными корками, которые удерживаются довольно прочно. Удаление корок сопровождается кровоточивостью. Иногда у основания эрозии и вокруг нее выражена воспалительная реакция. Характерным для этого патологического процесса является нестойкость воспаления. Оно может исчезать и вновь появляться. Эрозия может эпителизироваться и исчезать, а спустя некоторое время рецидивировать на этом же месте или по соседству. Лимфатические узлы обычно не увеличены. Озлокачествление наступает в различные сроки — от нескольких месяцев с момента появления заболевания до многих лет. Признаками малигнизации служит появление уплотнения у основания эрозии, отчетливо ощущаемое при сдавливании нижней губы двумя пальцами. Помимо этого возникает кровоточивость, обычно не кровоточащей эрозии даже после травмы. В мазках-отпечатках с поверхности эрозии можно обнаружить раковые клетки. Дифференцироватьабразивный преканцерозный хейлит Манганотти следует с истинной пузырчаткой. Для пузырчатки характерно множественное появление пузырей на слизистой оболочке губ и рта, а также коже губ, положительный симптом Никольского, наличие в мазках-отпечатках клеток Тцанка. Для эрозивно-язвенной формы красного плоского лишая характерно появление на слизистой оболочке рта папул в виде кружевных белесоватых налетов. На их фоне образуются эрозии и длительно незаживающие язвы. Эпителий вокруг эрозии абразивного преканцерозного хейлита Манганотти обычно не изменен. При эрозивной лейкоплакии эрозии располагаются на фоне лейкоплакии — белесоватой поверхности, шероховатой на ощупь, слегка возвышающейся над уровнем неизмененной красной каймы. Лечение: назначают лечебные средства, которые стимулируют эпителизацию эрозии. Внутрь витамин А по 10 капель 3 раза в день, рибофлавин, тиамин, никотиновую кислоту. Местно применяются аппликации витамина А или смеси Д2. Мы предпочитаем хирургическое лечение, т.е. иссечение эрозии с последующим гистологическим исследованием. Бородавчатый (узелковый) предрак красной каймы губ Встречается чаще у людей на красной кайме нижней губы сбоку от средней линии. На кожу и на зону Клейна не распространяется. Предрасполагающим фактором для его возникновения является солнечная радиация и другие виды хронической травмы. Патоморфология. Микроскопически определяется резко ограниченная пролиферация плоского покровного эпителия в виде сосочковых образований. Пролиферация происходит за счет клеток шиповатого слоя. Иногда выражен г 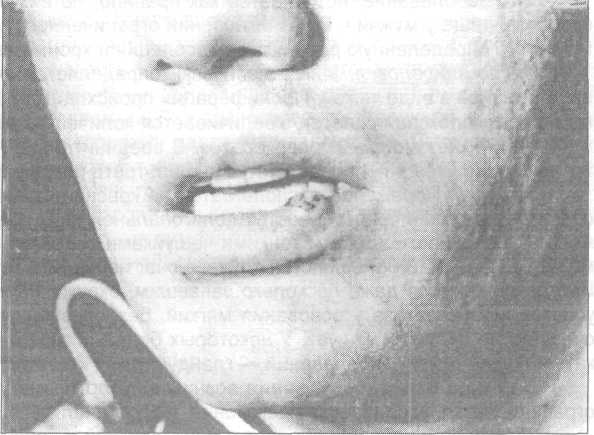 иперкератоз, чаще он сочетается с паракератозом. В ряде случаев видны отшнурованные эпителиальные тяжи с явлениями дискератоза. иперкератоз, чаще он сочетается с паракератозом. В ряде случаев видны отшнурованные эпителиальные тяжи с явлениями дискератоза.Рис. 29.1.1. Бородавчатый предрак красной каймы нижней губы. Клиника. Бородавчатый предрак имеет вид резко ограниченного образования полушаровидной формы с диаметром от 0,4 до 1см, плотной консистенции. Он выступает над красной каймой на 0,3-0,5см. Поверхность его серовато-розового цвета с небольшим количеством плотно сидящих белесоватых чешуек. Вследствие обилия чешуек поверхность узла принимает сероватый цвет. Эпителий вокруг образования не изменен, редко с явлениями воспалительного процесса (рис. 29.1.1). При пальпации безболезнен. Возможно сочетание бородавчатого предрака с другими поражениями — гландулярным и метеорологическим хейлитом. Дифференцироватьприходится с обычной бородавкой, папилломой, пиогенной гранулемой. Озлокачествляется довольно быстро — через несколько месяцев от начала заболевания. Признак озлокачествления — появление уплотнения у основания новообразования, болезненность, увеличение размеров и возникновение кровоточивости. Лечение— иссечение узла в пределах здоровых тканей с последующим гистологическим исследованием. Хроническая язва слизистой оболочки полости рта. Не всякая хроническая язва является предраком. Только те неспецифические язвенные процессы, сопровождающиеся очаговой пролиферацией, в которых определяется атипическая регенерация и отсутствует тенденция к эпителизации, можно отнести к предопухолевым. Эти язвы не заживают после устранения предполагаемых причин их возникновения. Можно допустить, что часть этих язв является начальной формой эндофитного рака, ошибочно принимаемого за хроническую трофическую язву. Иссекая подобную "язву" и подвергая ее гистологическому исследованию, нередко устанавливают наличие злокачественной опухоли, что дает основание полагать будто бы произошло озлокачествление хронической язвы. Учитывая сказанное, считаю, что всякая неспецифическая язва, возникшая без видимой причины или незаживающая после устранения предполагаемой причины, должна рассматриваться как облигатный предрак или начальная форма эндофитного рака. И в одном и в другом случае тактика врача должна быть одинаковой — иссечение язвы в пределах здоровых тканей и срочное гистологическое исследование для определения дальнейшего плана лечения. Поданным А. Л. Машкиллейсона, рак слизистой оболочки полости рта в 9,5% развился на фоне трофической язвы. Обычно трофические язвы наблюдаются у лиц пожилого возраста на языке, на нижней губе, на щеках и на слизистой оболочке дна полости рта. Патоморфология. Микроскопически определяется гиперплазия эпителия по краям язвы, базальный слой и базальная мембрана хорошо выражены. В строме обнаруживают полиморфную инфильтрацию с наличием плазматических клеток, сосуды расширены. Неравномерная пролиферация эпителия со временем нарастает. Местами в пролиферирующем эпителии обнаруживаются роговые «жемчужины». Клиника. Язва имеет вид овального или круглого дефекта слизистой оболочки или красной каймы губ. Края инфильтрированы, дно язвы мягкое и покрыто фибриновым налетом или серовато-желтой корочкой. Иногда язва окружена гиперемированным ободком. Признаком малигнизации служит появление уплотнения у основания язвы, валикообразное возвышение ее краев и кровоточивость. Регионарные лимфатические узлы при выраженном воспалении могут быть увеличенными. Диагностика. С целью уточнения диагноза проводится цитологическое исследование мазков-отпечатков. Мы предпочитаем исследовать не мазки, а соскобы с поверхности язвы. Соскоб получаем с помощью шпателя или гладилки и сразу же наносим тонким слоем на предметное стекло и влажным (до высыхания) погружаем в фиксирующие жидкости, а затем окрашиваем. Наряду с этим, для исключения специфического характера язвы, всем больным в обязательном порядке проводят реакцию Вассермана и другие серологические реакции. Лечение. В тех случаях, когда установлена причина возникновения язвы, ее устраняют и наблюдают за больным в течение 10-12 дней. В этот период рекомендуют назначить консервативное лечение. Если язва за указанное время не эпителизируется, ее иссекают в пределах здоровых тканей и исследуют гистологически. У больных, у которых причина язвы не установлена, после серологического и цитологического исследования прибегают к хирургическому лечению. Ограниченный предраковый гиперкератоз красной каймы губ Это заболевание встречается как правило, на нижней губе у лиц молодого и среднего возраста, чаще у мужчин. В возникновении ограниченного предракового гиперкератоза красной каймы губ определенную роль играет инсоляция и хроническая травма. Патоморфология. Микроскопически определяется очаговая пролиферация эпидермиса вглубь тканей в виде тяжей. Пролиферация происходит за счет шиповатого слоя, где наблюдается дискомплексация клеток. Увеличивается количество митозов. На поверхности очага поражения возникает мощный гиперкератоз. В соединительной ткани отмечается полиморфноклеточная инфильтрация, причем клетки инфильтрата разрушают базальную мембрану. Клиника. Поражение располагается на красной кайме губ сбоку от центра и определяет собой резко ограниченный участок полигональной формы размером от 0,2 до 1-1,5 см в диаметре. Поверхность покрыта тонкими чешуйками серовато-коричневого цвета, плотно сидящими на основании. В большинстве случаев очаг не возвышается над уровнем красной каймы губ. Иногда он кажется даже несколько запавшим, окруженным белесоватым валиком. На ощупь участок гиперкератоза у основания мягкий, безболезненный, поверхностный слой плотный за счет плотно сидящих чешуек. У некоторых больных гиперкератоз красной каймы может протекать на фоне других заболеваний — гландулярный хейлит и др. В случае озлокачветвления возникает уплотнение у основания очага, подвижность его ограничивается, усиливается ороговение, могут появляться эрозии на поверхности. Дифференцироватьследует с лейкоплакией и красным плоским лишаем. От лейкоплакии отличается наличием гиперкератотических чешуек и размерами поражения. Для красного плоского лишая характерна воспалительная окраска по периферии поражения, а гиперкератоз при красном плоском лишае проявляется серовато-белым узором, переходящим на зону Клейна. Лечениехирургическое. Иссечение очага поражения в пределах здоровых тканей с последующим гистологическим исследованием, что и определяет дальнейшую тактику врача. |
