фурункулы. Фурункулы. А. И. Рукавишникова (1981), в период с 1970 по 1980 г
 Скачать 187.23 Kb. Скачать 187.23 Kb.
|
|
Фурункулы и карбункулы - это инфекционные болез ни подкожной клетчатки, характеризующиеся острым гнойно-некротическим воспалением волосяного фолликула и сальных желез с включением в процесс окружающей кожи и подкожной клетчатки. В отличие от фурункулов при карбункулах в гнойный процесс вовлекаются несколько волосяных фолликулов одновременно или последовательно. Клиническое течение фурункулов и карбункулов лица может осложниться тромбофлебитом лицевых вен и тром бозом кавернозного синуса, что в свою очередь нередко приводит к летальному исходу. Литературная информация по данному вопросу достаточно красноречива. Так, до применения антибиотиков летальность при фурункулах достигала 45-65 % (Шаргородский А. Г., 1985). По данным А. И. Рукавишникова (1981), в период с 1970 по 1980 г. клиническое течение фурункулов и карбункулов лица ос ложнилось гнойно-септическим тромбофлебитом у 46 боль ных, при этом летальный исход констатирован у 9 человек. На опасность фурункулов и карбункулов лица («огне вика лица») указывал еще И. Ф. Буш в 1814 г. Н. И. Пиро гов карбункул лица, осложненный тромбофлебитом, назы вал «злокачественным», и этот термин с тех пор встречает ся в литературе. «Злокачественное» течение фурункулов связывают в основном с попыткой их выдавливания, а также длительным и неадекватным лечением таких больных в поликлиниках. В ряде работ отражены особенности клинического течения фурункулов и карбункулов лица, однако вопро сы их лечения с учетом стадии воспалительного процесса освещены противоречиво, мало уделено внимания про филактике их осложнений. Следует отметить, что в учеб никах этой патологии посвящены лишь отдельные страницы. В предлагаемых методических рекомендациях мы по старались вьювить не только существующие противоречия в диагностике и тактике лечения больных с фурункулами и карбункулами лица. По нашему убеждению, наиболее важ ной и принципиальной задачей сегодня является выявле ние основных звеньев патогенеза и на этой основе предло жение практическому здравоохранению наиболее рацио нальных методов лечения рассматриваемой патологии и профилактики осложнений. Этиология и патогенез Оба вида воспаления вызываются патогенными ста филококками, чаще золотистыми стафилококками, иногда наблюдается их сочетание со стрептококками, кишечной палочкой и др. Патогенная микрофлора постоянно при сутствует на коже лица, в протоках сальных и потовых желез, однако фурункулы или карбункулы развиваются не всегда, так как необходимы определенные условия, спо собствующие их возникновению. Эти условия можно раз делить на местные и общие. К местным относятся такие, как несоблюдение гигие ны, микротравмы кожи лица (случайные или в результате выдавливания пустул, фолликулов и других гнойников). К общим предрасполагающим условиям относится ос лабление защитных сил организма в результате перенесен ных или сопутствующих инфекционных и неинфекцион ных заболеваний (таких, как сахарный диабет, грипп Несмотря на кажущуюся стереотипность течения, моделирование воспаления в организме является процес сом индивидуализированным, зависящим от многих фак торов. Ответная реакция макроорганизма на внедрение возбудителя является не только приспособительным ак том, но и биологически активным процессом, обладающим обратной связью, т.е. способной менять его физиологиче ский фон. Из этого следует, что закономерность смены фаз воспаления, их острота и продолжительность, а также компенсаторные возможности организма чрезвычайно разнообразны и нередко противоречивы. Для целенаправленного воздействия на все звенья в цепи патогенеза воспаления необходимо максимально учитывать физиологические особенности данной области. Для фурункулов и карбункулов лица одним из веду щих факторов, определяющих характер воспалительной реакции организма, является степень сенсибилизации и уровень неспецифической реактивности организма. Этим можно объяснить тот факт, что воспаление, хотя и являет ся защитной реакцией, при определенных условиях может переходить в свою крайность, а затем и в противополож ность. При фурункулах и карбункулах с локализацией на лице воспалительная реакция формируется по гиперерги- ческому типу и по сравнению с другими локализациями протекает чрезвычайно быстрыми темпами, с бурной ме стной и общей реакцией. При нарастании воспалительного процесса на фоне выраженного напряжения регулирующих систем вследст вие сенсибилизации организма защитная реакция быстро достигает своего максимума и переходит в фазу деком пенсации, что клинически проявляется прогрессирующим перефокальным тромбозом сосудов и отеком. С точки зрения практической медицины имеет боль шое значение тот факт, что переходу воспаления в фазу декомпенсации способствуют факторы,усугубляющие степень сенсибилизации организма. Одним из таких факторов является травма в области воспалительного фокуса, квалифицируемая как параллер- ген. Чаще всего это бывают попытки выдавить стержень при фолликулите или необоснованное (раннее) хирургиче ское вскрытие фурункула или карбункула в стадии ин фильтрации. Из других параллергенов необходимо отметить про студный фактор, например недавно перенесенный грипп и другие заболевания, снижающие уровень неспецифиче ского иммунитета. Вероятность генерализации инфекции усугубляется тем, что у стафилококка, который в абсолютном большин стве случаев является возбудителем при фурункулах и карбункулах, в настоящее время потеряна чувствитель ность к большинству антибиотиков. Тромбофлебит лицевых вен чаще всего развивается как осложнение различных гнойничковых заболеваний лица, в частности фурункулов и карбункулов, реже от травм кожи. Как правило, развитию тромбофлебита на почве фурункула предшествует его травма, случайная или при попытке выдавливания пустулы. Наиболее опасны в смысле возможности развития тромбофлебита следующие участки лица: верхняя губа, перегородка и крылья носа, веки, реже - нижняя губа и подбородок. В экссудате при тромбофлебите обычно обнаружива ется патогенный стафилококк. Сочетание с другими мик роорганизмами встречается реже. В патогенезе тромбофлебита имеют значение сле дующие факторы: - микробная аллергия и аутоаллергия в результате распада инфицированных тканей; - развитие флебита с повреждением эндотелия лице вых вен, возникающего в фокусе воспаления; - выраженное внутрисосудистое свертывание крови с переходом в тромбоз на участках повреждения вены; - густая сеть лимфатических и венозных сосудов в области лица с многочисленными анастомозами, стаз лимфы в сосудах; - токсины стафилококка, весьма быстро действую щие на элементы крови и кроветворных органов с разви тием анемии, а также на клетки нервной системы и дру гих органов, что способствует снижению неспецифиче ской реактивности организма. Необходимо помнить о связи вен лица и полости носа с венами глазницы в основном через угловую вену и далее о связи верхней и нижней глазничных вен с пещеристым синусом и венами крыловидно-небной ямки. Ввиду отсут ствия клапанов в этих венах отток крови возможен в трех направлениях: в полость черепа, в крыловидно-небную ямку и в вены лица. В норме венозная кровь из глазницы оттекает в лицевую вену, при инфекции в области верх ней губы направление тока крови может меняться, т.е. проходить по угловой вене в сторону глазницы. Клиника Фурункулов и карбункулов Фурункулы могут возникнуть на любом участке лица, однако многими авторами и нами отмечено, что наиболее опасным местом их расположения с точки зрения разви тия различных осложнений является область выше рото вой щели - верхняя губа, нос, особенно область носовой перегородки, носогубная борозда, подглазничная область, веки, кожа наружного слухового прохода. В клиническом течении фурункула лица различают три стадии. Стадия инфильтрата с пустулой, которая длится 1-3 дня, сменяется стадией расплавления ин фильтрата с последующим самопроизвольным вскрытием и отторжением некротического стержня (длительность - 3-5 дней). Третья стадия характеризуется заживлением раны с формированием втянутого рубца. В начале образования фурункула ощущается легкий зуд, покалывание в какой-либо конкретной точке. Через 1-2 суток в толще кожи образуется воспалительный ин фильтрат, центральный участок которого возвышается над уровнем кожи в виде «конуса». Кожа над инфильтра том напряжена, гиперемирована, постепенно приобретает синюшный оттенок, при пальпации резко болезненна. На вершине инфильтрата при фурункуле появляется не большая гнойная пустула, или черная точка (некроз); при карбункуле формируется несколько таких пустул. Дальнейшем пустула может самопроизвольно вскрыться с образованием гнойно-некротической короч ки. Далее в течение 4-7 дней в глубине инфильтрата про исходит гнойное расплавление. Через образовавшееся от верстие может произойти самопроизвольный отток гной ного экссудата и отторжение некротического стержня на ружу, в результате чего наступает выздоровление. К сожалению, такое течение заболевания наблюдается далеко не всегда. Нередко, если не оказана своевременно адекватная медицинская помощь, воспалительный процесс прогрессирует, что чревато развитием осложнений. При локализации фурункула в области носа и особен но порога носа, а также в наружном слуховом проходе отмечается резкая боль. Это объясняется почти полным от сутствием здесь подкожной клетчатки и близостью нерв ных окончаний. При локализации фурункула или карбункула в облас ти губ, лба, где слой подкожной клетчатки хорошо выражен, всегда отмечается значительный отек тканей. При фурункуле и карбункуле лица всегда имеются признаки интоксикации организма: повышенная температура тела, общая слабость, головная боль. При карбункуле интоксикация более выражена. На блюдаются высокая температура, ознобы, потеря аппети та, головная боль, лейкоцитоз со сдвигом влево, высокая СОЭ, повышенное содержание уфракции белка в сыво ротке крови и др. Инфильтрат при карбункуле достигает больших размеров и склонен к распространению и к «зло качественному» течению. Классификация I. Неосложненные формы фурункулов и карбункулов. 1. Начальная стадия фолликулита: а) Остиофолликулит б) Глубокий фолликулит. 2. Воспалительная инфильтрация. 3. Образование и отторжение гнойно- некротического стержня. 4. Рассасывание воспалительного инфильтрата. II. Рецидивирующие фурункулы. III. Осложненные формы клинического течения фурункулов и карбункулов: А. Местные осложнения: 1. воспаление красной каймы, слизистой оболочки и кожи губ - хейлиты (катаральный, гландулярный, гнойный); 2. воспаление вен (флебит, тромбофлебит); +3. в регионарных лимфатических узлах и лимфатических сосудах (глубокий лимфангоит, серозный и гнойный лимфаденит, периаденит, аденофлегмона); 4. воспаление окружающих мягких тканей (воспалительный инфильтрат, абсцесс и флегмона); 5. со стороны костной ткани (остеомиелит); 6. рожистое воспаление. Б. Общие осложнения: 1. синустромбоз; 2. менингит; 3. сепсис (разные его формы). Не 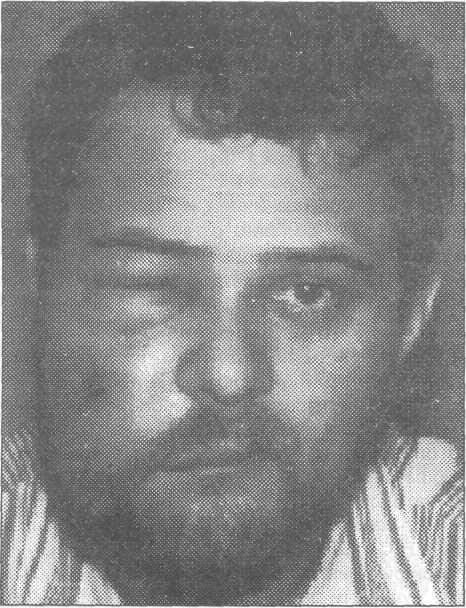 осложненными считаем только те формы, которые локализуются в пределах кожи и подкожной клетчатки. осложненными считаем только те формы, которые локализуются в пределах кожи и подкожной клетчатки.Остиофолликулит - фолликулит (пустула, пронизанная в центре волосом), ограничивающийся воспалением поверхностной расширенной части (воронки) волосяного фолликула. Глубокий фолликулит - плотная, болезненная, коническая или полушаровидная капсула с пустулой на вершине, окруженная островоспалительным красным венчиком. Остиофолликулит и острый глубокий фолликулит следует отнести к начальной стадии развития неосложненных форм фурункулов и карбункулов. Этот период длится от 1 до 3 дней, а затем появляется воспалительная инфильтрация в форме болезненного и ограниченного узла, который быстро увеличивается и возвышается над здоровой окружающей кожей в виде конуса. К 4-5 дню заболевания происходит образование и отторжение гнойно- некротического стержня. Период рассасывания воспалительного инфильтрата составляет 3-4 дня с образованием втянутого рубца. То есть, цикл развития фурункулов продолжается 8-10 дней, а карбункулов - 15-18 дней, т.е. почти в два раза дольше (рис. 10.1.1-10.1.4). 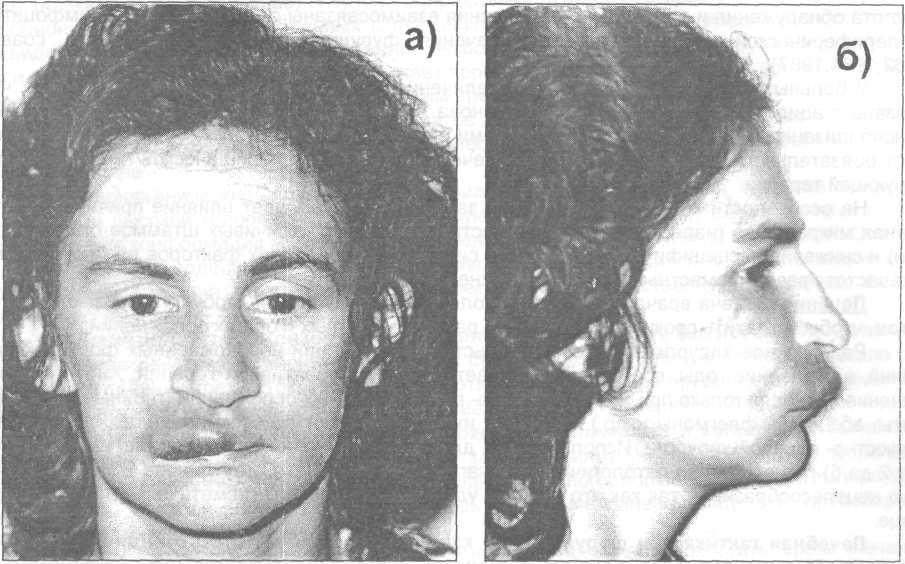 Рис. 10.1.5. Карбункул верхней губы справа, осложненный гландулярным хейлитом: а) вид спереди; 6) вид сбоку. Ре 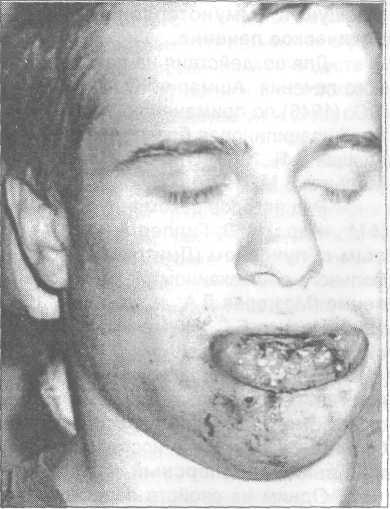 цидивы фурункулов у части больных наблюдается при наличии повышенной микробной сенсибилизации организма к гемолитическому стафилококку, что требует ее устранения путем проведения специфической гипосенсибилизирующей терапии стафилококковым антифагином (Лихицкий A.M., 1995). По нашим данным, неосложненные формы фурункулов при госпитализации выявлены у 51,2% больных, а осложненные -у 48,8%. Неосложненные формы фурункулов в начальной стадии заболевания было 8,2%, в период развития воспалительного инфильтрата -17,9%, на стадии образования и отторжения гнойно-некротического стержня - 20,3%, при рассасывании воспалительного инфильтрата - 4,8%. Из 48,8% больных с осложненными формами фурункулов 96% больных имели местные осложнения, а.4% - общие. Неосложненные формы карбункулов встречались в 30,3% случаях (воспалительная инфильтрация - 12,1%, на стадии образования и отторжения гнойно-некротического стержня -15,2%, в период рассасывания воспалительного инфильтрата - 3,0%). Осложненные формы карбункулов зарегистрированы в 69,7% (местные осложнения - 91,3%, общие - 8,7%). Летальные исходы от развития осложнений при фурункулах и карбункулах составили - 0,3% (Тимофеев А.А., Лихицкий A.M., 1995). цидивы фурункулов у части больных наблюдается при наличии повышенной микробной сенсибилизации организма к гемолитическому стафилококку, что требует ее устранения путем проведения специфической гипосенсибилизирующей терапии стафилококковым антифагином (Лихицкий A.M., 1995). По нашим данным, неосложненные формы фурункулов при госпитализации выявлены у 51,2% больных, а осложненные -у 48,8%. Неосложненные формы фурункулов в начальной стадии заболевания было 8,2%, в период развития воспалительного инфильтрата -17,9%, на стадии образования и отторжения гнойно-некротического стержня - 20,3%, при рассасывании воспалительного инфильтрата - 4,8%. Из 48,8% больных с осложненными формами фурункулов 96% больных имели местные осложнения, а.4% - общие. Неосложненные формы карбункулов встречались в 30,3% случаях (воспалительная инфильтрация - 12,1%, на стадии образования и отторжения гнойно-некротического стержня -15,2%, в период рассасывания воспалительного инфильтрата - 3,0%). Осложненные формы карбункулов зарегистрированы в 69,7% (местные осложнения - 91,3%, общие - 8,7%). Летальные исходы от развития осложнений при фурункулах и карбункулах составили - 0,3% (Тимофеев А.А., Лихицкий A.M., 1995).Рис. 10.1.6. Карбункул нижней губы, осложненный глан-дулярным хейлитом. Предрасполагающим фактором, на фоне которого возникают флебиты и тромбофлебиты вен лица является хейлит. Это требует внимательного отношения к больным при их обследовании и лечении, особенно если фурункулы и карбункулы расположены на верхней губе и в области угла рта, подглазничной области (рис. 10.1.5-10.1.6). У больных с фурункулами и карбункулами обнаружены выраженные сдвиги белковых фракций, сыворотки крови при сохранении нормального содержания общего белка. При фурункулах отмечено снижение содержания Т- лимфоцитов и повышение В- лимфоцитов (Зайцева С.Ю.,1983). Имеется повышение уровня циркулирующих иммунных комплексов. Частота обнаружения и величины их повышения взаимосвязаны с количеством В-лимфоцитов в периферической крови и тяжестью течения фурунку-лов.. У больных фурункулами выявлено увеличение количества калия и натрия в крови, что связано с ацидозом. Доказано повышение микробной сенсибилизации у обследуемых с фурункулами и карбункулами, что требует обязательного включения в комплекс лечения больных неспецифической гипосенсибилизирующей терапии. На особенности клинического течения заболевания оказывает влияние причинная патогенная микрофлора (нарастание встречаемости антибиотикоустойчивых штаммов стафилококков) и снижение неспецифических защитных сил организма. От этих факторов во многом зависит частота развития местных и общих осложнений. Диагностика фурункулов и карбункулов Фурункул и карбункул легко определяются по внешнему виду и симптомам. Как правило, дополнительные обследования требуются лишь в следующих случаях: фурункул или карбункул не реагирует на лечение — он может быть вызван не стафилококком, а какой-то другой бактерией; появилось сразу несколько фурункулов или карбункулов; повторное появление фурункулов или карбункулов; иммунитет ослаблен определенным заболеванием, например, диабетом, или вы проходите курс химиотерапии. В этом случае врач возьмет содержимое гнойника на бактериологический анализ, а также мазки с кожи. Полученный материал будут исследовать в лаборатории под микроскопом, чтобы определить вид возбудителя инфекции. Вас также могут направить на анализ крови, чтобы выяснить, нет ли у вас невыявленного заболевания, такого как сахарный диабет, которое может повышать вероятность появления фурункулов или карбункулов. Клиника фурункулов и карбункулов Фурункулы могут возникнуть на любом участке лица, однако многими авторами и нами отмечено, что наиболее опасным местом их расположения с точки зрения разви тия различных осложнений является область выше рото вой щели - верхняя губа, нос, особенно область носовой перегородки, носогубная борозда, подглазничная область, веки, кожа наружного слухового прохода. В клиническом течении фурункула лица различают три стадии. Стадия инфильтрата с пустулой, которая длится 1-3 дня, сменяется стадией расплавления ин фильтрата с последующим самопроизвольным вскрытием и отторжением некротического стержня (длительность - 3-5 дней). Третья стадия характеризуется заживлением раны с формированием втянутого рубца. В начале образования фурункула ощущается легкий зуд, покалывание в какой-либо конкретной точке. Через 1-2 суток в толще кожи образуется воспалительный ин фильтрат, центральный участок которого возвышается над уровнем кожи в виде «конуса». Кожа над инфильтра том напряжена, гиперемирована, постепенно приобретает синюшный оттенок, при пальпации резко болезненна. На вершине инфильтрата при фурункуле появляется не большая гнойная пустула, или черная точка (некроз); при карбункуле формируется несколько таких пустул.дальнейшем пустула может самопроизвольно вскрыться с образованием гнойно-некротической короч ки. Далее в течение 4-7 дней в глубине инфильтрата про исходит гнойное расплавление. Через образовавшееся от верстие может произойти самопроизвольный отток гной ного экссудата и отторжение некротического стержня на ружу, в результате чего наступает выздоровление. К сожалению, такое течение заболевания наблюдается далеко не всегда. Нередко, если не оказана своевременно адекватная медицинская помощь, воспалительный процесс прогрессирует, что чревато развитием осложнений. При локализации фурункула в области носа и особен но порога носа, а также в наружном слуховом проходе от способствуют расширению и без того расширенных сосудов в очаге воспаления, что может привести к их атонии (пас сивной гиперемии) с последующим стазом и тромбозом. Указанные методы местного лечения могут приоста новить прогрессирование процесса и вызвать его обрат ное развитие. Задача местного лечения фурункула или карбункула в стадии расплавления инфильтрата - создать отток гнойному экссудату и некротическим массам с целью уменьшения интоксикации организма продуктами распа да и предотвращения распространения процесса в окру жающие ткани, а также метастазирования инфекции в различные внутренние органы. В этой стадии фурункул или карбункул может само произвольно вскрыться. Если это происходит в области одиночного фурункула с ограниченным инфильтратом, следует осторожно пинцетом удалить некротический стержень, а в рану ввести резиновый выпускник. Во всех других случаях при расплавлении инфильтра та, т.е. абсцедировании, производят разрез и осторожно эвакуируют гнойно-некротические ткани. Необходимо помнить, что при разрезе нельзя затрагивать здоро вые окружающие ткани, так как при этом появляется опасность возникновения генерализации инфекции. После вскрытия патологического очага (самопроиз вольного или посредством разреза) местное лечение фу рункула или карбункула проводится в соответствии с принципами лечения гнойной раны, т.е. с учетом фаз гид ратации и дегидратации. Проблема инфекции в стоматологии приобрела боль шую актуальность в связи со значительным числом после операционных осложнений и тяжелым течением гнойных осложнений, основными причинами которых являются быстрый рост антибиотикоустойчивых штаммов микроор ганизмов, снижение общей и местной иммунологической реактивности организма. Не вызывает сомнения необходимость использования новых эффективных средств, по своему воздействию на микроорганизмы близких к окислительной (бактерицид ной) функции полиморфноядерных нейтрофильных лей коцитов. Известно, что эта функция обеспечивается рабо той системы миелопероксидазы и одного из окисляемых кофакторов (Cl, Br, I). Антимикробная активность данной системы во многом связана с ее способностью генериро вать некоторые активные производные галоидов: гипо хлориты, гипобромиты и гипоиодиты, которые являются сильными окислителями. В последние годы большое внимание уделяется изу чению действия активированных растворов при раневых инфекциях. В предварительных опытах in vitro с культу рами анаэробных и аэробных микроорганизмов, выделен ных из ран больных, при проверке бактерицидного эф фекта нейтрального и кислого анолитов выяснилось, что анолиты с концентрацией активного хлора от 60 до 120 мг/л наиболее эффективны в отношении клинических штаммов микроорганизмов, представленных золотистым и эпидермальным стафилококками, синегнойной палоч кой, кишечной и спорообразующими палочками, бакте роидами, пептококками, пептострептококками и эубакте- риями. Таким образом, раствор гипохлорита натрия явля ется антисептиком широчайшего действия. Исключитель но эффективен в отношении большинства наиболее рас пространенных патогенных микроорганизмов и грибков. Высокая эффективность по отношению к инфектам, отсутствие местнораздражающего фактора и аллергиче ских осложнений делают раствор гипохлорита натрия при емлемым антисептиком в гнойно-септичекой хирургии. При местном применении при гнойных ранах препа рат позволяет купировать альтеративную и экссудатив ную фазы воспаления, нормализовать микроциркуляцию, способствует раневому некролизу, созреванию грануляци онной ткани и развитию краевой эпителизации. Применение натрия гипохлорита (НГХ) обусловлива ется следующими свойствами: - наличием бактерицидного, антипротозойного, ви- рицидного и фунгицидного эффектов; - тем фактом, что он дешевле прочих антисептиче ских средств; - легкостью приготовления; - возможностью использования пациентом в амбула торных условиях. Выбор концентрации раствора натрия гипохлорита определяется состоянием раны и наличием или отсутстви ем явлений общей интоксикации. При необширном гнойном очаге без выраженных кли нических и лабораторных симптомов интоксикации, как правило, используют концентрации 0,06 % и 0,09 %, отда вая предпочтение концентрации 0,09 % при рыхлом там понировании раны и 0,06 % - при постоянном орошении. При обширном гнойном очаге с явлением общей ин токсикации целесообразно сочетанное местное применение 0,06 % раствора НГХ с внутривенным введением 0,03 % раствора в объеме 1/10 ОЦК. Исследованиями ряда авторов отмечено, что при применении раствора натрия гипохлорита быстро стиха ют воспалительные явления, уменьшается количество гнойного отделяемого, раны очищаются от остатков нек ротических тканей и происходит их заживление. Гипохлорит натрия может быть применен для лечения инфекционных поражений кожи в качестве действующе го начала при наложении повязок, компрессов, тампонов, ТУРУНД- Используются концентрации от 0,06 % до 0,09 %. При появлении грануляционной ткани концентрацию не обходимо снижать по мере заживления. По данным неко торых авторов, наиболее оптимальная концентрация при появлении свежих грануляций - 0,03 %. Продолжитель ность лечения определяется тяжестью состояния в каждом конкретном случае индивидуально. В фазе гидратации производят промывание раны 3 % раствором перекиси водорода, антибиотиками, хи- мотрипсином или трипсином. При выраженных явлениях экссудации целесообразно в рану вводить антибиотики и ферменты в порошке или в растворе на марлевой турунде. Снаружи на рану накладывают повязку с 0,06 % раство ром гипохлорита натрия. Рекомендуется также увлажнять повязку по мере высыхания. Вокруг раны кожа каждый раз обрабатывается спиртом. В фазе дегидратации в рану вводят турунду, пропи танную мазью с антибиотиками, и продолжают введение гепарина методом электрофореза в область очага, трипси на, физиолечение (УВЧ, УФО). Общее лечение следует начать немедленно. В основ ном это внутривенные и внутримышечные введения ле карственных средств, направленные на предупреждение генерализации инфекции, дезинтоксикацию организма, нормализацию гомеостаза. Для этого необходимо: - сделать посев экссудата из очага на вид микрофло ры и чувствительность ее к антибиотикам: - определить иммунологический статус больного по показателям: содержание стафилококкового антитоксина в крови, состояние фагоцитоза крови по отношению к штамму патогенного стафилококка, содержание а- и у- фракций белков сыворотки крови и др.; - определить состояние гемостаза по данным элек- трокоагулографа и некоторым пробирочным методам. После этого необходимо начать лечение. Несмотря на использование современных методов ме стного лечения гнойных ран, применение высокоэффек тивных антибактериальных препаратов, разработку но вых методов и средств борьбы с гнойной инфекцией, чис ло больных с воспалительными заболеваниями челюстно- лицевой области (ЧАО) имеет тенденцию к увеличению. Изменение клиники воспалительных заболеваний ЧАО значительно затрудняет правильное и своевременное распознавание болезни и предопределяет неадекватное лечение. Это обусловлено появлением стертых нетипичных форм болезни, характеризующихся длительным вялым те чением, извращенной и потому трудно прогнозируемой реакцией функциональных систем организма на традици онные методы лечения. Подавляющее большинство современных исследова телей считают, что одной из главных причин тяжелых на рушений гомеостаза, сопровождающих гнойно-воспали- тельные процессы челюстно-лицевой области, выступает эндогенная интоксикация (ЭИ). Именно она является важ ным фактором, влияющим на клиническую картину забо левания и его прогноз. Существенная роль, которую игра ет ЭИ в патогенезе гнойно-воспалительных заболеваний ЧАО и их осложнений, обусловлена способностью токсиче ских продуктов метаболизма отягощать течение основного заболевания и приводить к генерализации или хрониза- ции основного процесса. Гнойно-воспалительные заболевания ЧАО практиче ски всегда сопровождаются выраженными в той или иной степени явлениями ЭИ и нарушениями гомеостаза. При этом, как отмечают большинство исследователей, совре менная комплексная терапия пациентов с гнойно-воспа лительными заболеваниями ЧАО должна проводиться с учетом выраженности ЭИ. Поэтому существует необходи мость дальнейшего совершенствования известных и раз работки новых методов лечения больных с данной патоло гией. Однако в большинстве работ, посвященных лечению пациентов с фурункулами и карбункулами ЧАО, основное внимание уделяется разработке методов местного воздей ствия на гнойную рану без достаточно полной оценки со стояния больного и проведения соответствующей коррек ции гомеостаза. Вместе с тем нарастание ЭИ по мере раз вития болезни требует включения в комплексное лечение фурункулов лица адекватных методов детоксикации, на правленных на выведение патологических веществ. Не вызывает сомнений тот факт, что первоочеред ным мероприятием в лечении эндотоксикоза должно быть радикальное хирургическое вмешательство, включающее адекватную санацию первичного патологического очага и эффективное его дренирование. В то же время устране ние только этиологического фактора не решает проблему лечения, поскольку аутокаталитические процессы, вклю чающие все большее число порочных кругов, способству ют прогрессированию ЭИ даже при полностью устранен ном первичном очаге, усугубляя течение послеоперацион ного периода. Анализ данных литературы показывает, что активная дезинтоксикация организма больных с фурункулами лица ранее осуществлялась чаще всего в виде инфузионной те рапии, одним из компонентов которой являлась гемоди- люция. Для больных с осложненным течением фурункулов, а особенно карбункулов лица банальная инфузионная тера пия малоэффективна, так как функциональная актив ность систем физиологической детоксикации у них сни жена. В этих условиях, когда традиционные методы лече ния, проводимые на фоне развившегося синдрома эндо генной интоксикации, часто не в состоянии ни нормали зовать гомеостаз, ни вывести из организма патологиче ские продукты, особое значении приобретают методы ак тивной искусственной детоксикации или эфферентной терапии (ЭТ), направленные на соответствующую коррек цию гомеостаза систем организма. Все большее распространение получают методики, основанные на физиологических принципах моделирова ния естественных детоксикационных механизмов. В жи вом организме они представлены тремя главными систе мами: монооксигеназной системой печени, иммунной сис темой и органами экскреции. Одним из наиболее филогенетически древних меха низмов детоксикации является микросомальное окисление чужеродных веществ в печени с помощью NADPH- оксидазы. В результате работы главным образом фер ментной системы цитохрома печени основное количество токсичных гидрофобных веществ эндогенной и экзоген ной природы превращается в нетоксичные водораствори мые продукты, которые выводятся из организма через почки. Непрямое электрохимическое окисление крови (НЭХОК) - способ детоксикации организма, сущность ко торого заключается во введении в организм человека рас твора сильного окислителя - натрия гипохлорита, полу чаемого электрохимическим способом из изотонического раствора цатрия хлорида. Препарат моделирует окисли тельную (детоксицирующую) функцию цитохрома Р-450 печени и окислительную (фагоцитарную) функцию ней- трофильных лейкоцитов. Механизм воздействия НЭХОК основан на биотрансформации эндотоксинов с последую щей элиминацией их экскреторными органами. Эффект «родного вещества» позволяет объяснить высокую эффек тивность применения НГХ и хорошую переносимость его организмом. Введенный в сосудистое русло раствор гипохлорита натрия диссоциирует с образованием гипохлорит-аниона (СЮ ), который, являясь сильным окислителем и бакте рицидным агентом, реагирует с огромным количеством токсичных и балластных веществ. Таким образом, деток сицирующее действие раствора натрия гипохлорита реа лизуется в реакции гидролиза эндотоксинов, а также в нейтрализации экзо- и эндотоксинов патогенных мик роорганизмов. Натрия гипохлорит, представляя собой соединение с небольшой молекулярной массой, свободно проникает через мембраны клеток и окисляет токсины, содержащие ся не только в плазме крови, но и в клетках. В то же время установлено, что проведение НЭХОК сопровождается сглаживанием дисбаланса в системе ПОЛ - АОС. А у боль ных с исходно низким уровнем антиоксидантной актив ности крови наблюдается ее повышение, что подчеркива ет физиологичность проводимого лечебного воздействия. Исследования Э. А. Петросяна (1991) показали выра женное антимикробное действие натрия гипохлорита в отношении грамотрицательных и грамположительных микроорганизмов. Особый интерес представляет способность натрия ги похлорита окислять липиды в составе липопротеидов по свободнорадикальному механизму. Липотропное действие его в свою очередь обусловливает снижение резистентно сти микрофлоры к антибиотикам. Работами группы авторов показано гипосенсибилизи рующее и иммуномодулирующее действие натрия гипо хлорита на функции иммунокомпетентных клеток. Обладая фибринолитическим действием, препарат значительно улучшает микроциркуляцию и реологию кро ви, проявляя себя как антикоагулянт прямого действия, тромбоцитарный дезагрегант. По клиническому эффекту НЭХОК не только не усту пает большинству методов эфферентной терапии, но и имеет перед ними ряд преимуществ, что позволяет реко мендовать инфузии НГХ в качестве альтернативного ме тода детоксикации. В настоящее время лекарственный раствор натрия гипохлорита - мощное средство разнонаправленного дей ствия окислительной природы, донор активного кислоро да, широко и успешно применяется при лечении эндогенной интоксикации,особенно у больных с гнойно септическими заболеваниями. В клинике хирургической стоматологии и челюстно- лицевой хирургии натрия гипохлорит успешно применя ется для проведения электрохимической детоксикации у больных разлитыми одонтогенными флегмонами, а также для местного лечения остеомиелитов, абсцессов, флегмон и инфицированных ран лица и шеи. По результатам проведенных нами исследований, включение в комплексную терапию «злокачественно» про текающих, а также осложненных форм фурункулов и кар бункулов лица непрямого электрохимического окисления крови способствовало более быстрому улучшению общего состояния больных и купированию местного воспалитель ного процесса. Изменение общего самочувствия у всех больных на блюдалось уже после первых сеансов НЭХОК и характери зовалось повышением общего тонуса организма, нормали зацией аппетита, улучшением сна, значительным умень шением болей в области операционной раны. Восстанов ление большинства изучавшихся клинических параметров происходило в существенно более ранние сроки. Отрицательной динамики в самочувствии больных или развития серьезных осложнений, приводящих к ухудшению общего состояния, при использовании в ком плексном лечении фурункулов и карбункулов лица НЭХОК отмечено не было.Клиническая картина заживления гнойной раны также свидетельствовала об эффективности применения НЭХОК. Так, при характеристике клинических и репара- тивных процессов у больных с фурункулами лица было отмечено, что предлагаемое лечение приводит к раннему уменьшению гноетечения и очищению раны, появлению грануляций и полному очищению ран. Включение в комплексную терапию больных с фу рункулами лица НЭХОК позволило в более короткие сро ки нормализовать основные показатели гемограммы (ко личество лейкоцитов, нейтрофильных лейкоцитов и лим фоцитов). Анализ представленных результатов исследования по зволяет сделать вывод о целесообразности включения в комплексную терапию больных с фурункулами и карбун кулами лица непрямого электрохимического окисления крови, обладающего специфическим детоксицирующим действием и оказывающего воздействие на организм в целом на протяжении определенного времени после окон чания лечения через промежуточные продукты окисления. Предложенный метод лечения позволил провести кор рекцию уровня эндогенной интоксикации, процессов за живления ран, сократить сроки пребывания больных в ста ционаре и существенно снизить экономические затраты. Приводим примерную схему лечения: - до получения результатов исследования микрофло ры на чувствительность к антибиотикам следует назна чать препараты широкого спектра действия, особенно при тяжелом общем состоянии больного, угрозе возникновения тромбофлебита, септикопиемии и т.д. (цепорин и др.); нужно назначать не менее двух антибиотиков из различ ных фармакодинамических групп; - антисептический раствор (0,03 % раствор NaClQ) ежедневно внутривенно по 400 мл; - химотрипсин или трипсин внутримышечно по 5 мг 2 раза в день; - переливание консервированной крови при выра женной интоксикации и анемии на фоне введения гепа рина; - гепарин под контролем показателей гемостаза внут ривенно или внутримышечно в дозе от 2500 до 3000 ед. через каждые 4-6 ч для поддержания легкой гипокоагуле- мии (первое введение всегда желательно проводить внут ривенно); - введение витаминов С-В1-В 2 в инъекциях; витамин С вводят по 2,0 мл каждый день внутримышечно; - при угрозе сепсиса, тромбофлебита как можно раньше следует начать введение готовых антител против стафилококка - гипериммунной противостафилококковой плазмы из расчета 4-6 мл/кг веса через 1-2 дня внутри венно или противостафилококкового анатоксина. |
