боли в спине. Алгоритм Синдром боли в спине
 Скачать 1.03 Mb. Скачать 1.03 Mb.
|
|
Показания к консультации специалистов. Консультация невропатолога показана при появлении постоянного или прогрессирующего функционального дефицита, после четырех недель наблюдения и терапии для определения дальнейшей диагностической и лечебной тактики. Консультация онколога показана при подозрении на первичную или метастатическую опухоль позвоночника. Консультация хирурга необходима в неотложном порядке при подозрении на расслаивающую аневризму аорты, острую почечную колику и острые заболевания органов брюшной полости. Консультация ревматолога рекомендуется при воспалительном характере боли в спине для исключения серонегативного спондилоартрита. Консультация травматолога показана при подозрении на перелом или инфекционное поражение позвоночника. Показания к госпитализации больного. Пациенты с острой неспецифической болью в спине не нуждаются в стационарном лечении. Необходимость в госпитализации возникает при подозрении на специфический генез боли в спине и определяется соответствующим специалистом. Краткая характеристика основных методик лечения хронической БНС: 1. Отношение к массажу при хронической боли в спине в различных клинических рекомендациях является неоднозначным. В частности, европейские клинические рекомендации по диагностике и лечению БНС от 2006 года не рекомендуют использовать массаж при хронической боли в спине. 2. Пациентам с хронической болью в спине не рекомендуется назначение постельного режима и тракционной терапии. 3. Также не рекомендуется ношение бандажей и корсетов. 4. В ряде современных клинических рекомендаций физиотерапевтические воздействия (лазеротерапия, диатермия, лечение ультразвуком, термотерапия, чрескожная электрическая стимуляция) не рекомендуются в качестве методов лечения хронической боли в спине (уровень доказательности C). Оценка их истинной эффективности крайне затруднена, так как качественные рандомизированные клинические исследования по изучению их эффективности отсутствуют. 5. Изменение представлений пациента о его боли (снижение уровня катастрофизации) является эффективным методом лечения различных хронических болевых синдромов и применяется в рамках когнитивно-поведенческой психотерапии. 6. Нестероидные противовоспалительные препараты показаны короткими курсами при обострении хронической БС. Имеются многочисленные качественные доказательства, что неселективные и селективные ингибиторы ЦОГ-2 достоверно снижают интенсивность хронической боли в спине. 7. Убедительных доказательств преимуществ анальгетической активности одного нестероидного противовоспалительного средства перед другим в настоящее время нет. 8. При выраженной боли и отсутствии эффекта от нестероидных противоспалительных средств, возможно использование следующих препаратов: трамадол, трансдермальные терапевтические системы, содержащие фентанил. 9. Миорелаксанты (тизанидин, толперизон, баклофен) показаны при диагностированном мышечном (мышечно-тонический или миофасциальный синдромы) генезе хронической БС. 10. При отсутствии эффекта от миорелаксантов, выраженных нейропсихологических расстройствах с преобладанием тревоги и нарушений сна показаны короткие курсы бензодиазепинов (диазепам). 11. Имеются доказательства, что норадренергические и норадренергически-серотонинергические антидепрессанты эффективно снижают интенсивность боли у пациентов с хронической болью в спине и их эффективность выше, чем у ингибиторов обратного захвата серотонина. 12. Анальгетический эффект антидепрессантов не зависит от наличия или отсутствия сопутствующей депрессии. 13. По данным зарубежных рекомендаций, убедительные доказательства эффективности антиконвульсантов для лечения хронической боли в спине отсутствуют. Даже если указывается на возможность использования антиконвульсантов, то подчеркивается их меньшая эффективность в сравнении с антидепрессантами. 14. В отечественной практике, для лечения хронических нейропатических болевых синдромов, используют следующие антиконвульсанты: прегабалин, габапентин, карбамазепин ретард (уровень доказательности D). Лекарственная терапия хронической БНС 1. Ненаркотические анальгетики и нестероидные противовоспалительные средства (короткие курсы при обострении болевого синдрома, таб. 7–10 дней или в/м 5–7 дней + гастропротекция: мизопростол, омепразол) (уровень доказательности B): Диклофенак: таб. 25 мг, 50 мг, 100 мг (ретард), до 150 мг/сут; амп. 3 мл (75 мг), в/м; Кетопрофен: таб. 100 мг, до 150 мг/сут; амп. 2 мл (100 мг), в/м; Мелоксикам: таб. 7,5 мг, 15 мг, до 15 мг/сут; амп. 1,5 мл (15 мг), в/м; Парацетамол: таб. 200 мг, 500 мг, до 3000 мг/сут. 2. Наркотические анальгетики (кратковременные курсы при неэффективности нестероидных противовоспалительных средств, при выраженном болевом синдроме и БНС, обусловленной серьезной патологией) (уровень доказательности С): Трамадол: капс. 50 мг, до 100 мг/сут; амп. 1 мл (50 мг), 2 мл (100 мг) 3. Миорелаксанты (курс от 2 до 6 недель, в зависимости от выраженности мышечно-тонического или миофасциального синдрома) (уровень доказательности D): Тизанидин: таб. 2 мг, 4 мг, 6 мг, до 12 мг/сут; Толперизон: таб. 50 мг, 150 мг, до 450 мг/сут; амп. 1 мл (100 мг) в/м; Баклофен: таб. 10 мг, 25 мг, до 30 мг/сут. 4. Местные анестетики (для лечебных блокад) (уровень доказательности D): Прокаин: амп. 1 мл (5 мг); амп. 1% 1мл; амп. 2% 2 мл; р-р 0,5% 200,0, до 250 мг/сут; Лидокаин: амп. 1% 10 мл; амп. 2% 2 мл; 2% 10 мл, до 250 мг/сут. 5. Кортикостероидные средства (для лечебных блокад и инъекций при выраженном болевом синдроме во время обострения хронической БНС и неэффективности нестероидных противовоспалительных препаратов) (уровень доказательности D): Дексаметазон: амп. 1 мл (4 мг), до 4 мг/сут в/м, или до 12 мг/сут в/в капельно; Бетаметазон: амп. 1 мл (7 мг), до 7 мг/сут в/м. 6. Антидепрессанты и средства нормотимического действия (курс 1–3 месяца) (уровень доказательности B): Амитриптилин: таб. 10 мг, 25 мг, до 75 мг/сут; Венлафаксин: таб. 37,5 мг, 75 мг, до 75 мг/сут; Дулоксетин: капс. 30 мг, 60 мг, до 60 мг/сут; 7. Транквилизаторы (алпразолам при высоком уровне тревоги, курс 1–2 месяца; феназепам или диазепам при обострении боли и неэффективности миорелаксантов, для центрального действия, курс 1–2 недели) (уровень доказательности C): Алпразолам: таб. 250 мкг, 500 мкг, 1 мг, до 1 мг/сут; Феназепам: таб. 0,5 мг, 1 мг, до 2 мг/сут; Диазепам: таб. 5 мг, до 10 мг/сут. При неэффективности стандартных подходов в лечении хронической БНС, возможно использование следующих дополнительных методик, оказывающих воздействие на локальный источник боли (после консультации невролога / нейрохирурга) (уровень доказательности D): лечебные медикаментозные блокады (паравертебральные, корешковые, межпозвонковых суставов, крестцово-подвздошных суставов и др.); в лечении миофасциального болевого синдрома возможно использовать инъекции в активные триггерные зоны, особенно при резистентности боли к медикаментозной терапии и ЛФК; мультидисциплинарный подход к лечению пациентов с хронической БНС: медикаментозное лечение, образование пациента, выполнение ЛФК, психотерапевтические воздействия, проводящиеся на регулярной основе (несколько часов в неделю) с участием нескольких специалистов (психотерапевта, инструктора по ЛФК, терапевта и др.); радиочастотная деструкция нервов фасеточных суставов; минимально инвазивные внутридисковые электротермические воздействия; автоматизированная чрезкожная дискэктомия; чрескожная лазерная поясничная дискэктомия и нуклеопластика; эпидуральные инъекции кортикостероидов и анестетиков; эпидуральный адгезиолизис; интратекальное введение лекарственных средств; хроническая эпидуральная нейростимуляция задних столбов спинного мозга. 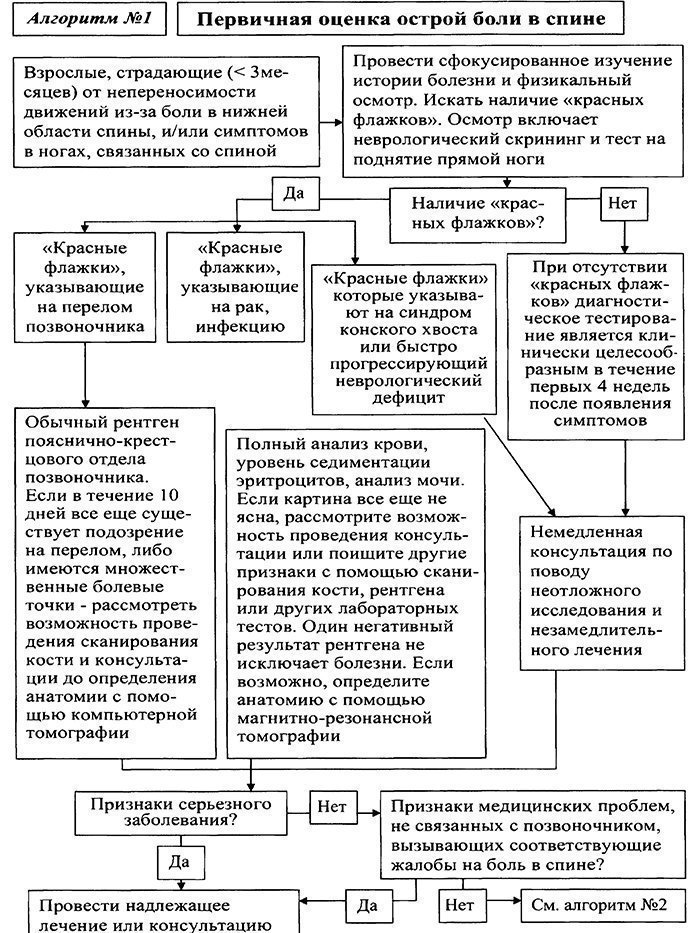 Алгоритм №2 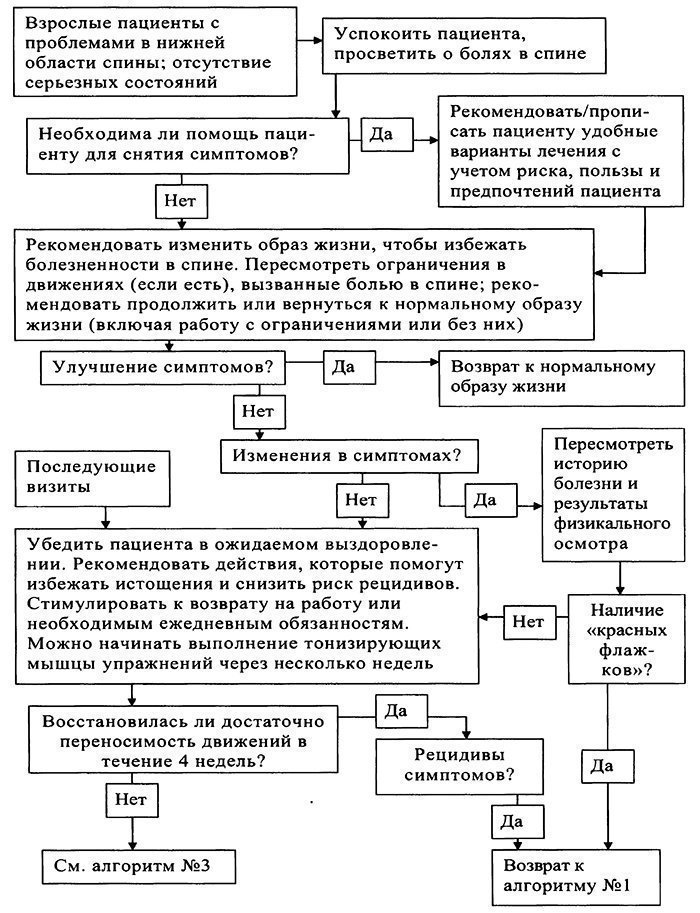 Алгоритм №3 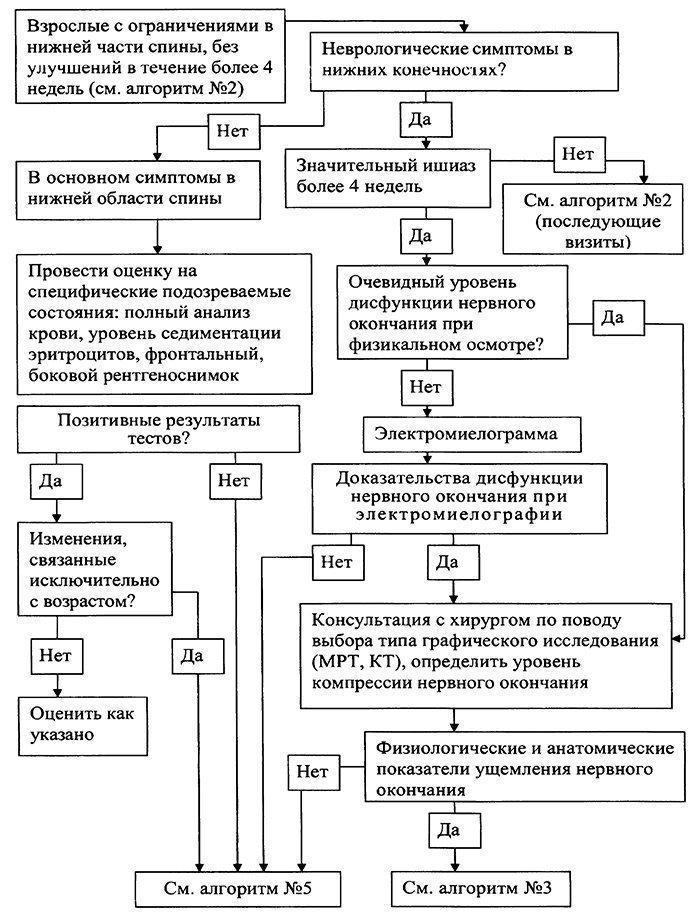 Алгоритм №4  Алгоритм №5 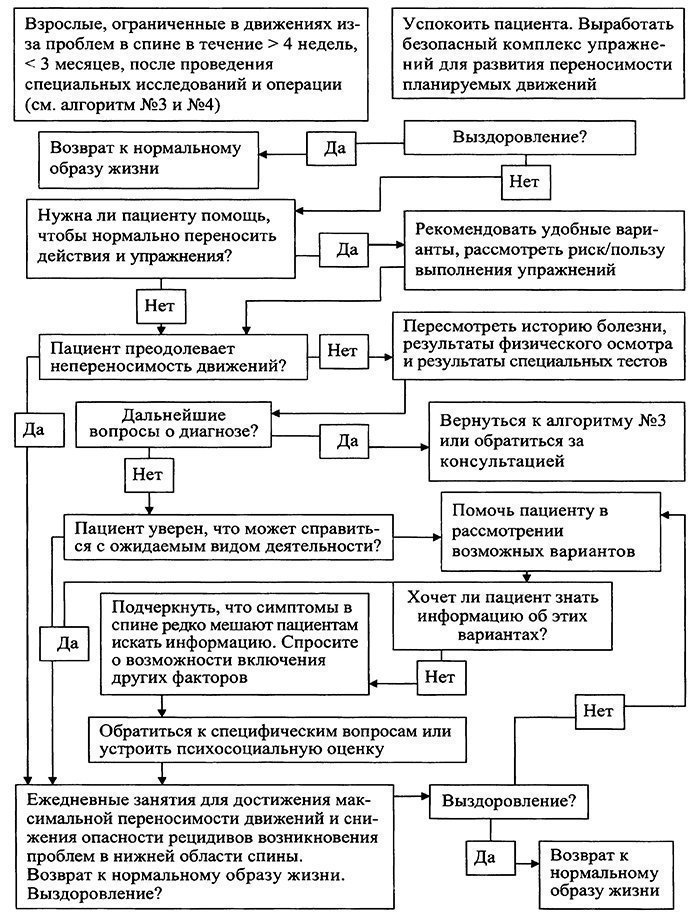 |
