Реферат. Лекция 7 для ЛД. Болезни органов кровообращения (атеросклероз, гипертоническая, болезнь)
 Скачать 112.43 Kb. Скачать 112.43 Kb.
|
|
Лекция №7 для ЛД Тема :»Болезни органов кровообращения (атеросклероз, гипертоническая, болезнь)” Вопросы: Определение атеросклероза. Причины, симптомы, методы обследования, принципы лечения, уход. Роль фельдшера в консультировании пациента по профилактике атеросклероза. Определение гипертонической болезни. Классификация, факторы риска Симптомы, методы обследования, принципы лечения. Роль фельдшера в профилактике гипертонической болезни. Консультирование пациента по вопросам диетотерапии Атеросклероз – это хроническое заболевание, при развитии которого на стенках сосудов появляются холестериновые отложения (бляшки). Со временем они увеличиваются, сужая просвет сосудов. Из-за этого ухудшается кровообращение, и питаемый ими орган недополучает кислород и питательные вещества. Также атеросклероз может вызвать инфаркт миокарда, инсульт головного мозга или острое нарушение кровоснабжения другого органа. Это происходит при перекрытии сосудов атеросклеротическими бляшками или тромбами. При атеросклерозе страдают крупные и средние артерии – сосуды, по которым кровь течет от сердца к другим органам, обеспечивая их кислородом. Чаще всего холестериновые бляшки откладываются на стенках аорты, коронарных сосудов, артерий ног и пр. В большинстве случаев атеросклероз развивается незаметно. Симптомы заболевания появляются при выраженном стенозе – уменьшении просвета артерий и развитии соответствующих осложнений. ФОРМЫ И СТАДИИ АТЕРОСКЛЕРОЗА Атеросклероз является системным заболеванием, то есть холестериновые бляшки могут откладываться во всех сосудах. При этом чаще всего определенные артерии страдают больше. В зависимости от этого выделяют атеросклероз: коронарных артерий; брахиоцефальных артерий (сонной и позвоночных); аорты; подвздошных артерий; артерий почек; артерий кишечника; артерий ног; мультифокальный – поражение нескольких групп сосудов. При сужении коронарных артерий может развиться стенокардия и ишемическая болезнь сердца, а также инфаркт миокарда. Поражение брахиоцефальных артерий может вызвать нарушение мозгового кровообращения и инсульт. При сужении и закупорке артерий, питающих кишечник или почки, появляется риск инфаркта соответствующего органа. Закупорка сосудов ног может привести к некрозу тканей. Изменения в сосудах, вызванные атеросклерозом, развиваются постепенно на протяжении нескольких лет. Поэтому некоторые специалисты выделяют аж 6 стадий заболевания. Первые 3 считаются обратимыми, так как в сосудах еще нет формировавшихся бляшек, но есть предрасполагающие факторы, видимые на УЗИ. На 4 стадии атеросклероза появляются бляшки, потом происходит разрастание соединительной ткани и развивается кальциноз (5 стадия), а на 6 стадии – появляются осложнения. ПРИЧИНЫ РАЗВИТИЯ АТЕРОСКЛЕРОЗА Многие пациенты считают, что атеросклероз развивается из-за высокого содержания холестерина в крови. Но это не совсем так. Он откладывается на стенках артерий, если они уже повреждены в результате биохимических или структурных изменений. Развитию атеросклероза способствуют: генетическая предрасположенность; гипертония (высокое артериальное давление); нарушение обмена веществ; повышенный уровень холестерина в крови (липопротеинов низкой плотности); сахарный диабет; повышенная свертываемость крови; ожирение; нерациональное питание (преобладание жирной пищи животного происхождения); курение; малоподвижный образ жизни; возраст старше 50 лет; частые стрессы и другие. Атеросклерозу подвержены в первую очередь мужчины старше 50 лет и женщины после 60. Так как заболевание почти не проявляется, при наличии факторов риска пациентам рекомендуют регулярно проходить профилактические обследования – наблюдаться у своего врача и раз в год делать УЗИ сосудов. СИМПТОМЫ АТЕРОСКЛЕРОЗА СОСУДОВ На ранней стадии атеросклероз развивается бессимптомно. Признаки заболевания появляются при сужении сосудов. При этом они могут отличаться в зависимости от вида пораженных артерий. В частности, при стенозе коронарных артерий могут появиться боли в груди и одышка как при активной нагрузке, так и в состоянии покоя. Поражение брахиоцефальных артерий может сопровождаться головокружением, головными болями, нарушением чувствительности кожи лица и спины, ухудшением зрения и другими симптомами. При закупорке сосудов ног может появиться боль при ходьбе в икроножных мышцах и периодическая хромота. Симптомами атеросклероза могут быть: 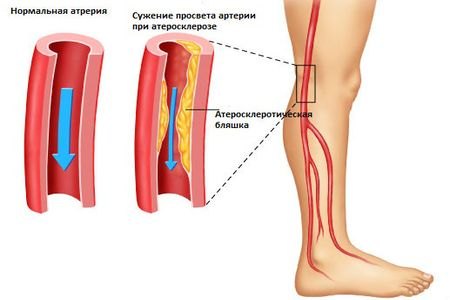 боль в сердце и за грудиной; боль в ногах во время ходьбы; боль в спине; головная боль; онемение в разных частях тела; головокружение; шум в ушах; ухудшение памяти; проблемы со зрением; одышка; повышенная утомляемость и другие. Перечисленные симптомы могут появляться не только при атеросклерозе, но и при других заболеваниях. Поэтому заметив у себя даже несколько схожих признаков не стоит самостоятельно определять диагноз. Это может сделать только врач после проведения анализов, УЗИ и других обследований. ДИАГНОСТИКА АТЕРОСКЛЕРОЗА При появлении симптомов атеросклероза или риске его развития нужно обратиться к терапевту или семейному врачу. Он внимательно изучит признаки заболевания, оценит общее состояние здоровья и назначит обследования для первичной диагностики. При подтверждении диагноза или необходимости дополнительной консультации врач перенаправит к кардиологу, неврологу или флебологу – именно он занимается лечением сосудистых заболеваний. Но так как атеросклероз часто вызывает осложнения в большинстве случаев нужен контроль со стороны нескольких специалистов. Для диагностики атеросклероза могут назначить: общий анализ крови; биохимию крови; липидограмму – измерение уровня холестерина в крови; анализ крови на сахар; кардиограмму; УЗИ сердца и других органов; допплерографию сосудов; компьютерную томографию и другие исследования. В большинстве случаев обследование начинают с лабораторных анализов, УЗИ и допплерографии. Часто делают кардиограмму, так как атеросклероз может вызвать стенокардию и ишемическую болезнь сердца. Другие исследования назначают для диагностики причин заболевания, осложнений и сопутствующих патологий.  ЛЕЧЕНИЕ АТЕРОСКЛЕРОЗА СОСУДОВ Для лечения атеросклероза применяют комплексную терапию. Она может включать: медикаментозную коррекцию состояния; хирургическое вмешательство; изменение образа жизни. Основным при атеросклерозе является медикаментозное лечение и коррекция образа жизни. В зависимости от формы атеросклероза и степени повреждения сосудов терапия может отличаться, но в большинстве случаев пациентам назначают препараты для нормализации уровня холестерина в крови, расширения сосудов и укрепления их стенок и пр. При наличии сопутствующих заболеваний или осложнений атеросклероза также проводят соответствующее лечение. Отдельное внимание уделяют изменению питания, повышению физической активности и при необходимости нормализации массы тела. Из рациона исключают или уменьшают количество продуктов с большим содержанием насыщенных жиров или трансжиров (жареные блюда, копчености и пр.), рафинированных углеводов (хлебобулочные изделия и др.), заменяя их свежими овощами, фруктами, продуктами из цельнозерновой муки и т.д. При назначении диеты врач дает список полезных продуктов и временно не рекомендованных. Также пациенту советуют увеличить количество физических нагрузок. Это способствует улучшению обмена веществ в организме и кровообращения. Но при наличии сердечных или других заболеваний комплекс упражнений должен подобрать врач. Такое лечение может длиться в течение нескольких месяцев и больше. Атеросклероз является необратимым заболеванием – отложения на стенках сосудов не рассасываются. Поэтому при выраженном стенозе, перекрытии артериального просвета или высоком риске тромбоза назначают хирургическое лечение. В зависимости от показаний проводят шунтирование или стентирование сосудов. Шунтирование – это операция по восстановлению нормального кровообращения в обход пораженной артерии через так называемые сосудистые протезы, в качестве которых могут использовать крупные вены ног самого пациента. А стентирование – это расширение суженой артерии за счет установки специального стента (тонкой металлической трубки). Стентирование чаще всего проводят эндоваскулярно – стент устанавливают с помощью специального катетера, который вводят в сосуд. Шунтирование является более сложной операцией и проводится через открытый доступ. ПРОФИЛАКТИКА АТЕРОСКЛЕРОЗА Значительную роль в развитии атеросклероза играет наследственная предрасположенность и возрастные изменения в организме. Но особенности образа жизни также влияют на вероятность заболевания. Ее повышают лишний вес, малоподвижный образ жизни, неправильное питание и вредные привычки. Для профилактики атеросклероза и его осложнений рекомендуют: поддерживать нормальную массу тела; придерживаться здорового рациона питания – есть больше овощей, фруктов, снизив количество жирной пищи и фастфудов; вести активный образ жизни – больше двигаться, регулярно делать зарядку; отказаться от курения и употребления алкоголя; следить за уровнем холестерина и сахара в крови. Гипертоническая болезнь — это хроническое, часто бессимптомное заболевание с точно неустановленной причиной, основным проявлением которого является повышение артериального давления с последующим вовлечением в патологический процесс органов-мишеней: сердца, мозга, почек, артерий, глаз. Критерии диагноза гипертонической болезни Систолическое давление 140 мм рт.ст. и выше и/или диастолическое давление 90 мм рт.ст. и выше, зарегистрированное не менее чем при двух врачебных осмотрах, при каждом из которых АД измеряется по-крайней мере дважды, с соблюдением всех правил оценки уровня АД Первичная (эссенциальная) гипертензия (90% случаев). Гипертензия без выявленной этиологической причины. Вторичная (симптоматическая) гипертензия (5-10% случаев). Гипертензия, вторичная по отношению к основному состоянию (например, применение оральных контрацептивов, стеноз почечных артерий, феохромоцитома и т.д.). Подозрения на вторичный характер АГ возникают при: Юношеский и молодой возраст пациента Внезапное начало или ухудшение течения ранее хорошо коррегируемой гипертензии Тяжелая АГ в молодом возрасте (АД >180/120 мм рт.ст.) Рефрактерный или злокачественный характер течения Наличие любых симптомов, характерных для вторичной АГ
Точная причина возникновения данного заболевания пока неизвестна, но есть ряд факторов, которые могут повлиять на ее появление: избыточное употребление натрия в виде обычной поваренной соли; атеросклероз, который способен усилить заболевание; курение; злоупотребление спиртным; ожирение; внезапная стрессовая ситуация или нервное истощение; неподвижный образ жизни (гиподинамия). Клиническая картина. В I стадию болезни имеются в основном функциональные расстройства. Пациенты жалуются на головную боль, которая связана с повышением АД. Чаще всего она появляется утром в затылочной области и сочетается с чувством «несвежей головы». Пациентов беспокоит плохой сон, головокружение, раздражительность, ослабление умственной деятельности, ухудшение памяти, усталость, утомляемость. Артериальное давление повышается непостоянно, а цифры его немного превышают нормальные (до 160-180/95-105 мм рт. ст.). Для уверенности в объективности показателей АД его надо измерять дважды с промежутком в пять минут и брать за основное меньший результат. Во II стадию по мере развития органических изменений в сердечно-сосудистой, нервной системах АД становится стойко повышенным (190-200/105-110 мм рт. ст.), а головная боль, головокружение и другие симптомы становятся постоянными. Выявляется увеличение границ относительной тупости сердца влево за счет гипертрофии левого желудочка, акцент II тона над аортой, усилен I тон, пульс напряжен. При прогрессировании заболевания может появиться систолический шум мышечного характера на верхушке сердца и за счет относительной недостаточности митрального клапана. Вследствие развития атеросклероза коронарных сосудов появляются приступы болей в сердце. Выявляются изменения при осмотре глазного дна: артерии сетчатки узкие, извитые, вены расширены. В III стадию жалобы на постоянные головные боли, головокружения, перебои и боли в сердце, снижение остроты зрения, мелькание пятен, мушек перед глазами. При развитии недостаточности кровообращения появляется одышка, акроцианоз, пастозность голеней и стоп, при левожелудочковой недостаточности — удушье, кровохарканье. АД стойко повышенно: АДс > 200 мм рт. ст., АДд > > 110 мм рт. мт. Пульс напряженный, иногда аритмичен. Левая граница сердца увеличена, при аускультации — ослабление первого тона, выраженный акцент второго тона над аортой. В эту стадию чаще всего развиваются осложнения ГБ: сердечная недостаточность, инфаркт миокарда, инсульты, почечная недостаточность. Стойкие изменения на глазном дне: кровоизлияния, тромбозы, что сопровождается потерей зрения. Физикальный осмотр: Вес тела с расчетом ИМТ или измерением окружности талии Прослушивание шумов на сонных артериях Осмотр грудной клетки (пальпация и аускультация сердца; аускультация легких) Осмотр брюшной полости: пальпация пульсирующих образований (аневризмы брюшной аорты); аускультация шумов на почечных и бедренных артериях Осмотр конечностей: Ишемические изменения; пальпация на похолодание конечностей, отеки, симметричности пульса на лучевых артериях и на стопах; выявление запаздывания лучевого и бедренного пульса) Лабораторные исследования- при длительном течении ГБ возможно увеличение эритроцитов, гемоглобина («гипертоническая полицитемия»). БАК — гиперлипидемия, при присоединении атеросклероза — холестеринемия; повышение уровня креатинина, мочевины. ОАМ — протеинурия, микрогематурия, цилиндрурия. Проба по Зимницкому — гипоизостенурия (при ХПН). Инструментальные исследования ЭКГ — признаки гипертрофии левого желудочка, блокады сердца, аритмии, коронарная недостаточность. ФКГ — увеличение и затем уменьшение амплитуды I тона, акцент II тона над аортой, возможен негромкий систолический шум на верхушке сердца. Рентгенологическое исследование сердца. Закругление и смещение немного вниз и влево верхушки сердца, затем увеличение левого желудочка кзади, суживая ретрокардиальное пространство. В поздние сроки увеличиваются все отделы сердца. УЗИ сердца — увеличение левого желудочка. Осмотр глазного дна — выявляется гипертоническая ангиоретинопатия. Лечение_артериальной_гипертензии'> Лечение артериальной гипертензии Цели терапии Основной целью лечения пациента с ГБ является достижение максимальной степени снижения общего риска сердечно-сосудистой заболеваемости и смертности. Целевым уровнем АД является уровень АД менее 140 и 90 мм рт. ст. У больных сахарным диабетом необходимо снижать АД ниже 130/85 мм рт. ст., при ХПН с протеинурией более 1 г/сут — менее 125/75 мм рт. ст. Достижение целевого АД должно быть постепенным и хорошо переносимым пациентом. Чем выше абсолютный риск, тем большее значение имеет достижение целевого уровня АД. В отношении других сопутствующих факторов риска также рекомендуется добиваться их эффективного контроля. Немедикаментозные методы лечения. Должны применяться на любой стадии заболевания. При низкой степени риска АГ пациенты в течение 1 года находятся под наблюдением врача, проводя только немедикаментозные методы лечения. Лечение Немедикаментозные методы лечения:
Медикаментозное лечение: Перечень основных лекарственных средств (имеющих 100% вероятности применения):
* – дозы дженерических препаратов Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
|
