патанатомия. лекция 1. Болезни сердечнососудистой системы
 Скачать 2.48 Mb. Скачать 2.48 Mb.
|
|
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ – это системное заболевание соединительной ткани и мелких сосудов, характеризующееся распространёнными фиброзно-склеротическими изменениями кожи, стромы внутренних органов и симптоматикой облитерирующего эндартериита в форме распространенного синдрома Рейно. Заболеваемость – 12-27 случаев на 1 млн. населения в год (2е место после СКВ), женщины болеют в 3-7 раз чаще, возрастной пик – 30-60 лет. Этиология: неизвестна. В развитии ССД играют роль: 1. Работа, связанная с длительным охлаждением, вибрацией, контактом с Si, хлорвинилом, парафином, силиконом, органически растворимыми лекарственными препаратами. 2. Наследственная предрасположенность (ассоциируется с известными иммуногенетическими маркерами: А9, В8 и В27, В40, DR5 (подострое течение) и DR3 (хроническое течение)). 3. Не исключена роль вирусной инфекции (ретровирусы, герпес, гепатит В, вирус Эпштейн-Барра), генетических факторов. Отмечается снижение Т-лимфоцитов (ос. супрессоров)при нормальном количестве В-лимфоцитов, гиперGглобулинемия, антинуклеарные антитела, ЦИК. Патогенез: нарушение синтеза коллагена (аномальный фибриллогенез). Избыточная продукция неполноценного коллагена ведёт к его распаду и развитию фиброза. Центральным звеном фиброзирующего процесса являются фибробласт и другие коллагенообразующие клетки (гладкомышечные клетки сосудистой стенки) с повышением продукции ими коллагена І и ІІІ типа, фибронектина, биополимеров соединительной ткани (протеогликанов и гликопротеинов). Важным фактором патогенеза ССД является нарушение микроциркуляции, обусловленное поражением сосудистой стенки и изменением внутрисосудистых, плазменных и клеточных свойств крови. В результате отмечается избыточный синтез растворимых форм коллагена, повреждение эндотелия и замещение его гладкомышечными коллагенсинтезирующими клетками, повышение способности к спазму и гиперплазия внутренней оболочки сосудов. Повреждение эндотелия ведет к адгезии и агрегации клеточных элементов крови – лейкоцитов, эритроцитов и тромбоцитов, стазу, внутрисосудистой коагуляции, микротромбозу. Все это реализуется в клинической картине генерализованным синдромом Рейно (трехфазная вазоспастическая реакция после охлаждения, волнений, переутомления – бледность цианоз, гиперемия). Основу патогенеза составляют безудержное коллагенообразование и сосудистые процессы в сочетании со своеобразным, почти бесклеточным, воспалением. В коже и внутренних органах происходит дезорганизация соединительной ткани со слабыми клеточными реакциями, заканчивающаяся грубым склерозом и гиалинозом. Синдром Рейно (трехфазная вазоспастическая реакция после охлаждения, волнений, переутомления – бледность цианоз, гиперемия) – до гангрены пальцев. Патоморфология. Поражение кожи: является частыми, но необязательными для ССД (м.б. поражение внутренних органов без поражения кожи). Макро: кожа плотная, малоподвижная (амимическое лицо, «муляжные» пальцы). Обычно протекает стадийно: 1. Стадия плотного отека микроскопически характеризуется периваскулярной кругло клеточной и плазмоклеточной инфильтрацией, вокруг сальных и потовых желез набухание и гомогенизация коллагеновых волокон, утолщение дермы с признаками мукоидного (слабо) и фибриноидного набухания. 2. Стадия индурации (склероза), в которой меняется окраска кожи (чередование депигментации и гиперпигментации), становится отчетливым сосудистый рисунок, появляются телеангиоэктазии на лице и груди. Микро: атрофия сосочкового слоя, вакуолизация ядер эпидермиса, обеднение их хроматином, сглаженность сосочков, атрофия придатков кожи, склероз и гиалиноз сетчатого слоя дермы, редукция сосудистого русла со склерозом и облитерацией просвета сосуда за счёт склероза интимы, концентрического, луковицеобразного. 3. Стадия атрофии сопровождается характерным натяжением кожи, ее блеском, заострением носа, появлением кисетообразных складок вокруг рта с затруднением его полного открывания. На пальцах и кистях рук развиваются сгибательные контрактуры, в дальнейшем склеродактилия и акросклероз, а также укорочение пальцев за счет остеолиза отдельных фаланг. Микро: атрофия эпидермиса, сосочкового слоя дермы, выраженный прогрессирующий склероз кожи за счёт слияния и гомогенизации коллагеновых пучков без участия клеток, своеобразные сосудистые изменения. Суставной синдром – один из наиболее частых и ранних признаков ССД. Макро: отмечается уменьшение количества синовиальной жидкости, синовиальная оболочка плотная, с бледной блестящей поверхностью. На ранних стадиях отмечается васкулиты и множественный тромбоз поверхностной капиллярной сети. Диагностически информативный признак – полоса фибрина на поверхности синовии, под ней – плотная гиалинизированная соединительная ткань, среди которой очаги фибриноида. В сосудах – набухание внутренней оболочки сосудов с концентрическим сужением просвета. Околосуставной остеопороз. Поражение сердца – основной признак висцеральной патологии при ССД, отмечается у 2/3 больных. «Склеродермическое сердце»: Макро: отмечается та или иная степень гипертрофии, расширение полостей (иногда с формированием аневризмы), утолщение и белесоватость пристеночного эндокарда, краевой склероз клапанов, преимущественно митрального, в миокарде: кардиосклероз разнообразного характера: мелкоочаговый, в виде крупных белесоватых тяжей, субэндокардиальных рубчиков; на эпикарде встречаются белесоватые очажки уплотнения, напоминающие глазурь (соединительная ткань из области фиброзного кольца проникает в миокард). Микро: мукоидное и фибриноидное набухание преимущественно в эндокарде, слабая клеточная реакция. Коронарные артерии не изменены! Клиническую симптоматику обусловливают атрофия, дистрофия, мелкие очаги некроза кардиомиоцитов и склеротические процессы (периваскулярный, диффузный интерстициальный, очаговый кардиосклероз). Поражение сосудов: поражаются капилляры, артериолы и мелкие артерии. Микро: мукоидное набухание в интиме, склероз. Поражение легких – основное проявление – пневмосклероз, занимающий обычно базальные отделы легких и сопровождающийся развитием бронхоэктазов и участков эмфиземы. Макро: легкие плотны на ощупь, тяжелы, с хорошо заметным тяжистым рисунком. Два вида склероза: кистовидный (с образованием субплевральных полостей) и компактный (обширные поля склероза и гиалиноза). Поражение почек. Имеются два типа изменений: 1. Малосимптомная (бессимптомная) форма: морфологически определяют склероз и гиалиноз стенок сосудов, разрастание соединительной ткани, гиалиноз клубочков, утолщение базальной мембраны капилляров. 2. Быстро прогрессирующая форма (истинно склеродермическая почка): морфологически в корковом веществе отмечаются изменения атрофического и некротического характера, вплоть до образования массивных участков некроза, в междольковых артериях – мукоидное набухание, разволокнение стенки, пролиферация с резким утолщением интимы и слущивание в просвет клеток эндотелия, внутрисосудистая коагуляция. Приносящие артериолы, как правило, в состоянии фибриноидного некроза. В клубочках: гомогенизация и набухание отдельных петель, фибриноидные изменения, частичный склероз и гиалиноз. Может протекать по типу мембранозного ГН («проволочные петли»). При обоих вариантах отмечаются дистрофические и атрофические изменения канальцев, белок в просвете канальцев, утолщение и склероз стромы мозгового слоя. Аналогичные морфологические изменения обнаруживаются в желудочно-кишечном тракте: склеродермическое поражение пищевода (сужение и склероз в нижних отделах), кишечника с синдромом нарушения всасывания. Неврологическая симптоматика связана с развитием склеродермической ангиопатии, фиброзированием и дистрофическими изменениями. Осложнения. Недостаточность тех органов или систем, в которых наиболее развиты склеротические изменения. НОДОЗНЫЙ (УЗЕЛКОВЫЙ) ПЕРИАРТЕРИИТ – системный некротизирующий васкулит по типу сегментарного поражения артерий мелкого и среднего калибра с образованием аневризматических выпячиваний. Болеют преимущественно мужчины молодого возраста, заболеваемость составляет 2-3 случая на 1 млн. населения в год. 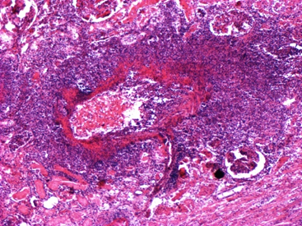 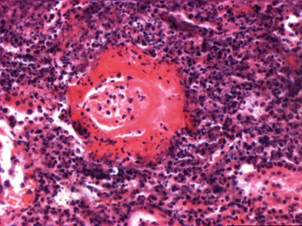 Узелковый периартериит: а) артерия среднего калибра, б) артерия мелкого калибра. а) ×30, б) ×150 Этиология. УП развивается после перенесенных острых респираторных (включая стрептококковые) инфекций, введения вакцин и сывороток, лекарственной непереносимости и др. Придают значение вирусу гепатита В, поскольку у 30% больных обнаруживается высокий титр HBs-антиген и антитела к нему. Сочетание УП с волосатоклеточным лейкозом позволило считать, что в развитии УП могут играть роль опухолевые антигены в составе ЦИК. В патогенезе УП основную роль играют процессы иммунокомплексного воспаления, выраженные гемореологические нарушения с развитием ДВС-синдрома. УП большей частью начинается остро, реже постепенно с симптомов общего характера – повышение температуры, тахикардия, мышечные боли и быстро нарастающее похудание, отсутствие аппетита, потливость. Патоморфология. Наиболее характерным морфологическим признаком УП является поражение артерий мышечного типа мелкого и среднего калибров в области их разветвления. Особенность УП – одновременное поражение эндотелия сосудов (отложение иммунных комплексов), внутренней эластической мембраны (полиморфно-клеточное воспаление – лимфоидные клетки, макрофаги, эпителиоидные клетки, нейтрофилы, фибробласты) и периваскулярной ткани (клеточная инфильтрация и рубцевание). Чаще – альтеративно-экссудативный васкулит. Эти изменения в конечном итоге приводят к облитерации сосуда и развитию инфарктов. Характерной морфологической особенностью УП являются четкообразные утолщения пораженных артерий (они обусловили название болезни), обнаруживаемые чаще всего в сосудах почек, сердца, ЦНС, органов брюшной полости. Поражение сосудов различных внутренних органов определяет клинику. Наиболее частым признаком УП является поражение почек (80-90% больных). В почках часто наблюдается гломерулонефрит (острый и хронический мезангиальный, под острый экстракапиллярный), а также инфаркты почек, разрывы аневризм. Поражение почек является наиболее частой причиной смерти больных УП. Поражение нервной системы у 50% больных проявляется множественными несимметричными чувствительными и двигательными невритами. Это связано с наличием патологических процессов в сосудах, питающих тот или иной нерв. Вовлечение в процесс ЦНС наблюдается у 25% больных УП. Клинически проявляется симптомами менингоэнцефалита, а также очаговыми поражениями мозга в связи с тромбозами внутричерепных сосудов, разрывами аневризм. Поражение глаз (аневризмы артерий глазного дна, периваскулярные инфильтраты, тромбоз центральной артерии сетчатки) может быть одним из ранних симптомов болезни. Абдоминальный синдром наблюдается примерно у 50% больных УП. Характерны остро возникающие боли в животе, связанные с патологией брыжеечных артерий, обусловливающей развитие ишемии или некрозов кишечника. Может развиться картина острого аппендицита, холецистита, панкреатита. Перфорация того или иного отдела кишки приводит к развитию перитонита. Поражение сердца наблюдается у 30-40% больных. Наиболее часто поражаются коронарные сосуды, что сопровождается приступами стенокардии, инфарктом миокарда. Изредка развивается гемоперикард вследствие разрыва аневризмы или экссудативный перикардит при поражении мелких сосудов. ДЕРМАТОМИОЗИТ – системное заболевание, ведущим проявлением которого является системное поражение поперечно полосатой, реже – гладкой, мускулатуры и кожи. Чаще у женщин, в любом возрасте. Этиология и патогенез: вирусы (предположительно, как пусковой механизм), генетическая предрасположенность (описаны семейные случаи). Развитие связывают с нарушением иммунологического статуса и аутоиммунизацией. Связь с опухолями (опухолевые антигены могут перекрёстно реагировать с мышечными, состояние улучшается после удаления опухоли). Морфологические изменения развиваются в скелетной мускулатуре, мышцах глотки, гортани, глаз, диафрагме. В ПЖК и мышцах появляются очаги кальциноза. Микро: дистрофические и некротические изменения мышечных волокон с очагами кальциноза; в строме отёк и воспалительная инфильтрация (лимфоциты, макрофаги, плазматические клетки). Накопление лимфоцитов и макрофагов находят, в основном, в сосудах МГЦР, пролиферация и десквамация эндотелия капилляров. Со стороны внутренних органов – воспаление, дистрофические и склеротические процессы в сердце, лёгких, ЖКТ. Опасна пневмония, которая в детском возрасте может быть причиной смерти. НЕРЕВМАТИЧЕСКИЕ ЭНДОКАРДИТЫ Неревматические эндокардиты по этиологии делятся на токсические и септические (бактериальные, или инфекционные). Токсический эндокардит является следствием уремии, рака в терминальной стадии, … Морфологически копирует острый бородавчатый эндокардит. Самостоятельного значения не имеет. Септический эндокардит является особой формой сепсиса. Сепсис – это острое инфекционное заболевание с циркуляцией в крови микроорганизмов, которое сопровождается определенной клинической картиной и морфологическими изменениями. Отличие сепсиса от других инфекционных заболеваний: 1. Полиэтиология. 2. Не является заразным (в общепринятом смысле). 3. Пёстрая клиника. 4. Нет определённых сроков течения. 5. В течении нет цикличности. 6. Не даёт иммунитета. Классификация.
Морфология сепсиса: 1. Входные ворота (источник): очаг воспаления, лимфангиит, флебит, флеботромбоз; 2. Дистрофические изменения в паренхиматозных органах, миокарде, мышцах, ЦНС (вплоть до некроза), межуточная воспалительная инфильтрация; 3. Васкулиты; 4. Гиперплазия: костного мозга, л/у, селезёнки. Септические эндокардиты в свою очередь делятся на: первичные (развивающиеся на неизмененных клапанах) и вторичные (развивающиеся на пораженных клапанах вследствие перенесенного ревматизма, хирургического вмешательства и др.) Кроме того, по течению выделяют острый (2 недели) септический эндокардит, который представляет собой осложнение сепсиса, подострый (до 3 месяцев) и затяжной (хронический) септический эндокардит, представляющий собой самостоятельное заболевание. Этиология. Септические эндокардиты обусловлены прямым вторжением возбудителя в клапаны сердца. Чаще всего их развитие обусловлено зеленящим стрептококком (преимущественно L-формы и мутанты - 41-60%), стафилококком (31-39%), реже – энтерококк и грибками (4-7%). Фиксации микроорганизмов на клапанах способствуют все факторы, нарушающие сердечную гемодинамику. Морфогенез. Возбудитель оседает на клапане сердца (по частоте поражения – аортальный, митральный, трикуспидальный). Острый септический полипозно-язвенный эндокардит. Преобладают альтеративные изменения. Микробы оседают на наружной поверхности клапана, размножаются, выделяют токсины → вокруг колоний образуются очаги некроза, по его периферии формируется лейкоцитарная инфильтрация (гнойный экссудат). Сегментоядерные лейкоциты также выделяют протеолитические ферменты → разжижение очага некроза, некротические массы вымываются током крови, на месте некроза происходит образование язвы с последующим тромбообразованием (крупные полипозные наложения с большим количеством в них микроорганизмов); опасность: формирование выбуханий (аневризмы клапанов), прободение створок с развитием острого порока (края язвенного дефекта зеленоватого вида). Микро: некроз створок, обширная лейкоцитарная инфильтрация, в тромбах и очагах расплавления створки – колонии бактерий. Со временем НПМЯЛ сменяются лимфоцитами. Вокруг язвы развивается грануляционная ткань, которая, созревая, превращается в рубцовую ткань. Происходит организация и петрификация тромботических наложений. Опасность острого септического эндокардита: Ø Клапанные - развитие острых пороков сердца (от нескольких секунд до нескольких суток): острый стеноз из-за массивных тромботических наложений или прободение или отрыв створки и недостаточность. Острые пороки сердца опаснее хронических, потому что за короткий срок не успевают скомпенсироваться. Ø Неклапанные осложнения: тромбоэмболия, влекущая за собой развитие инфарктов в различных органах с их последующим септическим распадом. Затяжной септический эндокардит (полипозно-язвенный эндокардит на склерозированном клапане) отличается от острого тем, что экссудативное воспаление имеет не гнойный, а серозный характер. Микро: при этом в клапане наблюдаются изменения разной давности – полипозно-язвенные изменения, разрастание юной и рубцовой соединительной ткани, наличие лимфоидных или полиморфноклеточных (нет нейтрофилов) инфильтратов, петрификатов, колонии микробов. Макро: гипертрофия того или иного отдела сердца в зависимости от характера порока; клапаны склерозированы, резко деформированы и покрыты тромботическими наложениями, которые приобретают характер полипов, которые легко крошатся и рано пропитываются солями кальция, после их удаления остаются дефекты разной глубины. Осложнения связаны с формированием острых и хронических пороков сердца, образованием клапанных аневризм. Неклапанные осложнения также связаны с развитием тромбоэмболии, однако инфаркты в различных органах не подвергаются септическому распаду. Затяжной септический эндокардит нередко осложняется развитием аллергических васкулитов, гломерулонефритов, гиперспленизма. 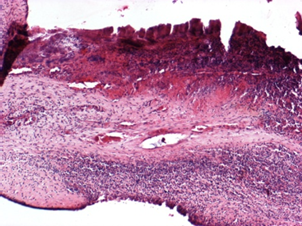 Септический (бактериальный) эндокардит, ×40. Септический (бактериальный) эндокардит, ×40. |
