дипломная работа. Частота артериальной гипертензии (АГ) среди беременных в Российской Федерации составляет 530%
 Скачать 160.13 Kb. Скачать 160.13 Kb.
|
|
2.2. Анализ медицинской документации Исследование проводилось на базе Перинатального центра ГБУЗ «ДККБ» г. Краснодара, где был проведен ретроспективный анализ 30 историй родов пациенток с гипертонической болезнью. По возрасту все беременные распределились следующим образом: с 20 до 30 лет – 6 женщин (20%), с 30 до 40 лет – 9 женщин, что составило 30%, старше 40 лет – 15 женщин, что составило 50%. Данные представлены на диаграмме 2.1. 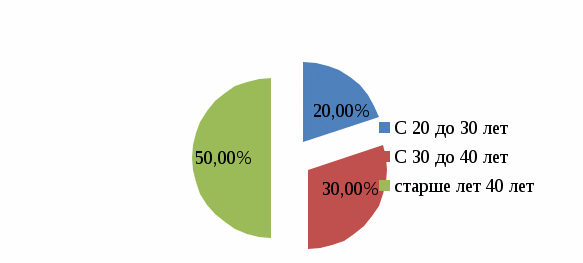 Диаграмма 2.1. Распределение беременных по возрасту,% Анализ репродуктивной функции рожениц выявил, что 9 женщин (30%) были первородящие и 21 женщина (70%) были повторнородящие, что представлено на диаграмме 2.2. 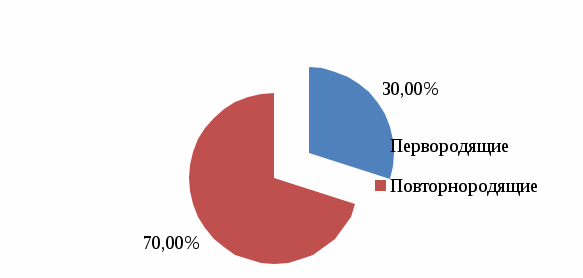 Диаграмма 2.2. Репродуктивная функция,% Среди факторов риска гипертонической болезни у беременных были выявлены: ожирение у 12 женщин (40%), наследственность у 9 женщин (30%), хронический стресс у 6 женщин (20%) и курение у 3 женщин (10%), что представлено на диаграмме 2.3. 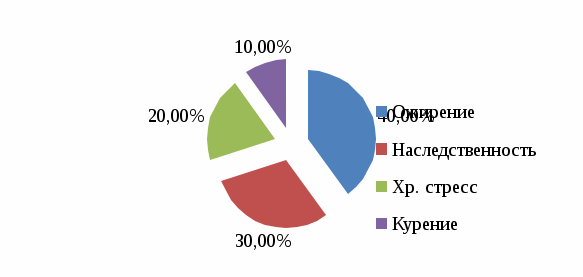 Диаграмма 2.3. Факторы риска ГБ,% Из осложнений беременности при гипертонической болезни встречались: токсикоз беременных у 3 женщин (10%), преэклампсия (ПЭ) у 12 женщин (40%), преждевременная отслойка нормально расположенной плаценты (ПОНРП) у 3 женщин (10%), преждевременные роды у 6 женщин (20%), гипоксия плода у 6 женщин (20%), что представлено на диаграмме 2.4. 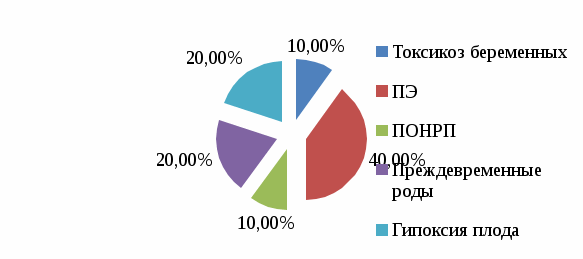 Диаграмма 2.4. Осложнения беременности при ГБ,% Родоразрешение через естественные родовые пути было у 12 женщин (40%) и операцией кесарева сечения у 18 женщин (60%), что представлено на диаграмме 2.5. 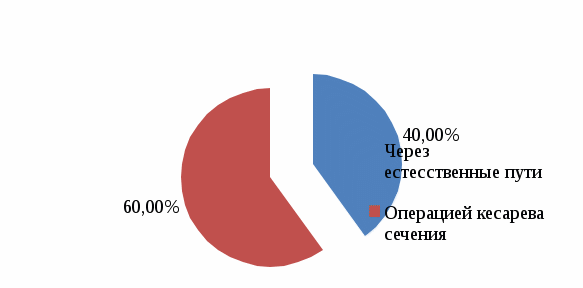 Диаграмма 2.5. Способы родоразрешения при ГБ,% Показаниями к оперативному родоразрешению были: преэклампсия у 12 женщин (66%), ПОНРП у 3 женщин (17%) и острая гипоксия плода у 3 женщин (17%), что представлено на диаграмме 2.6. 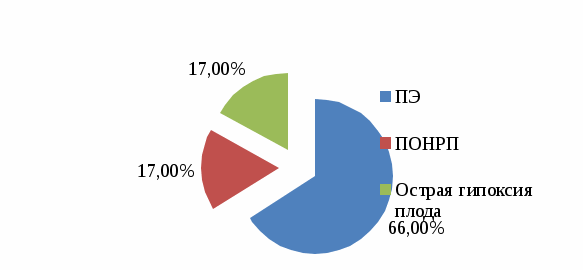 Диаграмма 2.6. Показания к операции кесарева сечения,% Из осложнений родов были выявлены: преждевременное излитие вод у 3 женщин (25%), дискоординация родовой деятельности у 3 женщин (25%), кровотечение в последовом периоде у 2 женщин (17%). 4 женщины (33%) родоразрешились без осложнений. Данные представлены на диаграмме 2.7. 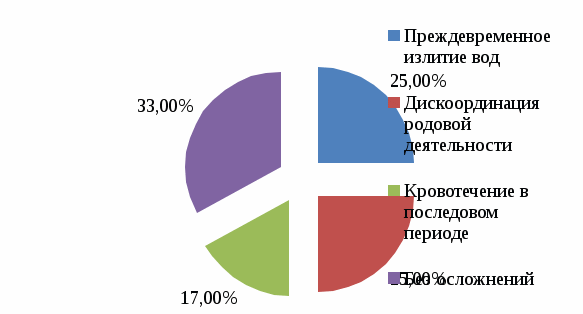 Диаграмма 2.7. Осложнения в родах при ГБ,% Исходы для плодов были следующие: в удовлетворительном состоянии родилось 6 новорожденных (20%), в легкой асфиксии – 12 новорожденных (40%), в умеренной асфиксии – 9 новорожденных (30%) и в тяжелой гипоксии – 3 новорожденных (10%). Данные представлены на диаграмме 2.8. 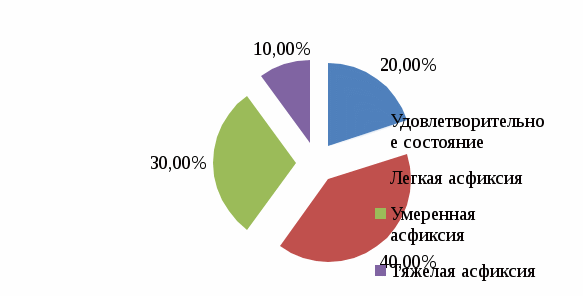 Диаграмма 2.8. Исходы для плодов при ГБ,% 2.3. Анализ профессиональной деятельности акушерки в ведении беременности и родов при гипертонической болезни Пациенткам с хронической артериальной гипертензией для более успешного завершения предполагаемой беременности важной задачей является планирование наступления беременности. Акушерка женской консультации осуществляет проведение определенной прегравидарной подготовки и обучение женщин с гипертонической болезнью, планирующих беременность. При постановке беременной женщины на диспансерный учет акушерка женской консультации проводит скрининг для выявления факторов риска и ранней диагностики артериальной гипертензии; осуществляет тщательное наблюдение за соблюдением беременной с артериальной гипертензией назначенного врачом немедикаментозного и медикаментозного лечения; помогает врачу акушеру-гинекологу в мониторировании клинических, лабораторных и инструментальных показателей для своевременного выявления осложнений. При постановке беременных с артериальной гипертензией на учет, акушерка женской консультации выписывает направления для обязательного (скринингового) обследования, которое включает в себя: общий анализ крови, общий анализ мочи (с учетом протеинурии), биохимический анализ крови, коагулограмма, ЭКГ, ЭхоКГ, СМАД, исследование сосудов глазного дна. После 20 недель беременности акушерка направляет женщину на повторное обязательное обследование по этой же схеме. Акушерка строго следит за сроками трех плановых госпитализаций беременных с гипертонической болезнью в стационар в сроки до 12 недель беременности с целью уточнения генеза артериальной гипертензии и решения вопроса о возможности пролонгирования беременности, в 26-30 недель беременности для коррекции медикаментозной терапии, за 2-3 недели до предполагаемого срока родов для коррекции терапии, проведения предродовой подготовки и определения тактики ведения родов. Целью лечения беременных с гипертонической болезнью является достижение целевых уровней артериального давления, предупреждение развития осложнений, обусловленных высоким уровнем артериального давления, обеспечение сохранения беременности, физиологического развития плода и нормальных родов. Акушерка женской консультации должна рекомендовать всем пациенткам независимо от тяжести артериальной гипертензии и лекарственной терапии меры по немедикаментозному снижению артериального давления, к которым относятся: дифференцированное ограничение физических нагрузок: в большинстве случаев при неосложненном течении гипертонической болезни могут быть рекомендованы аэробные физические упражнения, прогулки на свежем воздухе, достаточный 8-10 часовой ночной сон, желательно 1-2-х часовой дневной сон; избегать стрессовых ситуаций, способствующих повышению уровня артериального давления; в случае тяжелой артериальной гипертензии рекомендуется постельный режим на левом боку; рекомендуется диета, богатая витаминами, микроэлементами, кальцием, белками; категорически запрещается курение, прием алкоголя; снижение массы тела в период беременности не рекомендовано в связи с риском рождения детей с низким весом и последующим замедлением их роста. Несмотря на свою важность, нефармакологические методы играют ограниченную роль в лечении гипертензии во время беременности. Поэтому на первый план выходят фармакологические методы терапии. Хотя целью лечения артериальной гипертензии является снижение риска для матери, выбранные антигипертензивные препараты должны быть безопасными для плода. Фармакотерапию артериальной гипертензии рекомендуют начинать с использования метилдопы (Допегит), или нифедипина, или лабеталола у всех женщин с устойчивым повышением артериального давления до 150/95 мм рт. ст. В подавляющем большинстве родоразрешение осуществляется через естественные родовые пути, так как артериальная гипертензия сама по себе не является показанием к абдоминальному родоразрешению. При удовлетворительном состоянии матери и плода и отсутствии акушерских показаний к кесареву сечению целесообразным является родоразрешение через естественные родовые пути. С целью обезболивания следует использовать эпидуральную анестезию, которая обеспечивает не только эффективное обезболивание родов, но и дополнительный гипотензивный эффект. При недостаточной эффективности лечения в периоде изгнания плода рекомендуется исключение потуг. Кесарево сечение следует проводить в случае преждевременной отслойки нормально расположенной плаценты; отслойки сетчатки; развития сердечной или почечной недостаточности. При поступлении беременной с артериальной гипертензией в родовой блок акушерка акушерского отделения должна вызвать ответственного дежурного врача акушера-гинеколога, анестезиолога-реаниматолога, неонатолога; оформить карту интенсивного наблюдения; обеспечить внутривенный доступ путем катетеризации периферической вены. Акушерка осуществляет контроль за артериальным давлением при умеренной гипертензии - не реже 1 раза в час; при тяжелой гипертензии - постоянный мониторинг. По назначению врача акушерка продолжает антигипертензивную и противосудорожную терапию (если они проводились ранее) в прежних дозировках, а в дальнейшем проводит их корректировку по показаниям; обеспечивает адекватное обезболивание родов. Таким образом, при беременности, помимо своевременной диагностики и адекватного лечения любых клинических вариантов артериальной гипертензии, необходимы и превентивные мероприятия, такие как модификация образа жизни, отказ от вредных привычек, коррекция метаболических нарушений, которые необходимо осуществлять на этапах планирования беременности. Это позволяет улучшить прогноз не только в период беременности, но и на последующих этапах жизни женщины. Профессиональная деятельность акушерки в ведении беременности и родов при гипертонической болезни заключается в применении современных подходов к оказанию акушерской помощи женщинам на прегравидарном этапе, во время беременности и в период родов, использование по назначению врача безопасных и эффективных антигипертензивных препаратов, проведение мероприятий по профилактике гестационных осложнений, связанных с гипертонической болезнью, что позволяет существенно улучшить исходы беременности и родов, а также положительно повлиять на отдаленный прогноз для матери и ребенка. Выводы по практической части Среди беременных с ГБ чаще были выявлены повторнородящие (70%) в возрасте старше 40 лет (50%). Наиболее частыми факторами риска ГБ были ожирение (40%) и отягощенная наследственность (ГБ у близких родственников) в 30% случаев. Беременность в 40% случаев осложнялась преэклампсией. Родоразрешение в 60% случаев было оперативное в связи с развившейся ПЭ (66%). В 40% случаев новорожденные родились в легкой асфиксии. Акушерка выявляла артериальную гипертензию, проводила профилактику осложнений, своевременно направляла беременных на госпитализацию, по назначению врача осуществляла лечение ГБ, психопрофилактическую подготовку к родам. ЗАКЛЮЧЕНИЕ Изучив этиологию, патогенез, особенности ведения беременных с гипертонической болезнью можно сделать вывод, что артериальная гипертензия на протяжении последнего десятилетия занимает ведущее место в структуре причин материнской смертности с максимальным показателем у женщин в возрасте старше 35 лет и является причиной тяжелой заболеваемости, инвалидизации матерей и их детей. Наличие артериальной гипертензии является фактором риска развития различных осложнений, как со стороны матери, так и со стороны плода и новорожденного. Женщины с АГ представляют собой группу риска по основным осложнениям беременности (невынашивание, плацентарная недостаточность, преэклампсия, эклампсия, преждевременная отслойка нормальной расположенной плаценты, преждевременные роды, нарушения неонатального периода и др.). Женщины, у которых развиваются гипертензивные расстройства в период беременности, в дальнейшем относятся к группе повышенного риска по развитию ожирения, сахарного диабета, сердечно-сосудистых заболеваний, а дети этих женщин имеют повышенный риск развития различных метаболических и гормональных нарушений, а также сердечно-сосудистой патологии. Наблюдения за беременными женщинами с повышенным артериальным давлением требуют от акушерки отдельных знаний по вопросам физиологических изменений в период беременности, диагностики артериальной гипертензии, классификаций гипертензивных расстройств, принципов наблюдения и выбора методов лечения, что в целом оказывает влияние на исходы беременности и родов. Акушерка женской консультации осуществляет проведение прегравидарной подготовки и обучение женщин с гипертонической болезнью, планирующих беременность. При постановке беременной женщины на диспансерный учет акушерка женской консультации проводит скрининг для выявления факторов риска и ранней диагностики артериальной гипертензии; осуществляет тщательное наблюдение за соблюдением беременной с артериальной гипертензией назначенного врачом немедикаментозного и медикаментозного лечения; помогает врачу акушеру-гинекологу в мониторировании клинических, лабораторных и инструментальных показателей для своевременного выявления осложнений. Акушерка женской консультации выписывает направления на различные исследования: общий анализ крови, общий анализ мочи, биохимический анализ крови, коагулограмма, ЭКГ, ЭхоКГ, СМАД, исследование сосудов глазного дна. Акушерка также контролирует госпитализацию беременных с гипертонической болезнью в стационар в сроки до 12 недель беременности с целью уточнения генеза артериальной гипертензии и решения вопроса о возможности пролонгирования беременности, в 26 - 30 недель беременности для коррекции медикаментозной терапии, за 2 - 3 недели до предполагаемого срока родов для коррекции терапии, проведения предродовой подготовки и определения тактики ведения родов. В женской консультации акушерка дает рекомендации всем пациенткам с артериальной гипертензией по не медикаментозному снижению артериального давления, к которым относятся: дифференцированное ограничение физических нагрузок; прогулки на свежем воздухе; достаточный 8-10 часовой ночной сон, 1-2-х часовой дневной сон; избегать стрессовых ситуаций; диета, богатая витаминами, микроэлементами, кальцием, белками; исключение курения и приема алкоголя. Акушерка по назначению врача проводит медикаментозную терапию, включающую применение антигипертензивных препаратов, а также лекарственных средств для лечения осложнений, возникающих на фоне артериальной гипертензии. В подавляющем большинстве родоразрешение осуществляется через естественные родовые пути, поэтому акушерка ведет роды с учетом их особенностей. При проведении эпидуральной анестезии акушерка ассистирует анестезиологу и контролирует состояние женщины и плода. Акушерка готовит беременную с ГБ к операции кесарева сечения при возникновении акушерских осложнений (ПЭ, ПОНРП). При поступлении беременной с артериальной гипертензией в родовой блок акушерка должна вызвать ответственного дежурного врача акушера-гинеколога, анестезиолога-реаниматолога, неонатолога; оформить карту интенсивного наблюдения; обеспечить внутривенный доступ путем катетеризации периферической вены. Профессиональная деятельность акушерки в ведении беременности и родов при гипертонической болезни заключается в применении современных подходов к оказанию акушерской помощи женщинам на прегравидарном этапе, во время беременности и в период родов, использование по назначению врача безопасных и эффективных антигипертензивных препаратов, проведение мероприятий по профилактике гестационных осложнений, связанных с гипертонической болезнью, что позволяет существенно улучшить исходы беременности и родов, а также положительно повлиять на отдаленный прогноз для матери и ребенка. Таким образом, цель работы достигнута: изучена роль акушерки при ведении беременной с гипертонической болезнью. Поставленные задачи выполнены: раскрыты причины развития, классификация и клиническая картина гипертонической болезни; рассмотрены особенности гестационного периода у женщин с гипертонической болезнью; изучена тактика ведения беременности и родов у женщин с гипертонической болезнью и меры по профилактике осложнений. Список использованной литературы Федеральный закон от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации». Приказ Министерства здравоохранения Российской Федерации от 20.10.2020 года N1130н «Об утверждении Порядка оказания медицинской помощи по профилю "акушерство и гинекология». Письмо Министерства здравоохранения Российской Федерации от 7 июня 2016 г. № 15-4/10/2-3483. Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия. Клинические рекомендации (Протокол лечения). Акушерство: Национальное руководство / Г.М. Савельева [и др.]. — М.: ГЭОТАР-Медиа, 2018. — 1088 с. Акушерство /Под редакцией Г.М. Савельевой. — М.: Медицина, 2017. —816 c. Бекманн Ч.Р. Акушерство и гинекология / Ч.Р. Бекманн. — М.: Медицинская литература, 2017. — 260 c. Бодяжина В. И. Акушерство / В.И. Бодяжина, И.Б. Семенченко. — М.: Феникс, 2019. — 480 c. Гуськова Н. А. Акушерство. Краткий справочник / Н.А. Гуськова. — М.: Питер, 2016. — 304 c. Дементьев А.С. Акушерство и гинекология. Стандарты медицинской помощи / А.С. Дементьев. — М.: ГЭОТАР-Медиа, 2017. — 581 c. Дзигуа М. В. Физиологическое акушерство / М.В. Дзигуа. — М.: ГЭОТАР-Медиа, 2016. — 430 c. Ильин А. А. Акушерство и гинекология: конспект лекций / А.А. Ильин. — М.: Научная книга, 2017. — 340 c. Каптильный В.А. Акушерство и гинекология. Практические навыки и умения с фантомным курсом / В.А. Каптильный. — М.: ГЭОТАР-Медиа, 2016. — 944 c. Кретова Н. Е. Акушерство и гинекология / Н.Е. Кретова, Л.М. Смирнова. — Москва: СПб. [и др.] : Питер, 2017. — 320 c. Линева О. И. Акушерство / О.И. Линева, О.В. Сивочалова, Л.В. Гаврилова. — М.: Академия, 2017. — 272 c. Натан Лорен Акушерство и гинекология. В 2 томах. Том 1. Акушерство / Лорен Натан. — М.: МЕДпресс-информ, 2018. — 776 c. Радзинский, В.Е. Акушерство: учебник /В.Е. Радзинский, А.М. Фукс. – М.: ГЭОТАР-Медиа, 2016. – 1034 с. Радзинский В.Е. Акушерство: учебник для акушерских отделений средних специальных медицинских учебных заведений / В.Е. Радзинский. — М., ГЭОТАР-Медиа, 2016. — 700 с. Серов В.Н. Акушерство и гинекология. Клинические рекомендации / В.Н. Серов. — М.: ГЭОТАР-Медиа, 2016. — 656 c. Смирнова Л. М. Акушерство и гинекология / Л.М. Смирнова, Р.А. Саидова, С.Г. Брагинская. — М.: Медицина, 2018. — 368 c. Трифонова Е. В. Акушерство и гинекология / Е.В. Трифонова. — М.: Владос, 2017. — 470 c. Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А. Акушерство: учебник /Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А./ — М.: ГЭОТАР-Медиа, 2016. —http://www.studmedlib.ru/book/ISBN9785970432952.html Ших Е.В., Жукова О.В., Остроумова О.Д. Артериальная гипертензия у беременных: взгляд с позиций Европейских рекомендаций 2018 года // Артериальная гипертензия. 2019. № 1. – С. 105 – 115. |
