Холецистит. холецистит. Д жвп (дискинезия желчевыводящих путей) заболевания функциональной природы
 Скачать 1.29 Mb. Скачать 1.29 Mb.
|
|
Д 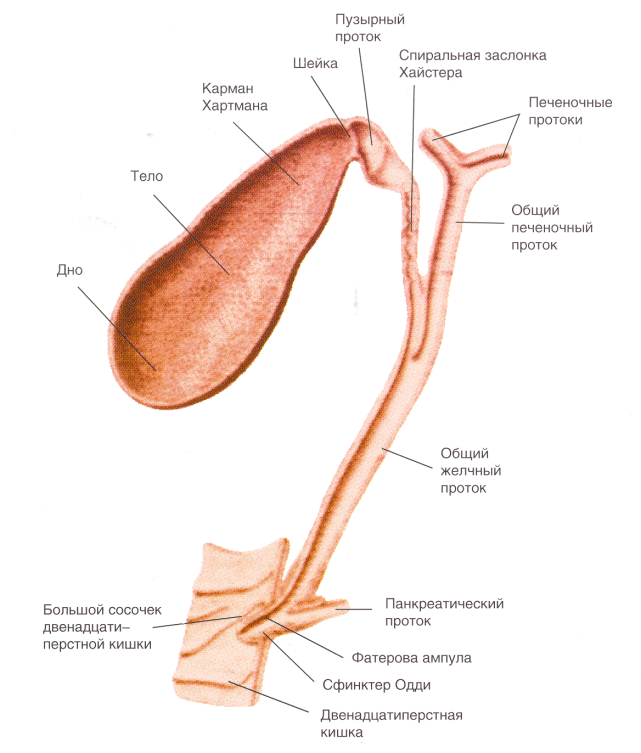 ЖВП (дискинезия желчевыводящих путей) – заболевания функциональной природы, обусловленные нарушениями моторики (развитие преходящей функциональной обструкции) и повышением висцеральной чувствительности желчевыводящих путей ЖВП (дискинезия желчевыводящих путей) – заболевания функциональной природы, обусловленные нарушениями моторики (развитие преходящей функциональной обструкции) и повышением висцеральной чувствительности желчевыводящих путей*Висцеральная гиперчувствительность – повышенная чувствительность к стимулам (механическим, термическим, химическим), проявляющаяся болевыми, моторными и секреторными нарушениями Выделяют дискинезию ЖП и дискинезию СО (после холецистэктомии) «Гипертоническая дискинезия ЖП» и «гипотоническая дискинезия ЖП» в настоящее время НЕ выделяют! Этиология и патогенез В роли возможного пускового фактора в развитии дискинезий предположительно могут выступать перенесенные инфекции и паразитозы, определенную роль играют генетические и психогенные факторы. Дискинезия ЖП: нарушение координированной перистальтики билиарных путей на различных уровнях и появление преходящей функциональной обструкции (по сути — спазма), а также повышение висцеральной чувствительности. Спазм в области шейки ЖП, вследствие чего объем сокращения ЖП оказывается недостаточным, изменяется также динамика сокращения; уже при небольшом повышении давления в шейке могут возникать болевые ощущения. Дискинезия СО: повышение объемной нагрузки на общий желчный проток (депонирование желчи) и СО. При ХЭ возможно повреждение невральных путей регуляции. Показано, что в течение ближайшего периода после операции расслабляющее действие холецистокинина на СО подавлено. Патологический спазм СО вызывает преходящую обструкцию желчного или панкреатического протока, появление боли и повышение активности печеночных или панкреатических ферментов в крови. Немаловажную роль в развитии дискинезий ЖП и СО отводят литогенной желчи. В условиях перенасыщения холестерином нарушаются сократимость мышечных волокон и восприятие сигнала от холецистокининового рецептора (особенно при уменьшенном содержании гидрофильных жирных кислот). Кроме того, прохождение кристаллов желчи и микролитов может вызвать повторную травматизацию сфинктеров, длительный рефлекторный спазм и развитие хронического воспаления. *литогенная желчь – желчь, склонная к образованию камней: ↑ холестерина, билирубина, солей кальция, ↓ желчных кислот, соотношение холестрин/жечные кислоты менее 1:13 Субклиническое воспаление в мышечном и эпителиальном слоях желчных путей сопровождается повышенной экспрессией циклооксигеназы, NO-синтазы и активацией перекисного окисления. В этих условиях нарушается реакция миоцитов на холецистокинин и, возможно, на другие регуляторы. У многих пациентов с дисфункцией желчных путей отмечается нарушение моторики антрального отдела желудка по типу функциональной обструкции и даже гастропареза. Дискинезии желчных путей могут сопутствовать функциональная диспепсия и гиперчувстительность ДПК к растяжению.  Клиника Билиарная боль (должны определяться все признаки): • локализация в эпигастральной области/правом подреберье; возможна иррадиация в нижние грудные позвонки, правую подлопаточную область • длительность 30 мин и более, стойкая (быстро нарастает, достигая плато) • рецидивирует с разными интервалами (не ежедневно), может возникать в ночное время (заставляет пробуждаться от сна) • тягостная, приводит к снижению активности пациента, нередко требуется незамедлительное обращение за медицинской помощью • не имеет явной связи с приемом антацидов/антисекреторных средств • не имеет явной связи с дефекацией и отхождением газов • не имеет явной связи с изменением положения тела Нередко сопровождается тошнотой, рвотой, которая НЕ приносит облегчения Озноб, лихорадка, желтуха не характерны для функциональной патологии и свидетельствуют об органических поражениях! При исследовании живота он мягкий, участвует в дыхании, перистальтика сохранена; отмечается болезненность в правом подреберье, точке желчного пузыря, зоне Шоффара, эпигастральной области (при развитии панкреатической гипертензии); симптомы Ортнера, Мерфи, Щеткина– Блюмберга НЕ выявляются. Дискинезия по гипертоническому типу характеризуется периодически возникающими приступообразными болями в правом подреберье и правой половине живота. Болевой синдром является следствием внезапного повышения давления в жёлчном пузыре обычно после погрешностей в диете (употребление жирных, острых, холодных блюд), психоэмоционального напряжения. Боли возникают или усиливаются через 1 ч и более после еды. Многие больные отмечают боли в области сердца, сердцебиение. Боль может иррадиировать в правую лопатку, плечо. Дискинезия по гипотоническому типу характеризуется постоянной тупой ноющей болью в правом подреберье без чёткой иррадиации. Сильные эмоции и приём пищи усиливают болевые ощущения и чувство распирания в правом подреберье. Больные часто жалуются на снижение аппетита, отрыжку воздухом, тошноту, горечь во рту, вздутие живота, запор. Диагностика ОАК БХ анализ крови с определением активности трансаминаз, панкреатической амилазы и липазы, уровня билирубина при функциональном расстройстве ЖП изменения отсутствуют, при функциональном расстройстве СО билиарного типа после приступа боли может быть выявлено преходящее повышение уровня билирубина и активности сывороточных трансаминаз (АсАТ, АлАТ) при функциональном расстройстве СО панкреатического типа — активности панкреатической амилазы и липазы) УЗИ органов брюшной полости для исключения органической патологии. При УЗИ также можно оценить фракцию выброса ЖП с помощью УЗ-холецистографии, однако она относится к уточняющим исследованиям. ФГДС с осмотром ДПК и области большого сосочка ДПК *при подозрении на дискинезию СО – МРХПГ (магнитно-резонансная холангиопанкреатография), эндоскопическое УЗИ панкреатобилиарной зоны, билиосцинтиграфию с 99mTc
Лечение Большинству пациентов с дискинезией показано консервативное лечение, которое чаще проводят амбулаторно. При явной неэффективности медикаментозной терапии дисфункции СО следует рассмотреть вопрос о выполнении эндоскопического вмешательства — папиллосфинктеротомии. Диета. В период обострения дискинезии целесообразно соблюдать основные принципы диетического питания при заболеваниях желчных путей, выработанные много лет назад и сохраняющие свою актуальность в настоящее время. Необходимо защитить слизистую оболочку верхних отделов ЖКТ от механического, термического и химического воздействия. Характер питания может быть приближен к диете № 5 по М.И. Певзнеру. В идеале пищу нужно принимать каждые 3 ч, отказаться от длительных перерывов в приеме пищи, желательно ограничить потребление животных жиров, пищи в жареном виде, экстрактивных веществ (крепкие мясные и рыбные бульоны, копчености и консервы), пряностей, приправ и специй (лук, чеснок, перец, горчица), маринадов, газированной фруктовой воды, пива, белого сухого вина, шампанского, кофе, цитрусовых. Пищу целесообразно готовить преимущественно путем варки, тушения, запекания, на пару. В течение 1,5–2 ч после приема пищи следует избегать длительных наклонов и горизонтального положения. Полезны кисломолочные продукты (творог, кефир, йогурт невысокой жирности), каши (овсяная, гречневая) на воде или молоке низкой жирности, бананы, печеные яблоки, картофельное пюре, овощные супы, отварное мясо (нежирная говядина, куриная грудка). Полезен прием негазированной минеральной воды в подогретом виде по ½ стакана 4 раза в день за полчаса до еды. Вне периода обострения диету расширяют и при хорошей переносимости питание организуют по обычным рациональным принципам. Важно принимать пищу в спокойной обстановке, не спеша. Учитывая возможное влиянием психоэмоционального состояния на регуляцию моторики и висцеральной чувствительности, следует обратить внимание на нормализацию ритма сна, режима дня, обеспечение достаточного отдыха. При наличии тревожно-депрессивных расстройств показано соответствующее обследование. Спазмолитики. При дискинезии ЖП основной мишенью действия спазмолитиков служит сфинктер пузырного протока, при дискинезии СО — сам сфинктер. Во избежание нежелательных эффектов следует отдавать предпочтение спазмолитикам с максимальной селективностью действия на ЖКТ и желчные пути. БКК - нифедипин и нитраты понижают базальное давление в сфинктере. Быстродействующие нитраты целесообразно назначать при возникновении приступов билиарной боли в рамках функционального расстройства СО. Гиосцина бутилбромид – высокоселективный блокатор М3- и N-холинорецепторов, характеризующийся быстрым наступлением эффекта (уже на 15-й минуте после приема внутрь) и хорошим спазмолитическим потенциалом. Гиосцин можно применять как для купирования приступа(благодаря быстроте действия) в дозе 10–20 мг внутрь или в суппозиториях, так и для курсового лечения по 10–20 мг 3 раза в день до еды в течение 10–30 дней. Мебеверин – селективный миотропный спазмолитик, который оказывает прямое действие на гладкую мускулатуру желудочно-кишечного тракта. Учитывая связь моторики кишечника и желчных путей, при лечении части пациентов эффективны препараты, нормализующие кишечную моторику и одновременно уменьшающие висцеральную гиперчувствительность. При острой спастической боли действие мебеверина проявляется уже через 15 мин после приема. Режим назначения мебеверина у данных пациентов — по 200 мг 2 раза в день за 20 мин до еды курсовым лечением в течение 30 дней. Тримебутин обладает комбинированным действием за счет влияния на опиоидные рецепторы ЖКТ (спазмолитическим, прокинетическим и обезболивающим). Применяют по 200 мг 3 раза в день в течение месяца. Гимекромон – синтетический аналог умбеллиферона, содержащегося в плодах аниса и фенхеля. Выводится в желчь, и его спазмолитическое действие реализуется только на уровне желчных путей и начальных отделов тонкой кишки, что объясняет высокую селективность действия препарата на сфинктер желчного протока и СО. Гимекромон можно применять в режиме «по требованию» по 200–400 мг внутрь при появлении симптомов и в виде курсового лечения по 200–400 мг 3 раза в день за полчаса до еды в течение 14–21 дней. Комбинированные препараты экстракт из листьев артишока полевого (содержит различные растительные компоненты, оказывающие противовоспалительное действие и уменьшающие литогенность желчи) Урсодезоксихолевая кислота при дискинезии желчных путей обосновывается ее способностью снижать литогенность желчи, а также оказывать противовоспалительное действие на эпителий и мышечный слой желчных путей (снижать активность циклооксигеназы-2 и перекисного окисления), что косвенно способствует нормализации нарушенной моторики и секреции. УДХК назначают в виде курсового лечения в дозе 10 мг на 1 кг массы тела в 2 приема после еды в течение 2 нед — 2 мес. НПВС в стандартных дозах Антидепрессанты. При четко обоснованном диагнозе и часто рецидивирующей боли, при которой можно предполагать невропатический компонент или связь с центральной сенситизацией, обосновано назначение трициклических антидепрессантов с целью лечения функциональной боли. Амитриптиллин сначала назначают в малой дозе — по 10 мг перед сном. Эффективность лечения оценивают через 2 нед. При необходимости дозу увеличивают до 20 мг/сут. Длительность лечения определяют индивидуально, обычно она составляет как минимум 2 мес. Прокинетики. Для купирования симптомов дискинетического типа (дискомфортные ощущения, тошнота, вздутие в эпигастральной области, выраженность которых увеличивается при употреблении жирной пищи). Рекомендовать курсовое лечение прокинетиками в качестве патогенетической терапии дискинезии в настоящее время оснований недостаточно.  ХРОНИЧЕСКИЙ ХОЛЕЦИСТИТ (ХХ) - хроническое рецидивирующее заболевание желчного пузыря, характеризующееся нарушением его моторно-эвакуаторной функции, изменением физико-химических свойств желчи и достаточно частым образованием внутрипузырных конкрементов, что клинически наиболее часто проявляется желчной коликой. Может развиваться вследствие повреждения стенки ЖП на фоне тяжелого основного заболевания. Непосредственными причинами развития острого воспаления являются нарушение кровотока, снижение сократительной активности ЖП, механическая или функциональная обструкция желчеоттока, активация условнопатогенной микрофлоры, гематогенное инфицирование, реакции гиперчувствительности. Кишечные бактериальные инфекции (сальмонеллез, иерсиниоз, холера, кампилобактериоз, эшерихиоз и др.), острые инфекции вирусами гепатита А, В, цитомегаловирусом и др., паразитозы и инвазия простейших, поражающих печень и желчные пути (клонорхоз, описторхоз, лямблиоз, эхинококкоз, аскаридоз и др.). Структурные изменения желчных путей, препятствующие нормальному оттоку желчи (кисты холедоха, стриктуры ампулы фатерова сосочка, увеличение регионарных лимфоузлов). Дуоденобиллиарный рефлюкс. Аллергия. Предрасполагающими факторами возникновения холецистита являются: застой желчи в желчном пузыре, сдавления и перегибы желчевыводящих протоков, дискинезии желчного пузыря и желчевыводящих путей, нарушения тонуса и двигательной функции желчных путей под влиянием различных эмоциональных стрессов, эндокринных и вегетативных расстройств, патологических рефлексов измененных органов пищеварительной системы. Общепризнанным является «правило 5F»: женский пол (female), возраст старше 40 лет (forty), ожирение при индексе массы тела более 30 (fat), множественные беременности (fertile), диспепсия с метеоризмом (flatulent). Клиника Болевой синдром, ноющая боль в области правого подреберья постоянного характера или возникающая через 1–3 ч после приема обильной и особенно жирной и жареной пищи. Боль иррадиирует вверх, в область правого плеча и шеи, правой лопатки. Периодически может возникать резкая боль, напоминающая желчную колику. Боли возникают и/ или усиливаются после приема жирной и жареной пищи, яиц, острых продуктов, вина и пива. Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации (нередко чередование запора и поноса), а также раздражительность, бессонница. При пальпации живота, как правило, определяется чувствительность, а иногда и выраженная болезненность в проекции желчного пузыря на переднюю брюшную стенку и легкое мышечное сопротивление брюшной стенки (резистентность). Часто положительны симптомы Мюсси-Георгиевского, Ортнера, Образцова-Мерфи. Пузырные симптомы — признаки заболеваний желчного пузыря Болезненность в точке проекции желчного пузыря — точка пересечения наружного края прямой мышцы живота справа с реберной дугой (при увеличении печени — с краем печени). Симптом Василенко — появление боли в точке проекции желчного пузыря при поколачивании по правой рѐберной дуге на вдохе. Выявляется на ранних стадиях болезни. Симптом Кера — болезненность при пальпации в точке проекции желчного пузыря, резко усиливающаяся на вдохе Симптом Мерфи — глубокая пальпация в проекции желчного пузыря вызывает сильную боль при вдохе, которая не дает больному возможности сделать глубокий вдох Симптом Ортнера (Грекова) — болезненность при поколачивании по краю правой реберной дуги (обязательно поколачивание по обеим реберным дугам для сравнения). Симптом Мюсси-Георгиевского (френикус-симптом) — болезненность при пальпации между ножками грудино-ключично-сосцевидной мышцы справа. Боль иррадиирует вниз. Симптом Рисмана — поколачивание краем ладони по краю реберной дуги при задержке вдоха. Симптом Боаса — гиперестезия в поясничной области справа и болезненность в области поперечных отростков ThXI — LI справа. Симптом Лепена — болезненность при поколачивании согнутым указательным пальцем в точке проекции желчного пузыря. Атипичными вариантами течения хронического холецистита являются: 1. Кардиалгическая форма, проявляющаяся сердечной симптоматикой в виде длительных тупых болей в области сердца, возникающих после обильной еды, нередко в положении лежа. Могут быть аритмии по типу экстрасистолии. 2. Эзофагалгическая форма. Пациент жалуется на диспепсические расстройства: упорную изжогу, сочетающуюся с тупой болью за грудиной. После обильной еды может появиться чувство кола за грудиной. 3. Кишечная форма, характеризующаяся наличием боли неопределенной локализации по всему животу, вздутием живота, расстройством стула в виде запоров. Диагностика ОАК (нейтрофильный лейкоцитоз, увеличение СОЭ) БХ анализ крови (повышается уровень С-реактивного протеина; − содержание α- и γ-глобулинов; − активность печеночных ферментов (аминотрансфераз, γ-глутаматдегидрогеназы), щелочной фосфатазы, а также уровень общего билирубина) Анализ кала на паразитов  УЗИ. При УЗИ гепатобилиарной зоны можно обнаружить диффузное утолщение стенок желчного пузыря более 3 мм и его деформации, уплотнение и/или слоистость стенок, уменьшение объема полости этого органа (сморщенный пузырь), «негомогенную» полость. При дискинезии признаков воспаления нет, но пузырь сильно растянут и плохо или очень быстро опорожняется УЗИ. При УЗИ гепатобилиарной зоны можно обнаружить диффузное утолщение стенок желчного пузыря более 3 мм и его деформации, уплотнение и/или слоистость стенок, уменьшение объема полости этого органа (сморщенный пузырь), «негомогенную» полость. При дискинезии признаков воспаления нет, но пузырь сильно растянут и плохо или очень быстро опорожняетсяХолецистография отмечается изменение формы желчного пузыря, часто его изображение получается нечетким вследствие нарушения концентрационной способности слизистой, иногда в нем обнаруживаются камни. После приема раздражителя — холецистокинетика — отмечается недостаточное сокращение желчного пузыря. Дуоденальное зондирование и исследование желчи  Лечение АБТ. Свойства «идеального антибиотика» для лечения инфекции желчного пузыря и желчных путей: хорошо выводится желчью при приеме внутрь (т. е. хорошо проникает в желчь); стерилизует желчь и содержимое кишечника (откуда инфекция нередко поступает в желчный пузырь и вызывает воспаление); не разрушается печенью; не обладает гепатотоксичным действием; имеет широкий спектр действия и не разрушается пенициллиназой. Наибольшей концентрации в желчи достигают ампициллин (по 0,5 г 4 раза в день или в/м по 0,5–1,0 г каждые 6 ч.) и рифампицин (по 0,15 3 раза в день). Фторхинолоны назначаются при тяжелой инфекции желчевыводящих путей – ципрофлоксацин (по 0,5 г 2 раза в день) Классификация желчегонных средств: Препараты, стимулирующие желчеобразовательную функцию печени (т. е. стимулирующие образование печенью желчи) — истинные желчегонные (холеретики): препараты, содержащие желчные кислоты; Аллохол (по 1–2 таблетки 3–4 раза в день после еды в течение 2 месяцев) синтетические препараты; препараты растительного происхождения; препараты, увеличивающие секрецию желчи за счет ее водного компонента (гидрохолеретики)-минеральные воды Препараты, стимулирующие желчевыделение: холекинетики — повышающие тонус желчного пузыря и снижающие тонус желчных путей; Ксилит, сорбит (10% раствор по 50–100 мл 2–3 раза в день за 30 мин до еды в течение 1–3) холеспазмолитики — вызывающие расслабление тонуса желчных путей. Механизм действия истинных холеретиков: повышение секреции желчи непосредственно за счет стимуляции секреторной функции паренхимы печени; стимуляция рецепторов слизистой оболочки тонкого кишечника, что усиливает образование желчи; повышение осмотического градиента между желчью и кровью, что обусловливает осмотическую фильтрацию в желчные капилляры воды и электролитов; увеличение тока желчи по желчным путям, что предупреждает восхождение инфекции и приводит к уменьшению воспалительного процесса; увеличение содержания в желчи холатов, что снижает возможность выпадения холестерина желчи в осадок. Холекинетики раздражают слизистую оболочку двенадцатиперстной кишки, вызывают выделение холецистокинина, который способствует сокращению желчного пузыря, расслабляет сфинктер Одди. Спазмолитики (см. выше) УДХК (см. выше)  Классификация физикальных симптомов хронического холецистита
Симптомы первой группы (сегментарные рефлекторные симптомы) обусловлены длительным раздражением сегментарных образований вегетативной нервной системы, иннервирующих били-арную систему, и подразделяются на две подгруппы. 1. Висцеро-кутанные рефлекторные болевые точки и зоны — характеризуются тем, что давление пальцем на органоспецифические точки кожи вызывает боль: • болевая тачка Маккензи расположена в месте пересечения наружного края правой прямой мышцы живота с правой реберной дугой; • болевая точка Боаса — локализуется на задней поверхности грудной клетки по паравертебральной линии справа на уровне X-XI грудных позвонков; • зоны кожной гипертензии Захарьина-Геда — обширные зоны выраженной болезненности и гиперчувствительности, распространяющиеся во все стороны от точек Маккензи и Боаса. 2. Кутанно-висиеральные рефлекторные симптомы — характеризуются тем, что воздействие на определенные точки или зоны вызывает боли, идущие вглубь по направлению к желчному пузырю: • симптом Алиева — давление на точки Маккензи или Боаса вызывает не только местную болезненность непосредственно под пальпирующем пальцем, но и боль, идущую вглубь по направлению к желчному пузырю; • симптом Айзенберга-1 — при коротком ударе или постукивании ребром ладони ниже угла правой лопатки больной наряду с локальной болезненностью ощущает выраженную иррадиацию вглубь в область желчного пузыря. Симптомы первой группы закономерны и характерны для обострения хронического холецистита. Наиболее патогномоничными считаются симптомы Маккензи, Боаса, Алиева. Симптомы второй группы обусловлены распространением ирритации вегетативной нервной системы за пределы сегментарной иннервации билиарной системы на всю правую половину тела и правые конечности. При этом формируется правосторонний реактивный вегетативный синдром, характеризующийся появлением болевых ощущений при пальпации следующих точек: • орбитальная точка Бергмана (у верхневнутреннего края орбиты); • затылочная точка Йонаша; • точка Мюсси- Георгиевского (между ножками правой m. stemo-cleidomastoideus) — правосторонний френикус-симптом; • межлопаточная точка Харитонова (на середине горизонтальной линии, проведенной через середину внутреннего края правой лопатки); • бедренная точка Лапинского (середина внутреннего края правого бедра); • точка правой подколенной ямки; • плантарная точка (на тыле правой стопы). Давление на указанные точки производится кончиком указательного пальца. Симптомы второй группы наблюдаются при часто рецидивирующем течении хронического холецистита. Наличие болезненности одновременно в нескольких или тем более во всех точках отражает тяжесть течения заболевания. Симптомы третьей группы выявляются при непосредственном или опосредованном (путем поколачивания) раздражении желчного пузыря (ирритативные симптомы). К ним относятся: • симптом Мерфи — врач во время выдоха больного осторожно погружает кончики четырех полусогнутых пальцев правой руки под правую реберную дугу в области расположения желчного пузыря, затем больной делает глубокий вдох, симптом считается положительным, если во время выдоха больной внезапно прерывает его в связи с появлением боли при соприкосновении кончиков пальцев с чувствительным воспаленным желчным пузырем. При этом на лице больного может появиться гримаса боли; • симптом Кера — боль в правом подреберье в зоне желчного пузыря при глубокой пальпации; • симптом Гаусмана — появление боли при коротком ударе ребром ладони ниже правой реберной дуги на высоте вдоха); • симптом Лепене-Василенко — возникновение боли при нанесении отрывистых ударов кончиками пальцев на вдохе ниже правой реберной дуги; • симптом Ортнера-Грекова — появление боли при поколачивания правой реберной дуги ребром ладони (боль появляется за счет сотрясения воспаленного желчного пузыря); • симптом Айзенберга-Н — в положении стоя больной поднимается на носки и затем быстро опускается на пятки, при положительном симптоме появляется боль в правом подреберье вследствие сотрясения воспаленного желчного пузыря. Симптомы третьей группы имеют большое диагностическое значение, прежде всего в фазе ремиссии, тем более, что в этой фазе симптомы первых двух групп обычно отсутствуют. Желчный пузырь при ХБХ не увеличен, при развитии вторичного гепатита перкуторно и пальпаторно определяется увеличение печени (мало выраженное). |
