периодонтиті у детей. периодонтиты у детей. Детскому стоматологу часто приходится встречаться с тяжелыми осложнениями кариеса острым и хроническим периодонтитом
 Скачать 118.19 Kb. Скачать 118.19 Kb.
|
|
Введение Детскому стоматологу часто приходится встречаться с тяжелыми осложнениями кариеса — острым и хроническим периодонтитом. В структуре стоматологических заболеваний осложнения кариеса составляют около 35—50% от всех случаев обращения за стоматологической помощью, это число постоянно остается высоким. Количество осложнений кариеса, в том числе периодонтита, постоянно держится на высоком уровне даже у городского населения. Периодонт – соединительно-тканная связка, удерживающая корень зуба в костной альвеоле, расположенная между кортикальной пластинкой альвеолы и цементом корня зуба. Периодонт включает десну, надкостницу и кость альвеолярного отростка, связочный аппарат (собственно периодонт) и покрывающий корень зуба цемент. Особенностью периодонта сформированного зуба является то, что периодонт простирается от шейки зуба по сформировавшейся части корня, где сливается с зоной роста и находится в контакте с пульпой корневого канала. По мере формирования корня уменьшаются размер ростковой зоны апикального отверстия и контакт с пульпой, но увеличивается длина периодонтальной щели. После окончания развития верхушки корня еще в течение года продолжается формирование периодонта. По мере рассасывания корня молочного зуба длина периодонтальной щели уменьшается и вновь увеличивается контакт периодонта с пульпой и губчатым веществом кости. В период резорбции корня молочного зуба в месте прилегания зачатка постоянного зуба к корню молочного рассасываются губчатое вещество и кортикальная пластинка, ограничивающая периодонтальную щель и цемент корня, что приводит к исчезновению периодонта в этом участке. Отсутствие стабильной структуры и толщины периодонта в верхушечной части является анатомо-физиологической особенностью периода развития и формирования корней молочных и постоянных зубов. При периодонтите как у взрослых, так и у детей обнаруживают различные ассоциации микроорганизмов. В составе микрофлоры преобладают грамположительные кокки (в основном стрептококки и стафилококки), а также дрожжеподобные грибки, лактобактерии, актиномицеты и др. Среди наиболее часто выделяемых микроорганизмов на первом месте аэробные и анаэробные формы стрептококков, затем стафилококки. По данным Гофунга Е.М. (1946) ширина периодонтальной щели на нижней челюсти несколько меньше (0,15-0,22 мм), чем на верхней (0,2-0,25 мм). Особенности строения периодонта Зрелый здоровый периодонт имеет следующие клинические характеристики: 1) десневые сосочки имеют форму треугольника или трапеций, розовый цвет, одинаковую плотность, хорошо прилегают к зубам; 2) десневые бороздки имеют глубину 0,5-1 мм, круговая связка плотно фиксируется с зубом; 3) пучки коллагеновых волокон, прочно удерживая зуб в костной альвеоле, имеют в основном радиальное направление и не создают препятствий для микроэкскурсий зуба, амплитуда которых составляет сущность физиологической подвижности зуба и равна 0,01-0,03 мм; 4) рентгенографически кортикальные пластинки кости имеют вид непрерывной, четко очерченной полосы; 5) периодонтальная щель одинаковой ширины в определенном сечении альвеолы справа и слева. В строении периодонта у детей имеются свои особенности (D. Zappler, 1968): Десна: более васкуляризована; эпителий имеет более тонкий слой ороговевших клеток и менее выраженную зернистость поверхности из-за незначительного углубления эпителиальных сосочков (вид лимонной корочки); соединительная ткань небольшой плотности; десневые бороздки большей глубины; в период прорезывания зубов десневой край имеет округлые края с явлениями отека и гиперемии. Цемент: более тонкий; менее плотный; в участках прикрепления эпителия имеет тенденцию к гиперплазии. Связочный аппарат: периодонтальная щель расширена; волокна тонкие, нежные; отличается гидратацией за счет усиленного лимфо- и кровообращения. Альвеолярная кость: гребень более плоский; тонкая решетчатая (твердая) пластинка; увеличение пространств губчатого вещества, где расположен костный мозг; уменьшая степень минерализации; меньшее количество трабекул губчатого вещества; усиленное лимфо- и кровообращение. Тесные гистологические связи между десной, периодонтом и костью обусловливают функционально-морфологическое единство периодонта. Периодонтальные щели всех зубов у детей и подростков почти в 2 раза шире, чем у взрослых. Ширина периодонтальной щели непрорезавшегося постоянного зуба составляет всего 0,006-0,1 мм, что в 3-4 раза меньше, чем функционирующего. Ширина периодонтальной щели имеет большое значение в клинической практике, она неодинакова в различных ее частях, изменяется в зависимости от функциональной нагрузки и не зависит от групповой принадлежности зуба. Периодонтальная щель с медиальной поверхности всегда шире, чем с дистальной. Функции периодонта: Опорная функция обеспечивает удержание зуба в альвеоле, распределение жевательной нагрузки посредством волокон, основного вещества и жидкости. Периодонт обеспечивает поддержание гомеостаза: за счет значительно развитой сети сосудов, имеющих извилистый ход, периодонт питает цемент зуба и стенки альвеолы, частично (через добавочные каналы) пульпу зуба, осуществляя трофическую функцию. Гомеостатическая функция обеспечивает регуляцию пролиферативной и функциональной активности клеток, процессов обновления коллагена, резорбции и репарации цемента, перестройки альвеолярной кости, т.е. всех механизмов, связанных с непрерывными структурно-функциональными изменениями зуба и его поддерживающего аппарата в условиях роста, выполнения жевательной функции и лечебных воздействии. Пластическая (репаративная) функция обусловлена богатством соответствующих клеточных элементов, ее проявление – образование вторичного цемента цементоцитами, формирование альвеолярной кости остеобластами, большой потенциал собственного восстановления после повреждения. Защитная функция или барьерная обеспечивается целостностью слизистой оболочки полости рта, активностью клеточных элементов: макрофагов, гистиоцитов, лимфоцитов, содержание которых резко увеличивается при различных воспалительных процессах. Сенсорная (проприоцептивная) функция обусловлена богатой иннервацией тканей периодонта, который является как бы органом осязания благодаря наличию многочисленных сенсорных нервных окончаний. Понятие о периодонтитах Периодонтит – воспаление мягких тканей, прилегающих к корню зуба. В большинстве случаев периодонтит является осложнением пульпита. Микроорганизмы и их токсины выходят из отверстий корня в костную лунку, вызывая воспаление связок, на которых подвешен зуб, самой костной лунки и слизистой оболочки десны около зуба. Размеры воспаления костной лунки при периодонтитах определяются по рентгенограмме. При периодонтитах в полости зуба и корневых каналах находятся остатки погибшей пульпы. Основные причины развития периодонтитов инфекция; травма зуба: ушиб, вывих, перелом корня; сильнодействующие химические и лекарственные вещества, проникающие в периодонт во время лечения пульпита; нарушения сроков лечения за счет уменьшения длительности мумификации; механическая травма во время обработки корневого канала; гематогенное распространение других инфекций; распространение инфекции на периодонт per continuitatem из соседних тканей; сопутствующие заболевания, снижение резистентности организма. Инфекционный периодонтит в основном является осложнением кариеса. Как первичным (когда процесс является следствием не лечённого кариеса, а затем пульпита или заболевания пародонта), так и вторичным (когда у процесса ятрогенная причина). По способу проникновения бактерий периодонтит делят на интрадентальный и экстрадентальный (внутризубной и внезубной). К последнему можно отнести периодонтиты, которые развиваются вследствие перехода воспалительного процесса из окружающих тканей (остеомиелит, гайморит). Травматический периодонтит возникает в результате как значительного, однократного воздействия (удар при падении или попадании в лицо твердых тяжелых предметов), так и вследствие незначительной, но хронической травмы (завышенная пломба, откусывание проволоки или нитки при отсутствии рядом стоящих зубов). При травме процесс обычно протекает остро. Медикаментозный периодонтит развивается чаще всего при неправильном лечении пульпита, когда сильнодействующие препараты попадают в периодонт (например ,паста, содержащая мышьяк, формалин, фенол) или раздражающие материалы (фосфат-цемент, штифты). Также к медикаментозным относят периодонтиты, возникающие вследствие аллергических реакций, которые могут вызвать местную иммунологическую реакцию. Основной причиной развития периодонтита у детей является инфекция, когда микроорганизмы, их токсины, биогенные амины, поступающие из воспаленной некротизированной пульпы, распространяются в периодонт. Классификация периодонтитов у детей: По происхождению периодонтит подразделяют на: Инфекционный; Неинфекционный: Травматический; Медикаментозный. По локализации воспалительного процесса принято различать: Верхушечный периодонтит; Маргинальный периодонтит. По клиническому течению выделяют (по И.Г. Лукомскому 1955 г.): Острые периодонтиты: серозный; гнойный. Хронические периодонтиты: фиброзный; гранулирующий; гранулематозный. Обострившийся хронический периодонтит.  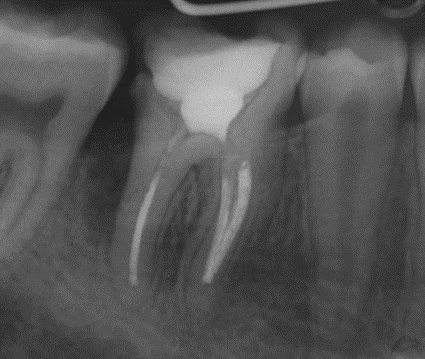 Апикальный(верхушечный) Маргинальный(краевой) Пути проникновения инфекции в периодонт: Через инфицированную пульпу; Через повреждённый зубо-десневой желобок; Гематогенный путь (при наличии хронического очага инфекции). Патогенез периодонтитов Микроорганизмы проникают в периодонт чаще всего через корневой канал при пульпите. При проникновении инфекции возникает воспаление. Справедливости ради следует отметить, что периодонтит возможен также при других состояниях: травмах, длительном воздействии мышьяка на зубную полость, при сепсисе. Периодонтальная щель заполнена межтканевой жидкостью и наряду со связочным аппаратом зуба играет роль амортизатора при жевательных нагрузках. Периодонт входящие в него элементы богаты рецепторами, реагирующими на давление, которое увеличивается при периодонтите, поэтому воспаление дает выраженный болевой синдром. При воспалении происходит экссудация (пропотевание жидкости). Отек и экссудация отвечают за главный, но не единственный признак заболевания – боль. При наличии оттока этой жидкости через корневой канал зуба боль менее выражена и создаются условия для развития хронического периодонтита. В противном случае развивается острый периодонтит – сначала серозный, а затем и гнойный. В диагностике хронического воспалительного процесса в периодонте определяющее значение имеет данные рентгенологического исследования. При этом рентгенологическая картина периапикалдьных изменений у каждого из корней многокорневого зуба может быть различной. Рентгенологически при остром периодонтите не отмечается. При хроническом фиброзном сужение или чаще расширение периодонта. При хроническм гранулематозном картина четко очерченного разряжения костной ткани округлой формы. Иногда можно видеть деструкцию тканей зуба в области верхушки и гиперцементоз в боковых отделах корня. Хронический гранулирующий - очаг разряжения с изъеденными контурами, деструкцией цемента и дентина в области верхушки зуба (языки пламени). Обострение хронического периодонтита определяется формой воспаления предшествующему обострению, длительностью и остротой воспалительного процесса. Клиника острых периодонтитов молочных зубов Клиническое течение периодонтитов молочных зубов отличается быстротой распространения воспалительных явлений, быстрым переходом серозного экссудата в гнойный и наступающей интоксикацией организма. В связи с этим при острых периодонтитах дети жалуются на слабость, головную боль, повышение температуры тела. Острые периодонтиты молочных зубов у детей часто сопровождаются отеком мягких тканей, увеличением подчелюстных лимфатических узлов. Однако наряду с этим гнойный экссудат в преобладающем большинстве случаев распространяется по периодонтальной щели и выходит под десну, образуя поддесневой абсцесс. На рентгенограмме изменений не бывает. Для острого периодонтита характерно наличие резкой локализованной боли постоянного характера. Вначале при остром периодонтите отмечается не резко выраженная ноющая боль, которая локализована и соответствует области пораженного зуба. Позднее боль становится более интенсивной, рвущей и пульсирующей, иногда иррадиирует, что свидетельствует о переходе в гнойное воспаление. Острый апикальный процесс длится от 2-3 суток до 2 недель. Условно удается выявить 2 стадии или фазы течения острого воспаления периодонта: Первая стадия: фаза интоксикации периодонта возникает в самом начале воспаления. Характерно для неё возникновение длительных, непрерывных болей ноющего характера. Иногда к этому присоединяется повышенная чувствительность при накусывании на больной зуб. Со стороны тканей, окружающих зуб, видимых изменений не определяется, при вертикальной перкуссии отмечается повышенная чувствительность периодонта. Вторая стадия: фаза выраженного экссудативного процесса характеризуется непрерывными болевыми ощущениями. Отмечается болезненность при накусывании на зуб; вызывает боль даже легкое прикосновение языка к больному зубу. Перкуссия зуба резко болезненна. Отмечается иррадиация болей. Появление экссудата и воспалительный ацидоз способствуют набуханию и расплавлению коллагеновых волокон периодонта, что сказывается на фиксации зуба, он становится подвижным (симптом выросшего зуба). Распространение серозного и серозно-гнойного инфильтрата сопровождается появлением отека мягких тканей и реакцией регионарных лимфатических узлов. Острый периодонтит молочных зубов развивается очень быстро, и, если не создается отток экссудата, процесс быстро распространяется по кости челюсти, вызывая периостит. Общее состояние больных страдает, отмечаются недомогание, головная боль, температура (из-за боли зубов) тела повышается до 37-38 °C, наблюдается лейкоцитоз, повышенная СОЭ. Рентгенологически при остром периодонтите изменений в периодонте не отмечается. Исход острого периодонтита зависит от выхода экссудата из периодонтального пространства: через корневой канал; по периодонтальной щели путем расплавления циркулярной связки; по костномозговым пространствам к поверхности челюстной кости (абсцесс, периостит) или вглубь ее тела (остеомиелит, сепсис); Переход острого периодонтита в хронический возможен при отсутствии лечения или при неправильной лечебной тактике. Хронические периодонтиты обнаруживаются в области зубов, пломбированных по поводу пульпита. Встречаются те же формы хронического воспаления, что и в постоянных зубах, однако преобладают хронический гранулирующий периодонтит. Наиболее частой локализацией патологического процесса в периодонте моляров, особенно в период начавшейся резорбции корней, является область бифуркации корней. Клинически хронический периодонтит чаще протекает бессимптомно. Наиболее частым симптомом при хроническом гранулирующем периодонтите является свищевой ход, который обнаруживается и при запломбированных зубах. В не леченых зубах может отсутствовать видимое сообщение кариозной полости с пульпой. Если зуб был когда-то лечен, но лечение не закончилось, и пульповая полость осталась открытой, то в полости может быть обнаружена грануляционная ткань, проросшая из периодонта через корневые каналы или через перфорацию в области бифуркации корней. На рентгенограмме при хронических периодонтитах молочных зубов обнаруживаются изменения, характерные для одной из форм хронического воспаления. Если патологический процесс распространяется на зачаток постоянного зуба, то зуб подлежит удалению в любом возрасте. Хронический фиброзный периодонтит Этиология: Фиброзный периодонтит может возникать как исход острого воспаления периодонта и как результат излечения других форм хронического периодонтита, пульпита или возникает в результате перегрузки при утрате большого числа зубов или травматической артикуляции. Клиническая картина: Объективно, при хроническом фиброзном периодонтите отмечаются изменения цвета зуба, коронка зуба может быть интактной, глубокая кариозная полость, зондирование безболезненно. Перкуссия зуба чаще безболезненна, реакции на холод и тепло отсутствуют. В полости зуба нередко обнаруживается некротически измененная пульпа с гангренозным запахом. Диагностика этой формы сложна, так как больные не предъявляют жалоб. Диагностика: В клинике диагноз хронического фиброзного периодонтита ставится на основании рентгеновского снимка, на котором видна деформация периодонтальной щели в виде расширения ее у верхушки корня, что обычно не сопровождается резорбцией костной стенки альвеолы, а также цемента корня зуба. Хронический гранулематозный периодонтит Клиническая картина: Чаще проникает бессимптомно, реже больные жалуются на неприятные ощущения и незначительную болезненность при накусывании. Анамнестически имеются указания на перенесенную в прошлом травму периодонта или болевые ощущения, связанные с развитием пульпита. При локализации гранулемы в области щечных корней верхних моляров и премоляров больные нередко указывают на выбухание кости соответственно проекции верхушек корней. Объективно: причинный зуб может не иметь кариозной полости, коронка в цвете нередко изменена, отмечается наличие кариозной полости с распадом пульпы в каналах, и наконец, зуб может быть леченым, но с некачественно запломбированными каналами. Перкуссия зуба часто безболезненна, при пальпации на десне с вестибулярной поверхности может отмечаться болезненное выбухание соответственно проекции гранулемы. Диагностика: При рентгенологическом обследовании выявляется картина четко очерченного разрежения костной ткани округлой формы. Иногда можно видеть деструкцию тканей зуба в области верхушки и гиперцементоз в боковых отделах корня. Благоприятным исходом гранулематозного периодонтита при своевременно и правильно проведенном лечении является переход в фиброзную форму. При отсутствии лечения или неполном пломбировании корневого канала происходит превращение гранулемы в кистогранулему или корневую кисту зуба. Хронический гранулирующий периодонтит Клиническая картина: Нередко проявляется в виде неприятных, иногда слабых болевых ощущений (чувство тяжести, распирания, неловкости), может быть незначительная болезненность при накусывании на больной зуб, эти ощущения возникают периодически и часто сопровождаются появлением свища с гнойным отделяемым и выбрасыванием грануляционной ткани, который через некоторое время исчезает. Преобладание гранулирующей формы и частое возникновение свища объясняются анатомическими особенностями строения кости в детском возрасте и постоянно происходящими в ней физиологическими перестройками. Если свищ расположен не в области проекции верхушки корня, а ближе к десневому краю, то это может быть обусловлено значительной степенью рассасывания, несформированностью корня или локализацией воспалительного процесса в области бифуркации корней. Резорбция корней молочных зубов может ускоряться, замедляться или прекращаться. Нерассосавшаяся верхушка корня молочного зуба нередко перфорирует костную стенку, истонченную воспалительным процессом, и травмирует щеку или губу. Что нередко приводит к образованию декубитальной язвы. Такой молочный зуб подлежит удалению. Нередко такую обнаженную острую верхушку корня принимают за прорезающийся бугор постоянного зуба или за секвестр. Диагностика: Определяется гиперемия десны у заболевшего зуба, при надавливании на этот участок десны тупым концом инструмента возникает углубление, которое после удаления инструмента исчезает не сразу (симптом вазопареза). При пальпации десны больной испытывает неприятные ощущения или боль. Перкуссия не леченого зуба вызывает повышенную чувствительность, а иногда и болевую реакцию. Нередко наблюдается увеличение и болезненность регионарных лимфатических узлов. Рентгенологически при хроническом гранулирующем периодонтите обнаруживают очаг деструкции костной ткани в области верхушек корней с нечеткими контурами или неровной линией, более интенсивное разрежение локализуется в области бифуркации корней. Это обусловлено проникновением инфекции и продуктов распада пульпы через дополнительные канальцы дна полости зуба, сообщающие полость зуба с периодонтом. Большие очаги деструкции костной ткани могут захватывать все пространство между корнями молочного зуба, распространяться на участки кости, окружающие корни, и переходить на развивающиеся зачатки постоянных зубов. Влияние периодонтита на зачаток постоянно зуба Хронический гранулирующий периодонтит, начавшись в периодонте молочного зуба, быстро распространяется в ширину и глубину, влияя на формирование зачатка постоянного зуба. О вовлечении в воспалительный процесс зачатка постоянного зуба свидетельствует прерывистость кортикальной пластинки, ограничивающей фолликул со всех сторон. Хронический гранулирующий периодонтит молочного зуба может влиять на зачаток постоянного, что зависит от интенсивности воспаления и стадии развития фолликула, и может вызвать различный исход. 1. Если хронический периодонтит молочного зуба возник на раннем этапе формирования фолликула, когда еще не началось обызвествление, то зачаток может погибнуть. В этих случаях на рентгенограмме определяются прерывистость или отсутствие кортикальной пластинки и отсутствие зачатка. 2. Инфекция из периодонта может проникнуть также на раннем этапе формирования фолликула, когда уже началась его минерализация. Зачаток не погибает, но нарушившаяся минерализация проявляется клинически в виде местной гипоплазии, или зуба Турнера: коронка такого зуба недоразвита, сплюснута, желтого цвета, иногда наблюдается аплазия эмали. 3. Если коронка зуба уже сформировалась, а воспалительный процесс со стороны молочного зуба продолжается, инфекция достигает ростковой зоны, которая гибнет. Формирование зуба прекращается, и он может секвестрировать как инородное тело. 4. Вследствие разрушения костной перегородки, отделяющей зачаток постоянного зуба от молочного, происходит преждевременное прорезывание постоянного зуба с несформированным корнем. Из-за укороченного корня зуб становится подвижным и может произойти его полный вывих. Воспалительный процесс в молочном зубе может привести к ретенции соответствующего постоянного зуба и развитию кисты. Обострившийся хронический периодонтит Клиническая картина: Чаще дает обострение гранулирующий и гранулематозный периодонтит, реже — фиброзный. Так как обострение протекает при наличии деструктивных изменений в периодонте, то болезненность при накусывании на зуб не бывает такой резкой, как при остром гнойном периодонтите. Что касается остальных симптомов (постоянная боль, коллатеральный отек мягких тканей, реакция лимфоузлов), то они могут нарастать в такой же последовательности, как и при остром гнойном периодонтите. Объективно, отмечаются наличие глубокой кариозной полости (зуб может быть нелеченым или пломбированным), отсутствие болезненности при зондировании, резкая боль при перкуссии, как вертикальной, так и горизонтальной, в меньшей степени. Зуб может быть изменен в цвете, подвижен. При осмотре определяется отёк, гиперемия слизистой оболочки и нередко кожи, над областью причинного зуба сглаженность переходной складки, пальпация этой области болезненна. Реакция тканей зуба на температурные раздражители отсутствует. Диагностика: Обострение хронического фиброзного периодонтита рентгенологически сопровождается уменьшением четкости границ разрежения костной ткани, появлением новых очагов разрежения и остеопороза соответственно воспалительному фокусу. Рентгенологическая картина гранулематозного периодонтита в стадии обострения характеризуется потерей четкости границ разрежения костной ткани в апикальной части зуба, нечеткостью линии периодонта в боковых отделах периодонта и просветлением костномозговых пространств по периферии от гранулемы. Обострившийся хронический гранулирующий периодонтит рентгенологически характеризуется более выраженной изъеденностью контуров очага разрежения на фоне общей смазанности рисунка. Электрометрическая реакция со стороны периодонта при всех формах периодонтита — свыше 100 мкА или вовсе отсутствует. Дифференциальная диагностика:
Лечение периодонтитов у детей Лечебные мероприятия при периодонтитах выходят за рамки лечения только причинного зуба и состоят в активном высвобождении организма от инфекционного очага, чем достигаются предупреждение сенсибилизации организма, предотвращение развития воспалительных процессов челюстно-лицевой области и заболеваний внутренних органов. Терапия больных с периодонтитами проводится комплексно, целенаправленно и строго индивидуально. Она включает местное и общее лечение, эффективные консервативные, хирургические, ортопедические и физиотерапевтические методы в условиях диспансерного наблюдения. Лечение должно быть направлено не только на ликвидацию патологического процесса в тканях периодонта, восстановление их функций, но и на реабилитацию общего состояния, восстановление нормального гомеостаза, стимуляцию защитных сил организма. Важнейшая составная часть комплексной терапии — местные вмешательства. Их проводят с учетом клинико-морфологических особенностей заболевания, характера течения, фазы развития патологического процесса, общего состояния больного. Местное лечение — понятие условное. Устранение местных травмирующих факторов, воспалительного процесса имеет и общеоздоровительное значение, так же как улучшение общего состояния, рациональное лечение фоновой патологии обеспечивают в более короткий срок эффективность местной терапии. Напротив, ухудшение общего состояния ведет к обострению патологического процесса в тканях периодонта. Для каждого больного должен быть разработан индивидуальный план комплексной терапии. В его составлении участвуют хирург, ортодонт, физиотерапевт. Совместная консультация происходит после обследования пациента. Лечение периодонтитов молочных зубов зависит от характера воспалительного процесса, степени распространения его и общего состояния организма ребенка. В случае сильной интоксикации организма или угрозы распространения воспалительного процесса на рядом стоящие молочные зубы или зачатки постоянных зубов больной зуб подлежит удалению в любом возрасте. При явлениях периостита или поддесневого абсцесса рекомендуется разрез или отслоение десны тупым путем. Выделившийся гнойный экссудат свидетельствует о возможности дальнейшего оттока экссудата и исключает необходимость в это же посещение прибегать к бормашине для снятия пломбы или раскрытия пульпарной полости. В случаях, когда воспалительный процесс локализуется в пределах периодонта, показано раскрытие пульповой полости и удаление корневой пульпы из всех каналов. Показания к лечению молочных зубов у детей с хроническим воспалением в периодонте должны быть ограничены, так как восстановления разрушенной костной ткани достигнуть практически не удается даже при тщательной дезинфекции и полноценном пломбировании каналов. Показателем эффективности лечения являются клиническое благополучие, стабилизация процесса, определяемая рентгенологически, прекращение патологической резорбции корней. Временные зубы не подлежат лечению в следующих случаях: если до их физиологической смены осталось менее 1,5—2 лет; при хронических инфекционно-аллергических заболеваниях органов и систем организма ребенка; если в анамнезе было два или более обострения; при патологической резорбции корней более чем на 1/4—1/3 длины корня; при резорбции или перфорации дна полости зуба; при нарушении компактной пластинки костной ткани, окружающей фолликул постоянного зуба; при воспалительных корневых кистах в области молочного зуба; если в процессе лечения возникает выраженное обострение воспалительного процесса (периостит челюсти, абсцедирующий лимфаденит и другие формы одонтогенной инфекции). Литература: О.Е. Ткачук. Стоматология детского возраста. Ростов-на-Дону, 2006. Т. Ф. Виноградова Атлас по стоматологическим заболеваниям у детей. - Издательство «МЕДпресс-информ», Москва. – 2007. - 168с. Фридрих А. Паслер, Хайко Виссер. Перевод с немецкого под общ. ред. Н. А. Рабухиной. Рентгенодиагностика в практике стоматолога. - Издательство «МЕДпресс-информ», Москва. - 2007. - 352с. Мащенко И.С. Болезни пародонта. Учебное пособие. - Дрогобич: Коло, 2003.- 272 с. А. И. Николаев, Л. М. Цепов Практическая терапевтическая стоматология. (учебное пособие для системы послевузовского профессионального образования врачей стоматологов). Издательство «МЕДпресс-информ», Москва. - 2006. - 548с. Реферат на тему: “Болезни периодонта зубов у детей” Выполнила: Батулина Елена План 1.Введение; 2. Особенности строения периодонта; 3. Понятие о периодонтитах; 4. Основные причины развития периодонтитов; 5. Классификация периодонтитов у детей; 6. Пути проникновения инфекции в периодонт; 7.Патогенез периодонтитов; 8. Клиника острых периодонтитов молочных зубов; 9. Клиника хронических периодонтитов молочных зубов; 10. Влияние периодонтита на зачаток постоянно зуба; 11. Дифференциальная диагностика; 12. Лечение периодонтитов у детей; 13.Литература. |
