Итоговый зачет. Тема 1 Организация стоматологической службы, виды и уровни стоматологической помощи
 Скачать 1.55 Mb. Скачать 1.55 Mb.
|
|
Тема 1 1. Организация стоматологической службы, виды и уровни стоматологической помощи. Выделяют три уровня оказания стоматологической помощи. Первый уровень. К учреждениям первого уровня относятся: стоматологические отделения в многопрофильных поликлиниках, медикосанитарных частях, в составе ЦРБ (центральных районных больниц) и других медицинских учреждениях, стоматологические кабинеты на предприятиях, в учебных заведениях, детских садах, на сельскохозяйственных предприятиях, в женских консультациях и других учреждениях. На первом уровне проводится основной объем мероприятий по индивидуальной профилактике и лечению наиболее распространенных видов стоматологической патологии, завершающийся санацией полости рта и при необходимости несложным зубопротезированием. Второй уровень представлен государственными и муниципальными стоматологическими поликлиниками административных районов городов, где обеспечивается оказание высококвалифицированной специализированной помощи по основным профилям стоматологической специальности: терапевтической стоматологии с эндодонтией, хирургической стоматологии и зубному протезированию. Как правило, такие стоматологические поликлиники выполняют еще и функции своеобразных методических и практических центров по организации стоматологической помощи, реализации муниципальных стоматологических программ в районе обслуживания. На третьем уровне оказывается высококвалифицированная и специализированная консультативно-диагностическая и лечебная помощь по таким узким разделам стоматологии, как пародонтология, эндодонтия, заболевания слизистой оболочки полости рта, стоматоневрология, сложное зубное протезирование, ортодонтия, челюстно-лицевая ортопедия, дентальная имплантация, пластическая хирургия, онкостоматология и т.д. К учреждениям этого уровня прежде всего следует относить стоматологические поликлиники субъектов Федерации, научных и учебных медицинских институтов, специализированных центров. Основной поток пациентов на третьем уровне должен формироваться в результате направлений специалистов предыдущих (первого и второго) уровней. На данном уровне осуществляется организационно-методическое руководство стоматологической службой субъекта Федерации. 2. Диспансеризация стоматологических больных и система плановой санации, как метод профилактики болезней зубов и их осложнений. Диспансеризация стоматологических больных является комплексным методом раннего выявления больных, нуждающихся в долговременном и динамическом наблюдении, высококвалифицированного обследования и лечения их, проведения индивидуальной и групповой, социальной и медико-биологической профилактики стоматологических заболеваний. Принципы: Плановость Комплексность Выбор ведущего звена из общего комплекса мероприятий Дифференцированный подход к назначению оздоровительных мер Согласно классификации ВОЗ принято подразделять профилактику на первичную, вторичную и третичную. Вторичная профилактика — это комплекс мероприятий, направленных на предотвращение рецидивов и осложнений заболеваний. Основным мероприятием по вторичной профилактике стоматологических заболеваний является санация полости рта. Индивидуальная санация проводится по обращаемости населения, т. е. когда пациент обратился к врачу-стоматологу по поводу лечения конкретного больного зуба. При этом лечат все нуждающиеся в этом зубы и удаляют имеющиеся назубные отложения. Разовая, или периодическая санация предполагает одномоментную санацию полости рта в организованных коллективах (школах, промышленных предприятиях и др.) или у определенных групп населения (допризывники, беременные, ветераны и инвалиды) с определенной периодичностью (например, один раз в год). Возможность сохранить зубы, предупредить возникновение стоматологических заболеваний, в частности кариеса, и избежать развития его осложнений предоставляет плановая санация. Она позволяет выявить формы поражения зубов и добиться своевременного и полного их излечения. Методы: Централизованный метод плановой санации проводится в условиях стоматологического лечебно-профилактического учреждения (отделения) и предусматривает осмотр, диагностику и все виды лечения стоматологических заболеваний. Децентрализованный метод плановой санации. В этом случае врач-стоматолог направляется в организованные коллективы (школы, промышленные предприятия, учреждения и организации), в которых оборудуется стоматологический кабинет. Для проведения плановой санации в больших коллективах и сокращения продолжительности этой работы используется бригадный метод. Он предусматривает формирование бригады из 3—5 стоматологов разных специальностей, 1—2 медицинских сестер. 3. Клинические (основные) методы обследования стоматологических больных. Основные методы обследования стоматологического больного относят: - опрос пациента; - осмотр пациента; - прощупывание (пальпация) мягких тканей лица и полости рта; - зондирование; - перкуссия. - Опрос (сбор жалоб, анамнеза заболевания, анамнеза жизни). - Осмотр. Внешний осмотр (общее состояние пациента, конституция, выражение лица, поведение, речь, состояние кожных покровов и красной каймы губ, пальпаторное исследование мягких тканей головы и шеи, лимфоузлов, височно-нижнечелюстных суставов, точек выхода ветвей тройничного нерва). Осмотр полости рта (преддверие, СОПР, пародонт, прикус, зубная формула). При осмотре зубов обращают внимание на размеры коронок, наличие дефектов зубных рядов и зубов, состояние пломб, подвижность зубов. - Зондирование проводится с помощью углового зонда для определения: наличия и глубины кариозной полости (КП), её сообщения с полостью зуба, болезненности стенок и дна, наличия зубного камня и мягкого налёта. - Перкуссия проводится постукиванием ручкой зонда или зеркала по оси зуба (вертикальная перкуссия) или перпендикулярно оси зуба (горизонтальная). Болезненность при вертикальной перкуссии возникает при воспалении апикального периодонта, при воспалении маргинального периодонта возможна болезненность при горизонтальной перкуссии. - Пальпация выявляет болезненность, эластичность лимфатических узлов, спаянность их с подкожной клетчаткой, а также болезненность патоморфологических элементов и припухлостей мягких тканей. 4. Параклинические (дополнительные) методы обследования стоматологических больных. - Термометрия. В КП или на поверхность зуба наносят ватный тампон, смоченный холодной водой или горячей водой (70-80°), нагретый инструмент. По характеру боли (интенсивность, продолжительность) судят о степени поражения зуба. Здоровые зубы не реагируют на +10+20 °С и выше, при пульпите боли возникают при +20+28 °С. - Электроодонтодиагностика (ЭОД) – определение электровозбудимости пульпы зуба. Пассивный электрод пациент держит в руке или он фиксируется на губе, активный электрод помещают на предварительно высушенный зуб (в КП или на поверхность зуба, наиболее чувствительную к электротоку – середина режущего края, передний щёчный бугор). В кариозных зубах электровозбудимость проверяют со дна КП. Постепенно увеличивают силу тока до появления мелких покалываний в зубе. По величине силы тока судят о состоянии пульпы зуба. Аппаратура: ЭОМ-1, ЭОМ-3, «Пульптест-Про», «Diqitest». Показатели ЭОД (мкА) в зубах со сформированными корнями (мкА)
- Рентгенография (Rg) для определения скрытой КП (КП зубов – сумма кариозных и пломбированных временных зубов.), глубины и её сообщения с полостью зуба, качества пломбирования. - Витальное окрашивание используют для дифференциальной диагностики кариеса в стадии пятна с некариозными поражениями, оценки качества краевого прилегания пломб. При поражении твёрдых тканей зуба краситель (метиленовый синий 2%, метиленовый красный 0,1%, кармин, конгорет, тропеолин) наносят на очищенную от налёта поверхность зуба. Оценку проводят по интенсивности окрашивания очага поражения. - Электрометрический метод позволяет измерить в мкА величину электрического тока, проходящего через исследуемую зону (КП, границу пломба-зуб). Применяется аппарат «Дент Эст», состоящий из низковольтного источника тока, активного (одноразовый микрошприц) и пассивного (зубоврачебное зеркало) электродов. Оценка краевого прилегания пломб проводится по шкале Буянкиной Р.Г.: нормальная остаточная краевая проницаемость качественных пломб – менее 2 мкА; нарушение краевого прилегания без развития вторичного кариеса – 2,1–5,2 мкА; вторичный кариозный процесс с локализацией на стенках кариозной полости – 5,3–10,0 мкА; кариозный процесс, распространяющийся до дна кариозной полости – 10,1–15,0 мкА; визуально вторичный кариес может быть диагностирован при 15,1 мкА и более. - Лазерная флюорометрия основана на анализе оптических свойств тканей зуба при их облучении лазером. Отражённая световая волна, попадая на фотоэлемент, преобразуется электронной системой прибора в цифровые показатели на дисплее и звуковой сигнал. Метод позволяет выявить изменения структуры эмали и используется для диагностики начальных форм заболевания, а также оценки эффективности ремтерапии. Показатели при поверхностном кариесе – 10-25, среднем кариесе – 25-30, глубоком кариесе – 30-39. Аппаратура: «Diagnodent» и «Diagnodent Pen» (Kavo). - Люминесценция основана на различной способности тканей отражать ультрафиолетовые лучи. Используют для определения краевого прилегания пломб, распознавания начального кариеса. Исследование с помощью лучей Вуда проводят в затенённом помещении с расстояния 20-30 см. Аппаратура: ОЛД-11 и микроскопы, снабженные кварцевой лампой с фильтром из тёмно-фиолетового стекла (фильтр Вуда). - Трансиллюминация. Оценивают тенеобразование, наблюдаемое при прохождении света через объект исследования. Исследование проводят в тёмном помещении с помощью лампы-полимеризатора. При кариесе определяется ограниченная полусфера тёмного цвета. При остром пульпите коронка поражённого зуба темнее коронок здоровых зубов, при хроническом – наблюдается сравнительно тусклое свечение твёрдых тканей зуба. Трансиллюминация также выявляет трещины эмали и поддесневые зубные отложения. Классификация заболеваний зубов, органов полости рта, челюстей (МКБ 10). K00 Нарушения развития и прорезывания зубов (Адентия, сверхкомплектные зубы, Аномалии размеров и формы зубов Крапчатые зубы Нарушения формирования зубов Наследственные нарушения структуры зуба, не классифицированные в других рубриках Нарушения прорезывания зубов Синдром прорезывания зубов Другие нарушения развития зубов Нарушение развития зубов неуточненное K01 Ретенированные и импактные зубы K02 Кариес зубов (Кариес эмали, Кариес дентина, Кариес цемента, Приостановившийся кариес зубов, Одонтоклазия, Другой кариес зубов, Кариес зубов неуточненный) K03 Другие болезни твердых тканей зубов Повышенное стирание зубов Сошлифовывание зубов Эрозия зубов Патологическая резорбция зубов Гиперцементоз Анкилоз зубов Отложения (наросты) на зубах Изменение цвета твердых тканей зубов после прорезывания Другие уточненные болезни твердых тканей зубов Болезнь твердых тканей зубов неуточненная K04 Болезни пульпы и периапикальных тканей Пульпит Некроз пульпы Дегенерация пульпы Неправильное формирование твердых тканей в пульпе Острый апикальный периодонтит пульпарного происхождения Хронический апикальный периодонтит Периапикальный абсцесс с полостью Периапикальный абсцесс без полости Корневая киста Другие и неуточненные болезни пульпы и периапикальных тканей K05 Гингивит и болезни пародонта Острый гингивит Хронический гингивит Острый пародонтит Хронический пародонтит Пародонтоз Другие болезни пародонта Болезнь пародонта неуточненная K06 Другие изменения десны и беззубого альвеолярного края Рецессия десны Гипертрофия десны Поражения десны и беззубого альвеолярного края, обусловленные травмой Другие уточненные изменения десны и беззубого альвеолярного края Изменение десны и беззубого альвеолярного края неуточненное K07 Челюстно-лицевые аномалии [включая аномалии прикуса] Основные аномалии размеров челюстей Аномалии челюстно-черепных соотношений Аномалии положения зубов Аномалия прикуса неуточненная Челюстно-лицевые аномалии функционального происхождения Болезни височно-нижнечелюстного сустава Другие челюстно-лицевые аномалии Челюстно-лицевая аномалия неуточненная K08 Другие изменения зубов и их опорного аппарата Эксфолиация зубов вследствие системных нарушений Потеря зубов вследствие несчастного случая, удаления или локальной периодонтальной болезни Атрофия беззубого альвеолярного края Задержка зубного корня [ретенционный корень] Другие уточненные изменения зубов и их опорного аппарата Изменение зубов и их опорного аппарата неуточненное K09 Кисты области рта, не классифицированные в других рубриках Кисты, образовавшиеся в процессе формирования зубов Ростовые (неодонтогенные) кисты области рта Другие кисты челюстей Другие уточненные кисты области рта, не классифицированные в других рубриках Киста области рта неуточненная K10 Другие болезни челюстей Нарушения развития челюстей Гигантоклеточная гранулема центральная Воспалительные заболевания челюстей Альвеолит челюстей Другие уточненные болезни челюстей Болезнь челюсти неуточненная K11 Болезнь слюнных желез Атрофия слюнной железы Гипертрофия слюнной железы Сиаладенит Абсцесс слюнной железы Свищ слюнной железы Сиалолитиаз Мукоцеле слюнной железы Нарушения секреции слюнных желез Другие болезни слюнных желез Болезнь слюнной железы неуточненная K12 Стоматит и родственные поражения Рецидивирующие афты полости рта Другие формы стоматита Флегмона и абсцесс области рта Оральный мукозит (язвенный) K13 Другие болезни губ и слизистой оболочки полости рта Болезни губ Прикусывание щеки и губ Лейкоплакия и другие изменения эпителия полости рта, Волосатая лейкоплакия Гранулема и гранулемоподобные поражения слизистой оболочки полости рта Подслизистый фиброз полости рта Гиперплазия слизистой оболочки полости рта вследствие раздражения Другие и неуточненные поражения слизистой оболочки полости рта K14 Болезни языка Глоссит «Географический» язык Срединный ромбовидный глоссит Гипертрофия сосочков языка Атрофия сосочков языка Складчатый язык Глоссодиния Другие болезни языка Болезнь языка неуточненная 6. Некариозные поражения твердых тканей зубов, возникающие до прорезывания. Этиология, патогенез, клиника, диагностика, лечение, профилактика а) гипоплазия эмали б) гиперплазия эмали в) эндемический флюороз зубов г) аномалии развития и прорезывания зубов д) наследственные нарушения развития зубов Гипоплазия При этой врожденной патологии эмаль полностью отсутствует или является слишком тонкой. Нарушение может формироваться на этапе внутриутробного развития или уже после рождения ребенка, если он получает недостаточно минералов. Связано с нарушениями обмена веществ, заболеваниями ЖКТ, проблемами в родах или патологиями развития плода. Дефект эмали может быть на всех или только на нескольких зубах. Она является слишком тонкой, недоразвитой, из-за чего коронки деформируются, на их поверхности появляются белые или желтые пятна, заметные бороздки. Может приводить к быстрой стираемости зубов, нарушениям прикуса. Для лечения используется ремотерапия, винирование, протезирование или реставрация коронок. Гиперплазия Врожденное заболевание, при котором образование твердых тканей избыточно, и зубы покрываются «жемчужными» каплями, характерными наростами, состоящими из твердой и соединительной ткани. Могут располагаться в коронковой, пришеечной, корневой части. Патология связана с нарушением обмена веществ, внутриутробного развития, заболеваниями ЖКТ. Дефект редко вызывает боль или дискомфорт, он, скорее, является косметическим. Если наросты заметны, их сошлифовывают. Коррекцию рекомендуют проводить при таком расположении новообразований, которое может провоцировать воспаление десен. Флюороз Редкое заболевание, при котором твердые ткани зубов разрушаются из-за попадания в организм избыточного количества соединений фтора. Они накапливаются, провоцируют появление пятен на коронках, их постепенное разрушение. Есть несколько форм флюороза (меловидно-крапчатая, пятнистая, штриховая, эрозивная, деструктивная). До начала лечения определяют причину накопления фтора и устраняют ее (чаще всего связана с составом питьевой воды). Далее проводят реставрацию коронок, отбеливание. Аномалии развития и прорезывания зубов Нарушение прорезывания отдельных зубов (задержка их в челюсти) чаще связано с неправильным расположением зачатков (ретенция зуба) или вызвана аномалией развития челюстей, а также сращением корней соседних зубов. Ретенции подвержены постоянные клыки верхней челюсти, вторые премоляры и третьи моляры нижней челюсти. Причиной задержки в челюстной кости третьих моляров является недоразвитие или малый размер нижней челюсти. Клиника и лечение подобной аномалии зависят от того, наблюдается ли воспалительный процесс (перикоронорит). В таких случаях чаще прибегают к хирургическому вмешательству — удалению зуба. Значительно реже наблюдаются случаи преждевременного прорезывания зубов, что связывают с акселерацией. Самой распространённой аномалией зубов является изменение формы, числа и величины корней зубов. Наиболее разнообразно строение коронок и корней третьих моляров. Корни их часто искривлены, наблюдается слияние нескольких корней в один или, наоборот, имеется ряд узких каналов, анастомозирующих между собой. В связи с этим обстоятельством, а также потому, что они расположены на большем удалении от сагиттальной плоскости, лечение третьих моляров по поводу пульпита и периодонтита всегда вызывает значительные трудности. Дополнительный второй корень нередко бывает у второго премоляра верхней челюсти, реже у клыков и резцов. Даже при наличии одного корня не исключается образование дополнительных каналов, что может быть установлено при рентгенографии в процессе эндодонтического вмешательства. Изменение цвета временных зубов (жёлтый, серо-жёлтый, тёмно-коричневый, жёлто-зелёный, коричнево-зелёный, чёрно-коричневый, серый, зелёный, голубой, лиловый, чёрный) наблюдается у детей, перенёсших гемолитическую болезнь новорожденных. «Тетрациклиновые» зубы. «Тетрациклиновыми» называют зубы с изменённой окраской, что вызвано отложением тетрациклина в тканях зуба. Наследственные нарушения развития зубов В результате патологических изменений эктодермальных клеточных образований нарушается развитие эмали, а следствием патологии мезодермальных клеточных образований является неправильное формирование дентина. Одновременно подобное нарушение развития обеих тканей зуба наблюдается при некоторых наследственных заболеваниях организма, таких, как мраморная болезнь, болезнь Лобштейна — Фролика, но чаще обнаруживается у лиц, в семейном анамнезе которых нет этих заболеваний и сами они практически здоровы (дисплазия Капдепона). Лечение наследственного нарушения строения эмали заключается в покрытии зубов коронками из различного материала (фарфор, металл), выбор которого в основном определяется групповой принадлежностью зуба. При наследственном нарушении строения дентина после потери отдельных зубов рекомендуются только съёмные протезы. 7. Некариозные поражения твердых тканей зубов, возникающие после прорезывания. Этиология, патогенез, клиника, диагностика, лечение, профилактика а) пигментации зубов и налеты б) стирание твердых тканей зубов в) клиновидный дефект г) эрозия зубов д) некроз твердых тканей зубов е) травмы зубов ж) гиперестезия зубов з) медикаментозные и токсические нарушения развития я твердых тканей зубов Пигментация Окрашивание эмали в несвойственные ей оттенки. Появляется на фоне деминерализации или ухудшения состояния здоровья, приема некоторых лекарств, курения, употребления кофе или чая, красящих продуктов. Локальное изменение цвета может быть связано со сколами коронок. Оно требует консультации стоматолога. Врач определит причину появления пигментации и назначит лечение. Чтобы восстановить исходный оттенок коронок, может использоваться отбеливание, реставрация, установка виниров, протезирование. По возможности, сначала устраняют причину его изменения. Эрозия Трудно диагностируется на ранних стадиях, проявляется деструкцией твердых тканей, их постепенным разрушением. При эрозии на поверхности коронок появляются «пятна», которые могут со временем увеличиваться в размерах, темнеть. Причиной может быть постоянная механическая травма эмали (слишком активная чистка зубов), частое употребление кислой еды, газированных напитков, нарушения обмена веществ и работы ЖКТ, дефицит минералов. Для лечения причину появления эрозии устраняют, после чего выполняют реставрацию коронок, восстановление структуры твердых тканей с помощью аппликаций, содержащих кальций и фтор. Некроз твердых тканей Это — гибель клеток дентина или эмали, при которой на поверхности коронки появляются множественные дефекты. Структура клеток меняется, из-за чего твердые ткани и сосуды пульпы начинают разрушаться. Среди причин могут быть проблемы с ЖКТ, гормональные нарушения, контакт с сильными токсинами. Поражение начинается с появления меловидных пятен на эмали и продолжается размягчением твердых тканей. Некроз развивается очагами и может затрагивать сразу несколько зубов. Для лечения выполняют аппликации с кальцием, проводят ремотерапию. Если некроз прогрессирует, может требоваться протезирование. Обязательно проводится лечение сопутствующих заболеваний. Клиновидный дефект Образуется на шейке зуба, ближе к десневому краю, имеет форму клина, уходящего вглубь твердых тканей. Чаще появляется на премолярах и клыках. Среди возможных причин бруксизм, слишком интенсивная чистка зубов, высокая кислотность желудка и нарушение обмена веществ, патологии прикуса и неправильное распределение жевательной нагрузки. Дефект развивается медленно, боль появляется на этапе обнажения дентина. Без лечения может приводить к обламыванию или разрушению коронки. Чтобы убрать поражение, выполняют пломбирование, укрепление зуба, установку виниров. Чтобы оно не появилось повторно, корректируют технику чистки зубов и контролируют минерализацию эмали. Гиперэстезия Повышенная чувствительность эмали, которая рассматривается не как отдельное заболевание, а как один из симптомов истончения, нарушения структуры твердых тканей. Возникает только на зубах с «живыми» нервами. Гиперэстезию может провоцировать возрастное истончение эмали, опускание десневого края, обнажение прикорневой части коронки, врожденные особенности строения твердых тканей, недостаточно эффективная ежедневная гигиена или механическое повреждение эмалевого слоя (применение абразивных зубных паст, щеток с жесткой щетиной). В числе причин могут быть частые температурные нагрузки, бруксизм, дефицит минералов в рационе, общая деминерализация, нарушения при отбеливании зубов. При легкой форме гиперэстезии для лечения выполняют фторсодержащие аппликации. Возможна реставрация деминерализованных участков. Дополнительно врач может рекомендовать прием витаминных добавок, использование ополаскивателей после употребления кислой или сладкой еды. Стирание зубов Процесс стирания твёрдых тканей зубов выражен в той или иной степени у каждого человека и является результатом физиологической функции зубов —жевания. Патологическая стёртость (стираемость) твёрдых тканей зубов является довольно распространенным заболеванием. Опрёделенное значение имеет множество различных факторов (например, употребление в пищу большого количества фруктов, минеральных вод и т. п.), которые в той или иной степени влияют на стирание зубов. При этом необходимо учитывать также такие факторы, как конституция человека, наследственность, различные заболевания, особенности нервной, эндокринной систем и пр. Лечение зубов с патологической стёртостью представляет определенные сложности и нередко требует ортопедического завершения. В первую очередь необходимо устранить местные причины, вызвавшие данное патологическое состояние зубов. Травма зуба Травма зубов возникает при воздействии на зуб травмирующих факторов, к которым относится удар по зубу твёрдым предметом или повышенная нагрузка на зуб во время функции жевания. Травму различают по срокам возникновения, этиологическому фактору и клинико- рентгенологическим проявлениям. У детей чаще встречается одномоментная (острая) травма. Причиной острой травмы является удар по зубу при случайном падении, занятиях спортом, неумелом обращении с животными. Острая травма в 32% случаев служит причиной разрушения и утраты передних зубов у детей. Вид острой травмы зависит от силы удара, его направления, места приложения травмирующей силы, а также от возрастных особенностей строения зуба и костной ткани. Во временных зубах наиболее часто встречается вывих зуба, затем перелом, реже отлом коронки. В постоянных зубах по частоте следуют отлом части коронки, затем вывих, ушиб зуба и перелом корня зуба. 8. Кариес. Этиология, патогенез, клиника, диагностика, лечение, профилактика, осложнения. Кариес зубов –это патологический процесс, проявляющийся после прорезывания зубов, при котором происходит деминерализация и размягчение твёрдых тканей зубов с последующим образованием дефекта в виде полости. ЭТИОЛОГИЯ Основными этиологическими факторами являются: 1) микрофлора полости рта; 2) характер и режим питания, содержание фтора в воде; 3) количество и качество слюноотделения; 4) общее состояние организма; 5) экстремальные воздействия на организм. Патогенез В результате частого употребления углеводов и недостаточного ухода за полостью рта кариесогенные микроорганизмы плотно фиксируются на пелликуле, образуя зубной налёт. При употреблении липкой пищи остатки её затвердевают в ретенционных пунктах зубов (фиссурах, ямках, контактных поверхностях, пломбах, протезах) и подвергаются брожению и гниению. СТАДИИ РАЗВИТИЯ КАРИЕСА ЗУБОВ 1. Кариес в стадии пятна; 2. Поверхностный кариес; 3. Средний кариес; 4. Глубокий кариес; КЛИНИЧЕСКАЯ КАРТИНА. НАЧАЛЬНЫЙ КАРИЕС (СТАДИЯ ПЯТНА) Жалобы: чувство оскомины. На холодовой раздражитель, как и на действие химических агентов (кислое, сладкое), поражённый зуб не реагирует. Осмотр: деминерализация эмали проявляется изменением её нормального цвета на ограниченном участке и появлением матового, белого, светло-коричневого, тёмно-коричневого пятен с чёрным оттенком. Процесс начинается с потери блеска эмали на ограниченном участке. Обычно это происходит у шейки зуба рядом с десной. Поверхность пятна гладкая, острие зонда по ней скользит. Пятно окрашивается раствором метиленового синего. Пульпа зуба реагирует на ток силой 2-6 мкА. При трансиллюминации оно выявляется независимо от локализации, размеров и пигментированности. Под влиянием ультрафиолетовых лучей в области кариозного пятна наблюдается гашение люминесценции, свойственное твёрдым тканям зуба. ЛЕЧЕНИЕ. НАЧАЛЬНЫЙ КАРИЕС (СТАДИЯ ПЯТНА) Основной подход при лечении начального кариеса заключается в попытке восстановления свойств эмали зуба путем реминерализации ее препаратами кальция, фосфора и фтора. Иными словами, нужно насытить эмаль теми минералами, которые она потеряла в ходе кариозного процесса, причем провести такое лечение можно консервативными методами, Без использования бормашины и высверливания пораженных участков зуба. КЛИНИЧЕСКАЯ КАРТИНА. ПОВЕРХНОСТНЫЙ КАРИЕС. Жалобы: возникновение кратковременной боли от химических раздражителей (сладкое, солёное, кислое ) – основная жалоба; появление кратковременной боли от воздействия температурных раздражителей (чаще при локализации дефекта у шейки зуба, в участке с наиболее тонким слоем эмали, а также при чистке зубов жёсткой щёткой). Осмотр: -на участке поражения неглубокий дефект в пределах эмали (определяется зондированием поверхности зуба по наличию шероховатости эмали; нередко шероховатость выявляется в центе обширного белого или пигментированного пятна). -застревание пищи и воспаление зубо-десневого сосочка – отёк, гиперемия, кровоточивость при прикосновении (при локализации полости на контактной поверхности зуба). Диагностика поверхностного кариеса в области естественных фиссур затруднительна. В таких случаях допускается динамическое наблюдение - повторные осмотры через 3-6 мес. При трансиллюминации всегда выявляется дефект эмали, даже скрытый. На фоне яркого свечения интактных тканей зуба отчётливо видна тень, соответствующая дефекту эмали. При электроодонтодиагностике отклонение от нормы не обнаруживается. Дефект, локализованный на контактной поверхности зуба, определяется рентгенологически. ЛЕЧЕНИЕ. ПОВЕРХНОСТНЫЙ КАРИЕС Является относительным показанием к пломбированию у детей и подростков в большинстве случаев не требует оперативного лечения. Нередко поверхностные дефекты при кариесе, располагающиеся в пределах эмали, не требуют пломбирования. В таких случаях достаточно сошлифовывать шероховатую поверхность, провести ремтерапию. Однако при локализации дефекта в естественных углублениях (фиссура) или на контактных поверхностях препарирование полости и её последующее пломбирование обязательно. Пломбу можно накладывать без изолирующей прокладки. КЛИНИЧЕСКАЯ КАРТИНА. СРЕДНИЙ КАРИЕС. При этой форме кариозного процесса целостность эмалеводентинного соединения нарушается, однако под полостью зуба сохраняется достаточно толстый слой дентина. Жалобы: могут не предъявлять, но иногда боль возникает от воздействия механических, химических, термических раздражителей, которые быстро проходят после устранения раздражителя. Осмотр: неглубокая кариозная полость, заполненная размягчённым, пигментированным дентином, что определяется при зондировании. При наличии размягчённого дентина в фиссуре зонд задерживается, застревает в ней. При хроническом течении кариеса при зондировании выявляется плотное дно и стенки полости, широкое входное отверстие. При остротекущей форме кариеса – обилие размягчённого дентина на стенках и дне полости, подрытые, острые и хрупкие края. Зондирование болезненно по эмалеводентинному соединению. Пульпа зуба реагирует на силу тока 2-6мкА. ЛЕЧЕНИЕ. СРЕДНИЙ КАРИЕС Препарирование полости является обязательным. Лечение складывается из инструментальной обработки эмали и дентина, образующих стенки и дно кариозной полости, и её последующим заполнением прокладкой и постоянной пломбой. Лечение среднего кариеса сводится к соблюдению общих принципов и этапов препарирования и пломбирования: тотальное травление эмали и дентина; Смывание ортофосфорной кислоты; высушивание кариозной полости, нанесение дентинового адгезива (праймера) – 2-3 слоя; нанесение эмалевого адгезива на стенки, дно кариозной полости, финированную эмаль - последовательно 2-3 слоя (каждый слой полимеризуется 20-30 сек); внесение пломбировочного материала светового отверждения; полимеризация каждого слоя; шлифование, полирование пломбы. КЛИНИЧЕСКАЯ КАРТИНА. ГЛУБОКИЙ КАРИЕС. Жалобы: на кратковременные боли от механических, термических, химических раздражителей, быстро проходящих после устранения раздражителя. Осмотр: глубокая кариозная полость, с нависающими краями эмали, заполненная размягчённым пигментированным дентином. Зондирование дна полости болезненно, по всей площади. Пульпа зуба реагирует на нормальную силу тока 2-6 мкА, но может быть снижение возбудимости до 10- 12 мкА. Если кариозная полость расположена так, что из неё трудно удаляются и вымываются пищевые остатки, зуб может болеть более продолжительное время, пока эти раздражители не будут удалены. Перкуссия зуба безболезненна. ЛЕЧЕНИЕ. ГЛУБОКИЙ КАРИЕС Препарирование твёрдых тканей зубов является обязательным (до крепитации) Препарирование дна и стенок кариозной полости антисептическая обработка имеющейся Полости (используются тёплые \растворы антисептиков, чтобы не раздражать пульпу зуба: 0,06% хлоргексидина биглюконат, 0,02% раствор этакридина лактата, 5% раствор димексида, 1% раствор этония, ферменты с 1% раствором новокаина) высушивание и обезжиривание отпрепарированной кариозной полости (Используются стерильные ватные тампоны. Применение спирта и эфира для обезжиривания и высушивания полости недопустимо, так как они являются сильно раздражающими веществами. Желательно использовать препараты на основе ЭДТА). Накладывание лечебной прокладки, обязательно в тёплом виде и только на дно отпрепарированной кариозной полости, толщиной не более 0,5 мм. Или точечно (в проекции рога пульпы). На дно отпрепарированной и медикаментозно обработанной кариозной полости тончайшим слоем накладывается лечебная прокладка, далее тонким слоем и только на дно кариозной полости накладывается прокладка из стеклоиономерного цемента, покрывая лечебный материал. После наложения лечебной и изолирующей прокладок топографически глубокую кариозную полость мы переводим в полость средней глубины. Далее все этапы пломбирования глубокой кариозной полости соответствует лечению полостей средней глубины. ОСЛОЖНЕНИЯ КАРИЕСА Пульпит, переодонтит и гранулёма. 9. Пульпит. Этиология, патогенез, клиника, диагностика, лечение, профилактика, осложнения. Пульпит – воспалительный процесс, затрагивающий мягкие ткани с сосудисто-нервными образованиями, заполняющие полость зуба. Большую часть пульпитов вызывает гемолитический и негемолитический стрептококк, поэтому при стрептококковой ангине и наличии нелеченного кариеса, может возникнуть осложнение в виде пульпита. Стафилококки, лактобациллы и другие микроорганизмы реже становятся причиной пульпита. Воспалительный процесс начинается с уже инфицированного участка, который находится возле кариозной полости, далее микробы и токсины проникают в корневую пульпу. Другой причиной пульпитов являются травмы зуба, в основном это отломы частей коронки, сколы эмали и переломы зуба. Реже пульпиты возникают под воздействием агрессивных температурных и химических факторов. Острый диффунзный пульпит (пульпит гнойный) 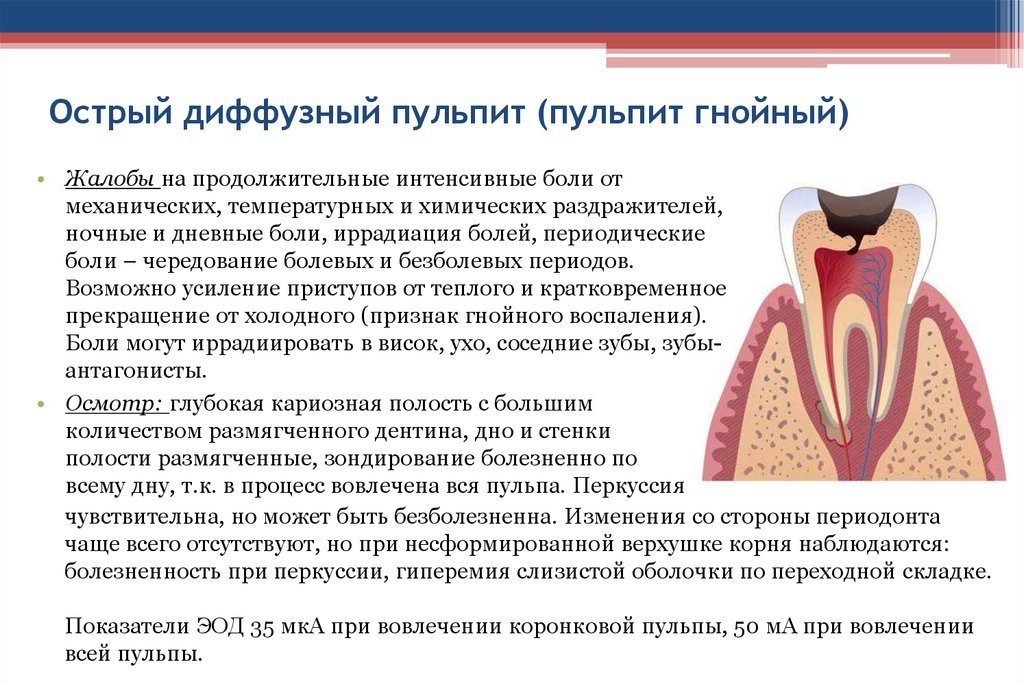 Хронический фиброзный пульпит (пульпит хронический)  Пульпит хронический язвенный (гангенозный)  Хронический гипертрофический пульпит  ЛЕЧЕНИЕ ПУЛЬПИТА Цель лечения пульпита - восстановить функциональность зуба, поэтому основным методом терапии является консервативный или биологический. Он применяется, когда воспалительные явления при пульпите обратимы, при травматическом пульпите или при случайном вскрытии полости зуба. Технология лечения пульпита та же, что и при лечении кариозной болезни, но медикаментозной обработке и дезинфекции полости зуба уделяют больше внимания. Для обработки используют антибиотики, антисептики и протеолитические ферменты. Основным этапом лечения пульпита является наложение лечебных противовоспалительных и регенерирующих паст на дно полости, полость закрывают на 5-6 дней и далее при отсутствии жалоб пломбируют. После проведенного лечения рекомендуется уделять больше внимания уходу за полостью рта и своевременно лечить кариес зубов. ОСЛОЖНЕНИЯ Нелеченный пульпит может привести к некрозу пульпы, распространению воспалительного процесса на околоверхушечные ткани и развитию периодонтита. 10. Переодонтит. Этиология, патогенез, клиника, диагностика, лечение, профилактика, осложнения. Периодонт — соединительная ткань, находящихся в щелевидном пространстве между цементом корня зуба и пластинкой альвеолы. Периодонтиты можно разделить на две большие группы – острые и хронические. В свою очередь, острый периодонтит бывает серозным и гнойным, а хронический – фиброзным, гранулирующим, гранулематозным. Причиной возникновения периодонтита является распад нерва с поражением связки, которая удерживает зуб. Этим и объясняется болезненная подвижность зуба и болезненность при прикосновении. По происхождению различают периодонтиты инфекционного и неинфекционного характера. При инфекционной природе периодонтита основная роль в развитии воспалительного процесса принадлежит микроорганизмам и продуктам их жизнедеятельности. Неинфекционные периодонтиты развиваются вследствие одномоментных травм или хронических микротравм. ОСТРЫЙ ПЕРИОДОНТИТ В фазу интоксикации больной с острым периодонтитом предъявляет жалобы на ноющую, четко локализованную боль в зубе, усиливающуюся при постукивании по нему и прикусывании. Длительное давление на зуб при смыкании челюстей приводит к временному стиханию болей. Пораженный зуб обычно имеет кариозную полость или постоянную пломбу. Рот свободно открывается; слизистая десны в области зуба изменена, припухлости не отмечается; зуб устойчив, имеет обычный цвет. Выраженность симптоматики острого периодонтита в фазу экссудации зависит от характера экссудата. При серозной форме ощущаются непрерывные локальные боли, небольшая гиперемия и отечность десны вокруг больного зуба. Регионарные лимфоузлы увеличены незначительно, слегка болезненны; общее состояние пациента удовлетворительное. Серозное воспаление длится не более 1-2 суток и переходит в гнойную форму острого периодонтита с ярко выраженной клинической картиной. Наблюдаются интенсивные пульсирующие боли, идущие по ходу ветвей тройничного нерва, резко обостряющиеся при приеме пищи, тепловом воздействии, прикосновении, физической нагрузке. Возникает ощущение увеличенного, чужеродного зуба; гиперемия, припухлость и уплотнение десны; подвижность зуба. Может отмечаться выраженный коллатеральный отек околочелюстных мягких тканей, проявляющийся асимметричностью и припухлостью тканей лица. Острый гнойный периодонтит сопровождается регионарным лимфаденитом, ухудшением общего состояния: недомоганием, слабостью, лихорадкой, нарушением сна и аппетита. Острый периодонтит вызывает реактивные перифокальные изменения в окружающих тканях (костных стенках альвеолы, периосте альвеолярного отростка, околочелюстных мягких тканях) и может привести к развитию острого периостита, околочелюстного абсцесса, флегмоны, остеомиелита челюсти, воспаления околоносовых пазух. Острый гнойный периодонтит может служить источником стрептококковой сенсибилизации организма и провоцировать развитие гломерулонефрита, ревматического поражения суставов и сердечных клапанов, острого сепсиса. Лечение острого периодонтита преимущественно консервативное и направлено на устранение воспалительного процесса в периодонте, предотвращение распространения гнойного экссудата в окружающие ткани и восстановление функции пораженного зуба. При остром гнойном периодонтите под проводниковой или инфильтрационной анестезией выполняется вскрытие корневых каналов с удалением продуктов распада пульпы и расширением верхушечного отверстия для оттока экссудата. Если острый периодонтит сопровождается сильным отеком и абсцессом, каналы оставляют открытыми, проводят их антисептическую санацию (полоскания, промывания, введение препаратов). Дренирование иногда выполняют через десневой карман, при абсцессе - через разрез по переходной складке. Назначаются антибактериальные препараты, анальгетики, антигистаминные средства. С целью купирования воспаления проводятся инфильтрационные блокады растворами анестетиков с линкомицином по ходу альвеолярного отростка в области пораженного и 2-3 соседних зубов. Эффективно воздействуют на очаг воспаления УВЧ, микроволновая терапия, лекарственный электрофорез. После стихания острых воспалительных явлений выполняется механическая и медикаментозная обработка корневых каналов; при отсутствии болевых ощущений и экссудации - пломбирование каналов. Лечение острого медикаментозного периодонтита направлено на удаление раздражающего агента из корневых каналов с применением механической обработки, антидотов и противовоспалительных нестероидных препаратов, снижающих отделение экссудата. При остром травматическом периодонтите с полным вывихом зуба проводят его реплантацию. В случае значительного разрушения зуба, непроходимости каналов, нерезультативности консервативной терапии и нарастании воспалительных явлений применяются хирургические методы - экстракция зуба, гемисекция, резекция верхушки корня. Хронический периодонтит постоянных зубов с НФК  Хронический гранулирующий периодонтит в постоянных несформированных зубах  ЛЕЧЕНИЕ Общие принципы лечения периодонтитов основаны на применении паст, которые рассасывают гранулемы и кисты, а также способствуют регенерации костной ткани. Если же консервативной терапии недостаточно, то проводят резекцию верхушки корня зуба. К резекции зуба прибегают только в исключительных случаях, так как основная задача лечения периодонтита – сохранить собственные зубы пациента. На начальном этапе инфекционного апикального периодонтита экссудация выражена слабо, а потому достаточно удаления содержимого корневого канала с последующим внесением антисептика, фермента и анестетика. После введения турунды с каким-либо из веществ, канал герметично закрывают на 1-3 дня. Если же при периодонтите воспалительный процесс имеет острое течение, то необходимо сначала освободить каналы от экссудата. Дренаж периодонтальной щели. Если симптомы интоксикации выражены значительно, то показан прием антибиотиков и сульфаниламидных препаратов. При ярко выраженном болевом синдроме применяют анальгетики. Манипуляции рекомендуется проводить с обезболиванием, причем трепанация зуба и снятие пломбы осуществляется высокооборотными турбинными бор-машинами. Для обезболивания применяется проводниковая или инфильтрационная анестезия 2% раствором лидокаина или ультракаина. При выраженном периодонтите, когда уже имеются симптомы периостита, производят горизонтальное иссечение субпериостального абсцесса или инфильтрата. Острые явления воспалительного процесса при периодонтите можно купировать полосканием теплым 1-2% раствором соды, отваром ромашки, эвкалипта. После стихания воспалительных явлений проводится инструментальная, а затем медикаментозная обработка корневого канала. Если периодонтит развился в результате воздействия сильнодействующих препаратов, то лечение начинают с устранения провоцирующего фактора. При этом целью лечения медикаментозного периодонтита является уменьшение интоксикации периодонта и снижение экссудации. При остром апикальном периодонтите травматического происхождения терапия заключается в ликвидации причины. Это может быть сошлифовывание избытка пломбы с последующей симптоматической терапией. Если травма была значительной, что привело к смещению зуба и к повреждению нейро-сосудистого пучка, предварительно проводят проверку электровозбудимости зуба и рентгенографию. Тактика лечения обострений хронического периодонтита та же, что и при лечении острого гнойного периодонтита. При этом особое внимание уделяется дренированию каналов, отток экссудата должен быть свободным, это важно в первую очередь при лечении многокорневых зубов. После того, как воспалительные явления устранены, проводится антимикробно-инструментальная эндодонтическая обработка корневых каналов. Так же при лечении хронического периодонтита применяют импрегнационные и физические методы лечения. После перенесенного периодонтита переохлаждение или травма могут привести к рецидиву, что в свою очередь практически всегда ведет к удалению зуба с необходимостью зубопротезирования или имплантации зуба в дальнейшем. |
