вео. акушерство заечет. Диагностика беременности
 Скачать 4.49 Mb. Скачать 4.49 Mb.
|
|
Перечислите показания для применения ручного способа Марисо-Левре-Ляшапель. Показание: задержка рождения головки при тазовом предлежании. Выведение последующей головки по методу Мориса-Левре-Лашапелль: туловище плода кладут верхом на предплечье акушера, вторую руку располагают на плечиках плода; II или III палец руки вводят в ротик плода; головку выводят соответственно механизму родов; ассистент помогает извлечению головки, оказывая на нее давление сверху через брюшную стенку Классификация узкого таза. Клинически узкий таз – несоразмерность таза и головки плода. Анатомический узкий таз – таз у которого все развмеры или хотя бы один из них укорочесны, по сравнению с нормальными на 2 см и более. Классификация, основанная на оценке формы сужения таза: А. Часто встречающиеся формы узкого таза поперечносуженный таз (45, 2 %); плоский таз: простой плоский таз - Девентеровский (13,6 %), плоскорахитический (6,5 %), таз с уменьшением прямого размера широкой части полости (21,8 %)); общеравномерносуженный таз (8,5 %). Б. Редко встречающиеся формы узкого таза (4,4 %) кососмещённый и кососуженный таз; таз, суженный экзостозами, костными опухолями вследствие переломов таза со смещением; другие формы таза (ассимиляционный, воронкообразный, кифотический, остеомалятический, спондилолистетический, расщепленный или открытый спереди таз). таз, суженный за счет опухолей яичников, матки, расположенных в полости малого таза частично или полностью. Классификация анатомически узких тазов по степени сужения А.Ф. Пальмова I степень: истинная конъюгата 10,5 - 9,1 см (96,8 %); II степень: 9,0 - 7,6 см (3,18 %); III степень: 7,5 - 6,6 см (0,02 %); IV степень: менее 6,5 см (0,0 %). Назовите определение клинически узкого таза Клинически узкий таз подразумевает несоразмерность таза и головки плода. Причины клинически узкого таза: анатомически узкий таз; крупный плод; неспособность головки к конфигурации (при перенашивании); неправильные вставления головки: разгибательные предлежания (лобное, передний вид лицевого предлежания, переднеголовное при массеплода 3800 г и более); асинклитические вставления (заднетеменное), высокое прямое стояние стреловидного шва. Диагностика клинически узкого таза: 1. Подвижная головка над входом в малый таз, особенно у первородящих. 2. Отсутствие синхронности между степенью раскрытия шейки матки и продвижением головки.. 3. Симптом Вастена - акушер кладет ладонь на наружную поверхность симфиза и перемещает ее на предлежащую головку плода. При этом: симптом Вастена отрицательный — передняя поверхность головки находится ниже плоскости симфиза симптом Вастена вровень — головка находится на одном уровне с симфизом — незначительное несоответствие симптом Вастена положительный — если передняя поверхность головки находится выше плоскости симфиза, то это является признаком несоответствия размеров головки и таза 4. Размер Цангемейстера является цифровым выражением соответствия размеров таза и головки. Для определения соразмерности таза и головки плода сопоставляют величину наружной конъюгаты (расстояние между крестцовым мысос и задней поверхностью лобкового симфиза) с расстоянием от надкрестцовой ямки до передней поверхности головки, измеренным тазомером. При соответствии размеров головки и таза наружная конъюгата должна быть больше на 2—3 см, чем размер от надкрестцовой ямки до головки. При их одинаковых значениях или превышении размера Цангемейстера над размером наружной конъюгаты можно говорить о несоразмерности таза и головки. Симптомы клинически узкого таза: ► положительный симптом Вастена и данные измерения по Цангемейсте- ру ► выраженная конфигурация головки; ► большая родовая опухоль; ► замедление или отсутствие продвижения головки при хорошей родовой деятельности. Несоответствие размеров таза и головки плода в родах нередко сопровождается вторичной слабостью или дискоординацией родовой деятельности. При запоздалой диагностике клинически узкого таза и продолжении родов через естественные родовые пути появляются симптомы угрожающего разрыва матки, связанные с перерастяжением нижнего сегмента матки. При крупном плоде или узком тазе роды следует вести с функциональной оценкой таза. Для функциональной оценки таза определяют: ► наружные и внутренние размеры, форму и степень его сужения; ► индекс Соловьева; ► предполагаемую массу плода; ► при фиксированной головке к входу в малый таз — признаки Вастена и размер Цангемейстера; ► при влагалищном исследовании — особенности вставления головки и механизма родов, свойственные имеющейся форме сужения таза. Появление симптомов клинически узкого таза является показанием к КС в экстренном порядке. Назовите определение анатомически узкого таза Таз считается анатомически узким, когда все или хотя бы один из наружных размеров таза отличаются от нормальных на 2 см и более.. Такой таз может быть причиной нарушения физиологического течения родов. Классификация анатомически узких тазов по степени сужения А.Ф. Пальмова I степень: истинная конъюгата 10,5 - 9,1 см (96,8 %); II степень: 9,0 - 7,6 см (3,18 %); III степень: 7,5 - 6,6 см (0,02 %); IV степень: менее 6,5 см (0,0 %). Для оценки костного таза проводят измерение угла наклонения таза (в норме он составляет 45-55°, при узком тазе нередко больше), лонного угла (в норме 90- 100°), высоты симфиза (в норме 5-6 см), а также наружное измерение большого таза с помощью тазомера. Назовите заболевание детского возраста оказывающее влияние на формировани зубно-челюстной системы и костного таза у ребенка? Эндокринные заболевания Врожденная дисфункция/гипофункция коры надпочечников Гипотериоз, диффузный токсический зоб гипопаратиреоз 2. Генетические заболевания костно-мышечной системы 3. Рахит - гипофосфатемия, гипокальциемия, нарушение отложения в костях фосфорно-кальциевых солей. Это приводит к остеомаляции, т.е. размягчению костей 4. Тяжелые вирусные заболевания – корь, краснуха 5. Заболевания ЛОР- органов → ротовое дыхание → ЗЧА Какие методы лапаротомии используются для проведения операции кесарево-сечения? При операции КС могут быть применены следующие виды лапаротомий: нижнесрединная, надлобковая по Пфанненштилю, Джоэл- Кохену, Нижняя срединная лапаротомия. При срединной лапаротомии фиксируя пальцами левой руки кожу, проводят линейный разрез кожи и подкожножировой клетчатки по направлению к пупку, начиная его несколько выше лона. Рассечение по Пфанненштилю. Кожу, подкожную клетчатку, апоневроз рассекают в поперечном направлении по надлобковой кожной складке, отступя от лонного сочленения на 3—4 см кверху. Лапаротомия по Джоэл-Кохену. Поверхностный поперечный прямолинейный разрез кожи живота осуществляют на 2,5-3 см ниже линии, соединяющей передневерхние ости подвздошных костей 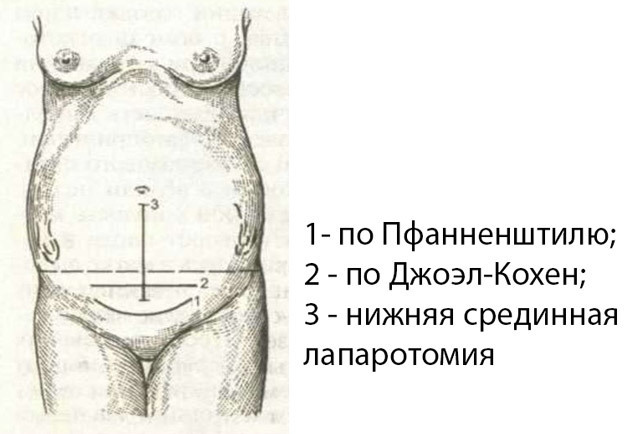 Какие преимущества проведения операции кесарево сечения в нижнем маточном сегменте поперечным разрезом? операцию производят в наиболее тонкой части стенки матки (нижний сегмент), благодаря чему очень незначительное количество мышечных волокон попадает в разрез по мере инволюции и формирования нижнего сегмента и шейки операционная рана резко уменьшается, и на месте разреза образуется небольшой тонкий рубец; минимальные кровопотери при этом методе имеется возможность произвести идеальную перитонизацию зашитой раны матки за счет брюшины пузырно-маточной складки; разрезы париетальной и висцеральной брюшины не совпадают, а поэтому возможность образования спаек матки с передней брюшной стенкой невелика; опасность разрыва матки при последующих беременностях и вагинальных родах минимальна, так как в большинстве случаев образуется полноценный рубец. Перечислите противопоказания для проведения брюшностеночного интраперитонеального кесарева сечения? 1.Внутриутробная гибель плода (за исключение случаев, когда операция производится по жизненным показаниям со стороны женщины). 2. Врожденные пороки развития плода, несовместимые с жизнью. 3.Глубокая недоношенность. 4. Гипоксия плода, если нет уверенности в рождении живого (единичные сердцебиения) и жизнеспособного ребенка и нет неотложных показаний со стороны матери. 5. Все иммунодефицитные состояния. 6. Продолжительность родов более 12 часов. 7. Длительность безводного промежутка более 6 часов. 8. Частые мануальные и инструментальные влагалищные манипуляции. 9. Неблагоприятная эпидемиологическая обстановка в акушерском стационаре. 10.Острые и обострение хронических заболеваний у беременных. Перечислите все возможные осложнения при операции кесарево сечение? 1. Интра- и послеопреационное кровотечение 2. Осложнения после анестезии 3. Ранение мочевого пузыря и кишечника при операции 4. Тромэмболические осложнения - увеличение риска тромбоза 5. Гнойно-септические осложнения: Инфекция хирургической раны Эндометрит, эндомиометрит Сепсис Перитонит 6. При последующей беременности возможен разрыв матки, предлежание и врастание плаценты Классификация послеродовых гнойно-септических заболеваний?   Назовите принципы лечении послеродовых гнойно-септических заболеваний? 1. Антибиотикотерапия – сначала используются антибиотики широко спектра, затем после выявляения возбудителя и его чувствительности узкого спектра. Пенициллины - Ампициллин, Оксациллин, Тикарциллин, Пиперациллин, Амоксициллин. Цефалоспорины Цефуроксим, Цефтибутен, Цефазолин, Цефриаксон, Цефепим. Макролиды - Эритромицин, Кларитромицин, Азитромицин, Спирамицин, Мидекамицин. ПРОТИВОПОКАЗАНЫ: Тетрациклины – необратимые изменения в формировании ЗЧС Сульфанилаиды Фторхинолоны 2. Санация очага инфекции – для предотвращения распространения и генерализации воспалительного гнойного процесса. 3. Десенсебилизирующая терапия – прием антигистаминных: Тавегил, Центри, Супрастин, Димедрол 4. НПВС – Нурофен, Ибупрофен 5. Дезинтоксикационная терапия – для устранения симптомов интоксикации организма - инфузионная терапия с использованием кристаллоидов. 6. Иммунокорригирующая терапия, витаминотерапия – прием иммуномодуляторов и витаминов для стимуляции восстановления организма. 7. По показаниям и только после купирования острого воспалительного процесса – физиотерапия – ультразвук, ультрафиолетовые лучи 8. Полноценное сбалансированное питание и соблюдение режима. Регуляция рождаемости. Контро́ль рожда́емости — процесс регулирования рождаемости населения государственными органами власти. Политика ограничения численности населения экономическими средствами, административными мерами, путём предотвращения нежелательных беременностей и применения контрацепции и стерилизации (мужской или женской). Контрацепция: -гормональная -внутриматочная -барьерные (презерватив) - Физиологические (ритмические) методы контрацепции (воздержании от половых сношений в дни предполагаемой овуляции) - Экстренная контрацепция (после полового акта) -хирургическая (Стерилизация женщин и вазэктомия у мужчин — постоянные методы контрацепции) -прерванный половой акт -спермициды Структура и задачи отделения планирования семьи? Структура отделения планирования семьи: Регистратура Кабинеты врачей акушеров-гинекологов Кабинеты специализированных приемов ( невынашивания беременности, гинекологической эндокринологии, сохранения и восстановления репродуктивной функции, пренатальной диагностики, детской и подростковой гинекологии Кабинеты смежных специалистов (уролога-андролога, эндокринолога, мед.психолога; может быть также дерматовенеролог, онколог-маммолог) Кабинет или отделение УЗИ Клинико-диагностическая лаборатория (в крупных Центрах м.б. цитогенетическая, патогистологическая лаборатория, лаборатория эктракорпорального оплодотворения - ЭКО) Отделение ВРТ, в т.ч. ЭКО (в многопрофильных Центрах) Малая операционная, процедурные, перевязочные кабинеты Вспомогательные помещения (ординаторская, каб.зав.Центром, каб.мед.персонала, каб. для хранения медикаментов., мед.инвентаря и т.п.). В крупных многопрофильных Центрах могут быть также организованы стационарные отделения родильное, оперблок, акуш.физиология и обсервация, отделение патологии беременности, отд. новорожденных, гинекологическое отд-е, отд-е эндоскопической хирургии. Функции отделения планирования семьи: планирование беременности подбор контрацепции обследование и лечение невынашивания беременности, бесплодия прерывание беременности на ранних сроках, пред- и послеабортное консультирование лечение гинекологических заболеваний, в т.ч. эндокринных подготовка к ЭКО (при наличии отделения ВРТ) и/или проведение ЭКО и ПЭ (переноса эмбриона) в матку (при наличии соответствующего оборудования и специалистов) детская и подростковая гинекология в крупных Центах – ведение беременности и родов, пренатальный скрининг, эндоскопическая хирургия и др.) Назовите наиболее частые причины женского бесплодия? Классификация женского бесплодия Различают следующие типы женского бесплодия: Первичное – отсутствие беременности у половозрелой сексуально активной женщины, не пользующейся контрацептивами. Вторичное – бесплодие у женщины, у которой беременности ранее наступали. По причине развития данной патологии: Абсолютное бесплодие. Причина такого вида патологии – неоспоримая невозможность забеременеть ввиду отсутствия матки, маточных труб, яичников. Может носить как врожденный характер, так и быть следствием перенесенных травм/операций и т.д. Маточное бесплодие, которое характеризуется либо нарушением имплантации оплодотворенной яйцеклетки в эндометрий, либо нарушением проникновения сперматозоидов в маточные трубы, яичник, матку, влагалище. Трубное бесплодие, которое связано с непроходимостью маточных труб Эндокринное бесплодие обусловлено нарушением овуляции или созревания яйцеклетки (составляет около 35% от общего числа случаев бесплодия у женщин). Иммунологическое бесплодие развивается в результате наличия в организме женщины антиспермальных антител (иммунологическая несовместимость партнеров). Бесплодие считается психогенным при отсутствии других установленных причин, ведущих к отсутствию зачатия. *на всякий слйчай* Проблемы с овуляцией. При менструальном цикле, составляющем более 35 или менее 21 дня, появляется риск нежизнеспособности или недозревания яйцеклетки. Нередки ситуации, когда яичниками просто не вырабатываются зрелые фолликулы, способные стать впоследствии яйцеклетками. В итоге, овуляция становится невозможной, а сперматозоидам, увы, просто нечего оплодотворять. Есть решение — стимуляция овуляции. Нарушение функции яичников. Пятая часть всех ситуаций дисфункции яичников – это проблема выработки гормонов. При таких нарушениях выработка гормонов снижается или увеличивается, их соотношение отклоняется от нормы, что и влечет нарушение процесса созревания фолликула. Гормональные нарушения. Любые гормональные нарушения у женщины могут повлечь за собой отсутствие менструации и созревания яйцеклетки. Ранний климакс. Традиционно климакс наступает в период от 50 до 55 лет. Но по причинам, которые неизвестны специалистам до сих пор, запасы яйцеклеток в некоторых случаях кончаются много раньше – в 45, а то и в 40 лет. Тогда идет речь об истощении яичников, которое иногда удается вылечить с помощью гормональной терапии. Обычно эта причина – явление наследственное. Генетические нарушения. Случаи, когда девочка появляется на свет с нарушением функции развития яичников (или и вовсе их отсутствием), к сожалению, тоже имеют место. Такие нарушения ведут к невозможности созревания яйцеклеток. Поликистоз яичников. При наличии такого заболевания начинаются изменения в балансе гормонов, а также в яичниках. Что касается внешних симптомов – поликистоз проявляет себя нарушением менструального цикла, избыточным ростом волос, отсутствием овуляции. Проблемы, связанные со средой цервикального канала. При ядовитости слизи шейки матки активные сперматозоиды гибнут еще на старте к яйцеклетке. При излишней густоте этой слизи возникает препятствие для преодоления сперматозоидами такого барьера. Эрозия шейки матки. Еще до непосредственного лечения бесплодия все имеющиеся полипы и эрозия шейки матки требуют обязательного устранения. Нередко они и становятся той самой, единственной причиной бесплодия. Непроходимость (изменение подвижности, повреждения) маточных труб. Как правило, это случается из-за воспалительных процессов, а также по причине какого-либо повреждения труб при аборте, не самых удачных родах или имеющихся заболеваниях внутренних органов. Помимо прочего, причиной бесплодия может стать и врожденное недоразвитие матки и труб (несколько процентов всех случаев). Рубцы на яичниках. Образованные вследствие инфекции или хирургии рубцы ведут к прекращению выработки фолликулов яичниками. Неразорвавшийся фолликул. Бывает, что созревающий фолликул (объяснения этому факту нет) своевременно не разрывается. Вследствие чего, оставшаяся в яичнике яйцеклетка не может принять участие в оплодотворении. Эндометриоз. При отсутствии отклонений от нормы функция клеток эндометрия – это участие в менструации и помощь в питании плода. В случае эндометриоза разрастающиеся клетки — причина для нарушения созревания яйцеклетки и прикрепления ее к стенке матки. Аномалии в строении матки, наличие образований. При полипах, миоме и прочих образованиях, а также при врожденных аномалиях (наличие двойной матки, двурогой и пр.) измененная структура матки является препятствием для прикрепления яйцеклетки к эндометрию (как, например, в случае с маточной спиралью). Каковы задачи врача стоматолога перед проведением ВРТ? 1. Санация полости рта – выявление и устранение кариозных и некариозных патологий полости рта: лечение кариеса, пульпита, заболеваний пародонта, СОПР, замена несостоятельных пломб. 2. Профессиональная гигиена полости рта – профилактика развития кариозных поражений. 3. Реминерализующая терапия – предупреждение повреждения эмали в период беременности. 4. Консультация о правильной гигиене полости рта: техника чистки зубов, рекоммендации по основным и дополнительным средствам гигиены, контролируемая чистка зубов. |
