Экзаменационный билет 20
 Скачать 0.6 Mb. Скачать 0.6 Mb.
|
|
Прогноз. Алкогольный цирроз развивается обычно медленно, и прогноз при нем значительно лучше, чем при циррозах другой этиологии. Так, среди лиц, употребляющих около 160 г этанола в день, цирроз формируется в среднем через 21 год . Существенное влияние на прогноз оказывает прекращение или продолжение употребления алкоголя после установления диагноза АБП. К неблагоприятным гистологическим прогностическим признакам относятся внутрипечёночный холестаз и перивенулярный фиброз. Наиболее неблагоприятный прогноз у больных острым алкогольным гепатитом, развившимся на фоне цирроза: летальность среди таких больных достигает 50%. Существенно снижает выживаемость больных АБП сопутствующая инфекция вирусами гепатитов В и С, в том числе за счет повышения риска развития ГЦК [9]. Наличие жировой дистрофии печени на выживаемость больных не влияет, однако при продолжении приема алкоголя имеется высокая вероятность прогрессирования заболевания и развития осложнений.
Гломерулонефриты — групповое понятие, включающее заболевания клубочков почек с иммунным механизмом поражения, характеризующееся: при остром гломерулонефрите впервые развившимся после стрептококковой или другой инфекции нефритическим синдромом с исходом в выздоровление; при подостром/быстропрогрессирующем ГН – нефротическим или нефротически-нефритическим синдромом с быстропрогрессирующим ухудшением почечных функций; при хроническом ГН – медленно прогрессирующим течением с постепенным развитием хронической почечной недостаточности. Клиническая классификация ГН (Е.М.Тареев, 1958; 1972; И.Е.Тареева,1988). По течению: острый, подострый, хронический ОГН. По этиологии: а) постстрептококковый, б) постинфекционный. По эпидемиологии: а) эпидемические; б) спорадические. ХГН. По клиническим формам. Латентная форма (изменения только в моче; периферические отёки отсутствуют, АД не повышено). Гематурическая форма — болезнь Берже, IgA-нефрит (рецидивирующая гематурия, отёки и АГ). Гипертоническая форма (изменения в моче, АГ). Нефротическая форма (нефротический синдром — массивная протеинурия, гипоальбуминурия, отёки, гиперлипидемия; АГ нет). Смешанная форма (нефротический синдром в сочетании с АГ и/или гематурией и/или азотемией). По фазам. Обострение (активная фаза, рецидив) — появление нефритического или нефротического синдрома. Ремиссия (неактивная фаза) — улучшение или нормализация экстраренальных проявлений (отёков, АГ), функций почек и изменений в моче. Морфологическая классификация ГН 1 Диффузный пролиферативный ГН. 2.ГН с «полулуниями» быстропрогрессирующий). 3 Мезангиопролиферативный ГН. 4 Мембранозный ГН. 5. Мембрано-пролиферативный, или мезангиокапиллярный ГН. 6.ГН с минимальными изменениями или липоидный нефроз. 7.Фокально-сегментарный гломерулосклероз. 8. Фибропластический ГН. Диффузный пролиферативный ГН соответствует острому гломерулонефриту, ГН с «полулуниями» — быстропрогрессирующему ГН, прочие морфологические формы - хроническому ГН. При отсутствии заболеваний, которые могли быть причиной развития ГН, устанавливается диагноз первичного ГН. Этиология: более чем в половине случаев этиология хронических гломерулонефритов остается неизвестной. В отношении острого гломерунефрита установлен возбудитель – стрептококки группы А штаммов 1,3,4,12 и 49. Наиболее велика роль штамма 12. Кроме того, в качестве этиологических факторов рассматриваются стафилококки, энтерококк, диплококки, бледная трепонема, цитомегаловирус, вирусы простого герпеса, гепатита В, Эпштейн-Бар, шистосома, малярийный плазмодий, токсоплазмы, лекарственные препараты, вакцины, яды. Факторы риска: стрептококковый фарингит, стрептодермия, инфекционный эндокардит, сепсис, пневмококковая пневмония, брюшной тиф, менингококковая инфекция, вирусный гепатит В, инфекционный мононуклеоз, эпидемический паротит, ветряная оспа, инфекции, вызванные вирусами Коксаки, и др.). Группы риска: лица, не соблюдающие правила гигиены, с низким социальным статусом, болеющие стрептококковыми инфекциями. Патогенез. И здесь же патогенез АГ 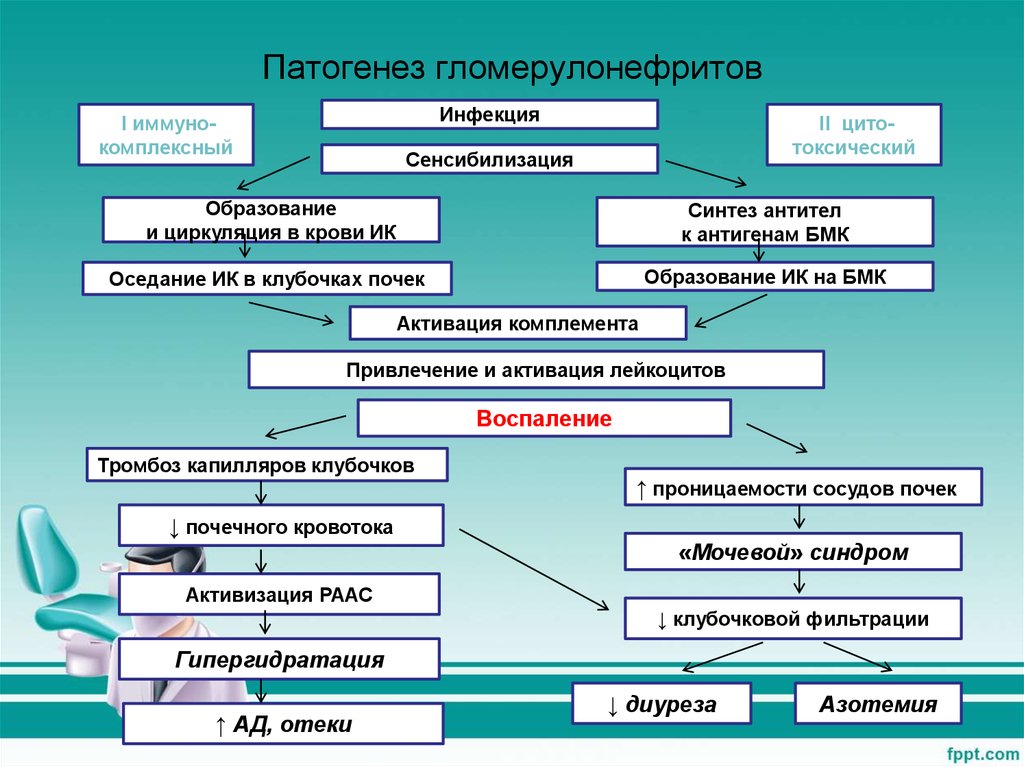 Различают 2 основных пути иммунного механизма. мммунокомплексный и антительный. Патоморфологические варианты. Острый гломерулонефрит – морфология характеризуется поражением 80-100% клубочков с резкой пролиферацией мезангиальных клеток. В начальной (острой) стадии клубочки обычно увеличены в размерах, отмечается увеличение клеточности. Выявляется усиленная пролиферация эндотелиальных клеток капилляров, а также мезангиальных клеток. Мезангий инфильтрирован нейтрофилами и моноцитами. В острейшей стадии может определяться геморрагический экссудат. После экссудативной фазы развивается экссудативно-пролиферативная, а затем и пролиферативная. Просвет капилляров при этом сужается. Пролиферативные и экссудативные проявления обычно начинают разрешаться через 1-2 мес. от начала заболевания, хотя полное морфологическое восстановление затягивается на несколько месяцев. При электронно-микроскопическом исследовании наиболее типичным является выявление «горбов» на эпителиальной стороне базальной мембраны капилляров клубочка. Они соответствуют отложению иммунных комплексов, обычно эти изменения выявляются в течение первых 6 нед. заболевания. В целом, морфологическая картина при остром процессе оценивается как эндокапилярный диффузный пролиферативный гломерулонефрит, при котором прослеживается несколько стадий - экссудативная, экссудативно-пролиферативная, полиферативная и, наконец, стадия остаточных явлений, которые могут сохраняться несколько лет. Быстропрогрессирующий гломерулонефрит – это экстракапиллярный диффузный гломерулонефрит, при этом полулуния выявляются не менее чем в 50-60% клубочков. Полулуния располагаются вне клубочка, занимая часть пространства боуменовой капсулы. По клеточному составу полулуния состоят из пролиферирующих клеток капсулы, моноцитов и лимфоцитов. Полулуния сдавливают капиллярные петли и начальную часть проксимального отдела петли Генле. По мере прогрессирования заболевания доля фибрина в полулуниях возрастает, что, в конечном счете, приводит к запустеванию клубочка, в результате появляются некрозы петель и дефекты в стенкахкапилляра. В конечной стадии это приводит к появлению пролиферации мезангиальных клеток и инфильтратов, расположенных перигломерулярно и в интерстиции. Мезангиально-пролиферативный гломерулонефрит – при световой микроскопии выделяют диффузный и очаговый мезангиально-пролиферативный гломерулонефрит. В первом случае выявляется диффузная пролиферация мезангиальных клеток и увеличение мезангиального матрикса. Базальная мембрана остается тонкой. Одновременно почти у половины больных выявляется глобальный и сегментарный склероз почти трети клубочков, что приводит к нефронному запустеванию. При прогрессировании болезни этот процесс нарастает. Одновременно выявляется пролиферация клеток капсулы Боумена. Почти у всех больных отмечается сращение петель клубочка с капсулой и ее утолщение. Нарастание указанных изменений сопровождается прогрессированием клинических симптомов, в частности, повышением АД, а затем и снижением почечных функций, что свидетельствует о появлении глобального гиалиноза клубочков. Наряду с этим наблюдается сначала очаговая, а затем и более распространенная дистрофия, субатрофия и атрофия проксимальных канальцев. Иммунофлюоресцентная микроскопия позволяет выявить два варианта – иммунопозитивный и иммунонегативный. В первом случае выявляется отложение различных иммуноглобулинов (прежде всего G,A,M), во втором – никаких отложений обнаружить не удается. Электронная микроскопия позволяет подтвердить диагноз при обнаружении мезангиальных клеток и мезангиального матрикса. Очаговый мезангиально-пролиферативный гломерулонефрит характеризуется очаговой и сегментарной пролиферацией мезангиальных клеток. Мембранозно – пролиферативный гломерулонефрит. Для больных этой группы характерны поражения клубочков с изменением мезангиального матрикса, отложением фибрина, комплемента и иммуноглобулинов в мезангии, и вторичное изменение базальной мембраны. При отложении депозитов субэндотелиально выделяют I тип болезни. В случае отложения депозитов внутри базальной мембраны выделяют II тип болезни (болезнь плотных депозитов). Наконец, если число депозитов велико, и они соприкасаются с субэндотелиальными депозитами, принято выделять III тип. Плотная пластинка базальной мембраны при этом расслаивается и разрушается. При световой микроскопии диффузная пролиферация мезангиальных клеток сопровождается увеличением мезангиального матрикса. У большинства больных выявляется раздвоение и утолщение капиллярных петель клубочков, обнаруживается понефронное запустевание, а также интерстициальный склероз. У части больных выявляется значительное увеличение мезангиального матрикса в центре долек, что приводит к увеличению объема мезангиальной области. Капиллярные петли клубочков, располагаясь по периферии этих разрастаний, оказываются сдавленными. Мембранозный гломерулонефрит. Для этой формы гломерулонефрита основным признаком является изменение базальной мембраны, а также наличие субэпителиальных депозитов, соответствующих отложению иммуноглобулинов. При световой микроскопии основным характерным проявлением является изменение базальной мембраны, практически во всех клубочках. В зависимости от выраженности этих изменений различают 4 стадии. Для 1 стадии характерно некоторое уплотнение с редко встречающимися утолщениями базальных мембран. Изредка выявляются единичные субэпителиальные депозиты. Для 2 стадии субэпителиальные депозиты располагаются более часто, напоминая картину «зубцов гребенки». 3 стадии по выраженности изменений со стороны базальной мембраны является как бы промежуточной между 2-й и 4-й стадиями, так как имеет черты одной и другой. 4 стадия характеризуется резким изменением базальной мембраны, отдельные участки ее утолщаются, сменяясь местами с истончением. Выступающие на эпителиальной стороне шипики («зубцы гребенки») как бы сливаются между собой. Базальная мембрана при этом может резко утолщаться, вызывая склероз клубочков. Гломерулонефрит с минимальными изменениями. Изменения со стороны клубочков незначительные. При световой микроскопии различают пять возможных вариантов изменений: отсутствие каких-либо изменений со стороны клубочков, хотя может отмечаться повышение содержания белковых и липидных капель; выявляется очаговое запустевание клубочков; минимальное расширение мезангиального матрикса без изменений числа клеток в клубочке; очаговые изменения канальцев, которые могут быть даже атрофированы; минимальная гиперклеточность мезангиума, при этом число мезангиальных клеток не должно превышать 3 на одну мезангиальную область. При электронной микроскопии выявляется «исчезновение» ножковых отростков подоцитов. Ножковые отростки подоцитов выглядят набухшими, в результате происходит закрытие щелевидных пространств. Фокально-сегментарный гломерулосклероз. Световая микроскопия выявляет отложения гиалиновых масс с развитием склероза юкстагломерулярной зоны. При этом изменения могут выявляться не во всех клубочках и сегментарно, так как в процесс вовлекаются не все капилляры клубочков. В результате отмечается сегментарный гиалиноз одной или нескольких долек клубочка. В более поздних стадиях процесса гиалиновые массы заменяются в связи с прогрессирование склеротических изменений. В результате клубочки запустевают. Электронная микроскопия выявляет исчезновение ножковых отростков подоцитов, что связано с их набуханием и сокращением. В результате щелевидные пространства закрываются. Подоциты обычно увеличены в размерах, содержат много органелл. Патогенез отеков и артериальной гипертензии. Патогенез АГ смотри в патогенезе. 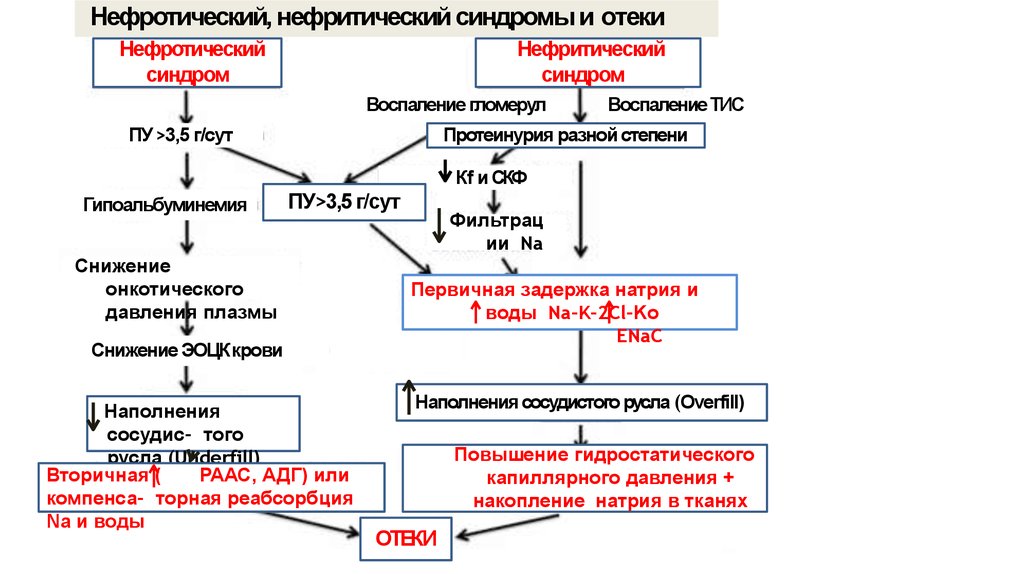
Стандарт неотложной помощи при кардиогенном отеке легких Немедикаментозное лечение: Придать пациенту положение с приподнятым головным концом. оксигенотерапия — в случае гипоксемии (SаO2 < 90%) (I С); неинвазивная вентиляция легких — проводится у пациентов с респираторным дистресс-синдромом (ЧД >25 в мин, SpO2 <90%) (раннее проведение неинвазивной вентиляции легких снижает потребность в эндотрахеальной интубации) (IIa B); Показанием к ИВЛ с интубацией трахеи являются: • признаки слабости дыхательных мышц – уменьшение частоты дыхания в сочетании с нарастанием гиперкапнии и угнетением сознания; • тяжелое нарушение дыхания (с целью уменьшить работу дыхания); • необходимость защиты дыхательных путей от регургитации желудочного содержимого; • устранение гиперкапнии и гипоксемии у больных без сознания после длительных реанимационных мероприятий или введения лекарственных средств; • необходимость санации трахеобронхиального дерева для предупреждения обтурации бронхов и ателектазов. • необходимость в немедленной инвазивной вентиляции при отеке легких на фоне ОКС. Медикаментозное лечение: Медикаментозное лечение при кардиогенном отеке легких проводится с учетом цифр АД и/или степени перегрузки: Внутривенное введение петлевых диуретиков рекомендуется всем пациентам с задержкой жидкости для улучшения симптомов с регулярным контролем симптомов, диуреза, функции почек и электролитов во время их использования (IC). Фуросемид может применяться внутривенно в начальной дозе 20-40 мг. В случаях перегрузки объемом дозировка вводимого диуретика должна корректироваться согласно типу отека легких: o При впервые возникшей клинике отека лѐгких или при отсутствии поддерживающей диуретической терапии фуросемид вводится 40 мг внутривенно. o При отеке легких развившемся при хронической пероральной терапии диуретиками, фуросемид вводится в/в болюсно в дозе, по меньшей мере эквивалентной пероральной дозе (I В). Диуретики можно вводить в виде болюса или непрерывной инфузии, дозы и длительность должны быть скорректированы в зависимости от симптомов пациента и клинического состояния (I В). Вазодилататоры могут быть рассмотрены у симптомных пациентов при отеке легких, при САД> 90 мм рт.ст. (и при отсутствии симптомов гипотензии) (II А). ; Симптомы и АД должны контролироваться часто во время введения вазодилататоров. У гипертензивных пациентов вазодилататоры могут быть назначены как препараты первой линии для уменьшения симптомов и устранения застоя (II А). Нитраты в качестве вазодилалаторов уменьшают венозный застой в легких без снижения сердечного выброса и повышения потребности миокарда в кислороде. Нитроглицерин 10/20 мкг/мин, при необх-ти повышение до 200. Изосорбида динитрат 1 мг/ч, повышение при необходимости до 10. Нитропруссид натрия 0,3 мкг/кг/мин, при необход-ти до 5. Серелаксин вводится в течение 48 часов. Реком-я доза 30 мкг/кг/сут, корректируется в зависимости от сАД. Применение только у нормотензивных. Инотропные агенты (добутамин, допамин, левосимендан, ингибиторы фосфодиэстеразы III (PDE III): краткосрочное применение в/в инотропных агентов можно рассматривать у пациентов с гипотонией (САД <90 мм рт.ст.) и симптомами гипоперфузии для увеличения сердечного выброса, улучшения периферической перфузии и внутриорганной гемодинамики (IIb C). Внутривенную инфузию левосимендана или ингибитора фосфодиэстеразы III можно рассматривать при состояниях гипотензии и гипоперфузии, развившихся в результате применения бета-блокаторов (IIb C). Инотропные агенты не рекомендуется, при отсутствии симптоматической гипотензии или гипоперфузии из-за вероятности развития токсических эффектов (III A). При необходимости применения инфузия добутамина проводится в дозе 2–20 мг/кг/мин. Допмин 3-5 мкг/кг/мин. Левосимендан можно ввести в дозе 12 мкг/кг в течение 10 мин., затем инфузия 0,1 мг/кг/мин, со снижением дозы до 0,05 или увеличением при неэффективности до 0,2 мг/кг/мин. При этом важно, чтобы ЧСС не превышала 100 уд/мин. Если развивается тахикардия или нарушения сердечного ритма, дозы инотропов необходимо по возможности снизить. Вазопрессоры (предпочтительно норадреналин) можно рассматривать у пациентов с сохраняющейся симптоматикой кардиогенного шока, несмотря на применение инотропных препаратов, для повышения АД и обеспечения перфузии в жизненно важных органах (IIb В). Рекомендуется контролировать ЭКГ и АД при использовании инотропных агентов и вазопрессоров, так как они могут вызвать аритмии, ишемию миокарда, а также в случае применения левосимендана и ингибиторов PDE III гипотонию (I C). В таких случаях возможно измерение внутриартериального давления (IIb С). Норадреналин вводится в дозе 0,2–1,0 мг/кг/мин. Эпинефрин 0,05-0,5 кг/кг/мин. Профилактика тромбоэмболических осложнений. Профилактики тромбоэмболии (например, с НМГ) рекомендуется у пациентов, не принимающих антикоагулянты при отсутствии противопоказаний к антикоагулянтной терапии, чтобы уменьшить риск тромбоза глубоких вен и легочной эмболии (I B). Гепарин, НМГ, синтетический полисахарид фондапаринукс. Другие препараты. Для контроля ЧСС у пациентов с ФП дигоксин и/или бета- блокаторы являются препаратами выбора (IIa). Возможно использование амиодарона (IIb). Наркотические анальгетики (опиаты) могут быть рассмотрены для осторожного использования для облегчения одышки и тревоги у больных с тяжелой одышкой, но необходимо учитывать вероятность появления тошноты и угнетение дыхания в результате их использования. В связи, с чем рутинное использование опиатов не рекомендовано при кардиогенном отеке лѐгких (II b). Морфин 10 мг в/в медленно повторить через 30-40 минут или ввести смесь дроперидола с фентанилом. Эффект обусловлен снижением давления в системе ЛА, уменьшением чрезвычайно тягостного для боьного чувства удушья и психоэмоционального возбуждения. 1. Общие мероприятия: - оксигенотерапия; - гепарин 10000 ЕД внутривенно струйно; - при частоте сокращения желудочков более 150 ударов в 1 мин. - электроимпульсная терапия, а менее 50 ударов в мин. – электрокардиостимуляция; 2. При нормальном артериальном давлении: - выполнить п.1; - усадить с опущенными нижними конечностями; - на три конечности накладывают резиновые жгуты или манжеты сфигмоманометра, не препятствующие артериальному кровотоку, но ограничивающие венозный возврат (т.е. давление в манжетах должно быть выше диастолического, но ниже систолического); каждые 15- 20 мин. один из жгутов перемещают на свободную конечность; - нитроглицерин таблетки (лучше аэрозоль) по 0,4 - 0,5 мг под язык повторно через 3 мин или до 10 мг внутривенно медленно дробно или внутривенно капельно в 100 мл изотонического раствора натрия хлорида, увеличивать скорость введения с 25 мкг/мин до получения эффекта под контролем за артериальным давлением; - фуросемид (лазикс) 40-80 мг в/в; - диазепам до 10 мг либо морфин по 3 мг в/в дробно до получения эффекта или достижения общей дозы 10 мг. 3. При артериальной гипертензии: - выполнить п.1; - усадить с опущенными нижними конечностями; - на три конечности накладывают резиновые жгуты (п.2); - нитроглицерин таблетки (лучше аэрозоль) 0,4 - 0,5 мг под язык однократно; - фуросемид (лазикс) 40-80 мг в/в; - нифедипин 10 мг под язык (лучше в каплях), либо клонидин 0,1 мг в/в струйно, либо нитроглицерин в/в кап (п.2), либо натрия нитропруссид 30 мг в 400 мл 5% раствора глюкозы в/в кап, увеличивать скорость вливания с 0,1 мкг/(кгмин) до получения эффекта под контролем за АД, либо пентамин до 50 мг. в/в дробно или кап. под контролем АД; - в/в до 10 мг диазепама, либо до 10 мг морфина (п.2). 4. При умеренной (систолическое давление 90-100 мм рт. ст.) гипотензии: - выполнить п.1; - уложить, приподняв изголовье; - добутамин 250 мг в 250 мл изотонического раствора натрия хлорида, увеличивать скорость вливания с 5 мкг/кгмин до стабилизации АД на минимально возможном уровне; - при повышении АД, сопровождающимся нарастающим отеком легкого, - дополнительно нитроглицерин в/в кап (п.2); - фуросемид (лазикс) 40 мг в/в после стабилизации АД. 5. При выраженной артериальной гипотензии: - выполнить п.1; - дофамин 200 мг в 400 мл физиологического раствора натрия хлорида в/в кап. Увеличивать скорость введения с 5 мг/кгмин до стабилизации АД на минимально возможном уровне; - при невозможности стабилизации АД - дополнительно норадреналин гидротартрат 4 мг в 400 мл 5-10% раствора глюкозы, увеличивать скорость вливания с 4 мкг/мин до стабилизации АД на минимально возможном уровне; - при повышении АД, сопровождающемся отеком легких, - дополнительно нитроглицерин в/в кап (п.2); - фуросемид (лазикс) 40 мг в/в после стабилизации АД. 6. Мониторировать жизненно важные функции (кардиомонитор, пульсоксиметр). Основные опасности и осложнения: - обструкция дыхательных путей пеной; - депрессия дыхания; - тахиаритмия; - асистолия; - ангинозная боль; - невозможность стабилизировать боль; - нарастание отека легких при повышении АД; - молниеносная форма отека легких.
|
