Этиология, патогенез, клиника и диагностика острой ревматической лихорадки. Лечение. Клиническая фармакология препаратов, применяемых для лечения заболевания
 Скачать 2.25 Mb. Скачать 2.25 Mb.
|
ЛечениеПрепараты с глюкокортикоидами Цитостатические препараты. Ингибиторы ФНО-α –блокируют действие провоспалительных ферментов в организме и позволяют снять симптомы заболевания. Экстракорпоральная детоксикация – выведение патологических клеток крови и иммунных комплексов из организма Нестероидные противовоспалительные препараты. Классификация СКВ Выделяют острое, подострое и хроническое течение СКВ. При остром течении больные могут указать день, когда начались лихорадка, полиартрит, появилась «бабочка». В ближайшие 3-6 месяцев отмечается выраженная полисиндромность, развитие люпус-нефрита или признаки поражения ЦНС. Продолжительность заболевания без лечения не более 1-2 лет, однако, при раннем распознавании и адекватном лечении прогноз значительно лучше, а в ряде случаев удается добиться полной клинико-биохимической ремиссии. В настоящее время такой вариант болезни выявляется преимущественно у детей и подростков. Наиболее часто наблюдается подострое течение. Болезнь начинается с общих симптомов – артралгий, артритов, неспецифических поражений кожи. Для данного варианта течения характерна волнообразность. Причем при каждом обострении в процесс вовлекаются все новые органы и системы, развернутая клиническая картина развивается в течение 2-3 лет. При этом варианте важно своевременное распознавание болезни, раннее активное лечение большими дозами кортикостероидов, цитостатиков, постоянное поддерживающее лечение. При хроническом течении заболевание длительное время проявляется рецидивами тех или иных синдромов – полиартрита, синдрома дискоидной волчанки, синдрома Рейно, реже полисерозита. Полисиндромность, характерная для СКВ, развивается на 5-10-м году болезни. Данный вариант течения наиболее доброкачественный, с редким развитием люпус-нефрита и поражением ЦНС. Диагностика предполагает обязательное проведение ЭхоКС, рентгенографии, КТ головного мозга, позволяющих уточнить особенности состояния органов у больных СКВ. Помимо оценки клинических данных необходимо исследование ряда диагностических тестов: LE-клетки представляют собой зрелые нейтрофилы: их находят у 60-70% больных. В основе их образования лежат циркулирующие антитела к дезоксирибонуклеопротеиду. Диагностическое значение имеет обнаружение их в достаточном количестве (5 и более на 1000 лейкоцитов), большое их количество говорит о высокой степени активности, но при длительном течении заболевания у больных, получавших терапию, даже при достаточной активности процесса LE-клетки могут не обнаруживаться. иммунологические исследования (антинуклеарные антитела): антинуклеарный фактор или антиядерный фактор антитела к двухспиральной ДНК - повышение их концентрации свидетельствует о поражении почек; антитела к малым ядерным рибонуклеопротеинам обнаруживаются при хроническом течении заболевания; ревматоидный фактор (РФ): циркулирующие иммунные комплексы, содержание комплемента - снижение его коррелирует с активностью СКВ, особенно люпус-нефрита. серологическое подтверждение АФС - обнаружение антикардиолипиновых антител классов IgG или IgM в средних или высоких титрах и волчаночного антикоагулянта Для уточнения активности процесса определяют СОЭ, содержание фибриногена, серомукоидных белков, 2- -глобулинов. В клиническом анализе крови наблюдается лейкопения, достигающая иногда 1,2·109/л, со сдвигом лейкоцитарной формулы влево, лимфопения. Очень часто обнаруживается гипохромная анемия, изредка развивается гемолитическая анемия с положительной реакцией Кумбса. Нередко имеет место тромбоцитопения, иногда - геморрагический синдром. В анализе мочи протеинурия, гематурия, реже – лейкоцитурия. Наибольшее значение в распознавании люпус-нефрита имеет биопсия почек. Лечение. Глюкокортикостероиды (ГКС). При неэффективности ГКС назначают цитостатики, являющиеся препаратами второго ряда при лечении СКВ. Показания к назначению цитостатиков: Назначают азатиоприн и циклофосфан высокая активность процесса и быстро прогрессирующее течение; активные нефротический и нефритический синдромы; недостаточная эффективность ГКС; кортикостероидозависимость. При неэффективности лечения ГКС, особенно при нефротическом синдроме применяют пульс-терапию метилпреднизолоном. В/в капельно назначают 1000 мг метилпреднизолона 3 дня подряд или через день, в капельницу добавляют 5000 ЕД гепарина, пероральная доза преднизолона остается прежняя во время и после лечения. Возможна комбинация пульс-терапии с цитостатиками: Аминохинолиновые препараты обладают иммуносупрессивным, антиагрегантным, гиполипидемическим действием, а также тормозят выработку интерлейкинов. Назначают делагилпо 0,25-0,5 г/сут или плаквенил по 0,6 г/сут при наличии артрита возможно назначение нестероидных противовоспалительных препаратов. Применяется, хотя не достаточно широко, в/венное введение иммуноглобулинов, это уменьшает синтез антител, активирует систему комплемента, влияет на синтез цитокинов, модулирует Т-лимфоциты (0,4 г/кг/сут в течение 5 дней). Назначают лобензарит, препараты интерферона Используют плазмаферез и гемосорбцию - методы экстракорпоральной терапии, направленной на освобождение организма от продуктов метаболизма, ЦИК. Обязательно назначение в терапии СКВ дезагрегантов: тиклида, трентала, курантила, реополиглюкина. 49.Ревматоидный артрит. Этиология, патогенез, клиника, диагностика и лечение. Клиническая фармакология препаратов, применяемых для лечения заболевания. Ревматоидный артрит (РА) – хроническое системное аутоиммунное заболевание соединительной ткани с преимущественным поражением суставов по типу эрозивно-деструктивного прогрессирующего полиартрита. Этиология неизвестна, обсуждают участие следующих факторов: а) генетическая предрасположенность (коррелирует с HLA DR4, Dw4 и др. антигенами HLA) б) инфекционные агенты (на роль этиологического фактора предендуют вирус Эпстайна-Барра (повышенные титры к нему выявляются у 80% больных), ретровирусы, вирусы краснухи, герпеса, микоплазмы, микобактерии) Патогенез РА: - важнейший фактор, ИЛ-1, ИЛ-8 и др.) и относительным дефицитом противовоспалительных (ИЛ-4 и др.) медиаторов, стимуляция В-лимфоцитов синовии с синтезом ревматоидного фактора – измененного IgМ, иногда IgG или IgA к фрагменту IgG собственных тканей (является аутоантигеном)1. В основе – генетически детерминированные аутоиммунные процессы, возникающие из-за дефицита Т-супрессорной функции лимфоцитов под влиянием неизвестного этиологического фактора. В дебюте процесса характерна АГ-специфическая активация Т-хелперов с гиперпродукцией провоспалительных (ФНО Повреждение сустава начинается с воспаления синовиальной оболочки (синовита), продуцирующей синовиальную жидкость, затем из-за аутоиммунного воспаления формируется панус – грануляционная ткань, происходящая из воспаленной синовиальной оболочки, состоящая из активно пролиферирующих фибробластов, макрофагов, лимфоцитов и очень богатая сосудами; панус интенсивно растет, прорастает в хрящ и разрушает его с помощью ряда ферментов Хрящ постепенно разрушается и исчезает, происходит его замена грануляционной тканью с развитием анкилоза, деформации сустава, формированием эрозий костей (узур), воспалением околосуставных тканей. Клиника РА: - за несколько недель-месяцев РА может предшествовать продромальный период (недомогание, усталость, депрессия и др.) а) суставной синдром - заболевание начинается чаще всего подостро с постепенного нарастания боли и скованности в мелких периферических суставах (лучезапястных, пястнофаланговых, проксимальных межфаланговых, голеностопных, плюснефаланговых); практически никогда не поражаются суставы позвоночника, дистальные межфаланговые суставы и суставы большого пальца стопы, проксимального межфалангового сустава мизинца (суставы-исключения) - поражение суставов двустороннее, симметричное (воспалительный синовит) - боль в области суставов длительная, усиливающаяся при нагрузках и уменьшающаяся ночью, утром выражена сильнее, чем вечером - утренняя скованность суставов более 1 часа (причины: смещение в дневную сторону пика секреции ГКС и индукция воспаления ИЛ-6, пик синтеза которого происходит в ночное время) - характерны воспалительные изменения мелких периферических суставов: повышение температуры кожи, отек, однако кожа над суставами не гиперемирована - атрофии межкостных мышц тыла кистей, амиотрофии других мышц вблизи пораженных суставов - в конечном итоге процесс деструкции в суставах ведет к анкилозу, деформации, контрактурам и затуханию воспаления («ревматоидная кисть»: отклонение пальцев в локтевую сторону – «плавник моржа»; сгибание пальцев в пястно-фаланговых и переразгибание в дистальных межфаланговых суставах –«бутоньеркя»; сгибание пальцев в пястно-фаланговых и дистальных межфаланговых и переразгибание в проксимальных межфаланговых суставах – «шея лебедя»; сгибательная и вальгусная деформация коленного сустава и др.) б) внесуставные проявления РА: - конституциональные: слабость, недомогание, похудание, субфебрильная температура - ревматоидные узелки – скопления иммунных комплексов над пораженными суставами или в области разгибательной поверхности локтевой кости; размеры узелков от 2-3 мм до 4-5 см, безболезненные, могут быть как подвижными (располагаются в подкожной клетчатке), так и неподвижными (располагаются под подкожной клетчаткой) - сердечно-сосудистые: перикардит, «ранний атеросклероз», дигитальный артериит (вплоть до синдрома Рейно) - легочные: сухой плеврит, интерстициальный фиброз легких - поражения НС: компрессионная нейропатия (сдавление нервных стволов из-за деформации суставов), симметричная нейропатия, множественный мононеврит (поражение vasa nervorum), цервикальный миелит - почечные: амилоидоз, почечный канальцевый ацидоз, интерстициальный нефрит (чаще из-за ЛС) - гематологические: анемия, умеренный лейкоцитоз, тромбоцитоз; нейтропения при синдроме Фелти Диагностические критерии РА: Для постановки диагноза РА необходимо наличие по крайне мере 4-х критериев из следующих: утренняя скованность более 1 часа артрит ≥ 3 суставов (полиартрит) артрит суставов кистей симметричный артрит ревматоидные узлы ревматоидный фактор характерные рентгенологические изменения Эти признаки должны длиться по крайней мере 6 недель, т.к. иногда другие артриты могут проявляться так же. Лечение РА. Лечение должно быть постоянным (всю жизнь), комплексным (медикаментозное + физиотерапевтическое + санаторно-курортное + хирургическое по показаниям), индивидуальным, этапным. Медикаментозная терапия: А. Базисная терапия (медленно действующие препараты): - арава (лефлюнамид) (1-е место по эффективности, применяется > 5 лет) - метотрексат (2-е место по эффективности, применяется > 20 лет) - препараты золота (тауредон) (3-е место по эффективности, применяется > 60 лет) - сульфасалазин (4-е место по эффективности, применяется > 50 лет) - D-пеницилламин (5-е место по эффективности, применяется > 40 лет) - азатиоприн (6-е место по эффективности, применяется > 30 лет) - аминохинолиновые препараты (плаквенил) (7-е место по эффективности, применяется > 40 лет); Все эти препараты эффективны в 40% случаев, в 30% - побочные эффекты, еще в 30% – нет никакого эффекта; в среднем эффект от базисной терапии наступает через 2 месяца (арава – 1 месяц). Возможно комбинировать базисные препараты (метотрексат + сульфасалазин + плаквенил и др.), но только в случае их патогенетической сочетаемости. Б. Противовоспалительная терапия: НПВС: традиционные, классические (индометацин, диклофенак 75-150 мг/сут в 2-3 приема, ибупрофен 1,2-3,2 г/сут в 3-4 приема и др.) и селективные ингибиторы ЦОГ-2 (меньше побочных эффектов: мелоксикам / мовалис 7,5-15 мг/сут, нимесулид / нимесил / найз 100 мг/сут в 2 приема, целекоксиб / целебрекс) - назначить можно любой препарат, обычно начинают с классических, при наличии противопоказаний (язва желудка и ДПК, АГ, заболевания почек) показаны селективные ингибиторы ЦОГ-2 (с них не начинают из-за более высокой стоимости данных ЛС) - если эффекта нет, препарат меняют (эффективность оценивается уже через 5-7 дней использования) - основной побочный эффект: поражение ЖКТ в виде диспепсии или язвы (желудка, 12ПК, кишечника); при опасности язв можно использовать ингибиторы протонной помпы (омепразол) ГКС – могут применяться а) внутрь в малых дозах: 5-7,5 мг преднизолона б) в/в в виде пульс-терапии – только при наличии системных проявлений (кроме амилоидоза почек) в) внутрисуставно (не > 3 раз/год) – при синовите: дипроспан (бетаметазон), депо-медрол (метилпреднизолон), кеналог (триамцинолон) Каждому больному должно быть назначено минимум 2 препарата (1 – из А, 1 – из Б), но может быть и больше. Только у 20% больных удается достичь ремиссии заболевания (на каком-то базисном препарате), вторично он уже не эффективен. Все больные РА имеют право на бесплатное амбулаторное лечение, но в приказ включены не все препараты (нет аравы: месяц – 100$ или препаратов золота: месяц – 70$). Современные тенденции в лечении РА - анти-ФНОα-терапия: Etanercept (Immunex, Enbrel) – растворимый димер ФНОα-рецептора, соединенный с IgG1 (п/к по 2,5 мг 2 раза в неделю), Infliximab (Remicade) – моноклональное антитело против ФНОα (в/в капельно через 8 недель); стоимость годичного курса лечения – 10000-12000$, эти препараты высокоэффективны, т.к. останавливают прогрессирование РА. Физиотерапевтическое лечение – должно быть направлено на уменьшение боли и воспаления, нельзя тепловые процедуры (грязи, озокерит, парафин), можно электро-, лазеро-, бальнеотерапию. Санаторно-курортное лечение: рекомендованы санатории «Радон» (Дятловский район Гродненской области), «Приднепровский» (Рогачевский район); «Им. Ленина» (г. Бобруйск) Хирургическое лечение: а) синовэктомия – вызывает затухание процесса только на 2-3 года, т.е. временно; в настоящее время не используется, т.к. вызывает вторичный артрит б) протезирование суставов (тазобедренного, коленного и более мелких) Реабилитация: изменение стереотипа двигательной активности для профилактики деформации суставов; ортопедические пособия, удерживающие сустав в правильном положении; лечебная физкультура, ФТЛ, санаторно-курортное лечение. 50.Сахарный диабет. Этиология, классификация, патогенез, клиника. Проявления в ротовой полости. Диагностика. Лечение. Клиническая фармакология препаратов, применяемых для лечения заболевания. Сахарный диабет – хроническое нарушение обмена веществ, в основе которого лежит дефицит образования собственного инсулина и повышение уровня глюкозы в крови. Заболевание хроническое, часто с прогрессирующим течением. Высок риск развития инсульта, почечной недостаточности, инфаркта миокарда, гангрены конечностей, слепоты. Резкие колебания сахара в крови вызывают угрожающие для жизни состояния: гипо- и гипергликемическую комы. Сахарный диабет развивается вследствие хронического дефицита инсулина и сопровождается расстройствами углеводного, белкового и жирового обмена. Выработка инсулина происходит в поджелудочной железе ß-клетками островков Лангерганса. Причины и механизм развития Сахарный диабет I типа чаще выявляется у молодых пациентов до 30 лет. Нарушение синтеза инсулина развивается в результате поражения поджелудочной железы аутоиммунного характера и разрушения инсулинпродуцирующих ß-клеток. У большинства пациентов сахарный диабет развивается после вирусной инфекции (эпидемического паротита, краснухи, вирусного гепатита) или токсического воздействия (нитрозаминами, пестицидами, лекарственными веществами и др.), иммунный ответ на которые вызывает гибель клеток поджелудочной железы. Сахарный диабет развивается, если поражено более 80% инсулинпродуцирующих клеток. Являясь аутоиммунным заболеванием, сахарный диабет I типа часто сочетается с другими процессами аутоиммунного генеза: тиреотоксикозом, диффузным токсическим зобом и др. При сахарном диабете II типа развивается инсулинорезистентность тканей, т. е. нечувствительность их к инсулину. При этом содержание инсулина в крови может быть нормальным или повышенным, однако клетки к нему невосприимчивы. У большинства (85%) пациентов выявляется сахарный диабет II типа. Если пациент страдает ожирением, восприимчивость тканей к инсулину блокируется жировой тканью. Сахарному диабету II типа более подвержены пожилые пациенты, у которых с возрастом происходит снижение толерантности к глюкозе. Возникновению сахарного диабета II типа может сопутствовать воздействие следующих факторов: генетических – риск развития заболевания составляет 3-9%, если родственники или родители больны сахарным диабетом; ожирения – при избыточном количестве жировой ткани (особенно абдоминальном типе ожирения) происходит заметное снижение чувствительности тканей к инсулину, способствующее развитию сахарного диабета; нарушений питания – преимущественно углеводистое питание при недостатке клетчатки повышает риск сахарного диабета; сердечно-сосудистых заболеваний – атеросклероза, артериальной гипертонии, ИБС, уменьшающих инсулинорезистентность тканей; хронических стрессовых ситуаций – в состоянии стресса в организме повышается количество катехоламинов (норадреналина, адреналина), глюкокортикоидов, способствующих развитию диабета; диабетогенного действия некоторых лекарств - глюкокортикоидных синтетических гормонов, диуретиков, некоторых гипотензивных препаратов, цитостатиков и др. хронической недостаточности коры надпочечников. При недостаточности или резистентности к инсулину уменьшается поступление глюкозы в клетки и повышается ее содержание в крови. В организме включается активизация альтернативных путей переработки и усвоения глюкозы, что приводит к скоплению в тканях гликозаминогликанов, сорбитола, гликилированного гемоглобина. Накопление сорбитола ведет к развитию катаракты, микроангиопатий (нарушений функций капилляров и артериол), нейропатии (нарушениям в работе нервной системы); гликозаминогликаны вызывают поражение суставов. Для получения клетками недостающей энергии в организме начинаются процессы распада белка, вызывающие мышечную слабость и дистрофию скелетных и сердечной мышц. Активизируется перекисное окисление жиров, происходит накопление токсичных продуктов обмена (кетоновых тел). Классификация По сопряженности с другими заболеваниями эндокринология выделяет сахарный диабет симптоматический (вторичный) и истинный. Симптоматический сопутствует заболеваниям желез внутренней секреции: поджелудочной, щитовидной, надпочечников, гипофиза и служит одним из проявлений первичной патологии. Истинный сахарный диабет может быть двух типов: инсулинзависимый I типа (ИСЗД I типа), если собственный инсулин не вырабатывается в организме или вырабатывается в недостаточном количестве; инсулиннезависимый II типа (ИНЗСД II типа), если отмечается нечувствительность тканей к инсулину при его достатке и избытке в крови. Отдельно выделяют сахарный диабет беременных. Различают три степени тяжести сахарного диабета: легкую (I), среднюю (II) и тяжелую (III) и три состояния компенсации нарушений углеводного обмена: компенсированное, субкомпенсированное и декомпенсированное. Симптомы Развитие сахарного диабета I типа происходит стремительно, II типа -постепенно. Часто отмечается скрытое, бессимптомное течение сахарного диабета, и его выявление происходит случайно при исследовании глазного дна или лабораторном определении сахара в крови и моче. Клинически сахарный диабет I и II типов проявляют себя по-разному, однако общими для них являются следующие признаки: жажда и сухость во рту, сопровождающиеся полидипсией (повышенным употреблением жидкости) до 8-10 л в сутки; полиурия (обильное и учащенное мочеиспускание); полифагия (повышенный аппетит); сухость кожи и слизистых, сопровождающиеся зудом (в т. ч. промежности), гнойничковые инфекции кожи; нарушение сна, слабость, снижение работоспособности; судороги в икроножных мышцах; нарушения зрения. Проявления сахарного диабета I типа характеризуются сильной жаждой, частым мочеиспусканием, тошнотой, слабостью, рвотой, повышенной утомляемостью, постоянным чувством голода, потерей веса (при нормальном или повышенном питании), раздражительностью. Признаком диабета у детей служит появление ночного недержания мочи, особенно, если ранее ребенок не мочился в постель. При сахарном диабете I типа чаще развиваются гипергликемические (с критически высоким уровнем сахара в крови) и гипогликемические (с критически низким содержанием сахара в крови) состояния, требующие проведения экстренных мероприятий. При сахарном диабете II типа преобладают кожный зуд, жажда, нарушение зрения, выраженные сонливость и утомляемость, инфекции кожи, медленные процессы заживления ран, парестезия и онемение ног. У пациентов с сахарным диабетом II типа часто наблюдается ожирение. Течение сахарного диабета нередко сопровождается выпадением волос на нижних конечностях и усилением их роста на лице, появлением ксантом (мелких желтоватых наростов на теле), баланопоститом у мужчин и вульвовагинитом у женщин. По мере прогрессирования сахарного диабета нарушение всех видов обмена приводит к снижению иммунитета и сопротивляемости инфекциям. Длительное течение диабета вызывает поражение костной системы, проявляющееся остеопорозом (разрежением костной ткани). Появляются боли в пояснице, костях, суставах, вывихи и подвывихи позвонков и суставов, переломы и деформация костей, приводящие к инвалидности. Осложнения Течение сахарного диабета может осложняться развитием полиорганных нарушений: диабетической ангиопатии – усилением проницаемости сосудов, их ломкостью, тромбозами, атеросклерозированием, приводящим к развитию коронарной болезни сердца, перемежающейся хромоты, диабетической энцефалопатии; диабетической полиневропатии – поражением периферических нервов у 75% пациентов, в результате чего происходит нарушение чувствительности, отек и зябкость конечностей, чувство жжения и «ползания» мурашек. Диабетическая нейропатия развивается спустя годы после заболевания сахарным диабетом, чаще встречается при инсулинонезависимом типе; диабетической ретинопатии – разрушением сетчатки, артерий, вен и капилляров глаза, снижением зрения, чреватых отслойкой сетчатки и полной слепотой. При сахарном диабете I типа проявляется через 10-15 лет, при II типе – ранее, выявляется у 80-95% пациентов; диабетической нефропатии – поражением почечных сосудов с нарушением функций почек и развитием почечной недостаточности. Отмечается у 40-45% пациентов с сахарным диабетом через 15-20 лет от начала заболевания; диабетической стопы – нарушением кровообращения нижних конечностей, болями в икроножных мышцах, трофическими язвами, разрушением костей и суставов стоп. Критическими, остро возникающими состояниями при сахарном диабете служат диабетическая (гипергликемическая) и гипогликемическая комы. Гипергликемическое состояние и кома развиваются в результате резкого и значительного повышения уровня глюкозы в крови. Предвестниками гипергликемии служат нарастающее общее недомогание, слабость, головная боль, подавленность, потеря аппетита. Затем появляются боли в животе, шумное дыхание Куссмауля, рвота с запахом ацетона изо рта, прогрессирующая апатия и сонливость, снижение АД. Это состояние обусловлено кетоацидозом (накоплением кетоновых тел) в крови и может привести к потере сознания – диабетической коме и гибели пациента. Противоположное критическое состояние при сахарном диабете – гипогликемическая кома развивается при резком падении в крови уровня глюкозы, чаще в связи с передозировкой инсулина. Нарастание гипогликемии внезапное, быстрое. Резко появляется ощущение голода, слабость, дрожь в конечностях, поверхностное дыхание, артериальная гипертензия, кожа пациента холодная, влажная, иногда развиваются судороги. Диагностика О наличии сахарного диабета свидетельствует содержание глюкозы в капиллярной крови натощак, превышающее 6,5 ммоль/л. В норме глюкоза в моче отсутствует, т. к. задерживается в организме почечным фильтром. При повышении уровня глюкозы крови более 8,8-9,9 ммоль/л (160-180 мг%) почечный барьер не справляется и пропускает глюкозу в мочу. Наличие сахара в моче определяется специальными тест-полосками. Минимальное содержание глюкозы в крови, при котором она начинает определяться в моче, называется «почечным порогом». Обследование при подозрении на сахарный диабет включает определение уровня: глюкозы натощак в капиллярной крови (из пальца); глюкозы и кетоновых тел в моче – их наличие свидетельствует о сахарном диабете; гликозилированного гемоглобина - значительно повышается при сахарном диабете; С-пептида и инсулина в крови – при сахарном диабете I типа оба показателя значительно снижены, при II типе – практически не изменены; проведение нагрузочного теста (теста толерантности к глюкозе): Для диагностики осложнений сахарного диабета проводят дополнительные обследования: УЗИ почек, реовазографию нижних конечностей, реоэнцефалографию, ЭЭГ головного мозга. Лечение Выполнение рекомендаций диабетолога, самоконтроль и лечение при сахарном диабете проводятся пожизненно и позволяют существенно замедлить или избежать осложненных вариантов течения заболевания. Лечение любой формы сахарного диабета направлено на понижение уровня глюкозы крови, нормализацию вех видов обмена и предупреждение осложнений. Основой лечения всех форм диабета является диетотерапия с учетом пола, возраста, массы тела, физических нагрузок пациента.При ИЗСД I типа ограничивается прием жирной пищи, способствующей кетоацидозу. При инсулинонезависимом исключаются все виды сахаров и сокращается общая калорийность пищи. Выбор медикаментозного лечения сахарного диабета обусловлен типом заболевания. Пациентам с сахарным диабетом I типа показана инсулинотерапия, при II типе – диета и сахароснижающие средства (инсулин назначается при неэффективности приема таблетированных форм, развитии кетоазидоза и прекоматозного состояния, туберкулезе, хроническом пиелонефрите, печеночной и почечной недостаточности). Введение инсулина осуществляется под систематическим контролем уровня глюкозы в крови и моче. Инсулины по механизму и сроку действия бывают трех основных видов: пролонгированного (продленного), промежуточного и короткого действия. Инсулин пролонгированного характера вводится 1 раз в сутки вне зависимости от приема пищи. Чаще инъекции пролонгированного инсулина назначаются вместе с препаратами промежуточного и короткого действия, позволяя добиться компенсации сахарного диабета. Сахаропонижающие таблетированные препараты назначаются при инсулинонезависимом сахарном диабете в дополнение к диете. По механизму снижения сахара в крови выделяют следующие группы сахароснижающих средств: препараты сульфонилмочевины (гликвидон, глибенкламид, хлорпропамид, карбутамид) – стимулируют выработку инсулина ß-клетками поджелудочной железы и способствуют проникновению глюкозы в ткани. бигуаниды (метформин, буформин и др.) – уменьшают усвоение глюкозы в кишечнике и способствуют насыщению ей периферических тканей. Бигуаниды могут повышать в крови уровень мочевой кислоты и вызывать развитие тяжелого состояния - лактацидоза у пациентов старше 60 лет, а также лиц, страдающих печеночной и почечной недостаточностью, хроническими инфекциями. Бигуаниды чаще назначаются при инсулинонезависимом сахарном диабете у молодых пациентов с ожирением. меглитиниды (натеглинид, репаглинид) – вызывают снижение уровня сахара, стимулируя поджелудочную железу к секреции инсулина. ингибиторы альфа-глюкозидаз (миглитол, акарбоза) - замедляют повышение сахара в крови, блокируя ферменты, участвующие в усвоении крахмала. тиазолидиндионы - снижают количество сахара, высвобождаемого из печени, повышают восприимчивость жировых клеток к инсулину. Противопоказаны при сердечной недостаточности. Последствия и осложнения диабета Острые осложнения представляют собой состояния, которые развиваются в течение дней или даже часов, при наличии сахарного диабета. Диабетический кетоацидоз — тяжёлое состояние, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров (кетоновые тела). Гипогликемия — снижение уровня глюкозы в крови ниже нормального значения (обычно ниже 3,3 ммоль/л), происходит из-за передозировки сахароснижающих препаратов, сопутствующих заболеваний, непривычной физической нагрузки или недостаточного питания, приёма крепкого алкоголя. Гиперосмолярная кома. Встречается, главным образом, у пожилых больных с диабетом 2-го типа в анамнезе или без него и всегда связана с сильным обезвоживанием. Лактацидотическая кома у больных сахарным диабетом обусловлена накоплением в крови молочной кислоты и чаще возникает у больных старше 50 лет на фоне сердечно-сосудистой, печеночной и почечной недостаточности, пониженного снабжения тканей кислородом и, как следствие этого, накопления в тканях молочной кислоты. Диабетическая ретинопатия — поражение сетчатки глаза в виде микроаневризм, точечных и пятнистых кровоизлияний, твёрдых экссудатов, отёка, образования новых сосудов. Заканчивается кровоизлияниями на глазном дне, может привести к отслоению сетчатки. Диабетическая микро- и макроангиопатия — нарушение проницаемости сосудов, повышение их ломкости, склонность к тромбозам и развитию атеросклероза (возникает рано, поражаются преимущественно мелкие сосуды). Диабетическая полинейропатия — чаще всего в виде двусторонней периферической нейропатии по типу «перчаток и чулок», начинающаяся в нижних частях конечностей. Диабетическая нефропатия — поражение почек, сначала в виде микроальбуминурии (выделения белка альбумина с мочой), затем протеинурии. Приводит к развитию хронической почечной недостаточности. Диабетическая артропатия — боли в суставах, «хруст», ограничение подвижности, уменьшение количества синовиальной жидкости и повышение её вязкости. Диабетическая офтальмопатия, кроме ретинопатии, включает в себя раннее развитие катаракты (помутнения хрусталика). Диабетическая энцефалопатия — изменения психики и настроения, эмоциональная лабильность или депрессия. Диабетическая стопа — поражение стоп больного сахарным диабетом в виде гнойно-некротических процессов, язв и костно-суставных поражений, возникающее на фоне изменения периферических нервов, сосудов, кожи и мягких тканей, костей и суставов. Является основной причиной ампутаций у больных сахарным диабетом. Также при диабете повышен риск развития психических расстройств — депрессии, тревожных расстройств и расстройств приёма пищи. При сахарном диабете 2-го типа назначают диету и препараты, снижающие уровень глюкозы в крови: глибенкламид, глюренорм, гликлазид, глибутид, метформин. Их принимают внутрь после индивидуального подбора конкретного препарата и его дозировки врачом. При сахарном диабете 1-го типа назначают инсулинотерапию и диету. Доза и вид инсулина (короткого, среднего или длительного действия) подбирается индивидуально в стационаре, под контролем содержания сахара в крови и моче. 51.Гипогликемическая и гипергликемическая комы. Дифференциальная диагностика. Оказание неотложной помощи. Гипогликемическая кома — состояние торможения высшей нервной деятельности с отсутствием восприятия раздражителей внешней среды и сознательной реакции на них, обусловленная значительным или быстрым снижением уровня глюкозы крови (менее 3 ммоль/л). Гипергликемическая кома – тяжелое состояние больного, при котором повышается сахар крови и происходит отравление организма продуктами неполного окисления. До открытия инсулина эта кома заканчивалась смертью больного. Наиболее частыми причинами комы являются, нерегулярное введение инсулина, злоупотребление пищей с содержанием углеводов и жиров, интоксикации, травмы, хирургическое вмешательство. Первые признаки комы: слабость, снижение трудоспособности, сонливость, запах ацетона изо рта, усиление жажды. Алгоритм неотложной помощи при гипогликемической комеДействия окружающих зависят от степени гликемии и состояния больного. При легкой гликемии, которая не сопровождается комой, больному дают быстро усваиваемые углеводы на выбор: чай с сахаром (4-5 кусочков), сладкую булочку, 3-4 конфеты или шоколад, 1-2 ст. л. варенья. В состоянии комы при потере сознания нельзя вливать сладкие напитки. Больного укладывают на бок и освобождают дыхание. Все остальные мероприятия выполняются медицинскими работниками.Лечение гипогликемической комы включает: Ингаляцию кислорода и адекватную вентиляцию легких. Введение 40% Глюкозы до уровня сахара 6,4 ммоль/л и выше. Потом вводятся растворы Глюкозы 10% и 5%, вливания делают под контролем уровня сахара. При отсутствии эффекта при вливании 40% Глюкозы (больной не приходит в сознание) предполагают развитие отека мозга. Восполнение дефицита жидкости. С этой целью вливают солевые растворы (Хлосоль, Дисоль, изотонический раствор, Трисоль). Введение 1 мг Глюкагона. Этот гормон вводится внутримышечно. Он активизирует глюконеогенез (синтез глюкозы из неуглеводных веществ) в печени, что вызывает повышение глюкозы. Также стимулирует высвобождение адреналина и норадреналина. При достижении стойкого уровня сахара больному назначают инсулинотерапию, но простым инсулином, контролируя сахар. Таким образом подбирается суточная потребность в инсулине. У некоторых сознание восстанавливается сразу после введения глюкозы. Внутривенное вливание глюкозы продолжается весь период действия пролонгированного инсулина или сахароснижающего препарата. Если кома связана с приемом Хлорпропамида, действие которого продолжается 24 часа, введение глюкозы, но в меньших концентрациях, продолжают несколько дней. После комы обязательно корректируют сахароснижающую терапию и диету больного. 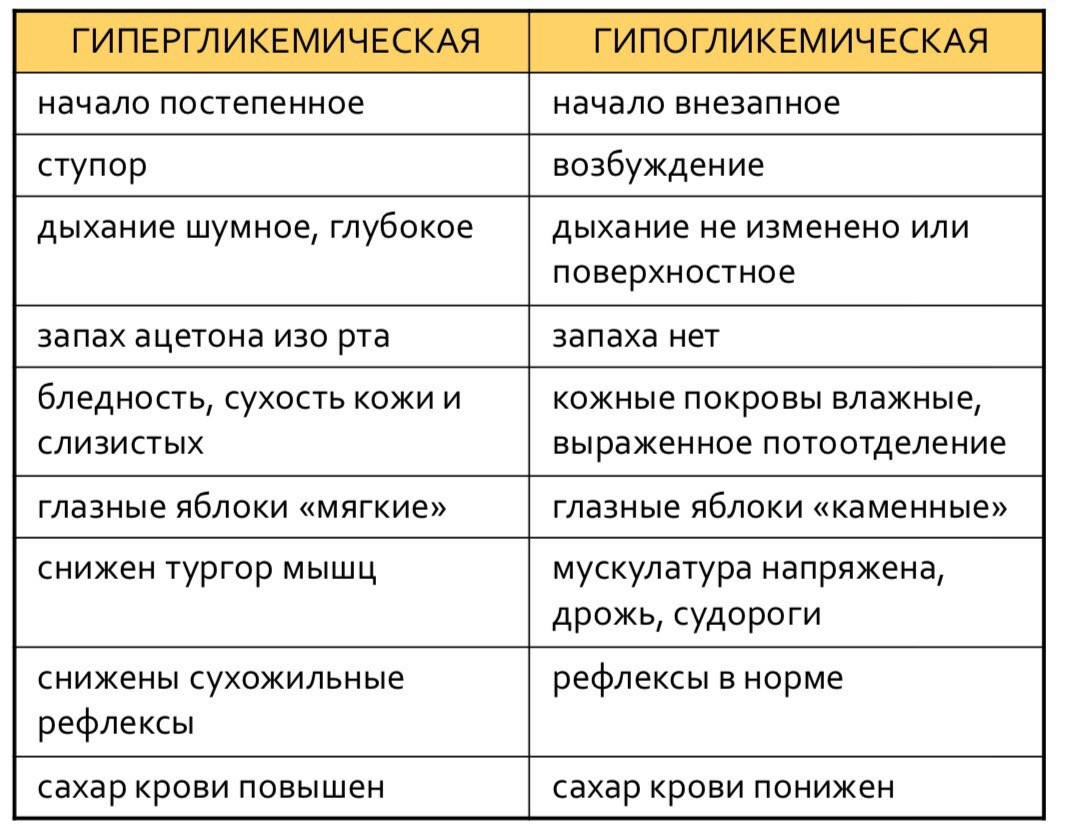 Алгоритм неотложной помощи при гипергликемической комеПервая помощь включает: Уложить больного, обеспечить поступление воздуха, убрать галстук и ремень, которые затрудняют дыхание.Голову повернуть набок и контролировать положение языка. Если удается выяснить принимает ли больной инсулин и в какой дозе, помочь сделать инъекцию. Контролировать давление и пульс, фиксировать показатели для медработников скорой помощи. Если больному холодно, укрыть или дать теплую грелку. Дать больному пить. При остановке дыхания или сердечной деятельности (отсутствие пульса на сонной артерии), начать проводить реанимацию (массаж сердца и дыхание «рот в рот»). В условиях стационара выполняют: Оксигенотерапию. Инсулинотерапию (вводят расчётную дозу, при необходимости с раствором глюкозы с целью профилактики гипогликемии). Восстановление утраченной жидкости. Коррекцию электролитного обмена. В настоящее время инсулин вводят малыми дозами, которыми добиваются постепенного снижения уровня сахара. При лечении диабетической комы используют инсулины короткого действия, поскольку применение среднего и длительного действия инсулинов противопоказано. Практикуется введение 10-20 ЕД инсулина внутривенно или внутримышечно, а потом капельно. Если за 2-4 часа нет снижения уровня сахара, доза увеличивается в 2-8 раз. Анализа крови на экспресс-анализаторе делают каждые 30-45 минут. После полной коррекции уровня сахара больному назначают инсулин средней продолжительности (базисное лечение). Учитывая дегидратацию важным при кетоацидотической коме является восстановление жидкости. Рекомендуется введение 0,9% физиологического раствора в количестве до 3-4 л в течение определенного времени. 52.Тактика оказания стоматологической помощи больным сахарным диабетом. В частности любые стоматологические вмешательства следует производить утром, через 1—2 часа после приема пищи и очередной дозы противодиабетического средства (препарата инсулина или перорального противодиабетического препарата). При большом объеме и травматичности планируемого вмешательства рационально согласовать с эндокринологом увеличение дозы инсулина больному ИЗСД, либо временный перевод на инсулин больного ИНЗСД. Помня о сниженной противоинфекционной резистентности больных сахарным диабетом, грамотно проводить антибиотикопрофилактику гнойно-септических осложнений после травматичных и значительных по объему вмешательств. 53.Острый лейкоз. Клиника, характер поражения в ротовой полости, диагностика и принципы лечения. Острые лейкозы (ОЛ) – гетерогенная группа опухолевых заболеваний, при которых бластами (морфологически незрелыми клетками) поражается костный мозг с вытеснением нормальных элементов кроветворения и инфильтрируются внутренние органы. Этиология достоверна неизвестна, предрасполагающие факторы: а) ионизирующее излучение (частота возникновения ОЛ прямо пропорциональна дозе облучения) б) химиотерапия и лучевая терапия других опухолей в) курение (возможная причина 20% всех лейкозов) г) химические агенты (бензол, летучие органические растворители, левомицетин, бутадион) д) вирус Т-клеточной лейкемии – лимфомы человека е) врожденные заболевания с повышенной хромосомной нестабильностью (болезнь Дауна, синдром Блума) ж) Т-клеточный вирус 1-ого типа е) накопление в организме метаболитов триптофана и тирозина (обменная теория) Патогенез ОЛ: распад бластных клеток с повышением мочевой кислоты в сыворотке (вторичная гиперурикемия), их пролиферация: диссеминация опухолевых клеток (метастазирование по кроветворной системе) Мутация в генетическом материале кроветворной клетки и ее размножение с образованием опухолевого клона а) в костном мозге с угнетением нормального кроветворения и развитием гранулоцитопении, анемии, тробмоцитопении б) экстрамедуллярно в ЦНС, печени, селезенке, л.у., других органах В результате повышенной изменчивости хромосом периодически наблюдается опухолевая прогрессия – образование новых субклассов бластов, из-за которых изменяются свойства опухоли в сторону большей агрессивности. Клинические проявления для всех видов острого лейкоза одинаковы: Кровоточивость десен является первым клиническим признаком острого лейкоза. Десны при этом становятся рыхлыми, кровоточат, изъязвляются. Гиперплазия и инфильтрация десен лейкозными клетками (коронки зубов почти полностью закрываются рыхлым, кровоточащим, местами изъявленным валом) Некротические изменения слизистой Некротический процесс распространяется на соседние участки слизистой оболочки. Язвы обширные с неправильными контурами, покрытые серым некротическим налетом. Реактивные изменения вокруг язвы отсутствуют или выражены слабо. Боль при глотании, разговоре, гиперсаливация а) начальная стадия - начало заболевания острое (с высокой температурой тела, выраженной слабостью, интоксикацией, болями в суставах, при глотании, в животе и т.д.) или медленное (с нарастающей слабостью, прогрессирующим снижением работоспособности, болями в костях, мышцах, суставах, незначительным увеличением л.у., небольшими геморрагиями на коже) б) стадия развернутой клинической картины – ряд синдромов («барометров лейкоза»): гиперпластический синдром – обусловлен лейкозной инфильтрацией тканей: безболезненное увеличение л.у., миндалин, печени, селезенки; гиперплазия десен и развитие язвенно-некротического стоматита; субпериостальные лейкемические инфильтраты (выраженная болезненность костей при поколачивании); лейкемиды на коже (лейкозные инфильтраты в виде распространенных красновато-синеватых папулообразных бляшек); болезненная инфильтрация яичек; нейролейкемия геморрагический синдром - обусловлен тромбоцитопенией, повышением проницаемости и снижением резистентности стенки сосудов, нарушением коагуляционной активности крови в связи с дефицитом свертывающих факторов, повышение фибринолитической активности крови: обширные внутрикожные кровоизлияния, носовые, желудочные, кишечные, почечные, легочные, маточные, внутрицеребральные кровотечения анемический синдром – обусловлен резким сокращением красного кроветворного ростка в костном мозге, интоксикацией и кровотечением интоксикационный синдром – характеризуется выраженной общей слабостью, высокой температурой тела, проливными потами ночью, головной болью, отсутствием аппетита, падением массы тела, атрофией мускулатуры, тошнотой и рвотой. иммунодефицитный синдром – обусловлен гранулоцитопенией и интоксикацией; характерны тяжелые инфекционные заболевания (пневмонии и др. инфекции вплоть до сепсиса) |
