Міокардити, кардіоміопатії укр. Фібриляція передсердь повна атріовентрикулярна блокада
 Скачать 390.89 Kb. Скачать 390.89 Kb.
|
|
Пацієнту з міокардитом проведено холтерівське моніторування. Нижче представлено фрагмент. Які зміни виявлені на фрагменті? 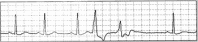 фібриляція передсердь повна атріовентрикулярна блокада екстрасистолія шлуночкова тахікардія фібриляція шлуночків При проведенні патологоанатомічного розкриття, хворого П, що вмер від тромбоемболіі легеневої артерії, виявлено, що міокард ригідний, зменшений обсяг порожнин шлуночків, ендокард порожнин і клапанів стовщений, розміри клапанів у нормі, є тромби у порожнинах правого й лівого шлуночків. Яке з нижче перерахованих захворювань ускладнилося тромбоемболією легеневої артерії? дилатаційна кардіоміопатія гіпертрофічна кардіоміопатія рестриктивна кардіоміопатія гострий інфекційний ендокардит гострий вірусний міокардит У хворого Л. діагностована дилатаційна кардіоміопатія. ФВ 38%. Призначені верошпірон, фуросемід, лізиноприл, клопідогрель. Який ще препарат необхідно приймати хворому? кордарон верапаміл рибоксин дигоксин АТФ Хворий Н., 28 років, звернувся до лікаря зі скаргами на болі в серце, серцебиття, підвищення температури тіла до 38-39 °С. Запідозрений гострий міокардит. Була знята ЕКГ. Відведення ІІ. Швидкість запису 25 мм/сек. Яке порушення ритму має місце у хворого? 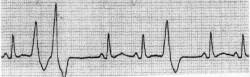 надшлуночкова екстрасистолія шлуночкова екстрасистолія пароксизмальна надшлуночкова тахікардія параксизмальна шлуночкова тахікардія миготлива аритмія Хворий Д., 27 років, надійшов у терапевтичне відділення зі скаргами на ниючий біль у ділянці серця, серцебиття, задишку, загальну слабість. Занедужав декілька тижнів тому після перенесеної гострої респіраторної вірусної інфекції (ГРВІ). На ЕКГ - синусова тахікардія, ЧСС 102 у хв., ЕВС усунута вліво, політопні шлуночкові ектрасистоли, блокада передньої гілки лівої ніжки пучка Гіса. На попередніх ЕКГ - норма. КФК 5,34 мккат/л. Про яке захворювання можна думати? міокардит дилатаційна кардіоміопатія ІХС, атеросклеротичний кардіосклероз нейроциркуляторна дистонія метаболічна кардіоміопатія Жінка, 78 років, що страждає на кардіоміопатію, доставлена в кардіологічне відділення з помірним запамороченням і задишкою. Лікарем записана ЕКГ. Чим викликане погіршення самопочуття пацієнтки? Відведення ІІ. Швидкість запису 25 мм/сек. 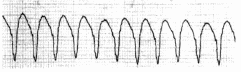 фібриляція шлуночків фібриляція передсердь надшлуночкова пароксизмальна тахікардія трипотіння передсердь шлуночкова пароксизмальна тахікардія Пацієнт К., 45 років пред'являє скарги на болі у ділянці серця ниючого характеру, не пов'язані з фізичним навантаженням, серцебиття, задишку при помірному навантаженні. Щодня вживає алкоголь. При об'єктивному дослідженні виявлені тремор рук, зсув лівої межі серця уліво на 2 см, при аускультації серця чути патологічний 3 тон. Живіт м'який, безболісний. На ЕКГ - ритм синусовий, електрична вісь серця (ЕВС) усунута уліво, ЧСС 104 у хв, зниження вольтажу QRS, двохфазний Т в V1 -V6. Яке захворювання у пацієнта? акогольна кардіоміопатія ішемічна хвороба серця, стенокардія напруження міокардит дилатаційна кардіоміопатія нейроциркуляторна дистонія Хворий Н. 30 років госпіталізований у терапевтичне відділення зі скаргами на задишку при невеликому фізичному навантаженні, постійний ниючий біль у ділянці серця, серцебиття. Вважає себе хворим біля 2-х тижнів. Місяць тому турбували болі у горлі, які супроводжувалися підйомом температури до 38 °С, болі у животі, пронос. Ці скарги зникли протягом 5 днів. У цей період до лікаря не звертався. Об'єктивно: тони серця приглушені, на верхівці - систолічний шум, діяльність серця аритмічна за рахунок частих ектрасистол, ЧСС 105 у хв., АТ 120/80 мм рт. ст. Печінка біля краю реберної дуги, набряків немає. На ЕКГ - ритм синусовий, із ЧСС 106 у хв., шлуночкові ектрасистоли. Креатинфосфокіназа (КФК) 5,85 мккат/л. Яке захворювання у даного пацієнта? міокардит ІХС, стенокардія напруги нейроциркуляторна дистонія дилатаційна кардіоміопатія сухий перикардит При проведенні ЕхоКГ хворому В, виявлено, що співвідношення товщини міжшлуночкової перетинки до товщини задньої стінки лівого шлуночка становить 1.3. Для якого захворювання це характерно? ІХС, постінфарктний кардіосклероз міокардит дилатаційна кардіоміопатія рестриктивна кардіоміопатія гіпертрофічна кардіоміопатія У отриманому біоптаті міокарду виявлена інфільтрація інтерстиціальної тканини лімфоцитами, нейтрофілами, гістіоцитами (більш 100 клітин поля зору), міоліз окремих кардіоміоцитів. Для якого з нижчеперерахованих захворювань характерна така гістологічна картина? міокардит метаболічна кардіоміопатія дилатаційна кардіоміопатія гіпертрофічна кардіоміопатія рестриктивна кардіоміопатія У хворого К. 30 років запідозрена гіпертрофічна кардіоміопатія ЧСС 100 у хв, АТ 140/80 мм рт. ст. Який із нижчеперерахованих препаратів показаний хворому? анаприлін нітрогліцерин ніфедипін дигоксин преднізолон У хворого К. 33 років при проведенні ехокардіографії виявлені: гіпертрофія верхніх відділів міжшлуночкової перетинки, зменшення розміру порожнини лівого шлуночка, парадоксальний рух передньої стулки мітрального клапану до міжшлуночкової перетинки, площа отвору аортального клапана у нормі, клапани не змінені. Для якого захворювання характерна така ехокардіографічна картина? стеноз аортального клапану гіпертрофічна кардіоміопатія рестриктивна кардіоміопатія дилатаційна кардіоміопатія міокардит Хворий К 46 років, надійшов у кардіологічне відділення з нападами серцевої астми, набряками гомілок та стоп. Анамнез без особливостей, межі сердця не змінені. Результати ЕхоКГ – дилатація передсердь, зменшення розмірів порожнин шлуночків, тромби у порожнині лівого шлуночка, стовщення ендокарда та клапанів, функція клапанів не порушена. ФВ 50%. При доплер-дослідженні – трансмітральний кровоток у момент систоли передсердь різко знижений. У ан. крові та сечі без патологіі. Яке захворювання можна припустити у даному випадку? міокардит дилатаційна кардіоміопатія рестриктивна кардіоміопатія гіпертрофічна кардіоміопатія ІХС, стенокардія Укажіть найбільш характерні для дилятаційної кардіоміопатії зміни: недостатність мітрального клапану стеноз аортального клапану збільшення порожнин серця стовщення стінок міокарду зменшення порожнин серця Укажіть найбільш характерні для гіпертрофічної кардіоміопатії зміни: недостатність мітрального клапану стеноз аортального клапану збільшення порожнин серця стовщення стінок міокарду зменшення порожнин серця Яке дослідження найбільш корисно для уточнення причин негативації зубця Т у відведеннях V2-4 у хворої з клімактеричною кардіоміопатією: велоергометрія коронарографія ЕКГ- проба з обзиданом ехокардіографія фонокардіографія Укажіть найбільш характерні для ішемічної кардіоміопатії зміни: недостатність мітрального клапану стеноз аортального клапану збільшення порожнин серця стовщення стінок міокарду зменшення порожнин серця Хворий Ф., 26 років через 7 днів після проведення профілактичного щеплення АКДП відчув задишку при мінімальному фізичному навантаженні, біль у серці, серцебиття, біль в променезап’ясткових, гомілковостопних суглобах. Об'єктивно: висипання на шкірі типу алергійного дерматиту. Набряків немає. Над легенями везикулярне дихання. Межі відносної тупості серця розширені вліво на 1,5 см. Діяльність серця ритмічна, тони приглушені, на верхівці інтервальний систолічний шум. Пульс 96 на хв. АТ 130/90 мм рт. ст. Живіт при пальпації м'який, безболісний. Печінка біля краю реберної дуги . На ЕКГ: синусова тахікардія, у II, III, III, аVF відведеннях слабко негативний зубець Т, часті поліморфні шлуночкові ектрасистоли. Попередній діагноз міокардит. Які додаткові методи дослідження показані хворому ? елеткрокардіографія в динаміці стресова ехокардіографія велоергометрія радіоізотопна сцинтіграфія міокарду трансезофагеальна ехокардіографія У хворої К., 16 років, через 3 доби після проведення профілактичного щеплення проти епідемічного паротиту з'явився папульозний висип на тілі за типом кропивниці, задишка при мінімальному фізичному навантаженні, ниючий біль в ділянці серця, серцебиття, біль в променезап’ясткових суглобах. Об'єктивно: папульозні висипання на шкірі за типом алергійного дерматиту. Над легенями везикулярне дихання. Межі відносної тупості серця розширені вліво на 1 см. Діяльність серця ритмічна, тони збережені, на верхівці інтервальний систолічний шум. Пульс 100 на хв. АТ 120 / 80 мм рт. ст. Живіт при пальпації м'який, безболісний. Печінка біля краю реберної дуги . На ЕКГ:синусова тахікардія, AV – блокада I ступеня, негативні зубці Т в відведеннях з V2 до V6. Діагностований поствакцинальний міокардит. Ваша тактика: призначення кетотифену призначення амоксіциліну призначення діклофенаку призначення супрастину призначення преднізолону Показанням до призначення серцевих глікозидів при дилатаційній кардіоміопатії є: низька фракція викиду тахісистолічна форма фібриляції передсердь блокада лівої ніжки пучка Гіса тромбоемболічний синдром шлуночкова пароксизмальна тахікардія При аускультації пацієнта з гіпертрофічною обструктивною кардіоміопатією вислуховується: грубий систолічний шум вигнання вздовж лівого края грудини діастолічний шум в точці Боткіна – Ерба систолічний шум над аортою діастолічний шум Грехема – Стіла систолічний шум над мечеподібним відростком Для рестриктивної кардіоміопатії характерно все, крім: зменшення порожнини шлуночків кардіомегалія діастолічна дисфункція міокарда СН переважно за правошлуночковим типом ендоміокардіальний фіброз із еозинофілією На ЕКГ пацієнтів з дилатаційною кардіоміопатією найчастіше виявляють: фібриляцію передсердь синдроми преекзитації синдром Фредеріка блокади в системі лівої ніжки пучка Гіса атріовентрикулярні блокади Міокардит середньої важкості перебігає: без збільшення розмірів серця та скарг, тільки зі змінами на ЕКГ зі збільшенням розмірів серця, без СН зі збільшенням розмірів серця та СН без збільшення розмірів серця, без скарг зі збільшенням розмірів серця, з гіпертензією У хворого 55 років, який хворіє на дилатаційну кардіоміопатію, вночі раптово виник напад сильного серцебиття. Під час обстеження стан хворого середньої важкості, шкіра бліда, акроціаноз губ. АТ - 90/60 мм рт.ст. ЕКГ: ЧСС - 160 за хв. Комплекси QRS розширені та деформовані (QRS = 0,12с). Яке порушення серцевого ритму виникло у хворого? миготлива аритмія шлуночкова пароксизмальна тахікардія надшлуночкова пароксизмальна тахікардія пароксизмальна тахікардія з передсердно-шлуночкового сполучення часта шлуночкова екстрасистолія Неспецифічне медикаментозне лікування міокардиту включає: пеніцилін, аспірин антагоністи кальцію, аміноглікозиди біцилін-5, пролонговані нітрати бета-адреноблокатори, НПЗЗ, метаболічна терапія кортикостероїди, цефалоспорини Основні препарати для лікування пацієнтів з гіпертрофічною кардіоміопатією: ІАПФ бета-адреноблокатори салуретики серцеві глікозиди альфа-адреноблокатори На ЕКГ пацієнтів з міокардитом можуть спостерігатись всі перераховані зміни, крім: поява порушень ритму порушення реполяризації синдром передчасного збудження шлуночків зниження вольтажу зубців поява порушень провідності Синкопальні стани при гіпертрофічній обструктивній кардіоміопатії: ніколи не виникають виникають у спокої виникають після фізичного навантаження частішають на тлі лікування лікуються інгібіторами АПФ Для діагностики вірусної етіології міокардиту використовують: визначення титрів IgG, IgM, полімеразну ланцюгову реакцію підвищення активності саркоплазматичних ензимів у сироватці крові підвищення рівня С-РП прискорення ШЗЕ визначення МВ КФК Клінічні прояви післягрипозного міокардиту звичайно виникають: через 1 місяць від початку інфекційного захворювання в кінці першого тижня чи на другому від початку захворювання на 3 день від початку захворювання через 6 тижнів від початку захворювання через 3 тижні від початку захворювання Найбільш частий етіологічний чинник міокардиту: кардіотоксичні впливи, хімічні, фізичні чинники гельмінти вірусна інфекція рикетсії, спірохети хламідії При дилатаційній кардіоміопатії атріовентрикулярні клапани: не уражаються уражаються разом з міокардом уражаються, розвивається панкардит розвивається перфорація клапанів уражаються, розвивається стеноз У пацієнтів з дифузним токсичним зобом може розвиватись кардіоміопатія: аритмогенна рестриктивна метаболічна гіпертрофічна необструктивна дилятаційна Жінка 32 років, перенесла сальмонельоз. За 2 – 3 тижні після закінчення лікування почала відмічати задишку при ходьбі, колючий біль в ділянці серця, відчуття перебою. Об-но: межі серця розширені, тони глухі, екстрасистолія, набряки ніжніх кінцівок. ЕКГ – вольтаж знижений, АВ блокада ІІ ступеня, екстрасистолія. В крові – лейкоцитоз, прискорена ШЗЕ, гіпергамаглобулінемія. Виберіть найбільш вірогідний попередній діагноз? міокардит перикардит ендокардит кардіоміопатія ревматизм Жінка 22 р. скаржиться на постійний біль на верхівці серця, перебої, задуху при ходьбі, слабкість. Хворіє 2 тижні після ГРВІ. Об-но: серцева тупість збільшена на 2 см. На верхівці І тон глухий, систолічний шум, ЧСС=П=96/хв., поодинокі екстрасистоли. В аналізах крові і сечі змін немає. На ЕКГ: РQ – 0,24 с, QRS – 0,10 с, амплітуда R знижена, T – сплощений. Призначте патогенетичне лікування: глюкортикостероїди серцеві глікозиди амінохіноліни антибіотики антиаритмічні засоби (хінідин) Хворий 38 років скаржиться на задишку при фізичному навантаженні, перебої в роботі серця, короткочасні запаморочення. До цього часу вважав себе здоровим. Об’єктивно: Пульс – 76 за 1 хв. АТ – 120/80 мм рт. ст. Ліва межа серця - на лівій середньо-ключичній лінії. Систоличний шум у точці Єрба. На ЕКГ: ознаки гіпертрофії лівого шлуночка, зміщення ST донизу та негативні T в I, V5, V6. ЕхоКГ: задня стінка лівого шлуночка 1 см, міжшлункова перетинка 1,5 см, Який найбільш імовірний діагноз? гіпертрофічна кардіоміопатія безбольовий інфаркт міокарда недостатність аортального клапану аортальний стеноз гіпертонічна хвороба Підліток 16 р., який переніс 2 тижні тому “грип”, скаржиться на задуху при фізичному напруженні, слабкість, серцебиття. Блідий, ЧДД 24/хв., пульс аритмічний, слабкий. АД 80/40 мм рт.ст. Серцева тупість збільшена вліво і вправо. Тони глухі. Над легенями з двох сторін крепітація. Набряків немає. Печінка +1см. Діурез 300 мл. В сечі: відн.щ. 1020, білок 0,03 г/л; лейкоцитів 4-5; ер. 0-2 в п/з. Найбільш вірогідний діагноз: гострий міокардит набряк легенів при гломерулонефриті гострий перикардит двохстороннє запалення легень ревматичний ендокардит У жінки 43 років після вакцинації проти дифтерії через 8 днів з'явився озноб, лихоманка, інтенсивний давлячий біль в ділянці серця, серцебитття, задишка. Пульс-110/хв, аритмічний, АТ-100/70 мм рт.ст.Тони сердця ослаблені, над верхівкою вислуховується систолічний шум, ритм галопу, визначається екстрасистолія. Інші органи та системи – без патологічних змін. Який найбільш імовірний діагноз у хворої? гострий сироватковий міокардит гострий дифтерійний міокардит міокардіодистрофія гострий інфекційно-алергічний міокардит ішемічна хвороба серця Чоловік 37 років скаржиться на серцебиття,задишку,перебої в роботі серця,запаморочення,швидку втомлюваність. При обстеженні виявили виражену кардіомегалію, глухі тони серця,систолічний шум на верхівці, ознаки декомпенсації IIА ст. На ЕКГ миготлива аритмія,блокада лівої ніжки пучка Гіса, зубці Т(-) в багатьох відведеннях. При ЕхоКГ виявили дифузну дилятацію порожнин серця, зниження скоротливості міокарда. Ймовірний діагноз? дилятаційна кардіоміопатія гіпертрофічна кардіоміопатія ексудативний перикардит міокардит констриктивна кардіоміопатія Жінка 43 років хворіє протягом 2 років на дилятаційну міокардіопатію, яка супроводжується пароксизмальною миготливою аритмією. Який з наведених препаратів буде найдоцільнішим для лікування пароксизмів в даному випадку ? аміодарон етмозин ацебуталол новокаїнамід дигоксин У чоловіка 35 років, який лікується з приводу інфекційно-алергічного міокардита, у динаміці ЕКГ з`явилась атріовентрикулярна блокада 2 ступеня. Об-но: ЧСС=ПС=60 за 1 хв. У крові Л - 9,2 тис., ШЗЕ - 22 мм/год. Проводиться терапія антибактеріальними засобами, ортофеном, аспаркамом. Як оптимізувати лікування? призначити преднізолон додати делагіл замінити антибіотик установити кардіостимулятор додати рибоксин Хворий 25 років скаржиться на біль в області серця ниючого характеру впродовж 10 днів, задишку при незначному фізичному навантаженні, серцебиття. Захворів 2 тижні тому назад після респіраторної інфекції. Об’єктивно: акроціаноз. АТ 90/75 мм рт.ст. Пульс 96 за 1 хв. Межі серця зміщені вліво і вправо. Тони серця ослаблені, трьохчленний ритм, систолічний шум на верхівці. ЕКГ: ритм синусовий, повна блокада лівої ніжки пучка Гіса. Ваш діагноз ? інфекційно-алергічний міокардит ексудативний перикардит інфекційний ендокардит міокардитичний кардіосклероз вегетосудинна дистонія Хворий 38 років скаржиться на задишку і підвищення температури тіла до 37,2 ˚С. 3 тижні тому переніс ГРЗ . Об’єктивно: блідість, акроціаноз. Пульс – 100 за 1 хв., АТ – 140/85 мм рт. ст. Межі серця розширені вліво і вправо. Тони серця глухі, над верхівкою визначається систолічний шум. Над легенями в нижніх відділах послаблене дихання. На ЕКГ ритм синусовий, атріо-вентрикулярна блокада I ступеню. Який найбільш імовірний діагноз? інфекційно-алергічний міокардит нейро-циркуляторна дистонія ексудативний перикардит інфекційний ендокардит первинний ревмокардит Хворий 46 років, скаржиться на біль в серці , що не зникає після прийому нітрогліцерину; серцебиття, перебої в роботі серця,. Об-но: ліва межа межа відносної серцевої тупості знаходится на 2 см ззовні від лівої середньоключичної лінії. Систолічний шум над аортою. Загальний аналіз крові і сечі без змін. УЗД серця – ТМШП – 1,6 см, ТЗСЛШ – 1,1 см. Який найбільш ймовірний діагноз? гіпертрофічна кардіоміопатія ІХС. Стенокардія напруги дифузний кардіосклероз атеросклероз аорти дилатаційна кардіоміопатія У хворого 41 року з`явився ниючий біль в ділянці серця, перебої в його роботі, ядуха під час ходьби до 200м . Два тижні тому робили щеплення проти грипу. Робота пов`язана з великим нервовим навантаженням. Раз на тиждень п`є 0,5 л пива. Об-но: тони серця приглушені, ліва межа +3 см. Короткий систолічний шум у 5 т., ЧСС – 110, АТ = 100/70 мм рт. ст. У крові: л. –10,6, ЩЗЕ - 24 мм/год. На ЕКГ шлуночкові та суправентрикулярні екстрасистоли. Укажіть найбільш імовірний діагноз: міокардит гострий функціональна кардіопатія кардіоміопатія метаболічна дилятаційна кардіоміопатія гіпертрофічна кардіоміопатія Жінка 24 років скаржиться на постійний ниючий біль в ділянці серця, задишку при невеликому фізичному навантаженні, серцебиття, підвищення температури тіла до 37,2 ˚С. Симптоми з’явились через 2 тижні після перенесеного грипу. Об’єктивно: межі серця помірно зміщені вправо та вліво, I тон послаблений, короткий систолічний шум на верхівці. Над легенями везикулярне дихання. Який попередній діагноз? інфекційно-алергічний міокардит ревматизм, недостатність мітрального клапану НЦД по кардіальному типу гострий перикардит пневмонія У чоловіка 38 років, бухгалтера за фахом, під час хвороби на гострий інфекційно-алергічний міокардит з`явилась повна блокада лівої ніжки пучка Гіса. Після лікування та 2 місяців спостереження стан здоров`я хворого задовільний, скарг, об’єктивних та лабораторних проявів хвороби немає, але зберігаються зміни на ЕКГ. Хворому показано: спостереження у терапевта направлення на МСЕК встановлення кардіостимулятора повторна госпіталізація електрофізіологічне обстеження Хворий 26 р., скаржиться на задишку в спокої, серцебиття, слабість, тупий тривалий біль в ділянці серця. Захворів через тиждень після перенесеного гострого бронхіту. Об-но: положення ортопное. ЧД 26/хв., в легенях вологі хрипи у нижньо-задніх відділах. АТ-110/70 мм рт.ст. Пульс 112 за 1 хв., слабого наповнення і напруження. Межі серця розширені вліво і вправо, тони ослаблені. Нижній край печінки +2 см. На ЕКГ: синусова тахікардія, вольтаж знижений, дифузні зміни. Який найбільш імовірний діагноз? гострий дифузний міокардит гостра пневмонія сухий фібринозний перикардит інфаркт міокарду дилатаційна кардіоміопатія Жiнка 37 рокiв скаржиться на задуху, стискаючий бiль за грудиною. Тиждень тому перенесла грип. Об'єктивно: акроцiаноз, ЧСС - 98/хв., АТ - 90/75 мм рт. ст., ЧД - 26 /хв. Межi серця змiщенi влiво i вправо на 3 см. Тони серця глухi, над верхiвкою протодiастолiчний ритм галопу, систолiчний шум . Hb - 100 г/л, ШЗЕ - 25 мм/год. Який може бути попереднiй діагноз: інфекцiйно - алергічний міокардит дилятацiйна кардiомiопатiя ексудативний перикардит міокардіодистрофія IХС, стенокардiя У жінки 30 років, хворої на грип, виникла задишка при помірному фізичному навантаженні, серцебиття, ниючий біль в ділянці серця. Пульс - 96/хв., АТ-100/60 мм рт.ст. Над верхівкою І тон ослаблений, м'який систолічний шум. Про появу якого ускладнення свідчить дана клінічна картина? гострого вірусного міокардиту гострого інфекційно алергічного міокардиту ідіопатичного міокардиту міокардіодистрофії нейро-циркуляторної дистонії У жінки 43 років після вакцинації проти дифтерії через 8 днів з'явився озноб, лихоманка, інтенсивний давлячий біль в ділянці серця, серцебиття, задишка. Пульс-110/хв, аритмічний, АТ-100/70 мм рт.ст.Тони сердця ослаблені, над верхівкою вислуховується систолічний шум, ритм галопу, визначається екстрасистолія. Інші органи та системи – без патологічних змін. Який найбільш імовірний діагноз у хворої? гострий сироватковий міокардит гострий дифтерійний міокардит міокардіодистрофія гострий інфекційно-алергічний міокардит ішемічна хвороба сердця Хворий Б., 36 років, зловживає алкоголем,скаржиться на задишку, набряки на ногах. Захворювання пов’язує з переохолодженням Об’єктивно: загальний стан важкий. Акроціаноз. Пульс 112 на хв., ритмічний. АТ 90-65 мм рт.ст. Верхівковий поштовх не пальпується. Тони серця послаблені, на верхівці короткий систолічний шум. Дихання везикулярне. Живіт чутливий при пальпації, нижній край печінки виступає на 6 см з-під реберної дуги, щільний. Загальний аналіз крові: гемоглобін - 125г/л, лейк. -10,9х109/л, ШЗЕ - 34 мм/год. Загальний аналіз сечі - без особливостей. Серце розширене, пульсація його послаблена. На ЕКГ - зменшений вольтаж, негативні Т в V1 - V6. Яка ймовірна причина виникнення недостатності кровообігу? інфекційно-алергічний міокардит перикардит ІХС. Дрібновогнищевий інфаркт міокарда алкогольна міокардіодистрофія дилятаційна кардіоміопатія Хворий 25 років, скаржиться на ниючі і колючі болі в ділянці серця, задишку і серцебиття при помірному фізичному навантаженні, субфебрильну температуру. Місяць тому переніс вірусну інфекцію. Загальний стан важкий. Шкіра бліда, волога, t тіла - 37,4˚С. Помірно набухші шийні вени. Частота дихання 24 в 1 хв. В легенях везикулярне дихання з обох сторін, вологі хрипи. Серце розширено вліво і вправо. Тони серця приглушені, на верхівці ніжний систолічний шум, розщеплення першого тону та додатковий третій тон. АТ 100/60 мм рт. ст. Печінка +4 см, незначні набряки нижніх кінцівок. ЕКГ: синусова тахікардія, зниження вольтажу, інтервал PQ - 0,24 сек., поодинокі шлуночкові екстрасистоли, інверсія зубця Т у всіх відведеннях. Лабораторно: лейкоцитоз, ШЗЕ- 32 мм/год., гамма-глобулінемія. Який діагноз у даного пацієнта? інфекційно-алергічний міокардит ексудативний перикардит первинний ревмокардит дилятаційна кардіоміопатія гіпертрофічна кардіоміопатія Жінка 43 років на протязі 3 тижнів скаржиться на колючий біль у ділянці серця, задишку, перебої у діяльності серця, підвищену стомлюваність. Місяць тому - ГРЗ. Об-но: Межі серця не змінені, тони приглушені, м`який систолічний шум на верхівці та в т. Боткіна, ЧСС= 98 за 1 хв., поодинокі екстрасистоли,, АТ 120/80 мм рт.ст. Печінка не пальпується, набряків немає. У крові Л - 6,7 х109, ШЗЕ 21 мм /год. Укажіть найбільш ймовірний діагноз: інфекцийно-алергічний міокардит клімактерична міокардіодистрофія стенокардія ревматизм, мітральна недостатність гіпертрофічна кардіоміопатія Чоловік 33 років скаржиться на задишку у спокою, ниючий біль у ділянці серця, які з`явилися через тиждень після ГРЗ. Зловживає алкоголем. Об-но: ЧД 24 за 1 хв. ЧСС=ПС=96 уд. за хв Межі серця розширені на 1,5 -2 см у обидві сторони, 1 тон послаблений, м`який систолічний шум на верхівці , АТ 100/50 мм рт.ст. Печінка + 3 см, Гомілки пастозні У крові , Л - 9,3 тис., ШЗЕ - 18 мм/год. АЛТ - 0, 46 , АСТ - 1,0 ммоль/ ч×л. На ЕКГ синусова тахікардія, шлуночкові екстрасистоли, інверсія зубця Т у грудних відведеннях. Укажіть найбільш ймовірний діагноз: інфекційно-алергічний міокардит алкогольна кардіопатія кардіоміопатія дилатаційна інфаркт міокарда ревматична лихоманка У чоловіка 45 років, який лікується з приводу інфекційно-алергічного міокардита, у динаміці ЕКГ з`явилась атріовентрикулярна блокада I ступеня. Об-но: ЧСС=ПС=70 за 1 хв. У крові Л - 9,2 тис., ШЗЕ - 22 мм/год. Проводиться терапія антибактеріальними засобами, наклофеном, аспаркамом. Як оптимізувати лікування? призначити медрол додати азатіоприн додати предуктал установити кардіостимулятор замінити антибіотик Хворий 30 років скаржиться на біль в області серця ниючого характеру впродовж 12 днів, задишку при незначному фізичному навантаженні, серцебиття. Захворів 3 тижні тому назад після респіраторної інфекції. Об’єктивно: акроціаноз. АТ 95/70 мм рт.ст. Пульс 100 за 1 хв. Межі серця зміщені вліво і вправо. Тони серця ослаблені, трьохчленний ритм, систолічний шум на верхівці. ЕКГ: ритм синусовий, повна блокада лівої ніжки пучка Гіса. Ваш діагноз? інфекційно-алергічний міокардит ексудативний перикардит дилатаційна кардіоміопатія міокардитичний кардіосклероз вегетосудинна дистонія Хворий 38 років скаржиться на задишку, підвищення температури тіла до 37,2 ˚С. 3 тижні тому переніс ГРЗ . Об’єктивно: блідість, акроціаноз. Пульс – 100 за 1 хв., АТ – 140/85 мм рт. ст. Межі серця розширені вліво і вправо. Тони серця глухі, над верхівкою визначається систолічний шум. Над легенями в нижніх відділах послаблене дихання. На ЕКГ ритм синусовий, атріо-вентрикулярна блокада I ступеню. Який найбільш імовірний діагноз? інфекційно-алергічний міокардит нейро-циркуляторна дистонія ексудативний перикардит інфекційний ендокардит первинний ревмокардит Підліток 17 р., який переніс 3 тижні тому “грип”, скаржиться на задуху при фізичному напруженні, слабкість, серцебиття. Блідий, ЧДД 24/хв., пульс аритмічний, слабкий. АД 80/40 мм рт.ст. Серцева тупість збільшена вліво і вправо. Тони глухі. Над легенями з двох сторін крепітація. Набряків немає. Печінка +1см. Діурез 300 мл. В сечі: відн.щ. 1020, білок 0,03 г/л; лейкоцитів 4-5; ер. 0-2 в п/з. Найбільш вірогідний діагноз: гострий міокардит дилатаційна кардіоміопатія гострий перикардит двохстороннє запалення легень інфекційний ендокардит Хвора К., 32р., скаржиться на задишку під час фізичного навантаження, ниючий біль в ділянці серця, серцебиття, перебої в роботі серця, Три тижні назад перехворіла грипом. Об’єктивно:температура 37,5˚С, підвищеної ваги, межі відносної тупості серця збільшені. Тони серця ослаблені, на верхівці систолічний шум. В нижніх відділах легень подинокі вологі мілкопухирцеві хрипи. Печінка +2см з-під краю реберної дуги. Ваш попередній діагноз? гострий міокардит дилатаційна кардіопатія ревматична гарячка позагоспітальна пневмонія метаболічна кардіопатія У хворого 41 року з`явився ниючий біль в ділянці серця, перебої в його роботі, ядуха під час ходьби до 200м . Два тижні тому робили щеплення проти грипу. Робота пов`язана з великим нервовим навантаженням. Раз на тиждень п`є 0,5 л пива. Об-но: тони серця приглушені, лева межа +3 см. Короткий систолічний шум у 5 т., , ЧСС – 110, АТ = 100/70 мм рт. ст. У крові: л. –10,6, ШЗЕ - 24 мм/год. На ЕКГ шлуночкові та суправентрикулярні екстрасистоли. Укажіть найбільш імовірний діагноз: міокардит гострий функціональна кардіопатія кардіоміопатія метаболічна дилятаційна кардіоміопатія ІХС: стабільна стенокардія Жінка 35 років, перенесла сальмонельоз За 2 – 3 тижні після закінчення лікування почала відмічати задишку при ходьбі, колючий біль в ділянці серця, відчуття перебою. Об-но: межі серця розширені, тони глухі, екстрасистолія, набряки ніжніх кінцівок. ЕКГ – вольтаж знижений, АВ блокада І ступеня, шлуночкова екстрасистолія. В крові – лейкоцитоз, прискорена ШЗЕ. Виберіть найбільш вірогідний попередній діагноз? міокардит перикардит ендокардит гіпертрофічна кардіоміопатія дилатаційна кардіоміопатія Хворий 35 років протягом 5 років скаржиться на запаморочення голови, біль стискаючого характеру в ділянці серця, задишку при фізичному навантаженні. ЕКГ: ознаки гіпертрофії лівого шлуночка, глибокий негативний зубець Т в V3-V6, депресія ST на 4 мм в V3-V6. ЕхоКГ: порожнина лівого шлуночка зменшена, міжшлуночкова перетинка потовщена (1,7 см), гіпокінетична.Який попередній діагноз? гіпертрофічна кардіоміопатія гіпертонічна хвороба гострий інфаркт міокарда атеросклероз аорти зі стенозом гирла дилятаційна кардіоміопатія Чоловік 47 років скаржиться на серцебиття, задишку, перебої в роботі серця, запаморочення, швидку втомлюваність. При обстеженні виявили виражену кардіомегалію, глухі тони серця, систолічний шум на верхівці, ознаки декомпенсації IIА ст. На ЕКГ шлуночкові екстрасистолії, блокада лівої ніжки пучка Гіса, зубці Т(-) в багатьох відведеннях. При ЕхоКГ виявили дифузну дилятацію порожнин серця, зниження скоротливості міокарда. Ймовірний діагноз? міокардит констриктивна кардіоміопатія гіпертрофічна кардіоміопатія дилятаційна кардіоміопатія ексудативний перикардит Хворий 30 років, футболіст, після чергового тренування втратив свідомість. До цього виникали епізоди стискаючого болю за грудиною, перебої в діяльності серця. Батько хворого раптово помер від невідомої причини у віці 44 років. АТ 120/70 мм рт.ст. Межі серця не розширені, на верхівці вислуховується 4-й тон серця; 1-й і 2-й тони не змінені. По лівому краю грудини та на основі серця - систолічний шум, інтенсивність якого зростає під час проби Вальсальви. Клінічні аналізи рентгенологічне дослідження грудної клітки без особливостей. ЕКГ: вольтажні ознаки гіпертрофії лівого шлуночка з перевантаженням (глибокі від'ємні зубці Т у відведеннях I, aVL, V5- V6). Попередній діагноз? гіпертрофічна кардіоміопатія ІХС. Інфаркт міокарда стеноз гирла аорти спортивне серце дилятаційна кардіоміопатія Хворий 38 років скаржиться на задишку при фізичному навантаженні, перебої в роботі серця, короткочасні запаморочення. До цього часу вважав себе здоровим. Об’єктивно: Пульс – 76 за 1 хв. АТ – 120/80 мм рт. ст. Ліва межа серця - на лівій середньо-ключичній лінії. Систолічний шум у точці Єрба. На ЕКГ: ознаки гіпертрофії лівого шлуночка, зміщення ST донизу та негативні T в I, V5, V6. ЕхоКГ: задня стінка лівого шлуночка - 1 см, міжшлункова перетинка - 1,5 см. Який найбільш імовірний діагноз? гіпертрофічна кардіоміопатія безбольовий інфаркт міокарда недостатність аортального клапану аортальний стеноз гіпертонічна хвороба Хворий 40 років скаржиться на задишку при фізичному навантаженні, набряки на гомілках, серцебиття, перебої в роботі серця. Стан погіршувався поступово: Положення ортопное. Акроціаноз.. ЧCC – 150 за 1 хв., миготлива аритмія. Межі серця розширені в обидві сторони .Тони серця приглушені. Печінка на 6 см нижче краю реберної дуги. ЕхоКГ – КДР лівого шлуночку 6.8 см., ФВ 29%, клапанний аппарат без змін. Який найбільш імовірний діагноз? дилятаційна кардіоміопатія ексудативний перикардит рестриктивна кардіоміопатія гіпертрофічна кардіоміопатія тиреотоксична кардіоміопатія У пацієнта П, 43 років,на фоні симптомів застійної серцевої недостатності, з’явився різкий інтенсивний біль у правій гомілці, похолодіння кінцівки. Об’єктивно: Анасарка, ортопное. Права нога бліда, холодна, пульс на стопі не визначається. За даними ехокардіоскопії: ліве передсердя 4,6 см, КДР лівого шлуночка – 7,0 см.. правий шлуночок не розширений, товщина м`язів лівого шлуночка 0.9 см. Тотальна гіпокінезія стінок, фракція викиду 30 %. Виберіть найбільш правильний діагноз: дилятаційна кардіоміопатія неревматичний міокардіт ексудативний перікардит мітральна недостатність тромбоемболія легеневої артерії Хворий 53 р. скаржиться на біль в ділянці серця при фізичному навантаженні, інколи зомління, серцебиття. Об-но: межі серця розширені вліво на 1 см. Тони серця не змінені, систолічний шум по лівому краю грудини і на верхівці. Кров і сеча без патології. ЧД - 60/хв., ЕКГ - R в V5-V6 - 26 мм, від`ємний Т до 5 мм), глибокий S в V1-V2. ЕХОКГ - міжшлуночкова перетинка 1,8 см, задня стінка - 1,2 см. Ваша думка про попередній діагноз? гіпертрофічна кардіоміопатія недостатність мітрального клапана пролапс мітрального клапана стеноз гирла аорти недостатність аортального клапана Хворий, 30 р. скаржиться на задишку, біль у правому підребер'ї, сухий кашель, набряки гомілок. Хворіє 4 місяці, лікувався з приводу ревматизму - без ефекту. Дифузний ціаноз, набряки ніг, ЧД - 28/хв., Т-36,8 ˚С. Над нижніми відділами легенів - дрібноміхурцеві хрипи. Межі серця розширені в усі сторони. Тони серця послаблені, систолічний шум в 5-й точці. Ps - 90/хв., АТ - 100/80 мм рт.ст. Печінка на 4 см нижче реберної дуги. Ваша думка про попередній діагноз? дилятаційна кардіоміопатія ревматична недостатність мітрального клапану бактеріальний ендокардит аортального клапану гіпертрофічна кардіоміопатія гострий міокардит Чоловік 47 р. скаржиться на задишку, набряки на ногах. Раніше нічим не хворів. Хвороба почалась поступово. Об-но: Акроціаноз. Межі серця значно розширені у всі сторони. Тони серця приглушені, на верхівці м`який систолічний шум, ПС - 94/хв., АТ- 120/80 мм рт.ст. Печінка + 3 см, гомілки набряклі. На ЕхоКГ: КДР лівого шлуночка 6,7 см, фракція викиду 32%. У крові - Нв - 135 г/л, Л -6,5×109/л, ШЗЕ - 7 мм/год. Вкажіть найбільш імовірний діагноз? дилатаційна кардіопатія ексудативний перикардит склеродермічний міокардит гострий метаінфекційний міокардит ревматична мітральна вада серця Хворий 47 років, скаржиться на задишку при фізичному навантаженні та набряки на ногах, що прогресують протягом 6 місяців. Об-но: зріст 167 см, вага 97 кг. Аналіз крові – без патологічних змін. При УЗД серця виявлено збільшення всіх порожнин, товщина стінок міокарду не змінена. Який найбільш ймовірний діагноз? дилатаційна кардіоміопатія метаболічна кардіоміопатія дифузний міокардит гіпертрофічна кардіопатія дифузний кардіосклероз Хворий 56 років, скаржиться на біль в серці , що не зникають після прийому нітрогліцерину; серцебиття, перебої в роботі серця,. Об-но: ліва межа межа відносної серцевої тупості знаходиться на 1,5 см ззовні від лівої середньоключичної лінії Систолічний шум над аортою. Загальний аналіз крові та сечі без змін. УЗД серця – ТМШП – 1,7 см, ТЗСЛШ – 1,2 см. Який найбільш ймовірний діагноз? гіпертрофічна кардіоміопатія ІХС. Стенокардія напруги рестриктивна кардіоміопатія перикардит дилатаційна кардіоміопатія Хвора, 32 р., впродовж 2 років скаржиться на задишку в спокої, нічні напади ядухи, набряки на ногах, поступове збільшення в об‘ємі живота.. Об-но: стан важкий, акроціаноз, вологі незвучні хрипи у нижніх ділянках легень . Пульс – 90 за хв, аритмічний. Тони серця ослаблені, систолічний шум над верхівкою. АТ- 90/60ммрт.ст.. ЕхоКГ: розширення всіх порожнин серця, ФВ – 28%. Клапани серця не змінені. Товщина листків перикарду не змінена. Який найбільш ймовірний діагноз? дилятаційна кардіоміопатія гіпертрофічна кардіоміопатія гострий міокардит бронхіальна астма констриктивний перикардит Хвора К., 46 років звернулась в лікарню зі скаргами на постійний біль в ділянці серця, задишку, перебої в роботі серця. Запідозрена гіпертрофічна кардіоміопатія. Який метод діагностики є найбільш інформативним у даному випадку? ЕХО – КС ЕКГ коронарографія Rо – графія органів грудної клітини фонокардіографія Хвора К., 32р., скаржиться на задишку під час фізичного навантаження, ниючий біль в ділянці серця, серцебиття, перебої в роботі серця, підвищення температури до 37,5 0С. Три тижні тому перехворіла грипом з високою лихоманкою та інтоксикацією. Об’єктивно: межі відносного притуплення серця збільшені. Тони серця ослаблені, на верхівці систолічний шум. В нижніх відділах легень подинокі вологі мілкопухирцеві хрипи. Печінка +2см з-під краю реберної дуги. Ваш попередній діагноз? інфекційно-алергічний міокардит інфаркт міокарда гострий гломерулонефрит пневмонія хвороба Рейтера Хвора 22 років через 2 тижні після перенесеного грипу відчуває серцебиття, задишку при звичайному навантаженні, пітливість, слабкість. Температура тіла коливається 37-37.5 0С. При аускультації серця-послаблений 1-й тон. На ЕКГ - тахікардія, ознаки порушення реполяризації. Зафіксовано підвищення рівня міокардіальних ферментів. Який діагноз найбільш ймовірний? ідіопатична кардіоміопатія ішемічна хвороба серця інфекційний міокардит дисгормональна міокардіопатія нейро-циркуляторна дистонія У хворої 35 років, через 2 тижні після перенесеної пневмонії з`явились задишка при ходьбі, постійні ниючі болі в прекардіальній ділянці, набряки на гомілках. Об–но: t тіла 37,2 0С, межі серця не змінені, I тон на верхівці послаблений, на ЕКГ- АВ-блокада I ст.,зниження амплітуди зубця Т в V2-V6. В крові Hb 124 г/л, лейкоцити – 5,6×109/л, ШЗЕ – 18 мм/год. Який найбільш ймовірний діагноз? метаболічна кардіопатія інфекційний ендокардит тромбоемболія легеневої артерії вогнищевий інфекційно–алергічний міокардит ревмокардит в фазі загострення У хворого 31 року з`явився ниючий біль в ділянці серця, перебої в його роботі, ядуха під час ходьби до 250м. Два тижні тому робили щеплення проти грипу. Робота пов`язана з великим нервовим навантаженням. Раз на тиждень п`є 0,5 л пива. Об-но: тони серця приглушені, ліва межа +2 см. Короткий систолічний шум у V т., поодинокі екстрасистоли, ЧСС – 110, ПС –112 за хв., АТ = 100/70 мм рт. ст. У крові: л. –9,8, ШЗЕ = 34 мм/год. На ЕКГ шлуночкові та суправентрикулярні екстрасистоли. Укажіть найбільш імовірний діагноз. дилятаційна кардіоміопатія НЦД по кардіальному типу гіпертрофічна кардіоміопатія гострий міокардит метаболічна кардіоміопатія У хворої В. 18 р. дифтерія ротоглотки, плівчаста форма, тяжкий перебіг. На 6 день хвороби з’явився біль у ділянці серця, серцебиття. PS 120 за хв., систолічний шум на верхівці серця. На ЕКГ- неповна блокада лівої ніжки пучка Гіса. Про яке ускладнення треба думати? міокардіодистрофія ранній інфекційно-токсичний міокардит інфаркт міокарда гостра серцево-судинна недостатність стеноз мітрального клапана У хворого на поширену форму дифтерії гортані на 2-й день хвороби стан погіршився: наросла слабкість, з’явився біль за грудиною, блювота. Об’єктивно: хворий адинамічний, блідий, акроціаноз. PS 62 за хв. слабкого наповнення. Серцеві тони приглушені, групові екстрасистоли. АТ-90/40 мм рт. Яке ускладнення виникло у хворого? інфекційно-токсичний шок анафілактичний шок ранній інфекційно-токсичний міокардит пізній інфекційно-токсичний міокардит кардіогенний шок У хворої 22 р., після ГРЗ з’явилась виражена задишка при ходьбі, серцебиття, набряки ніг, підвищена пітливість, загальна слабість. Об-но: шкіра волога, акроціаноз. Пульс-118 уд за хв., аритмічний, 4 екстр./хв. І тон ослаблений над верхівкою, м’який систолічний шум, ритм галопу. В легенях везикулярне дихання, живіт м’який, не болючий. Який найбільш ймовірний діагноз? рестриктивна кардіоміопатія дилятаційна кардіоміопатія плеврит інфекційно-алергічний міокардит перикардит Для міокардиту справедливими є усі вказані твердження, за винятком: температура підвищується не завжди лікування обов’язково повинно включати глюкокортикоїди електрокардіограма може бути без змін хворіють люди будь-якого віку біль в ділянці серця може бути відсутній У жінки 40 років, хворої на грип, виникла задишка при помірному фізичному навантаженні, серцебиття, ниючий біль в ділянці серця. Пульс – 106/хв., AT – 105/70 мм рт. ст. Над верхівкою І тон ослаблений, м'який систолічний шум. Про появу якого ускладнення свідчить дана клінічна картина? гострого вірусного міокардиту гострого перикардиту ідіопатичного міокардиту дилатаційної кардіоміопатії інфекційного ендокардиту Для дилятаційної кардіоміопатії характерно все перелічене, окрім: миготлива аритмія часті шлуночкові екстрасистоли пароксизмальна шлуночкова тахікардія нормальний ритм та провідність серця суправентрикулярна екстрасистолія Для метаболічної кардіоміопатії характерними порушеннями ритму є: миготлива аритмія синусова тахікардія вентрикулярна пароксизмальна тахікардія шлуночкові блокади трипотіння передсердь Вкажіть аускультативну симптоматику дилатаційної кардіоміопатії: систолічний шум на верхівці систолічний шум над аортою діастолічний шум на верхівці акцент ІІ тону над аортою Вкажіть аускультативну симптоматику при гіпертрофічній кардіоміопатії: систолічний шум на верхівці діастолічний шум над аортою шуми відсутні систолічний шум над аортою Вкажіть ЕКГ-симптоматику метаболічної кардіоміопатії: подовження електричної систоли серця вкорочення електричної систоли серця поява патологічного зубця Q збільшення вольтажу зубців Т |
