14. ФИЗИОЛОГИЯ РЕПРОДУКТИВНОЙ СИСТЕМЫ 2014. Физиология репродуктивной системы
 Скачать 0.84 Mb. Скачать 0.84 Mb.
|
|
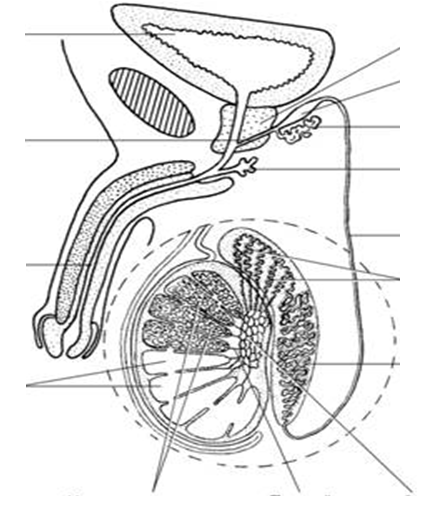
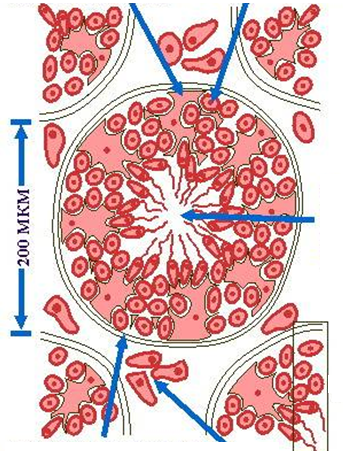
Физиология репродуктивной системы Общие положения, половая дифференциация Физиология мужской половой системы. Физиология женской половой системы. Строение и функции женской половой системы Овариально-менструальный цикл. Нервная регуляция репродуктивных функций. Физиология беременности. Оплодотворение Беременность Физиология плода. Физиология женского организма во время родов и послеродовой период. Роды Лактация Общие положения, половая дифференциация Пол — совокупность генетических, морфологических, физиологических, психологических и социально-личностных особенностей организма, которые определяют его специфическое участие в процессах воспроизведения. Органы и ткани, выполняющие данные функции, а также регулирующие их механизмы (нервные и гуморальные) составляют репродуктивную систему. Конечный результат ее деятельности — воспроизведение здорового потомства. Репродуктивные функции: половая дифференцировка; половое созревание; созревание половых клеток; половая мотивация, половое поведение; половой акт; оплодотворение; беременность; роды; лактация; выхаживание и воспитание потомства. Таким образом, репродуктивная система обеспечивает воспроизведение полноценного потомства. У новорожденного ребенка она несовершенна, однако постепенно человек проходит через различные стадии полового развития, характеризующиеся различным уровнем функционирования репродуктивной системы. Половая дифференциация Первичные половые клетки – гоноциты обособляются в клетках зародыша на 6-ой неделе развития. Они переносятся в область будущих половых желез сначала с током крови по эмбриональным кровеносным сосудам, а затем движутся самостоятельно. На этой стадии мужские и женские гоноциты практически одинаковы. Попав в зачатки половых желез, гоноциты обоих полов усиленно размножаются и у зародыша развивается пара недифференцированных зачатков гонад — половых складок. Половая дифференцировка определяется составом половых хромосом. Если в генотипе плода содержится Y-хромосома, начинается активный синтез тестостерона. Он взаимодействует со специальными рецепторами в клетках-мишенях и стимулирует развитие мужской половой системе. При нарушении чувствительности этих рецепторов или извращении выработки тестостерона на фоне мужского генотипа половая система развивается по женскому типу. Отсутствие тестостерона также позволяет зачаткам развиваться по женскому типу. Таким образом, гонады изначально закладываются вне зависимости от пола эмбриона. Решающим фактором развития становится Y-хромосома, которая отвечает за синтез тестостерона. При наличии тестостерона зачатки развиваются по мужскому типу, при отсутствии — по женскому. Половые органы развиваются из двух структур: Мюллерова и Вольфова протоков. На ранних стадияхони есть у всех эмбрионов вне зависимости от пола. Под действием андрогенов у плода мужского пола из Вольфова протока развиваются придаток яичка, семявыносящий проток, семенной пузырек. У плода женского пола Вольфов проток дегенерирует, а из Мюллерова протока развиваются яйцевод, матка, шейка матки и верхняя часть влагалища. Физиология мужской половой системы Мужские половые органы подразделяют на наружные (мошонка, половой член) и внутренние (яички с придатками, семявыносящие протоки, предстательная железа, бульбоуретральные железы, семенные пузырьки и семявыносящие протоки). Яичко — парный орган уплощённо-овальной формы, длиной 4 см и диаметром 2,5 см. Яичко с придатком находится в мошонке — мешке, расположенном вне брюшной полости непосредственно за половым членом. Основную массу яичка составляют извитые канальцы, содержащие сперматогенный эпителий. Извитые канальцы, подходя к средостению яичка, превращаются в прямые канальцы, которые в свою очередь переходят в канальцы сети, располагающиеся непосредственно в средостении яичка. Прямые и извитые канальцы служат для выведения сперматозоидов, образуемых в процессе сперматогенеза. В интерстиции между извитыми семенными канальцами располагаются эндокриноциты яичка - клетки Сертоли и клетки Лейдига.Функции клеток Сертоли: трофическая (обеспечение развивающихся гамет питательными веществами), фагоцитоз избыточной цитоплазмы сперматид и дегенерирующих половых клеток, ароматизация андрогенов (превращение тестостерона в эстрогены, что необходимо для локальной регуляции эндокринных функций яичек), секреция жидкости и связывающего андрогены белка (необходимы для образования сперматозоидов в семенных канальцах) и эндокринная (синтез ингибинов, тормозящих вместе с тестостероном образование ФСГ). Важная функция клеток Сертоли — создание гематотестикулярного барьера, многослойного препятствия между кровью и паренхимой яичек.Функции клеток Лейдига – выработка андрогенов (тестостерон, дигидротестостерон, дегидроэпиандростерон, андростендион и некоторых других). |
| | | | | - секреция гормонов гипофиза |
| | | | | -изменения в яичнике |
| | | | | -циклические изменения выделения гормонов |
| | | | | -кривая базальной температуры |
| | | | | - изменения в эндометрии |
1 7 14 21 28 - дни цикла

Гормональная регуляция репродуктивных функций
Многообразные процессы в организме (как непосредственно связанные с репродуктивной функцией, так и определяющие соматический, психологический и поведенческий фенотипы) регулируют стероидные половые гормоны гипоталамические либерин и ингибины, гипофизарные гонадотропные гормоны (ЛГ и ФСГ), а также некоторые другие биологический активные вещества.
Андрогены (тестостерон). У мужчин: половая дифференцировка эмбриона по мужскому типу, развитие мужских половых органов и вторичных половых признаков, сперматогенез, мужское половое поведение и агрессивность. Мощное анаболическое действие (стимулирует синтез белка). В частности, под влиянием тестостерона увеличивается мышечная масса, плотность и масса костной ткани. У женщин: анаболический эффект.
Эстрогены У женщин: развитие женских половых органов и вторичных половых признаков, половое поведение по женскому типу. Обеспечение пролиферации слизистой оболочки матки (восстановление после менструального кровотечения). Анаболическое действие, особенно в период полового созревания. У мужчин эстрогены, образованные в клетках Сертоли путем ароматизации тестостерона, подавляют синтез тестостерона. Кроме того, эстрогены снижают чувствительность гонадотропных клеток к гонадолиберину.
Гонадолиберин синтезируется в нейросекреторных клетках гипоталамуса. Достигая по гипоталамо-гипофизарной системе кровотока передней доли гипофиза, гонадолиберин активирует синтезирующие ФСГ и ЛГ эндокринные клетки.
Ингибины. Выделяются в эндокриноцитах половых желез, блокируют синтез и секрецию ФСГ и гонадолиберина.
Гонадотропные гормоны (фолликулостимулирующий — ФСГ и лютеинизирующий — ЛГ) вырабатываются в аденогипофизе. Их секреция контролируется как гонадолиберином (активирует), так и ингибинами (подавляют). Мишени гонадотропных гормонов — половые железы. У женщин эти фолликулярные клетки. У мужчин клетки Сертоли имеют рецепторы ФСГ, а клетки Лейдига — ЛГ.
ФСГ. У женщин: ФСГ индуцирует созревание фолликулов (образования яйцеклетки) с одновременной секрецией ими эстрогенов. Одновременно созревает только один из них (крайне редко — два и больше). Созревающий фолликул образует все возрастающие количества эстрадиола, вызывающего пролиферацию эндометрия. Достигнув достаточно высокой концентрации, эстрадиол по механизму положительной обратной связи усиливает в середине менструального цикла выброс гонадолиберина и повышает чувствительность к нему гипофизарных клеток, секретирующих ФСГ и ЛГ. В результате возникает пик выброса этих гормонов в середине цикла и овуляция. У мужчин: стимуляция сперматогенеза (образованию андроген-связывающего белка, который связывает тестостерон и переносит его к сперматогенным клеткам).

Схема гормональной регуляции репродуктивных функций
ЛГ У женщин: вызывает овуляцию и лютеинизацию гранулезных клеток фолликула. Последние под его влиянием начинают секретировать прогестерон. У мужчин: ЛГ стимулирует клетки Лейдига на синтез тестостерона. Кроме рецепторов ЛГ, клетки Лейдига имеют рецепторы пролактина и ингибинов. Эти гормоны усиливают стимулирующий эффект ЛГ на образование тестостерона.
Вышеперечисленные гормоны действуют также на высшие отделы ЦНС, поэтому у животных половое влечение (либидо) в значительной мере зависит от их уровня. Кроме того, они вызывают ряд изменений в других системах организма: ССС, дыхательной, изменения водного баланса, в сенсорных системах и высших отделах ЦНС, что проявляется в динамике сенсорной чувствительности, психоэмоционального напряжения и умственной работоспособности.
Нервная регуляция репродуктивных функций
Репродуктивные функции регулируются половым центром, основной структурой которого являются ядра гипоталамуса. Функциональная активность гипоталамических центровопределяется уровнем половых гормонов в крови и их утилизацией в тканях. Эта регуляция осуществляется по принципу отрицательных и положительных обратных связей. Посредством рилизинг-нейрогормонов гипоталамус прицельно регулирует секрецию тропных гормонов гипофиза и через нее секрецию эндокринных желез. Тем самым в организме обеспечивается оптимальный для возрастного периода и жизненных условии уровень гормонов. Половые центры гипоталамуса состоят из тонической и циклической частей (центров). Тонический центр (у мужчин преобладает) поддерживает постоянную базальную секрецию обоих гормонов и посредством рилизинг-гормонов контролирует синтез и высвобождение гонадотропинов в количестве, необходимом для развития половых клеток. Циклический центр(ярко выражен у женщин)включается в контроль половых желез импульсно только для осуществления овуляции. Он обеспечивает овуляторный выброс лютеинизирующего гормона из гипофиза, в результате чего происходит разрыв созревших фолликулов. Активность этого центра определяется эндогенными и экзогенными факторами.
Гипоталамические центры являются не только главным звеном системы, регулирующей выработку гормонов, они играют и ведущую роль в формировании полового поведения. Обладая определенной функциональной автономностью, гипоталамические половые центры вместе с тем находятся под контролем миндалевидного тела и гиппокампа, нейроны которых осуществляют рецепцию уровня стероидных гормонов. Несомненно и модулирующее влияние больших полушарий, в том числе и коры головного мозга.
Активность гипоталамических центров зависит от функционального состояния организма - состояния здоровья, экологических условий, (природных, антропогенных и социальных факторов). У женщин важным физиологическим механизмом является половая доминанта, которая возникает во время овуляции и контролирует (если есть) последующую беременность, роды, лактацию и заботу о потомстве.
5. Физиология беременности
5.1. Оплодотворение
Оплодотворением называют слияние сперматозоида с яйцеклеткой, приводящее к образованию зиготы, способной расти, развиваться и давать начало новому организму. Во время оплодотворения ядерный материал мужской и женской половых клеток объединяется, что приводит к объединению отцовских и материнских генов, восстановлению диплоидного набора хромосом.
У человека эякулят вводится во влагалище. В нем содержится до 500 млн. сперматозоидов. Однако из них через канал шейки матки в ее полость проникает всего несколько миллионов, а верхней части маточной трубы достигает лишь около 100 сперматозоидов. Оставшиеся во влагалище сперматозоиды не могут существовать там долго из-за кислой среды (рН 5,7), хотя некоторая защита в этом случае и обеспечивается щелочными свойствами эякулята. В полости матки условия выживания спермиев также не столь благоприятны, но уже по другой причине. Здесь играет главную роль высокая фагоцитарная активность лейкоцитов. Далее, одним из препятствий в продвижении сперматозоидов к яичнику являются и трудности механического перемещения в маточно-трубной области. Все это в целом имеет и свою положительную сторону, предотвращая попадание в маточные трубы ослабленных или необычных половых клеток. Выжившие сперматозоиды уже через 10-20 мин после полового акта могут достичь ампулы маточной трубы. Такое быстрое продвижение одна лишь подвижность сперматозоидов обеспечить не может. Продвижению способствует целый ряд факторов, к числу которых относятся мышечные сокращения влагалища, сокращения миометрия, цилиарные движения, перистальтические сокращения и ток жидкости в маточных трубах.
Период, в течение которого сперматозоиды в половых путях самки сохраняют способность к оплодотворению, относительно непродолжителен: у мыши — 6 ч, у морской свинки — 22, у кролика — до 36 ч. У женщин в половых путях сперматозоиды сохраняют способность к оплодотворению на протяжении 2-4 сут. У животных имеются исключения. Так, у некоторых летучих мышей спаривание происходит осенью, а овуляция яйцеклеток и их оплодотворение осуществляется только весной. Таким образом, сперматозоиды у них сохраняют способность к оплодотворению на протяжении нескольких месяцев.
Оплодотворение яйцеклетки обычно происходит в маточной (фаллопиевой) трубе — парном трубчатом органе, осуществляющем функции транспортировки яйцеклетки и сперматозоидов, создания благоприятных условий для оплодотворения, развития яйцеклетки в ранние сроки беременности и продвижения зародыша первых дней развития в матку. Воронка маточной трубы открывается в полость брюшины, ее ворсинки захватывают яйцеклетку во время овуляции. В маточных трубах осуществляется транспорт половых клеток во встречных направлениях. Сперматозоиды движутся из матки к ампуле, а возникшие после оплодотворения зиготы — в маточную полость. В отдельных случаях сперматозоиды проходят всю длину маточной трубы и оплодотворяют яйцеклетку непосредственно после овуляции, до ее попадания в воронку яйцевода. В таких случаях прикрепление зародыша может произойти к яичнику или стенке брюшной полости, что приводит к развитию внематочной беременности
Образовавшаяся после оплодотворения зигота постепенно продвигается по направлению к матке и выходит в нее через несколько суток. В течение 2- дней она находится в полости матки во взвешенном состоянии. Питание осуществляется за счет находящейся там жидкости. Прикрепление (имплантация) же зиготы к стенке матки происходит лишь на 6-7-й день после овуляции. В этот период эндометрий стенки матки в результате воздействия эстрогенов и прогестерона оказывается подготовленным к процессу имплантации.
На овуляцию, оплодотворение и имплантацию может направленно влиять ряд средств и способов контрацепции (предохранение от зачатия). Об этом также необходимо здесь кратко заметить, т. к. последнему процессу принадлежит немалое практическое значение.
Контраце́пция (от новолат. contraceptio — букв. — противозачатие) — предупреждение беременности механическими (презервативы, шеечные колпачки и др.), химическими (напр., влагалищные шарики, грамицидиновая паста) и др. противозачаточными средствами и способами. Некоторые методы (в частности презерватив) помогают значительно снизить вероятность заражения ВИЧ и другими венерическими заболеваниями.
Для оценки эффективности метода контрацепции служит индекс Перля, показывающий, сколько женщин из ста забеременели, используя тот или иной метод контрацепции на протяжении одного года. Несмотря на большой разброс значений индекса Перля в различных источниках (что во многом обусловлено тем, какие факторы учитываются при исследовании), этот показатель — неплохой ориентир при выборе контрацептивного метода. Без контрацепции при незащищённом половом акте индекс Перля составляет 80-85. Надёжность большинства методов предохранения зависит главным образом от правильности использования.
Методы контрацепции можно классифицировать следующим образом: