Отек легких при ИМ.Этиология и патогенез. Кардиогенный отек легких
 Скачать 401.64 Kb. Скачать 401.64 Kb.
|
|
Кардиогенный отек легких – тяжелое клиническое состояние, обусловленное патологическим повышением гидростатического капиллярного давления из-за легочной венозной гипертензии, пропотеванием плазмы крови в интерстициальную ткань легких и в альвеолы, что проявляется тяжелым удушьем, цианозом и клокочущим дыханием. Этиология: Наблюдается при отек при миокардитах, остром инфаркте миокарда , локализованном в соответствующей зоне, аортальном стенозе, коронарном склерозе, гипертонической болезни, недостаточности аортального клапана, аритмиях различного происхождения, ИБС. В клинической кардиологии патогенез инфаркта миокарда с отеком легких (кардиогенным отеком легких) связывают не только с внезапной закупоркой или сужением просвета коронарной артерии вследствие прогрессирующего атеросклероза, но и с повышенным давлением в левом желудочке сердца при наличии диастолической дисфункции Патогенез. При инфаркте, а также при ишемической болезни сердца, высоком кровяном (артериальном) давлении, стенозе аорты, гипертрофических кардиомиопатиях желудочки становятся «жесткими», то есть не могут полностью расслабиться во время диастолы. В случае инфаркта миокарда это происходит из-за частичного очагового некроза клеток мышечных волокон, которые вследствие ишемии теряют гликоген, магний, калий, фосфор и одновременно накапливают липиды, натрий, кальций и воду. В результате развивается острая левожелудочковая недостаточность. Сердце оказывается не в состоянии перекачать всю кровь, поступающую из легочных вен. В последних возникает застой, повышается гидростатическое давление, т.е 1.Указанные гемодинамические нарушения, повышение давления крови в капиллярах легких, повышение проницаемости легочных мембран (интерстициальный отек)→ 2.Поступление плазмы крови из внутрисосудистого русла в просвет альвеол (альвеолярный отек) → 3. вязкая пена, затапливающая воздухоносные пути → 4. острая тяжѐлая гипоксия, в т. числе самих легких 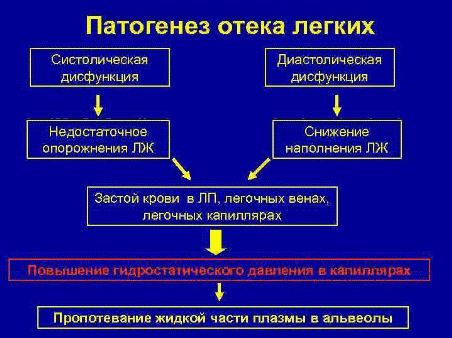 Выделяют три этапа формирования КОЛ. На первом наблюдается растяжение крупных легочных сосудов, активное вовлечение в процесс венул и капилляров. Далее жидкость начинает скапливаться в интерстициальном пространстве. Раздражаются J-рецепторы интерстиция, появляется упорный кашель. В определенный момент соединительная ткань легких переполняется жидкостью, которая начинает пропотевать в альвеолы. Происходит вспенивание. Из 100 мл плазмы образуется до полутора литров пены, которая при кашле отделяется наружу через дыхательные пути. |
